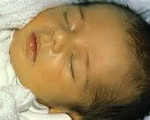
Дети с врожденным гепатитом с
Врожденные гепатиты у детей – это группа гетерогенных заболеваний, возникающих в результате внутриутробного воздействия патогенных факторов на печень плода. Клинически такие патологии могут проявляться холестатическим синдромом, гепатоспленомегалией, отставанием в психофизическом развитии, неврологической симптоматикой. Лабораторная диагностика основывается на определении уровня АлАТ, АсАТ, билирубина, щелочной фосфатазы, HBs- HBe- HBc-антигенов, РСК, ПЦР, ИФА. Основное лечение – этиотропная терапия, коррекция рациона и водно-электролитного баланса. При необходимости проводится патогенетическая фармакотерапия, хирургическая коррекция или трансплантация печени.
Общие сведения
Врожденные гепатиты у детей – это полиэтиологическая группа острых или хронических воспалительных, дистрофических и пролиферативных заболеваний печени, возникающих во внутриутробном периоде либо во время родов. Суммарная распространенность всех форм составляет 1:5 000-10 000. Среди всех новорожденных порядка 15% инфицируются трансплацентарно и 10% – непосредственно во время родов. Вероятность развития врожденного гепатита у детей зависит от этиологического фактора. При остром вирусном гепатите В она составляет до 90%, при HCV-инфекции – около 5%. Прогностически благоприятными формами врожденных гепатитов у детей считаются холестатические, неблагоприятными – с выраженной гепатоцеллюлярной недостаточностью. Во втором случае летальность на первом году жизни достигает 40%.
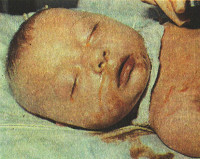
Врожденные гепатиты у детей
Причины врожденных гепатитов у детей
Ведущую роль в этиологии врожденных гепатитов у детей играют вирусные инфекции из группы TORCH: цитомегаловирус, вирусы гепатита В и простого герпеса человека, вирусы Эпштейна-Барр, ECHO, краснухи. Также развитие этой группы патологий могут вызывать перенесенные во время беременности бактериальные и паразитарные заболевания: сифилис, листериоз, туберкулез, токсоплазмоз. К факторам риска со стороны матери относятся бесконтрольный прием медикаментов с гепатотоксическими свойствами, употребление алкоголя, табачных изделий, наркотических веществ. Со стороны ребенка спровоцировать развитие врожденного гепатита у детей могут наследственные ферментопатии: муковисцидоз, галактоземия, дефицит α1-антитрипсина и тирозина. Довольно часто точную этиологию определить не удается. В таком случае устанавливается диагноз идиопатический врожденный гепатит.
Механизм заражения при врожденных гепатитах у детей основывается на трансплацентарной (вертикальной) передаче вирусных или инфекционных агентов от матери к ребенку или их интранатальной аспирации вместе с околоплодными водами. Реже заражение происходит при контакте кожи и слизистых оболочек ребенка с инфицированными родовыми путями. Развитие врожденного гепатита во внутриутробном периоде обычно происходит в III триместре. Риск заражения ребенка в первой половине беременности при остром гепатите В или С составляет до 10%. Воздействие TORCH-инфекций на плод в I-II триместре может привести к спонтанному аборту.
В основе патогенеза врожденных гепатитов у детей помимо структурных изменений гепатоцитов (баллонной или вакуольной дистрофии и др.) лежит холестатический синдром. Его главное морфологическое проявление – имбибиция цитоплазмы желчными пигментами и образование желчных тромбов в начальных отделах внутрипеченочных ходов. Также при врожденных гепатитах у детей возможна гипо- или аплазия внепеченочных отделов желчевыводящих путей, что еще больше усугубляет холестаз.
Симптомы врожденных гепатитов у детей
Сроки возникновения симптоматики врожденного гепатита у детей, а также его клиническая характеристика зависят от этиологии. Идиопатическая форма развивается на протяжении первых 2-10 дней жизни ребенка. Основные проявления – желтушность склер, слизистых оболочек и кожных покровов. Интенсивность может варьировать в течение нескольких суток, после чего кожа приобретает зеленоватый оттенок. Также идиопатический врожденный гепатит у детей может сопровождаться нарушением общего состояния (вялость, апатия), дефицитом массы тела и ее медленной прибавкой, гепатоспленомегалией разной степени выраженности, увеличением живота, асцитом, частой рвотой. Уже с первых дней моча приобретает темный или «кирпичный» цвет, спустя 2-3 недели становится ахоличным кал. В тяжелых случаях врожденных гепатитов у детей наблюдаются неврологические расстройства – снижение тонуса рефлексов, вялые парезы, нарушение актов глотания и сосания. Реже выявляются судороги и менингеальная симптоматика. Длительность заболевания составляет от 14 дней до 3 месяцев. Врожденный гепатит, вызванный HBV-вирусом, имеет аналогичную клиническую картину, однако он дебютирует на 2-3 месяце жизни.
Первые симптомы бактериальных врожденных гепатитов у детей возникают на 2-3 сутки после рождения. Как правило, отмечается субфебрильная или фебрильная температура тела, диарея, увеличение печени. Часто развиваются пневмонии и инфекционно-токсический шок, появляются признаки энцефалита. В зависимости от возбудителя наблюдаются характерные клинические особенности. Для ЦМВ характерны геморрагии, микроцефалия или гидроцефалия, поражения сетчатки, легких и почек. При краснухе отмечается незаращение артериальной протоки, поражение хрусталика и внутреннего уха. Токсоплазмозный врожденный гепатит у детей сопровождается кожными высыпаниями, гидро- и микроцефалией, хориоретинитом. При герпес-вирусном гепатите, помимо других симптомов, возникают высыпания на коже, слизистых оболочках рта и конъюнктивы, а также геморрагический синдром и ДВС-синдром. При заболевании сифилитической этиологии формируется специфическая сыпь на коже и слизистых, обнаруживается периостит.
Диагностика и лечение врожденных гепатитов у детей
Диагностика врожденных гепатитов у детей включает в себя сбор анамнеза, объективное обследование ребенка, лабораторные анализы и инструментальные методы исследования. Анамнестические данные дают возможность определить, в каком возрасте возникли первые признаки заболевания и какими они были. Также они могут указывать на потенциальные этиологические факторы. При физикальном обследовании педиатром внимательно осматриваются все кожные покровы и видимые слизистые оболочки на предмет желтухи и высыпаний. Оцениваются размеры печени и селезенки, размеры живота, определяются возможные неврологические расстройства.
При врожденных гепатитах у детей наблюдаются неспецифические изменения лабораторных анализов. Наиболее информативными являются печеночные трансаминазы – АлАТ и АсАТ, уровень которых значительно повышается. Также отмечается повышение уровня билирубина (как прямой, так и непрямой фракций), щелочной фосфатазы. При исследовании кала удается выявить отсутствие в нем желчи (ахолия), в моче определяется наличие уробилина. В диагностике врожденных гепатитов у детей крайне важными являются вирусологические и иммунологические исследования, которые позволяют установить этиологию заболевания. Среди них используются определение HBs- HBe- HBc-антигенов в крови, Ig M и G при ИФА, бактериальные посевы крови и ликвора, ПЦР и РСК.
Среди инструментальных методов исследования при врожденных гепатитах у детей информативными могут быть УЗИ и биопсия. При ультразвуковом исследовании определяются структурные изменения паренхимы печени, желчного пузыря и желчевыводящих путей. Пункционная биопсия печени используется с целью подтверждения диагноза на фоне нечеткости клинической картины и лабораторных результатов. По данным цитологического исследования тканей печени при врожденных гепатитах у детей может выявляться фиброз, склероз или некроз печеночных ацинусов, наличие гигантских клеток, лимфо- и плазмоцитарная инфильтрация, имбибиция цитоплазмы желчными пигментами.
Специфическое этиотропное лечение врожденных гепатитов у детей осуществляется в соответствии с их этиологией. При идиопатических формах применяется только патогенетическая и симптоматическая терапия. Проводится коррекция рациона ребенка, при подтверждении острой патологии у матери показан перевод на искусственные смеси, в других случаях – грудное вскармливание, нормализация водно-электролитного баланса. Смеси, применяемые у таких детей, должны быть богатыми на триглицериды, кальций, фосфор, цинк и водорастворимые витамины. При наличии холестатического синдрома в рацион ребенка также включают витамины A и E. Помимо коррекции питания могут назначаться гепатопротекторы, желчегонные, глюкокортикостероиды, интерфероны в зависимости от клинической ситуации. При наличии структурных аномалий или атрезии желчевыводящих путей выполняется их хирургическая коррекция. В тяжелых случаях врожденного гепатита у детей показана трансплантация печени.
Прогноз и профилактика врожденных гепатитов у детей
Прогноз при врожденном гепатите у детей зависит от этиологии, тяжести состояния ребенка и эффективности лечения. Показатель смертности на первом году жизни составляет 25-40%. Сюда преимущественно относятся формы, которые сопровождаются выраженной гепатоцеллюлярной недостаточностью. Еще у 35-40% детей формируются хронические заболевания печени и различные осложнения. Наиболее распространенными среди них являются холестатический синдром, синдромы недостаточности витаминов D, E и K, цирроз печени и фиброзирующий хронический гепатит, портальная гипертензия и острая печеночная недостаточность, энцефалопатия, задержка физического развития.
Специфическая профилактика врожденных гепатитов у детей проводится при выявлении у матери в крови HBs-антигенов или подтверждении диагноза острого гепатита. Таким детям уже в первый день жизни осуществляется вакцинация донорскими иммуноглобулинами и рекомбинантной вакциной. В 1 и 6 месяцев показана повторная вакцинация без иммуноглобулинов. Неспецифические профилактические меры включают в себя контроль над используемой донорской кровью и медицинским инструментарием, антенатальную охрану плода, регулярное посещение женской консультации и прохождение соответствующих обследований во время беременности.
Источник
Врожденный гепатит представляет собой полиэтиологическую патологию. В большинстве случаев к его развитию приводят вирусные инфекции. Также причиной могут быть бактериальные микроорганизмы или заражение токсоплазмозом. Иногда провоцирующими факторами выступают генетические нарушения метаболических процессов или применение в период беременности гепатотоксических элементов.
Вне зависимости от причины патологии нужно сразу начинать лечение малыша.
Причины
Возникновение гепатита у новорожденных может быть связано с самыми разными факторами. В период беременности это следующие причины:
- TORCH-инфекции. Причиной врожденной аномалии может быть инфицирование матери вирусами Эпштейна-Барра, гепатита В, краснухи. Также провоцирующими факторами часто выступает цитомегаловирусная и герпетическая инфекция.
- Бактериальные патологии, глистные инвазии. Появление проблем с печенью у ребенка может быть обусловлено наличием у беременной женщины токсоплазмоза, листериоза, сифилиса. Иногда провоцирующим фактором выступает туберкулез.
- Применение в период вынашивания ребенка лекарственных средств с гепатотоксическими характеристиками. Аналогичное воздействие на организм малыша оказывает употребление спиртных напитков, курение, прием наркотиков будущей матерью.

Причиной врожденного гепатита могут быть стать генетически обусловленные ферментопатии у ребенка. К ним относят следующее:
- Нехватка α1-антитрипсина;
- Галактоземия;
- Дефицит тирозина;
- Муковисцидоз.
Нередко точные причины возникновения гепатита у грудничка установить не получается. В этой ситуации речь идет об идиопатической форме недуга.
Принцип развития патологии базируется на вертикальном заражении вирусными возбудителями и инфекциями. Они передаются от больной матери и ребенку. Иногда наблюдается интранатальная аспирация вредных веществ с околоплодными водами.
В более редких ситуациях ребенок заражается в случае контакта дермы и слизистых с пораженными родовыми путями. Возникновение гепатита при беременности обычно приходится на третий триместр.
Угроза инфицирования плода на начальных сроках беременности не превышает 10 %. Если у женщины имеются TORCH-инфекции в 1-2 триместрах, это часто становится причиной выкидыша.
Основой патогенеза таких гепатитов является структурное поражение гепатоцитов и холестатический синдром. Его ключевым признаком является пропитывание цитоплазмы билирубином.

Этот процесс сопровождается формированием желчных тромбов в структуре печени. Врожденный гепатит характеризуется аплазией или гипоплазией желчных путей. Это становится причиной более серьезного усугубления холестаза.
Классификация
С учетом провоцирующих факторов врожденного гепатита у новорожденных выделяют такие виды нарушения:
- Гепатит В – наблюдается довольно часто. Заражение происходит от инфицированной матери на поздних сроках. Это может случиться и во время родов. Есть риск развития болезни, если беременная женщина является носителем вируса. В такой ситуации вирус преодолевает плацентарный барьер и заражает ребенка.
- Гепатит С – эта разновидность недуга диагностируется значительно реже. Она развивается при заражении малыша вследствие осуществления терапевтических мероприятий. Это может быть переливание крови или плазмы от зараженного человека, использование нестерильных инструментов для инъекций или выполнения пункции. Гепатит С может иметь среднюю степень тяжести или более сложное течение.
- Фетальный гепатит– является следствием различных патологий матери. К ним относятся ветрянка, краснуха, сложные формы гриппа. Также к провоцирующим факторам недуга относят цитомегаловирусную инфекцию и бактериальные патологии, такие как сифилис. Поражение печени у малыша развивается и в тех случаях, когда при беременности женщина употребляет алкоголь, наркотики или чрезмерное количество лекарств.
Стоит учитывать, что врожденные вирусы гепатита В и С отличаются высокой степенью устойчивости и могут длительное время оставаться в организме, никоим образом не проявляясь.
Внешние признаки отсутствуют, однако внутренние изменения развиваются, приводя к поражению органа. В такой ситуации больной даже не догадывается о наличии недуга. Выявить опасные вирусы в крови можно исключительно лабораторным путем.
Симптомы
Время появления симптомов и особенности клинической картины зависят от происхождения недуга. Идиопатическая разновидность болезни возникает в течение 2-10 дней жизни малыша. К ключевым проявлениям врожденного заболевания относят желтый оттенок склер, дермы, слизистых оболочек.
Степень выраженности симптомов может быть разной. Это продолжается несколько дней. Затем эпителий становится зеленоватым. Помимо этого, идиопатическая форма врожденной болезни приводит к таким симптомам гепатита у грудничка:
- Общая слабость;
- Нехватка веса и его медленный набор;
- Увеличение размеров живота;
- Постоянные срыгивания;
- Гепатоспленомегалия различной степени интенсивности;
- Асцит.

Буквально с первых суток болезни моча становится темной. Она приобретает коричневатый оттенок. Через 2-3 недели стул становится более светлым. В сложных случаях присутствуют неврологические отклонения. У малыша снижаются рефлексы, наблюдаются вялые парезы, возникают проблемы с глотанием и сосанием.
В более редких ситуациях развивается судорожный синдром и менингеальные симптомы. Продолжительность врожденной патологии – от 2 недель до 3 месяцев. Форма недуга, спровоцированная HBV-вирусом, имеет аналогичные проявления. Однако первые признаки патологии возникают в 2-3 месяца.
Признаки бактериального гепатита обычно появляются на 2-3 сутки после рождения. К основным проявлениям относятся:
- Диарея;
- Увеличение температурных показателей;
- Увеличение размеров печени.
Особенности клинической картины также зависят от возбудителя врожденной патологии. При цитомегаловирусной инфекции возникают поражения сетчатки, признаки геморрагии. Нередко развивается гидро- или микроцефалия. Также есть нарушения работы почек и легких.
Если этиологическим фактором является краснуха, у маленького пациента не зарастают артериальные протоки, страдает внутреннее ухо, возникает поражение хрусталика. Гепатит токсоплазмозного характера сопровождается сыпью на коже, хориоретинитом. Также у малыша может наблюдаться микро- и гидроцефалия.

Если врожденный недуг спровоцирован герпетической инфекцией, помимо остальных проявлений, появляются высыпания на теле, в районе конъюнктивы и ротовой полости. Также для данного нарушения характерен геморрагический синдром. Многие дети сталкиваются с ДВС-синдромом.
Если происхождение врожденного недуга связано с сифилисом, возникают специфические высыпания на дерме и слизистых. Нередко возникают симптомы периостита.
Диагностика
Чтобы поставить точный диагноз, врач анализирует признаки врожденной патологии, которые присутствуют у ребенка. Немаловажное значение имеет анамнез матери при беременности и параметры исследований сыворотки малыша.
Для выявления гепатита В выполняют иммуноферментный и радиоиммунный анализ крови. При изучении анамнеза женщины нужно уделить внимание проведению парентеральных вмешательств. Это имеет значение за 40-180 суток до появления первых признаков недуга.
Иногда поставить точный диагноз может быть весьма проблематично. Это обусловлено неспецифичностью серологических реакций у маленьких детей. Потому врачи комбинируют прямые и косвенные методики. Нередко возникает потребность в дополнительных процедурах, таких как эхосканирование.

Чтобы поставить точный диагноз, проводится дифференциация с конъюгационными желтухами. Также врожденный гепатит следует отличить от атрезии желчных протоков. Помимо этого, стоит учитывать, что желтуха у новорожденных бывает признаком инфекционного мононуклеоза.
Методы лечения
Чтобы терапия гепатита у новорожденного была результативной, нужно учитывать множество особенностей. Обычно лечение помогает решать такие задачи:
- Уменьшение симптомов воспаления;
- Выведение токсических веществ;
- Восстановление клеток печени.
Для предотвращения диспепсических симптомов ребенка следует кормить обезжиренным материнским молоком. Медикаментозное лечение подразумевает применение таких препаратов:
- Стероидные гормоны;
- Антибактериальные средства;
- Витаминные комплексы;
- Желчегонные лекарства;
- Интерферон-альфа.

Стероидные гормоны способствуют устранению воспаления и восстановлению проходимости воспаленных протоков. С их помощью удается улучшить кровообращение в паренхимах и избежать цирротических последствий.
Чтобы справиться с воспалением, нередко приходится использовать антибактериальные препараты. Детям выписывают витамины группы В и глюкозу. При развитии у малыша холестатического синдрома показаны желчегонные медикаменты.
Использование интерферона-альфа помогает ускорить обратную динамику признаков гепатита. Также подобные средства уменьшают длительность интоксикации.
В сложных случаях врожденного недуга и при риске появления печеночной комы необходимо увеличивать дозировку витаминов. Также проводится капельное введение глюкозы и физраствора. При таком диагнозе следует вводить кардиотонические средства и экстракт печени. Это осуществляется внутримышечным способом.
Для профилактики гипопротромбинемии детям показано парентеральное использование витамина К. Если имеется нарушение аммиачного обмена, нужно применять большое количество глютаминовой кислоты.
Последствия
При отсутствии своевременной терапии есть риск смертельного исхода. Одним из самых опасных последствий врожденной патологии является некротическое поражение тканей печени. Впоследствии это становится причиной развития цирроза.

Длительность патологии может составлять от 14 суток до нескольких месяцев. Это является причиной холестаза. К признакам рецидива врожденного недуга относят следующее:
- Отставание в развитии;
- Хронический гепатит;
- Рахит;
- Нехватка витаминов К и Е;
- Увеличение давления в портальных венах;
- Гипопротеинемия;
- Недостаточность печени;
- Энцефалопатия.
Прогноз и профилактика
На прогноз влияет происхождение болезни, степень тяжести состояния малыша и результативность терапии.
Примерно в 25-40 % случаев врожденный гепатит жизни приводит к смерти. Чаще всего такой исход наступает у детей первого года при серьезной гепатоцеллюлярной недостаточности. В 35-40 % ситуаций у детей присутствуют хронические болезни печени и прочие последствия.
Специфическая профилактика показана при обнаружении у будущей матери HBs-антигенов или выявлении острого гепатита. В данной ситуации в первый день жизни малыша выполняют прививку.
Она проводится посредством рекомбинантного препарата и донорских иммуноглобулинов. Следующие прививки делают в 1 месяц и полгода без применения иммуноглобулинов.

Неспецифическая профилактика включает такие меры:
- Антенатальная защита плода;
- Контроль применяемой донорской крови;
- Соблюдение стерильности медицинского оборудования;
- Систематическое посещение гинеколога и сдача необходимых анализов беременной женщиной.
Врожденный гепатит – серьезное отклонение, которое чревато отрицательными последствиями для здоровья. Чтобы избежать их развития, нужно заниматься профилактикой патологии. При возникновении симптомов болезни необходимо сразу обращаться к врачу.
© 2018 – 2019, MedPechen.ru. Все права защищены.
Источник