Дифференциальная диагностика гепатита и холестаза
Вопрос: Синдром холестаза. Дифференциальная диагностика заболеваний печени сопровождающихся холестазом.
Холестатический синдром — клинический симптомокомплекс, связанный накоплением составляющих желчи в крови вследствие нарушения или прекращения поступления желчи в двенадцатиперстную кишку.
Патогенез внепеченочного холестаза:
- Механическое препятствие току желчи повышение давления в желчных протоках;
- Далее развиваются структурные изменения желчных протоков (если обструкция не будет устранена);
- При дальнейшем существовании препятствия току желчи нарушение экскреции желчи гепатоцитами (патогенетические механизмы будут аналогичны внутрипеченочной форме холестаза);
Причины внепеченочного холестаза:
- Камни;
- Заболевания поджелудочной железы;
- Стриктуры желчных протоков;
- Опухоли протоков;
- Кисты протоков;
- Инфекция;
- Редкие (гемобилия, лимфаденопатия в воротах печени и др.);
Патогенез внутрипеченочного холестаза:
- Воздействие патологических факторов (эндотоксинов, провоспалительных цитокинов, лекарств, желчных кислот) на гепатоциты: уменьшение текучести мембран клеток, ингибирование ферментов, разрушение микрофиламентов, десмосом;
- Адаптивное усиление синтеза холестерина;
- Индукция желчными кислотами (особенно литохолевой) апоптоза, аутоиммунных процессов, пролиферации желчных протоков;
Причины внутрипеченочного холестаза:
- Гепатиты (вирусные, лекарственные, аутоиммунные, алкогольные), циррозы;
- Первичный билиарный цирроз;
- Склерозирующие холангиты;
- Холангиты;
- Холангиокарцинома;
- Саркоидоз, амилоидоз;
- Гипоплазия протоков;
- Нарушения кровообращения;
- Редкие наследственные формы холестаза;
- Отторжение трансплантата, болезнь «трансплантат против хозяина»;
Клиника:
— Кожный зуд;
— Стеаторея, мальабсорбция жиров и жирорастворимых веществ (витаминов);
— Желтуха (с зеленоватым оттенком);
— Ксантомы и ксантелазмы (хронический холестаз с уровнем холестерина более 11,7 ммоль/л на протяжении 3-х и более месяцев);
«Внепеченочные» проявления холестаза:
— Острая почечная недостаточность;
— Кровотечения;
— Плохое заживление ран;
— Сепсис;
— Дисфункция тромбоцитов;
— Острые язвы желудка;
— Нарушение вазоконстрикторной реакции в ответ на гипотензию;
Биохимические маркеры холестатического синдрома:
— Щелочная фосфатаза (ЩФ);
— Гаммаглютамилтранспептидаза (ГГТП);
— Лейцинаминопептидаза;
— 5-нуклеотидаза;
Диагностический алгоритм:
КТ, УЗИ желчных протоков:
— расширены (ЭРХПГ, ЧЧХГ);
— не расширены:
а) поражение протоков? (холангиография)
б) внутрипеченочных холестаз? (биопсия печени)
Лечение синдрома холестаза:
- Диетические рекомендации (нейтр. жиры при стеаторее не более 40 г/сут, триглицериды со средней длиной цепи 40 г/сут (кокосовое масло);
- Витамин А 100000 МЕ в/м 1 р. в месяц;
- Витамин Е 10 50 мг в/м в сутки;
- Витамин К 10 мг в/м в сутки (5 10 дней);
- Витамин D2 (эргокальциферол) 100000 МЕ в месяц в/м, Витамин D3 альфа D3 ТЭВА 1 мкг в сутки;
- Кальций 1,5 г per os (карбонат кальция), глюконат Ca в/в капельно 15 мг/кг 7 дней при сильных болях в костях;
- Комбинированные препараты (витрум кальций D, кальций D3 Никомед);
Лечение кожного зуда:
- Холестирамин 4 16 г в сутки (при достижении эффекта можно снизить дозу) препарат выбора (эффект наступает минимум через 1 неделю, полный эффект не менее чем через 2 месяца) Билигнин 5 10 г в сутки, активированный уголь 10 20 г в сутки;
- Урсодезоксихолевая кислота (урсофальк, урсосан) 10 15 мг/кг в сутки кожный зуд ослабевает через несколько месяцев;
- При рефрактерном зуде: гептрал 800 мг в/в 7-21 день, затем 800 мг * 2р. в день per os, фототерапия, плазмаферез;
- Индукторы микросомальных ферментов (при неэффективности холестирамина в максимальных дозах): фенобарбитал 30 180 мг, зиксорин 300 400 мг, рифампицин 300 600 мг;
- Антагонисты опиоидных рецепторов: налоксон 0,4 2 мг в/в, налмефен 5 80 мг;
- Ондансетрон (осетрон, зофран) 8 16 мг в сутки;
- Эстрогены, анаболики, ГКС, метронидазол (небольшое число наблюдений);
P.S.: после всего вышесказанного начинаем загонять про:
- Первичный билиарный цирроз;
- Аутоиммунный холангит;
- Первичный склерозирующий холангит;
- Гепатиты (вирусные, лекарственные, аутоиммунные, алкогольные), циррозы;
- Камни;
- И т.д. и .т.п…
Другие похожие работы, которые могут вас заинтересовать.вшм>
Источник
Представлен клинический случай развития токсического гепатита с синдромом холестаза, ассоциированного с применением биологически активной добавки, содержащей экстракт дикого ямса, у женщины среднего возраста. Описаны этапы диагностического поиска с последующей успешной гепатотропной терапией.

Введение
Синдром холестаза – клинико-лабораторный феномен, характеризующийся нарушением оттока желчи и/или синтеза желчных пигментов. Его основными биохимическими маркерами являются повышение уровня щелочной фосфатазы (ЩФ) выше полутора норм, гамма-глютамилтранспептидазы (γ-ГТП) выше трех норм, а также конъюгированная гипербилирубинемия. Клинические проявления включают в себя слабость, кожный зуд и, в ряде случаев, желтуху [2]. При бессимптомном течении холестаз может быть выявлен случайно по повышению концентраций ЩФ и γ-ГТП в ходе диспансерного обследования или при исследовании биохимических тестов по поводу другого заболевания.
Дифференциальная диагностика синдрома холестаза объемна, поскольку представляет собой достаточно большой круг различных заболеваний [1–3]. Первый важный этап диагностического поиска — это разграничение внутри- и внепеченочного холестаза. В основе многих холестатических заболеваний лежит внутрипеченочный холестаз, однако в случае склерозирующего холангита могут поражаться мелкие и крупные внутри- и/или внепеченочные желчные протоки. Для уточнения диагноза, согласно клиническим рекомендациям по диагностике и лечению холестаза, разработанным Российской гастроэнтерологической ассоциацией и Российским обществом по изучению печени, обоснованно использование следующего алгоритма ведения больного:
1. Детальное изучение анамнеза и результатов объективного исследования.
2. Проведение ультразвукового исследования (УЗИ) органов брюшной полости как первого этапа обследования для дифференциации внутри- и внепеченочного холестаза.
3. Определение антител к митохондриям (AMA антитела) – ключевая позиция при обследовании больного с внутрипеченочным холестазом для исключения первичного билиарного цирроза печени.
4. Проведение магнитно-резонансной томографии (МРТ) органов брюшной полости – следующий этап при необъяснимом холестазе. Альтернативой МРТ может явиться эндоскопическое УЗИ, особенно при подозрении на обструкцию дистальных отделов билиарного тракта.
5. У ряда пациентов может быть выполнена эндоскопическая ретроградная холангиопанкреатография. Однако в случае отсутствия необходимости в лечебных манипуляциях желательно избегать данного метода (II-2/A-1).
6. Выполнение биопсии печени рекомендовано АМА-негативным пациентам и лицам с необъяснимым холестазом.
7. При наличии возможности – проведение генетического тестирования для исследования АВСВ4 (гена, кодирующего внутриканальцевую фосфолипидную помпу). Рекомендуется у АМА-негативных больных при соответствии данных биопсии картине первичного билиарного цирроза и первичного склерозирующего холангита [1–5].
Клинический случай
Больная К., 48 лет, обратилась в приемный покой клиники ФГБНУ «НИИ терапии и профилактической медицины» г. Новосибирска 10 ноября 2016 г. с жалобами на дискомфорт в области правого подреберья, не связанный с приемом пищи, распространенный кожный зуд, усиливающийся в вечернее время.
Из анамнеза известно, что в марте 2016 г. впервые появился кожный зуд, более интенсивный во второй половине дня, сопровождающийся общей слабостью, похуданием на 4 кг за 6 мес. Соматически пациентка практически здорова, какие-либо лекарственные препараты на постоянной основе не принимала. Профессиональных вредностей не имеет, не курит, алкоголь употребляет 5–6 раз в год («по праздникам») в объеме 1–2 алкогольные единицы. Беременность отрицает.
В апреле обратилась в поликлинику по месту жительства, проведено обследование, по результатам которого выявлено повышение уровня печеночных ферментов: аланинаминотрансфераза (АЛТ) – 122 Ед/л, аспартатаминотрансфераза (АСТ) – 131 Ед/л, щелочная фосфатаза (ЩФ) – 1154 ЕД/л, γ-глутамилтранспептидаза (ГГТП) – 364 Ед/л, прямой билирубин – 39 ммоль/л. Назначена терапия гепатопротекторами (на основе фосфолипидов соевых бобов, содержащих 76% холина) и ферментами (панкреатин). На этом фоне отметила ухудшение состояния в виде усиления дискомфорта в области печени.
В мае 2016 г. при повторном обследовании выявили незначительное уменьшение показателей синдрома цитолиза (АЛТ – 112 Ед/л, АСТ – 122 Ед/л) и холестаза (ЩФ – 1108 Ед/л, ГГТП – 356 Ед/л, прямой билирубин – 36 ммоль/л). По данным УЗИ органов брюшной полости – печень не увеличена, ее эхо-структура не изменена, признаки хронического холецистита, диффузные изменения поджелудочной железы. С этого периода принимала комбинированную гепатопротекторную терапию: адеметионин 800 мг/сут 1 мес. и урсодезоксихолиевую кислоту 500 мг/сут в течение 4 мес. Клинически отмечала уменьшение зуда, но лабораторные показатели оставались без существенной динамики.
На момент госпитализации в клинику «НИИТПМ» с целью дообследования и лечения кожный зуд пациентку не беспокоил, сохранялся умеренный дискомфорт в области правого подреберья. Курс гепатотропной терапии был закончен в конце августа 2016 г. В ходе углубленного сбора анамнеза выяснилось, что «для поддержания естественной красоты» по рекомендации гинеколога с декабря 2015 г. принимает курсами по 4–6 месяцев в год БАД, в состав которой входят экстракт дикого ямса, витамины С, Е, гиалуроновая кислота. При повторном проведении 2-месячного курса в марте 2016 г. отметила появление вышеописанных жалоб, однако использование БАД продолжила вплоть до ноября 2016 г., в интермиттирующем режиме.
При поступлении состояние больной удовлетворительное. Правильного телосложения. Рост – 164 см, вес – 58 кг, индекс массы тела – 21,6 кг/м2. Кожа и видимые слизистые нормальной окраски. Периферические лимфатические узлы не увеличены. Щитовидная железа пальпаторно – без особенностей. Грудная клетка правильной формы. Костно-мышечная система – без особенностей. Аускультативно дыхание везикулярное, хрипов нет. Пульс – 78 ударов в мин. Артериальное давление – 125/80 мм рт. ст. Сердечные тоны ясные, ритмичные. Язык влажный, не обложен. Живот правильной формы, участвует в акте дыхания, при пальпации мягкий, незначительно болезненный в правом подреберье. Печень не увеличена, мягко-эластической консистенции, умеренно болезненна при пальпации. Мочеиспускание свободное, безболезненное. Симптом поколачивания отрицательный с обеих сторон. Периферических отеков нет. Физиологические отправления в норме.
В общем анализе крови: эритроциты – 4,0×1012; гемоглобин – 123 г/л; лейкоциты – 4,8×109, базофилы – 0, эозинофилы – 7, нейтрофилы – 46, лимфоциты – 40, моноциты – 4; СОЭ – 30 мм/ч. Результаты общего анализа мочи – без патологии. Исключены вирусные и аутоиммунный гепатиты (титр АМА антител <1:40, АNA антитела – отрицательно). Уровни печеночных маркеров пациентки исходно и на фоне различных схем гепатопротекторной терапии представлены в таблице 1.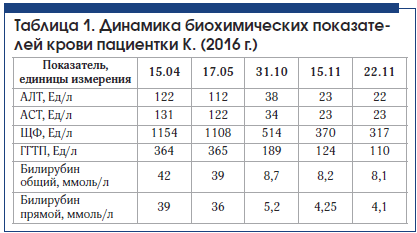
Для исключения паразитарной инвазии было проведено дуоденальное зондирование. Заключение: выраженные признаки застоя желчи в протоках печени, небольшой застой желчи в желчном пузыре. При повторном УЗИ органов брюшной полости выявлены минимальные диффузные изменения паренхимы печени, перегиб желчного пузыря. Осуществлялась также фиброэластометрия печени: степень фиброза F0 по METAVIR 4,9 кПа, магнитно-резонансная томография: признаки минимального диффузного изменения паренхимы печени, перегиб желчного пузыря; дополнительных образований, свободной жидкости в брюшной полости и забрюшинном пространстве не выявлено. Биопсия печени пациентке не была показана, поскольку имелось достаточно клинико-инструментальных данных для верификации холестаза токсического характера.
С учетом данных обследования, отрицательных маркеров вирусных гепатитов, аутоиммунных заболеваний, паразитарного поражения печени, отсутствия злоупотребления алкоголем и наличия анамнестических указаний на длительный курсовой прием БАД, ассоциированный хронологически с появлением «печеночных» жалоб, установлен клинический диагноз: хронический токсический гепатит, ассоциированный с приемом БАД, минимальной степени биохимической активности, с синдромом холестаза, стадия фиброза F0 по METAVIR (4,9kPa).
Была возобновлена терапия гепатопротекторами (адеметионином и урсодезоксихолиевой кислотой) с положительным клиническим (исчезновение зуда, снижение слабости, стабилизация массы тела) и лабораторным эффектом (снижение уровня маркерных ферментов холестаза до полутора-двух норм, нормализация уровня аминотрансфераз). Пациентка выписана в удовлетворительном состоянии на амбулаторный этап со следующими рекомендациями:
1. Исключить БАДы! Соблюдение диеты № 5, в т. ч. частое дробное питание, которое обеспечивает лучшее переваривание и усвоение пищи, обладает хорошим желчегонным действием, улучшает моторику кишечника.
2. Включение в рацион продуктов, богатых пищевыми волокнами, что повышает желчегонный эффект диеты.
3. Тюбажи с минеральной водой 1 раз в 2 нед. в течение 3 мес.
4. Гепатопротекторная терапия: урсодезоксихолиевая кислота по 2 капсулы 2 р./сут (обед и вечер) до 12 мес. и адеметионин 400 мг по 1 таблетке 2 р./сут 1 мес.
5. Лабораторный контроль через 1 и 3 мес.
6. При появлении боли, выраженного дискомфорта в области печени – мебеверин по 1 капсуле 3 р./сут.
При повторном лабораторном обследовании через 1 и 3 мес. показатели биохимического анализа крови находились в рамках референсных значений. Таким образом, изначально, при появлении первых симптомов, у пациентки не был полно собран лекарственный анамнез, что является одним из опорных пунктов расспроса при поражении печени неуточненного генеза и может привести к неоправданному назначению множества инструментальных обследований, вплоть до биопсии печени, и, главное, не позволяет воздействовать на причинный фактор печеночной дисфункции, в частности, на синдром холестаза.
Источник