Диспансерное наблюдение за реконвалесцентами гепатита в
![]()
Под диспансеризацией понимается активное
динамическое наблюдение за состоянием
здоровья определенных контингентов
населения (здоровых и больных), взятие
этих групп на учет с целью раннего
выявления заболеваний, динамического
наблюдения и комплексного лечения
заболевших, проведения мероприятий по
оздоровлению их условий труда и быта,
предупреждению развития и распространения
болезней, восстановлению трудоспособности
и продлению периода активной
жизнедеятельности. При этом основная
цель диспансеризации состоит в сохранении
и укреплении здоровья населения,
увеличении продолжительности жизни
людей и повышении производительности
труда работающих путем активного
выявления и лечения начальных форм
заболеваний, изучения и устранения
причин, способствующих возникновению
и распространению заболеваний, широкого
проведения комплекса социальных,
санитарно-гигиенических, профилактических,
лечебно-оздоровительных мероприятий.
Содержанием диспансеризации является:
» активное выявление больных в целях
раннего распознавания начальных форм
заболеваний;
» взятие на диспансерный учет и
систематическое наблюдение;
» своевременное проведение лечебных и
социально-профилактических мероприятий
для скорейшего восстановления здоровья
и трудоспособности; изучение внешней
среды, производственных и бытовых
условий и их улучшение; участие в
диспансеризации всех специалистов.
Анализ определения, целей и содержания
диспансеризации показывает, что общим
для диспансеризации и реабилитации
является проведение лечебных и
социально-профилактических мероприятий
для скорейшего восстановления здоровья
и трудоспособности переболевшего.
При этом следует заметить, что мероприятия
по восстановлению здоровья и
трудоспособности все в большей и большей
степени становятся прерогативой
реабилитации. Причем дальнейшее
совершенствование диспансеризации
предусматривает все более активное
развитие реабилитации. Таким образом,
решение задач по восстановлению здоровья
и трудоспособности постепенно переходит
к реабилитации и приобретает самостоятельное
значение.
Завершается реабилитация тогда, когда
достигнуто восстановление адаптированности,
закончился процесс реадаптации. Однако
в тот момент, когда реабилитация
завершается, лечение всегда уже закончено.
Причем после окончания лечения
реабилитация осуществляется одновременно
с диспансерными мероприятиями. По мере
восстановления здоровья и трудоспособности
роль реабилитационного компонента
становится все меньше, и, наконец, при
полном выздоровлении и восстановлении
трудоспособности реабилитация может
считаться законченной. Переболевший
подлежит только диспансерному наблюдению.
Диспансерное наблюдениеза
реконвалесцентами после инфекционных
болезней осуществляется в соответствии
с приказами и руководящими документами
Минздрава (Пр. № 408 от 1989 г. и др.).
Регламентирована диспансеризация
переболевших дизентерией, сальмонеллезом,
острыми кишечными инфекциями
неустановленной этиологии, брюшным
тифом и паратифами, холерой, вирусными
гепатитами, малярией, менингококковой
инфекцией, бруцеллезом,
клещевым энцефалитом, геморрагической
лихорадкой с почечным синдромом,
лептоспирозом, инфекционным мононуклеозом.
Кроме того, в научной литературе
приводятся рекомендации по диспансеризации
больных после псевдотуберкулеза,
орнитоза, амебиаза, ангины, дифтерии,
гриппа и других ОРЗ, кори и других
«детских» инфекций. Обобщенная методика
диспансеризации при основных инфекционных
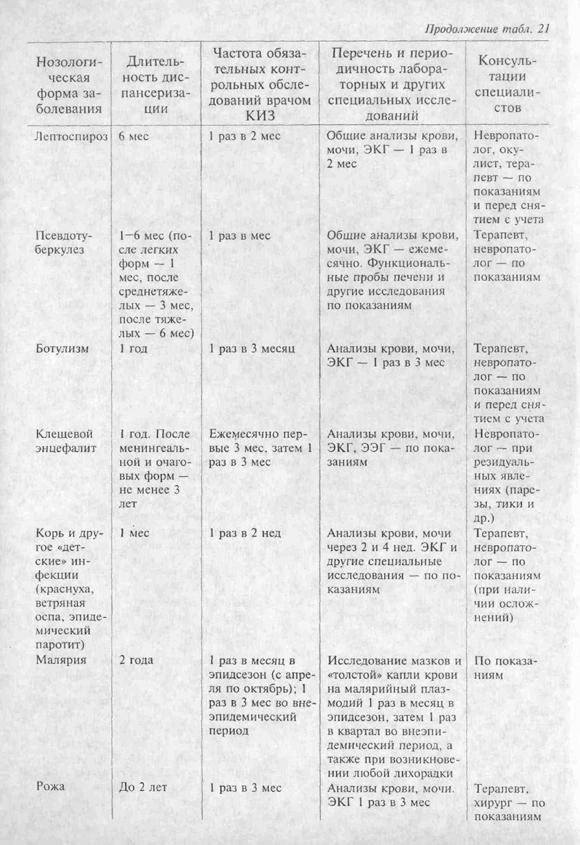
болезнях приведена в табл. 21.
Дизентерия. Перенесшие заболевание
без бактериологического подтверждения
выписываются не ранее трех дней после
клинического выздоровления, нормализации
стула и температуры тела. Имеющие
непосредственное отношение к производству
продуктов питания, их хранению,
транспортировке и реализации и
приравненные к н.им подвергаются
бактериологическому обследованию через
2 дня после окончания лечения. Выписываются
только при отрицательном результате
обследования.
Перенесшие заболевание, подтвержденное
бактериологически, выписываются после
отрицательного контрольного
бактериологического обследования,
проведенного через 2 сут после окончания
лечения. Все работники питания и
приравненные к ним выписываются после
двукратного отрицательного
бактериологического обследования.
При затяжных формах дизентерии с
длительным бактериовыделением и при
хронической дизентерии выписка
производится после стихания обострения,
исчезновения токсикоза, стойкой, в
течение 10 дней, нормализации стула и
отрицательного результата бактериологического
обследования. Дети из детских домов и
школ-интернатов допускаются в коллективы
по выздоровлении, но в течение 2-х
последующих месяцев им запрещаются
дежурства по пищеблоку. Дети, посещающие
дошкольные учреждения, после выписки
допускаются в коллективы при осуществлении
диспансерного наблюдения в течение
1-го месяца с обязательным осмотром
стула.



В процессе диспансеризации во время
контрольных ежемесячных осмотров
обращают внимание на самочувствие
больного (общая слабость, повышенная
утомляемость, нарушения аппетита,
наличие явлений дискомфорта или болей
в животе), характер стула (оформленный
или неоформленный, наличие в кале
примесей крови, слизи), частоту дефекаций,
состояние органов брюшной полости и,
особенно, кишечника (болезненность или
чувствительность, утолщение или спазм
по ходу отдельных его участков), состояние
печени и селезенки.
Особого внимания заслуживают
реконвалесценты, перенесшие тяжелые и
среднетяжелые формы болезни. У них
нередко отмечаются явления астенизации,
вегетодистонии, нейровегетативные
расстройства кишечника. Полное
выздоровление у таких реконвалесцентов
может затягиваться до 2 — 3 мес после
болезни. В этих случаях необходима
активная диспансеризация с проведением
комплекса лечебно-оздоровительных
мероприятий. Показаны назначение
общеукрепляющих и седативных препаратов,
а также использование физических методов
лечения (хвойные ванны, электрофорез с
введением ионов брома, кальция, новокаина
и др. медикаментов, гемотерапия и пр.),
а также лечебной физкультуры.
Всем реконвалесцентам категорически
запрещается употребление любых спиртных
напитков, включая пиво, а также прием
жирной и острой пищи — по крайней мере,
в течение ближайших 4—6 нед.
Брюшной тиф и паратифы. Дополнительно
к приведенным в таблице рекомендациям
следует иметь в виду следующее. В случае
повышения температуры тела или ухудшения
общего состояния (снижение аппетита,
нарушение сна, появление слабости,
головной боли) выполняют общий анализ
крови, посевы мочи, кала и крови на
выявление тифопаратифозных бактерий,
а при установлении рецидива больные
вновь госпитализируются. Кроме того,
если при любом из обследований, проведенных
по истечению 3 мес после выздоровления,
у работников пищевых предприятий хотя
бы однократно была выделена культура
бактерий брюшного тифа или паратифа,
они считаются хроническими носителями,
отстраняются от работы и должны изменить
профессию.
Холера. Перед выпиской из стационара
бактериологические исследования
проводят не ранее, чем через 24 ч после
окончания лечения антибиотиками.
Исследованию подлежат испражнения
(троекратно) и желчь — порции В и С
(однократно). Работники пищевых
предприятий, детских и лечебно-профилактических
учреждений, а также больные хроническими
заболеваниями печени и желчевыводящих
путей подлежат обследованию в течение
5 дней (ежедневное бактериологическое
исследование испражнений и однократное
— желчи).
Амебиаз. Перед выпиской больных на
диспансерное наблюдение обязательны
отсутствие патологических изменений
слизистой оболочки толстой кишки (при
контрольной ректороманоскопии) и
трехкратные отрицательные результаты
исследований кала на амебу (с интервалом
3—5 дней).
Вирусные гепатиты. Реконвалесценты
могут быть выписаны для диспансерного
наблюдения при условии отсутствия
жалоб, уменьшения печени до нормальных
размеров или четко выраженной тенденции
к их сокращению, отсутствия желчных
пигментов в моче, нормализации уровня
билирубина в крови. Допускается выписка
при повышении активности аминотрансфераз
(в 2—3 раза) или увеличении печени на 1—2
см.
Все реконвалесценты подлежат
диспансеризации, организация и содержание
которой зависят от нозологической формы
перенесенного гепатита, а также характера
остаточных явлений.
Менингококковая инфекция. Перенесшие
генерализованные формы могут быть
выписаны для диспансерного наблюдения
при определившемся исходе болезни,
нормализации цереброспинальной жидкости
и после одного отрицательного посева
слизи из носоглотки на менингококк (не
ранее, чем через 3 сут после окончания
лечения антибиотиками).
Ангина. Реконвалесценты выписываются
не ранее седьмого дня нормальной
температуры тела при полном клиническом
выздоровлении с нормализацией
общеклинических исследований крови
(лейкоцитоз не более 8 • 109/л, СОЭ до 15
мм/ч) и мочи (количество лейкоцитов в
препарате из осадка — до 8 клеток в поле
зрения при отсутствии эритроцитов и
цилиндров). Допускаются незначительные
изменения ЭКГ (умеренное снижение
вольтажа зубцов, расширение комплекса
QRS не более, чем до 0,1 с).
Дифтерия. Выписка реконвалесцентов
осуществляется после полного клинического
выздоровления и получения двух
отрицательных результатов бактериологического
обследования, проводимого с интервалом
в 1 сутки и не ранее, чем через 3 дня после
отмены антибиотиков.
Грипп и ОРЗ.Переболевшие выписываются
при условии полного клинического
выздоровления, но не ранее, чем через 3
дня после нормализации температуры
тела.
Орнитоз. Выписка производится после
полного клинического выздоровления и
исчезновения рентгенологических
изменений в легких.
Геморрагическая лихорадка с почечным
синдромом. Выписка производится после
исчезновения клинических проявлений
болезни и нормализации показателей
лабораторного исследования, при тяжелых
формах — не ранее 3—4 нед от начала
болезни. Изогипостенурия и полиурия не
являются противопоказаниями для выписки.
Инфекционный мононуклеоз.Выписка
осуществляется после полного клинического
выздоровления и улучшения формулы крови
(более 50% лейкоцитов — нейтрофилы).
Псевдотуберкулез. Выписка переболевших
производится после полного клинического
выздоровления (с нормализацией температуры
тела и гемограммы) и двухкратного
отрицательного бактериологического
исследования испражнений, но не ранее
21-го дня болезни, что связано с возможностью
рецидива.
Малярия. Выписка больных проводится
после окончания курса про-тивопаразитарной
терапии, при полном клиническом
выздоровлении, отрицательном результате
исследований мазка крови на малярийный
плазмодий и нормальных результатах
общих анализов крови и мочи.
Источник
53. Осложнения и исходы вирусных гепатитов.Осложнениями вирусных гепатитов могут стать функциональные и воспалительные заболевания желчных путей и печёночная кома, и, если нарушение в работе желчевыводящих путей поддаётся терапии, то печёночная кома является грозным признаком молниеносной формы гепатита, заканчивающейся летальным исходом практически в 90% случаях. В 80% случаев молниеносное течение обусловлено сочетанным действием вирусов гепатитов В и D. Печёночная кома наступает из-за массивного омертвения (некроза) клеток печени. Продукты распада печёночной ткани попадают в кровь, вызывая поражение центральной нервной системы и угасание всех жизненных функций.Выздоровление после перенесённого вирусного гепатита длительное. Нередко болезнь приобретает затяжные формы. Некоторые пациенты, инфицированные вирусом гепатита В, С и D, сами не болеют, но, являясь носителями, представляют опасность в плане заражения окружающих. Весьма неблагоприятным исходом острого гепатита является его переход в хроническую стадию в основном при гепатите С. Хронический гепатит опасен тем, что отсутствие адекватного лечения нередко приводит к циррозу, а иногда и раку печени. В этом плане, самым тяжёлым заболеванием врачи считают гепатит С: В 70–80% случаев его острая форма переходит в хроническую, хотя внешних признаков заболевания может и не быть. Более того, у большинства пациентов с острым гепатитом С наблюдается феномен «мнимого выздоровления», при котором данные биохимических анализов крови приходят в норму. Этот феномен длится от нескольких недель до нескольких месяцев и даже лет, и этот период пациенты могут ошибочно принимать за выздоровление. Это диктует необходимость длительного и регулярного наблюдения больных и обязательного проведения специфической терапии.Но самое тяжёлое течение гепатита вызывает сочетание двух и более вирусов, например В и D или B и С. Встречается даже B+D+C. В этом случае прогноз крайне неблагоприятный. Зачастую признаки хронического вирусного гепатита слабо выражены, что позволяет человеку до поры до времени не обращать внимание на болезнь. Нередко явные клинические проявления болезни обнаруживаются уже на стадии цирроза.Цирроз возникает приблизительно у 20% больных вирусным гепатитом С. К этому осложнению могут также привести гепатит В в сочетании с гепатитом D или без него. Наличие циррозa создает препятствия для нормального кровотока в печени. Кровь вынуждена искать дополнительные обходные пути, что приводит к расширению кровеносных сосудов в области пищевода и желудка. Эти расширенные кровеносные сосуды называются варикозными венами, они растягиваются и могут стать источником кровотечения, что требует неотложкой врачебной помощи. Ещё одна проблема, связанная с развитием цирроза печени — асцит (скопление жидкости в брюшной полости), который внешне проявляется увеличением живота в размерах. Иногда у больных циррозом развивается рак печени, который на ранних стадиях можно лечить лекарственными препаратами или оперативно. Если цирроз печени сформировался, его нельзя устранить, даже если уже прошло воспаление печени. Поэтому лечение вирусного гепатита нужно начинать как можно раньше
Поделитесь с Вашими друзьями:
Источник
7.1. Диспансерное наблюдение за больными ОГС проводится с целью оценки эффективности противовирусной терапии и установления исхода заболевания (выздоровление — элиминация вируса гепатита С из организма или переход в хроническую форму).
Диспансерное наблюдение за больными ХГС проводится с целью уточнения диагноза, определения оптимального времени начала и тактики противовирусной терапии и оценки ее эффективности.
Важными задачами диспансерного наблюдения при гепатите С являются повышение осведомленности больного о заболевании, мотивирование его к регулярному наблюдению, формирование приверженности лечению, профилактика осложнений и своевременное их выявление.
Диспансерное наблюдение за лицами с наличием антител к вирусу гепатита С (при отсутствии у них РНК вируса гепатита С) проводится с целью подтверждения либо отмены диагноза гепатита С.
7.2. Больные ОГС, больные ХГС, а также лица, у которых при скрининге выявлены антитела к вирусу гепатита С (при отсутствии у них РНК вируса гепатита С), подлежат обязательному диспансерному наблюдению у врача-инфекциониста в медицинской организации по месту жительства или в территориальном гепатологическом центре.
7.3. Больные ОГС проходят клинический осмотр и лабораторное обследование с обязательным исследованием сыворотки (плазмы) крови на наличие РНК вируса гепатита С через 6 месяцев после выявления заболевания. При этом в случае выявления РНК вируса гепатита С данные лица считаются больными ХГС и подлежат диспансерному наблюдению в соответствии с п. 7.4 настоящих санитарных правил. В случае если через 6 месяцев РНК вируса гепатита С не выявляется, данные лица считаются реконвалесцентами ОГС и подлежат динамическому наблюдению в течение 2 лет и обследованию на наличие РНК вируса гепатита С не реже одного раза в 6 месяцев.
7.4. Диспансерное наблюдение за больными ХГС и лицами, у которых при скрининге выявлены антитела к вирусу гепатита С (при отсутствии у них РНК вируса гепатита С), осуществляется не реже одного раза в 6 месяцев с проведением комплексного клинико-лабораторного обследования с обязательным исследованием сыворотки (плазмы) крови на наличие РНК вируса гепатита С.
7.5. Лица с наличием anti-HCV IgG, у которых отсутствует РНК вируса гепатита С при динамическом лабораторном обследовании в течение 2 лет с периодичностью не реже одного раза в 6 месяцев, считаются реконвалесцентами и подлежат снятию с диспансерного наблюдения.
7.6. Дети, рожденные от инфицированных вирусом гепатита С матерей, подлежат диспансерному наблюдению в медицинской организации по месту жительства с обязательным исследованием сыворотки (плазмы) крови на наличие anti-HCV IgG и РНК вируса гепатита С. Выявление у таких детей anti-HCV IgG самостоятельного диагностического значения не имеет, так как могул выявляться антитела к вирусу^ гепатита С, полученные от матери во время беременности.
Первое обследование ребенка проводится в возрасте 2 месяцев. При отсутствии в этом возрасте РНК вируса гепатита С проводится повторное обследование ребенка на наличие в сыворотке (плазме) крови anti-HCV IgG и РНК вируса гепатита С в возрасте 6 месяцев. Выявление у ребенка РНК вируса гепатита С в возрасте 2 месяцев или 6 месяцев свидетельствует о наличии ОГС.
Дальнейшее обследование ребенка проводится в возрасте 12 месяцев. Повторное выявление РНК вируса гепатита С в данном возрасте свидетельствует о ХГС в результате перинатального инфицирования и последующее диспансерное наблюдение ребенка проводится в соответствии с п. 7.4 настоящих санитарных правил.
При первичном выявлении РНК вируса гепатита С в возрасте 12 месяцев необходимо исключить инфицирование ребенка в более поздние сроки при реализации других путей передачи вируса гепатита С. При отсутствии РНК вируса гепатита С в возрасте 12 месяцев (если РНК вируса гепатита С выявлялась ранее в 2 или 6 месяцев) ребенок считается реконвалесцентом ОГС и подлежит обследованию на наличие anti-HCV IgG и РНК вируса гепатита С в возрасте 18 и 24 месяцев.
Ребенок, у которого не выявляется РНК вируса гепатита С в возрасте 2 месяцев, 6 месяцев и 12 месяцев, подлежит снятию с диспансерного наблюдения при отсутствии у него anti-HCV IgG в 12 месяцев жизни.
Ребенок, у которого не выявляется РНК вируса гепатита С в возрасте 2 месяцев, 6 месяцев и 12 месяцев, но выявляются anti-HCV IgG в возрасте 12 месяцев, подлежит дополнительному обследованию на наличие в сыворотке (плазме) крови anti-HCV IgG и РНК вируса гепатита С в 18 месяцев жизни. При отсутствии в возрасте 18 месяцев anti-HCV IgG и РНК вируса гепатита С ребенок подлежит снятию с диспансерного наблюдения. Выявление anti-HCV IgG в возрасте 18 месяцев и старше (при отсутствии РНК вируса гепатита С) может быть признаком перенесенного ОГС в первые месяцы жизни.
Диагностика гепатита С у детей, рожденных от инфицированных вирусом гепатита С матерей и достигших возраста 18 месяцев, осуществляется так же, как у взрослых.
7.7. Организации родовспоможения должны осуществлять передачу сведений о детях, рожденных от инфицированных вирусом гепатита С матерей, в детскую поликлинику по месту регистрации (или проживания) для дальнейшего наблюдения.
Источник: cyberpedia.su
Читайте также
Вид:


Источник
