Другой и неуточненный цирроз печени что это значит
Рубрика МКБ-10: K74.6
МКБ-10 / K00-K93 КЛАСС XI Болезни органов пищеварения / K70-K77 Болезни печени / K74 Фиброз и цирроз печени
Определение и общие сведения[править]
Цирроз — это диффузный процесс, характеризующийся фиброзом и трансформацией нормальной структуры печени с образованием узлов.
Тяжесть и прогноз цирроза зависят от объёма сохранившейся функционирующей массы паренхимы печени, выраженности портальной гипертензии и активности основного заболевания, приведшего к нарушению функций печени.
Эпидемиология
Цирроз печени занимает первое место среди причин смертности от болезней органов пищеварения (исключая опухоли). Распространённость составляет 2-3% (на основании данных аутопсий); наблюдают в 2 раза чаще у мужчин старше 40 лет по сравнению с общей популяцией.
Этиология и патогенез[править]
Цирроз печени является конечной стадией ряда хронических заболеваний печени.
Время, необходимое для развития фиброза печени, в значительной степени зависит от этиологического фактора. Часто цирроз развивается медленно: алкогольный цирроз печени формируется за 10-12 лет злоупотребления алкоголем, вирусные циррозы печени формируются через 20-25 лет после инфицирования. Наиболее быстрые темпы развития цирроза печени (несколько месяцев) отмечены у пациентов с билиарной обструкцией опухолевой этиологии и у новорождённых с атрезией жёлчевыводящих протоков.
Клинические проявления[править]
Характерны следующие симптомы и синдромы.
— Общая симптоматика: сонливость, слабость, повышенная утомляемость и зуд кожи. При выраженной сонливости, равно как и при раздражительности и агрессивном поведении, необходимо исключать печёночную энцефалопатию.
— Изменения печени и селезёнки: печень уплотнена и увеличена, однако иногда может быть небольших размеров. У большинства больных пальпируется умеренно увеличенная селезёнка: край выступает из-под рёберной дуги на 2-3 см (проявления портальной гипертензии).
— Желтуха: начальные признаки желтухи незаметны для больного и характеризуются иктеричностью склер и слизистых оболочек, уздечки языка, лёгким потемнением мочи, которому больные обычно не придают должного значения.
— Затруднения дыхания (дыхание поверхностное, учащённое) могут быть обусловлены асцитом с повышением внутрибрюшного давления и ограничениями подвижности диафрагмы; хронической сердечной недостаточностью (ХСН); гидротораксом на фоне отёчно-асцитического синдрома.
— Геморрагический синдром (вследствие нарушения синтеза факторов свёртывания крови в печени и тромбоцитопении при гиперспленизме): характерны кровоточивость дёсен, носовые кровотечения. Больные замечают, что синяки и кровоподтёки образуются даже при незначительных механических воздействиях.
— Асцит (проявление портальной гипертензии): увеличение живота в объёме за счёт скопившейся жидкости (может скапливаться более 10-15 л жидкости, типичен «лягушачий живот»), при большом её количестве создаётся картина «напряжённого асцита», выбухание пупка, иногда с его разрывами, перкуторные признаки жидкости в брюшной полости, положительный симптом флюктуации.
— Портальная гипертензия: асцит, варикозное расширение вен пищевода и желудка, расширение вен передней брюшной стенки в виде «головы медузы», спленомегалия и расширение диаметра печёночных вен при УЗИ, печёночная энцефалопатия.
Другой и неуточненный цирроз печени: Диагностика[править]
При установлении диагноза необходимо дополнительно оценивать следующие параметры.
— Состояние основных функций печени: наличие синдромов цитолиза, холестаза, геморрагического синдрома (нарушение состояния свёртывающей системы крови), нарушение белково-синтетической функции печени.
— Выявление синдрома гиперспленизма (в первую очередь по количеству тромбоцитов).
— Выявление и оценка степени портальной гипертензии (опасной в первую очередь кровотечением из варикозно-расширенных вен пищевода и желудка — ФЭГДС (фиброэзофагогастродуоденоскопия).
— Обнаружение возможного асцита.
— Оценка психического статуса для своевременной диагностики печёночной энцефалопатии.
Тяжесть цирроза печени определяют по классификации печёночно-клеточной функции при циррозе печени по Чайлду-Пью.
Лабораторные исследования
1. Общий анализ крови: концентрация гемоглобина, содержание эритроцитов, цветовой показатель, количество ретикулоцитов, содержание лейкоцитов, лейкоцитарная формула, содержание тромбоцитов, СОЭ (тромбоцитопения выступает одним из проявлений гиперспленизма, повышение СОЭ возможно как одно из проявлений иммуновоспалительного синдрома, количество лимфоцитов в крови отражает степень истощения пациента);
2. Биохимическое исследование крови;
3. Коагулограмма: активированное частичное тромбопластиновое время, протромбиновое время, протромбиновый индекс, фибриноген;
4. Содержание в крови иммуноглобулинов A (повышены при алкогольном поражении печени), M (повышены при первичном билиарном циррозе), G (повышены при хроническом процессе);
5. Маркёры вирусов гепатитов позволяют достоверно диагностировать этиологию поражения печени;
6. Группа крови, резус-фактор;
7. Общий анализ мочи;
8. Копрограмма.
Инструментальные исследования
1. УЗИ органов брюшной полости: печень, селёзенка, система воротной вены, жёлчный пузырь, поджелудочная железа, почки;
2. ФЭГДС: при установлении диагноза цирроза печени обязательно её проведение для определения степени выраженности варикозного расширения вен пищевода. При их отсутствии эндоскопическое исследование повторяют с интервалами в 3 года;
3. Биопсия печени с гистологическим исследованием биоптата (определение индекса фиброза и индекса гистологической активности);
4. Исследование асцитической жидкости.
5. КТ, МРТ органов брюшной полости: печени, селезёнки, почек, поджелудочной железы — при необходимости для уточнения диагноза.
Дифференциальный диагноз[править]
Другой и неуточненный цирроз печени: Лечение[править]
Цели лечения
— Прекращение или замедление прогрессирования цирроза печени.
— Уменьшение или устранение клинических проявлений и осложнений цирроза печени.
— Повышение качества и продолжительности жизни больных с циррозом печени.
Лечение циррозов печени складывается из следующих мероприятий:
— Лечение основного заболевания.
— Поддержка оптимального нутритивного статуса.
— Предупреждение развития осложнений.
— Лечение развившихся осложнений.
Немедикаментозное лечение
а) Режим
Ограничение физической активности зависит от тяжести состояния больного. При компенсированном циррозе физические нагрузки средней интенсивности не противопоказаны.
При каждом посещении врача больного необходимо взвешивать и измерять окружность живота — мониторинг нутритивного статуса, а при наличии асцита — увеличения объёма асцитической жидкости.
б) Диета
Необходимо оценить нутритивный статус пациента: у 35-80% больных с циррозом обнаруживают недостаточное питание с дефицитом поступления белка и калорий.
— Рекомендуемая энергетическая ценность рациона при неосложнённом циррозе печени — 30-40 ккал/кг при количестве белка 1-1,5 г/кг массы тела. Углеводы должны покрывать 70-80% суточной энергетической потребности, жиры — 20-30%. Подобный рацион необходим для предупреждения развития кахексии.
— При осложнённом циррозе в сочетании с недостаточным питанием энергетическую ценность рациона увеличивают до 40-50 ккал/кг при поступлении белка в количестве 1-1,8 г/кг массы тела. Рацион направлен на восстановление нормального нутритивного статуса.
— При развитии асцита ограничивают поступление натрия до 2 г/сут и жидкости.
— При развитии тяжёлой печёночной энцефалопатии ограничивают поступление белка до 20-30 г/сут. После улучшения состояния содержание белка увеличивают каждые 3 дня на 10 г до ежедневного потребления 1 г на 1 кг массы тела.
— Нужно обеспечить поступление достаточного количества витаминов и минералов путём назначения мультивитаминов, принимаемых 1 раз в день. Больным, страдающим алкоголизмом, обязательно дополнительное введение в рацион тиамина (10 мг/сут внутрь) и фолатов (1 мг/сут внутрь). Следует исключить применение больших доз витамина A и потребление продуктов, обогащённых железом.
Лекарственная терапия
Производят лечение основного заболевания, вследствие которого развился цирроз печени.
Для уменьшения выраженности кожного зуда назначают колестирамин в дозе 1-4 г внутрь перед каждым приёмом пищи. В качестве противозудных препратов второй линии возможно назначение налтрексона, урсодеоксихолевой кислоты, дифенгидрамина.
При бессоннице также возможно назначение дифенгидрамина, а также амитриптилина.
Хирургическое лечение
а) У пациентов с выраженным варикозным расширением вен пищевода и отсутствием кровотечений в анамнезе методом выбора считают эндоскопическое лигирование пищеводных вен. Лигирование расширенных вен показало большую эффективность по сравнению со склеротерапией.
б) Трансплантация печени. У больных с терминальными стадиями заболеваний печени (класс С по Чайлду-Пью) необходимо решить вопрос о трансплантации печени. В качестве временной меры (до проведения трансплантации печени) для этой группы пациентов можно рассмотреть возможность наложения трансъюгулярного внутрипеченочного портосистемного шунта.
Профилактика[править]
Профилактика цирроза печени включает своевременное выявление состояний, способных приводить к его развитию, и адекватную коррекцию обнаруженных нарушений.
Циррозы печени разделяются по этиологии и степени тяжести, для чего применяют классификацию печёночно-клеточной функции при циррозе печени по Чайлду-Пью.
Интерпретацию осуществляют по следующим критериям:
• класс A (компенсированный) — 5-6 баллов;
• класс B (субкомпенсированный) — 7-9 баллов;
• класс C (декомпенсированный) — 10-15 баллов.
Прочее[править]
Источники (ссылки)[править]
Гастроэнтерология [Электронный ресурс] : клинические рекомендации / Буеверов А.О., Лапина Т.Л., Охлобыстин А.В. и др. Под ред. В.Т. Ивашкина. — 2-е изд., испр. и доп. — М. : ГЭОТАР-Медиа, 2009. — https://www.rosmedlib.ru/book/RML0303V3.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
- Активированный уголь
- Лактулоза/лигнин гидролизный
Источник
Цирроз печени — хроническое заболевание печени, сопровождающееся необратимым замещением функциональной ткани печени фиброзной (рубцовой) соединительной тканью, или стромой.
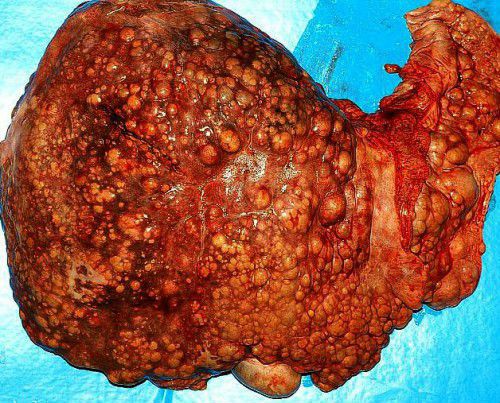
Печень с циррозом увеличена или уменьшена в размерах, необычно плотная, бугристая, шероховатая. Это крайне тяжелое заболевание, несущее массу негативных факторов на всех стадиях развития, от начальной, до терминальной. Лечить цирроз очень тяжело, поэтому лучше не допускать его возникновения.
По системе МКБ-10 цирроз делится на несколько отдельных групп обозначенных кодами:
- алкогольный цирроз (К70.3). Проблема с печенью, вызываемая чрезмерным употреблением алкогольных напитков специально вынесена в группу отдельных заболеваний. Цирроз развивается под разрушительным воздействием этанола и неважно, в каких напитках он поступает в организм. Клетки печени гибнут и заменяются рубцовой тканью с образованием небольших узелков. В процессе развития заболевания строение печени полностью меняется и доходит до того, что она просто перестает функционировать;
- первичный билиарный цирроз (К74.3). Возникает как следствие развития аутоиммунного заболевания, когда иммунитет начинает борьбу со своими же клетками и разрушает желчные протоки в печени. Вследствие этого активизируется процесс застоя желчи, что окончательно отравляет клетки печени. В основном данный вид цирроза диагностируется у женской половины населения после 50 лет;
- вторичный билиарный цирроз (К74.4). Возникает в процессе агрессивного воздействия желчи, которая не может выйти из-за забитых протоков. Желчные протоки могут быть нарушены после хирургического вмешательства или в результате образования камней, которые закрывают протоки. Причины обструкции убираются только в процессе операции, иначе разрушительный процесс приведет к непоправимым последствиям;
- билиарный неуточненный цирроз (К74.5). В эту группу попадает цирроз вирусной этиологии или инфекционной в том случае, когда болезнь отличается по признакам от первичной или вторичной билиарной формы;
- неуточненный цирроз (К74.6). Если этиология болезни и ее признаки не подходят ни к одной из вышеперечисленных групп, то ее относят к неуточненным циррозам. Добавочные цифры после точки позволяют провести дальнейшее классифицирование каждого случая.
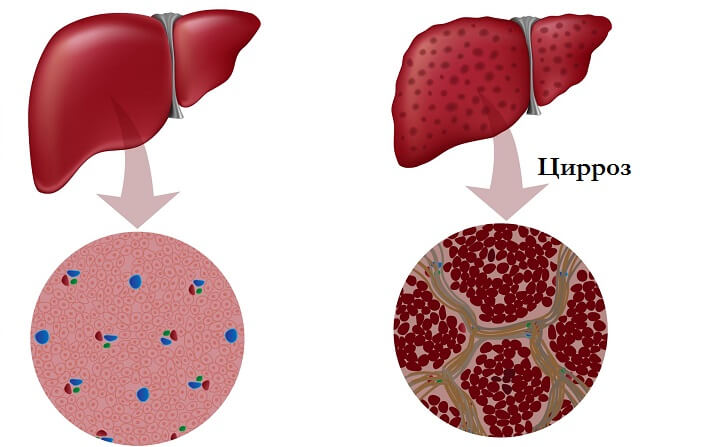
Классификация
В настоящее время нет единой клинической классификации цирроза печени. В связи с тем что в клинической практике при постановке диагноза и назначении лечения необходимо учитывать не только этиологию, патогенез, морфологические особенности, но также стадию, активность процесса и наличие осложнений, классификация должна отражать все эти показатели:
- По этиологии:
- Вирусный;
- Алкогольный;
- Токсический;
- Связанный с врожденными нарушениями метаболизма;
- Связанный с поражениями желчевыводящих путей (первичный и вторичный билиарный цирроз);
- Криптогенный цирроз.
- По степени активности процесса:
- подострый (гепатит-цирроз);
- быстро прогрессирующий (активный);
- медленно прогрессирующий (активный);
- вялотекущий,
- латентный.
- По морфологической картине:
- Мелкоузловые (микронодулярные) циррозы с диаметром аномальных узлов 1-3 мм. Эта форма цирроза наиболее характерна для хронического алкоголизма, обструкции желчных протоков, длительного венозного застоя в печени, гемохроматоза.
- Крупноузловые (макронодулярные) циррозы с диаметром аномальных узлов более 3 мм. Встречается при вирусных поражениях печени, недостаточности α1 –антитрипсина, аутоиммунном процессе, болезни Вильсона-Коновалова.
- Смешанные циррозы с узлами разных диаметров. В большинстве случаем представляет собой промежуточную стадию перехода микронодулярного цирроза в макронодулярный.
- Неполный септальный. Наличие соединительнотканных септ, рассекающих паренхиму и часто заканчивающихся слепо, без соединения портального поля с центральной веной. Регенерация приобретает диффузный характер, а не нодулярный.
- По осложнениям:
- пищеводно-желудочные кровотечения,
- печеночная недостаточность (энцефалопатия О, I, II, III стадии, кома),
- спонтанный бактериальный асцит-перитонит,
- тромбоз воротной вены,
- гепаторенальный синдром,
- гепатоцеллюлярная карцинома.
- Стадия заболевания по степени функциональных нарушений (по критериям Чайльда-Пью (Child-Pugh) — гипоальбуминемия, снижение протромбинового индекса, гипербилирубинемия, печеночная энцефалопатия, асцит):
- А — компенсированная,
- В — субкомпенсированная,
- С — декомпенсированная.
Первый имеет минимальную степень тяжести и максимальную продолжительность жизни, которая колеблется в районе 15-20 лет. Класс B по Чайлду-Пью занимает второе место по долголетию пациента и жизнь может продлиться до 10 лет. Если же был диагностирован последний класс – С, тогда прогноз срока жизни больного составляет всего 1-3 года.
Послеоперационный процент летальности также наивысший у класса С – порядка 82%, B – 30%, А – 10%.
Необходимость в трансплантации печени: высокая, имеющим степень тяжести цирроза класса С; умеренная – В; низкая – А.
Симптомы цирроза печени
Начальными симптомами, которые могут послужить первым тревожным сигналом являются:
- Периодические боли в животе, преимущественно в правом подреберье, усиливающиеся после употребления жирной, жаренной и маринованной пищи, алкогольной продукции, а также при чрезмерных физических нагрузках;
- Чувство горечи и сухость в ротовой полости, особенно в утреннее время;
- Повышенная утомляемость, раздражительность;
- Периодические расстройства со стороны ЖКТ – отсутствие аппетита, вздутие живота, тошнота, рвота, диарея;
- Возможно пожелтение кожных покровов, слизистых оболочек и белков глаз.
Появление этих признаков не обязательно говорит о том что начался цирроз, но дает основания предположить, что работа печени или других органов нарушена, а значит нужно обратиться врачу, чтобы проверить свое состояние, пока нарушения не развились в заболевание.
На более поздних стадиях, если момент упущен и лечение не начато вовремя, у больного проявляются следующие признаки цирроза печени:
- Боли в животе со временем усиливаются, на конечных стадиях до невыносимости, носят в себе ноющий или колющий характер, с ощущением тяжести;
- Стремительная потеря веса, истощение организма, особенно худеют ноги, в то время как живот может выпирать вперед, как при кифозе;
- Тошнота сопровождает больного все чаще, как и приступы рвоты, причем рвотные массы могут содержать кровь, что обычно свидетельствует о кровотечениях вен органов пищеварения;
- Мышцы ослабевают, атрофируются, человек часто находиться в обессиленном состоянии;
- Наблюдается боль и опухлости в суставах, кончики пальцев утолщаются, отекают, а кожа у ногтей приобретает красноватый оттенок;
- В красные тона окрашиваются ладони, ступни, капилляры на лице;
- Верхняя часть туловища больного покрывается сосудистыми звездочками, количество и видимость которых, по мере разложения печени усиливаются;
- Молочные железы у мужчин растут, волосы в подмышках и на лобке перестают расти и выпадают, половые органы атрофируются;
- Кожа, слизистые оболочки и глазные белки (склеры) приобретают желтоватый оттенок, что говорит о том, что печень уже не может переработать билирубин;
- Появляются отеки ног и языка, зуд кожи, кровотечения из носа, который вместе с веками также покрывается опухолями (ангиомами), причем в области век начинают появляться ксантелазм;
- Больного преследуют апатия, бессонница, спутанность и нарушения сознания, ухудшается память;
- Температура тела обычно повышена, и нормализуется только при улучшении состояния и нормализации работы печени;
- Также наблюдаются увеличение в размере селезенки, количества жидкости в брюшной полости, портальная гипертензия.
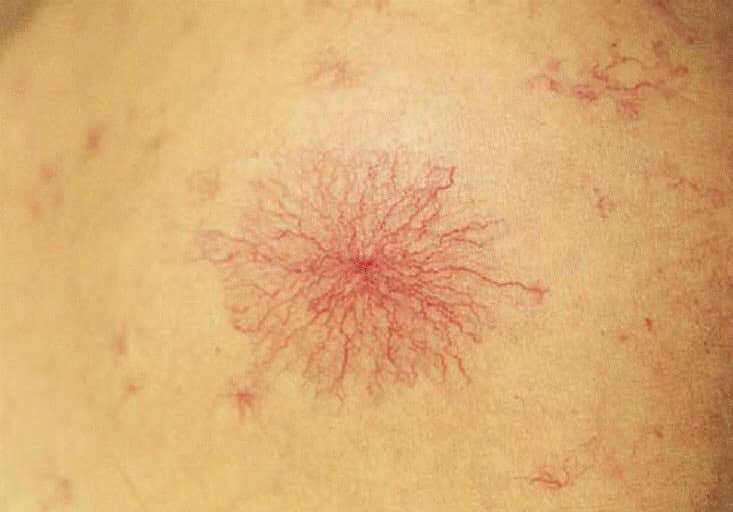
Кожа при циррозе
Если вовремя не распознать ранние симптомы, заболевание может прогрессировать. При обнаружении тех или иных заболеваний печени необходимо обращаться к врачу гастроэнтерологу-гепатологу за рекомендациями.
Диагностика
Для назначения правильного лечения необходимо точно установить причину заболевания. Постановка и формулировка диагноза осуществляется гастроэнтерологом или гепатологом на основании данных анамнеза и физикального осмотра, лабораторных исследований, функциональных проб, методов инструментальной диагностики.
В уточнении причин цирроза, также важно брать во внимание следующее:
- Уклад жизни человека.
- Профессию (длительный контакт с промышленными ядами, при работе в сельском хозяйстве, контакт с инфекцией — эхинококкоз, лептоспироз).
- Пищевые пристрастия и привычки, вегетарианство, голодание.
- Чрезмерное употребление алкогольных напитков напрямую ведет к формированию циррозу.
- Прием медикаментов обладающих токсическим действием на печень.
- Диагностирование патологии печени у близких членов семьи.
- Хронические болезни сердца (могут приводить к кардиальному циррозу)
Все эти пункты важны для верной диагностики, и поэтому в обязательном порядке заносятся в историю болезни.
В общем анализе крови при циррозе печени может отмечаться анемия, снижение уровня лейкоцитов и тромбоцитов, данные коагулограммы показывают ухудшение свертываемости крови.
Биохимический анализ крови выявляет повышение активности печеночных ферментов, нарушение химического состава крови. Также проводят анализы на выявление антител к вирусам гепатита и определение содержание альфа-фетопротеина.
К инструментальным методам диагностики относятся УЗИ, компьютерная томография брюшной полости, при необходимости МРТ и допплерометрия.
Для окончательной постановки диагноза и выбора тактики лечения необходима биопсия печени.
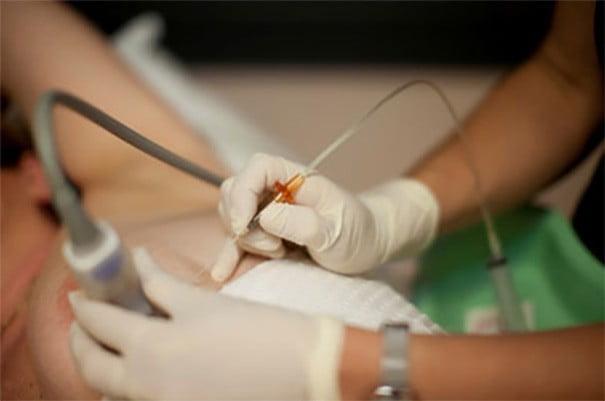
Лечение цирроза
Лечение цирроза печени обычно начинается с устранения причины заболевания, и включает в себя следующие пункты:
- Медикаментозное лечение;
- Строгую диету;
- Физиотерапевтическое лечение;
- Дозированные физические нагрузки;
- Хирургическое лечение (пересадка печени, при необходимости).
В целом сформировавшийся цирроз печени является необратимым состоянием и считается неизлечимым.
Диета
При заболеваниях печени пациентам назначают так называемую диету № 5, направленную на нормализацию функций органа и улучшение желчеотделения. Пищу необходимо принимать небольшими порциями 5–6 раз в день, при этом следует полностью исключить жареное и жирное.
Предпочтение следует отдать вареной и приготовленной на пару пище. Обязательно употреблять достаточное количество воды — не менее 1,5 литров в день.
Следует полностью отказаться от алкоголя. Количество белков ограничивается сотней граммов в день, соли —10-ю граммами в день. При асците назначают бессолевую диету.
Продукты, запрещенные к употреблению:
- любые химические пищевые добавки;
- жареное, соленое, маринованное, копченое;
- кондитерские изделия, шоколад, мороженое;
- животные жиры;
- молочные продукты с высокой жирностью;
- бобовые, редька, шпинат, редис, щавель, чеснок, лук;
- кислые фрукты и ягоды;
- сладкие газированные напитки, крепкий чай и кофе.
Медикаментозное лечение
При компенсированном и субкомпенсированном циррозе назначается поддерживающая терапия – строгая диета и гепатопротекторы.
При вирусном циррозе используется противовирусная терапия (ПВТ).
При заболевании печени невирусной природы или вирусном гепатите и недоступной ПВТ, врачи могут назначить российский препарат на основе глициризиновой кислоты.
Однако, справедливо заметить, что специфического лечения цирроза нет.
Хирургическое вмешательство
На декомпенсированной стадии цирроза медикаментозная терапия мало эффективна и необходимо ставить вопрос о трансплантации (пересадке) печени.
Таким образом, лечение цирроза – крайне непростая задача, поэтому лучше его предотвратить.
Осложнения
Основные осложнения цирроза печени:
- Асцит – скопление жидкости в области живота, также называется водянкой. Пациент начинает очень быстро набирать вес, живот значительно увеличивается и округляется, кожа на нем натягивается, выглядит слишком блестящей. Может увеличиваться пупок, дополнительно развивается пупочная грыжа. Осложнение начинается, когда накапливаемая жидкость не успевает полностью удаляться из организма с лимфой.
- Портальная гипертензия – повышенное давление расширяет вены: варикозные, вокруг пупка, геморроидальные и другие. Именно из-за этого расширения в перспективе могут образовываться кровотечения, которые становятся частой причиной смертности больных. Расширение вен можно выявить при рентгенографии пищевода, с помощью ультразвукового обследования. Самым опасным становится расширение варикозных вен, которое способствует осложнению до самых тяжелых кровотечений.
- Кровотечения в области желудочно-кишечного тракта – вместе с комой печени они считаются самыми опасными из возможных осложнений. Происходят из-за расширения и разрыва варикозных вен в области желудка либо пищевода. Могут стать следствием язвы и других заболеваний ЖКТ.
- Печеночная кома – нарушения наблюдаются на нервно-мышечном, а также психическом уровнях. При циррозе токсические вещества накапливаются в организме, что приводит к энцефалопатии и как результат, коме.
- Печеночный рак – на фоне цирроза может развиваться и рак печени. Развитие происходит независимо от стадии заболевания и других осложнений.
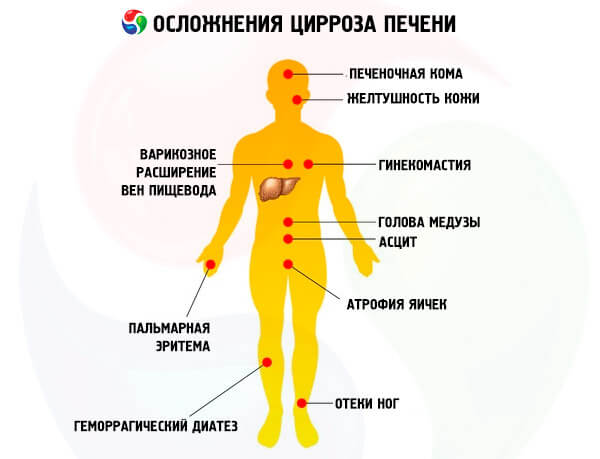
Эти осложнения скорее относятся к клинической картине развития заболевания. Проявляются на определенных стадиях развития, при правильном лечении их можно будет избежать. Смертельный исход при циррозе в большинстве случаев обусловлен проявлением одного из этих осложнений.
Заключение
Цирроз печени – крайне тяжелое заболевание, которое фактически невозможно излечить полностью. Оно влияет на все системы организма, и даже пресеченное на ранней стадии еще долго напоминает о себе неприятными последствиями. Цирроз входит в шестерку заболеваний являющихся причиной смерти взрослого населения цивилизованных стран.
В силах каждого человека снизить вероятность возникновения этого недуга до минимума, грамотной профилактикой. Для этого не следует злоупотреблять алкоголем, вредной пищей и поддерживать минимальную физическую активность. Соблюдать правила гигиены и оградить себя от употребления наркотических веществ.
Забота о главной железе организма обязательно пойдет на пользу вашему здоровью и качеству жизни.
Автор статьи врач-инфекционист, гепатолог
© 2019 – 2020. Все права защищены.
Источник