Гепатит джи что это значит
Гепатит G – это инфекционное поражение печеночной ткани, вызываемое гепатотропным HGV-вирусом. Ведущим симптомом в клинике заболевания является длительная (до трёх недель) желтуха, связанная, в том числе, с поражением желчевыводящих путей и формированием внутрипеченочного застоя желчи. Характерны лихорадка, повышенная утомляемость и значительное снижение аппетита. Диагностические методы, применяемые для подтверждения инфицирования, заключаются в выделении РНК вируса, а также антител к возбудителю из крови. Для лечения применяются интерфероны, обладающие противовирусной активностью, симптоматическая терапия (дезинтоксикация, ферменты, желчегонные и другие препараты).
Общие сведения
Гепатит G является вирусным заболеванием, поражающим преимущественно гепатобилиарную систему человека. Впервые HGV-вирус был выделен в 1967 году из крови американского хирурга Дж. Баркера, заболевшего гепатитом «ни А, ни В», однако идентифицировать возбудителя удалось лишь в 1995 г. благодаря внедрению молекулярно-генетической диагностики. Болеют чаще всего лица мужского пола, молодого возраста (до 45 лет). В 91-98% случаев пациенты имеют сопутствующее заболевание другими парентеральными гепатитами: частота коинфекции с острыми гепатитами В и С – до 37%, с хроническими – до 17 %. Коинфекция с дельта-гепатитом встречается среди 39,9% пациентов. Четкой сезонной привязанности у инфекции нет.
Гепатит G
Причины гепатита G
Возбудителем инфекции является РНК-содержащий вирус (HGV-вирус, GBV-C, HPgV-вирус), относящийся к семейству флавивирусов. На сегодня вирус включает в себя три генотипа и несколько субтипов. По своим свойствам возбудитель сходен с вирусом гепатита С, но способен, в отличие от него, воспроизводить инфекцию на нечеловекообразных обезьянах (что потенциально может удешевить и упростить исследование патогенеза гепатита С, ответа организма на применяемые противовирусные препараты). Заражение инфекцией происходит парентеральным путём при контакте с инфицированной кровью. Известны случаи инфицирования при незащищенных половых контактах и передачи вируса от матери плоду.
Группами риска по заболеванию считаются пациенты гемодиализных отделений, реципиенты внутренних органов, лица, перенесшие гемотрансфузии, больные гемофилией, ВИЧ-инфекцией, медицинский персонал, люди, имеющие многочисленные гомосексуальные и бисексуальные контакты, практикующие внутривенное употребление наркотических средств. Распространенность заболевания повсеместная, для Западной Африки HGV-инфекция считается эндемичной болезнью. Вирус неустойчив в окружающей среде, погибает при кипячении и воздействии стандартных доз дезинфицирующих растворов.
Патогенез
Патогенез гепатита G изучен недостаточно. Считается, что вирус не обладает первичными гепатотропными свойствами, но имеет сродство к мононуклеарам, клеткам селезёнки, костного мозга, а также выступает супрессором репликации вируса иммунодефицита человека. При проникновении в организм человека возбудитель поражает лимфоциты, с током крови попадает в различные органы и системы, длительно персистируя в лимфе. Попадание в печень происходит пассивно, вместе с лимфоцитарными клетками, при этом воспалительные изменения выражены только во внутрипеченочных желчных протоках и желчевыводящей системе. Вероятно, вирус обладает специфичным повреждающим действием на желчные пути, поскольку описано возникновение холангита с феноменом билиарного сладжа. Также имеются исследования по определению триггерной роли HGV-вируса в аутоиммунных поражениях печени и формировании таких патологий, как апластическая анемия, талассемия, кожная порфирия Тарда, однако четкого описания механизма влияния не было получено из-за малого числа наблюдений.
Классификация
Клиника HGV-инфекции сходна с симптомами HCV-инфекции, но при этом цирротические изменения печеночной ткани, внепеченочные проявления практически не встречаются; однако это утверждение справедливо только для моноинфекции. При наличии одновременно более двух вирусов, поражающих печеночную ткань, происходит взаимное усугубление патологических процессов в организме. Выделяют острое и первично хроническое течение болезни, а также две клинические формы:
- Безжелтушная. Наиболее часто встречающаяся картина болезни. Больные предъявляют жалобы на интоксикационные симптомы и резкое недомогание, при лабораторном обследовании может быть выявлены антитела к вирусу, умеренное повышение печеночных ферментов.
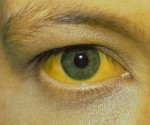
- Желтушная. Проявляется желтушным окрашиванием слизистых оболочек, кожных покровов, темным цветом мочи (сходным по окраске с чайной заваркой), кожным зудом.
Симптомы гепатита G
Период инкубации при инфекции составляет от 9 дней до 3 месяцев. Часто болезнь протекает бессимптомно, и пациенты могут быть выявлены случайно: на профосмотре, перед донацией крови или органов, в ходе обследования для плановых оперативных вмешательств. Начало заболевания острое, с подъема температуры тела до 38-390С, озноба, мышечных и суставных болей, слабости, резкого снижения аппетита, сонливости, тошноты, реже рвоты, вздутия живота. Возникают тяжесть, ноющие боли в правом подреберье, горечь во рту, кожный зуд с тенденцией к нарастанию его интенсивности.
Пациенты отмечают изменение окраски мочи (с соломенно-желтого на темно-коричневый), а затем появление желтушного окраса кожи, склер; но при наиболее распространенном течении кожные покровы остаются прежнего оттенка. Симптомами, предвещающими развитие фульминантного воспаления печени, можно считать усиление и длительное течение лихорадки, нарастание желтухи, появление десневых и носовых кровотечений, тремора кистей, прогрессирующее нарастание слабости, головной боли, инверсии сна, эпизодов провалов в памяти, адинамичности, снижения либо отсутствия продуктивного контакта с больным.
Осложнения
HGV-моноинфекция при своевременном выявлении практически не вызывает осложнений; чаще всего происходит формирование хронического поражения желчного пузыря и желчевыводящих путей (холецистит, холангит, холелитиаз). При молниеносном течении возможно появление острой печеночной недостаточности, ДВС-синдрома, острой печеночной энцефалопатии. При необходимости инвазивных диагностических, лечебных процедур (инъекции, катетеризация, тонкоигольная биопсия и другие) высока вероятность появления бактериальных осложнений в диапазоне от местных до мультисистемных поражений и сепсиса.
Диагностика
На диагностическом этапе обязательны осмотры больного инфекционистом, терапевтом, гастроэнтерологом, хирургом. При выявлении нарушений и изменения сознания необходима консультация невролога, психиатра. Пациенты в критическом состоянии требуют незамедлительной реанимационной помощи. Диагностические процедуры, необходимые для верификации нозологии, включают в себя:
- Оценку объективного статуса. Физикальное исследование позволяет определить степень нарушения сознания, оттенок кожных покровов, слизистых оболочек, наличие расчесов (критерий интенсивности зуда), увеличение размеров печени, селезенки, положительные симптомы Грекова-Ортнера (болезненность при постукивании по правой реберной дуге), Кера (боль при надавливании в точку проекции желчного пузыря). Может определяться тремор конечностей.
- Лабораторные исследования крови и мочи. В общеклиническом анализе крови – лейкоцитоз, сдвиг формулы влево, увеличение СОЭ. Для биохимического исследования характерны повышение уровня активности гамма-глютамилтранспептидазы и щелочной фосфатазы, незначительный рост показателей АЛТ, АСТ. Общий билирубин определяется в 2-х и более кратном повышении, преимущественно за счет прямого. Анализ мочи демонстрирует изменение окраски, наличие желчных пигментов.
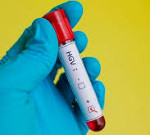
- Выявление инфекционных агентов. Определение наличия вируса в крови происходит методом ПЦР. HGV-РНК можно обнаружить до полугода от момента заражения при остром течении, в периоды репликации при хроническом процессе. Антитела к возбудителю начинают определяться только спустя 4-6 месяцев от заражения (ИФА).
- Инструментальную диагностику. УЗИ брюшной полости и забрюшинного пространства позволяют провести диффдиагностику, определить наличие увеличения печени и селезенки, пониженной эхогенности печеночной ткани, осадка желчи в желчном пузыре, утолщение, гиперэхогенность стенки органа. Реже проводится МР-холангиография, КТ и РХПГ.
- Биопсию. Тонкоигольная биопсия печени показана в период ремиссии с целью верификации диагноза и определения степени фиброза. Полученный материал позволяет проводить ПЦР, патогистологические, иммуногистохимические исследования. Альтернативой инвазивного метода является исследование с помощью аппарата «Фиброскан».
Дифференциальную диагностику проводят с такими заболеваниями, как вирусные гепатиты (А, В, С, D, Е, F, TTV и другие), лептоспироз, ОРВИ, альвеококкоз, сепсис, ГЛПС, описторхоз, туберкулёз, эхинококкоз, грипп. Подобную клиническую картину могут давать механические желтухи, первичный склерозирующий холангит, злокачественные новообразования гепатобилиарной системы, метастатические поражения печени, редко – гнойные процессы (карбункулы внутренних органов). Симптомы, сходные с гепатитом G, могут встречаться при стеатозе печени, лекарственном поражении печени, панкреатите, патологиях кишечника, длительном злоупотреблении алкоголем и наркотическими веществами, отравлениях грибами, метиловым спиртом, солями тяжелых металлов.
Лечение гепатита G
Пациенты с подозрением на патологию госпитализируются в инфекционное отделение. Партнеры по сексу и внутривенному употреблению наркотических средств должны быть выявлены, информированы, приглашены для исключения либо подтверждения диагноза. Новорожденные, находящиеся на грудном вскармливании, отлучаются от груди и обследуются. Дети старшего возраста также однократно сдают кровь для определения антител к возбудителям парентеральных инфекций.
Терапия гепатита G подразумевает обязательную щадящую диету (строго запрещены алкоголь, газированные напитки, свежая выпечка, жареные и жирные блюда, кондитерские изделия, приправы, маринады, кофе), увеличение питьевого режима (кипяченая вода), постельный режим до устойчивого снижения температуры дела в течение 2-3 суток. Не рекомендуются подъем тяжестей более 10 кг, спортивные упражнения, бег, резкие перепады температуры, давления (сауна, бассейн). В качестве этиотропной терапии лучшие результаты показали препараты альфа-интерферона. Медикаментозное лечение также состоит из дезинтоксикации (хлосоль, трисоль, глюкоза, реамберин), приема сорбентов (активированный уголь, диосмектит, полиметилсилоксана полигидрат), ферментов (панкреатин), желчегонных препаратов (урсодезоксихолевая кислота) и симптоматической терапии.
Прогноз и профилактика
Прогноз при данной инфекции считается более благоприятным, чем при гепатите С. Это связано с минимальным повреждением печени и малой изменчивостью вируса. Однако, учитывая небольшой процент моноинфекции (2-8%), и преимущественное ее сосуществование с другими вирусными поражениями печени, прогноз заболевания будет зависеть от раннего выявления и регулярного диспансерного наблюдения. Доказанного влияния на частоту фульминантного течения HGV-вирус не оказывает, хотя мутантные формы вируса обнаруживались в 12-50% случаев. Желтуха чаще всего длится три недели, печеночная недостаточность в случае молниеносного протекания моноинфекции нарастает в течение 6-45 дней.
Методы специфической профилактики нозологии на сегодняшний день находятся в стадии разработки. Перспективным направлением в создании вакцины может оказаться использование белков Е2 генома HCV-вируса, поскольку среди лиц, имеющих антитела к данным белкам, не наблюдается случаев заражения гепатитом G. Дополнительной мерой защиты может стать доступная вакцинация взрослого населения против вирусного гепатита В (особенно групп риска). Существующие способы лечения хронических вирусных воспалений печени (этиотропные противовирусные препараты) также могут рассматриваться как профилактические методы.
К мерам неспецифической защиты следует отнести строгий контроль показаний и техники проведения гемотрансфузий и трансплантаций, тщательную проверку препаратов крови, доноров органов, внедрение в медицинскую практику современных способов стерилизации инструментов, одноразовые расходные материалы, планирование беременности, учёт и обследование в женской консультации во время гестации, использование презервативов, избегание травматичных видов сексуальных практик и внутривенного введения наркотиков.
Источник
Гепатит g представляет собой патологию, имеющую инфекционный характер. Она обусловлена негативным воздействием на организм специфического возбудителя вирусного происхождения. Этот возбудитель поражает печень человека и регистрируется достаточно редко.
Прогноз заболевания полностью зависит от варианта его протекания. Переносчиком вируса является человек страдающий заболеванием или бессимптомный носитель. Чаще всего заражение осуществляется через кровь, но это не единственный путь передачи патологического агента от больного к здоровому человеку.
У вируса гепатита джи имеется несколько наименований:
- hepatitis G virus – HGV;
- GBV-C (GB вирус С);
- HPgV – пегивирус А
Однако последнее название является на сегодняшний день непризнанным Международным комитетом по таксономии вирусов. Патологический агент относится к группе РНК-вирусов.
Что такое вирус гепатита G и как передается патология?
В настоящий момент получены данные о шести генотипах и нескольких субтипах вирусного агента.
В настоящее время не существует специальных методов диагностики в форме вакцинации.
Вирус гепатита g является очень сходным по своим характеристикам и особенностям на гепатит С. Возбудитель патологии относится к категории флавивирусов.
Врачи-гепатологи определяют следующие основные причины и механизмы передачи инфекции:
- Неадекватное проведение операционного вмешательства и других медицинских манипуляций.
- Нанесение тату при помощи инструментов, не проходивших стерилизацию или подвергавшихся недостаточной стерилизации.
- Инъекционное введение наркотических средств одной иглой с больным человеком.
- Незащищенный половой контакт с человеком являющимся больным или вирусоносителем.
- От матери к ребенку в период осуществления родовой деятельности.
- Проведение маникюрных и педикюрных процедур инструментами не прошедшими стерилизацию.
- Процесс переливания крови или гемодиализа.
К группе риска по гепатиту Г относятся:
- люди, имеющие иммунодефицитное состояние;
- половые партнеры, имеющие подобный диагноз;
- близкие родственники зараженного человека;
- новорожденные у инфицированных матерей;
- больные, которые нуждаются в регулярном использовании иммунодепрессантов;
- работники клинических лабораторий и врачи, вынужденные регулярно контактировать с кровью.
Помимо этого к группе риска относятся люди, у которых выявлено стойкое снижение иммунитета.
Основные формы патологии
В настоящий момент врачами установлены три формы течения патологии – бессимптомная, типичная и молниеносная.
Бессимптомная форма патологии является наиболее распространенным типом. В случае если заболевание протекает в указанной форме, то характерная симптоматика полностью отсутствует, при этом у человека состояние здоровья не изменяется в худшую сторону. При таком течении выявление инфекционного процесса является диагностической неожиданностью. Ее выявление чаще всего происходит при проведении планового осмотра в медицинском учреждении.
Типичное течение патологии проявляется постепенным прогрессированием характерных симптомов и признаков и лабораторных изменений. В процессе развития заболевание может приобретать желтушную и безжелтушную формы.
Молниеносное течение болезни не способно развиваться при изолированном течении гепатита Г. Опасность такого патпроцесса заключается в том, что нарастание характерной для недуга симптоматики происходит в течение нескольких суток. Быстрота течения патологии приводит к тому, что очень часто больному врачи не успевают оказать соответствующую медицинскую помощь.
Для заболевания характерно хроническое течение, поэтому врачи выделяют:
- Фазы обострения.
- Фазы отступления симптоматики.
В зависимости от степени тяжести врачами выделяются следующие формы:
- легкая;
- среднетяжелая;
- тяжелая.
Печение патологии может осуществляться как в форме самостоятельного недуга, так и в комплексе с другими формами вирусного гепатита. Чаще всего врачами регистрируется это заболевание в комплексе с гепатитами С или В.
Характерная симптоматика и патогенез заболевания
Инкубационный период развития заболевания составляет 30 суток. Исключением является ситуация когда инфицирование происходит парентеральным способом, при таком способе распространения инфекции период инкубации может длиться от одной недели до 11 суток.
При изолированном течении недуга у больного не появляется практически никаких характерных клинических признаков.
Появление последних происходит в случаях сочетанного развития гепатита G совместно с формами В и С.
Первыми признаками проявления инфицирования и прогрессирования патологии принято считать:
- Слабость и быстрая утомляемость.
- Появление болевых ощущений в мышцах и суставах.
- Постоянную сонливость и сильное чувство жажды.
- Слабый озноб.
- Повышенное потоотделение.
Указанные первичные признаки очень часто игнорируются взрослыми людьми, которые их относят на счет обычной усталости. Такое отношение к организму провоцирует прогрессирование патологического процесса, что ведет к появлению более серьезной и специфической симптоматики.
При дальнейшем развитии инфекционного процесса у больного наблюдается появление следующего комплекса симптомов:
- повышение температуры тела;
- признаки воздействия на организм токсинов;
- отрыжка и изжога;
- тошнота с частыми позывами к рвоте;
- отвращение к пище;
- сильные болевые ощущения и дискомфорт в области расположения печени;
- появление желтухи.
Последний признак на втором этапе развития болезни может в некоторых случаях отсутствовать.
В том случае если инфекционный процесс перешел в желтушную фазу, симптомокомплекс включает в себя:
- Появление специфического желтушного налета на поверхности языка.
- Желтушность кожного покрова и слизистой.
- Сильное чувство зуда.
- Высыпания на коже невыясненной этиологии.
- Потемнение мочи.
- Осветление кала.
Указанные симптомы появляются при развитии инфекции, как у взрослых, так и у детей.
Методы проведения диагностики
Клинические проявления, возникающие при инфицировании вирусом формы G, имеют невысокую диагностическую ценность, что связано с их схожестью с другими вирусными инфекциями печени.
Для уточнения диагноза требуется провести тщательный сбор анамнеза, что помогает выявить пути возможного распространения инфекции.
При осуществлении диагностики заболевания требуется провести комплекс лабораторных и инструментальных исследований.
В комплекс диагностических мероприятий входит помимо сбора анамнеза:
- общий анализ крови и мочи;
- печеночные пробы;
- проведение биохимического анализа крови;
- рентгенография печени;
- биопсия печени;
- КТ, УЗИ и МРТ.
Следует отметить, что биопсия является достаточно болезненной процедурой, поэтому ее проведение осуществляется только в крайних случаях, когда использование других методов диагностики не позволяет получить полной картины заболевания.
Проведение специфической диагностики
Определение наличия в крови пациента РНК HGV путем применения метода ПЦР является доказательством инфицирования человека. Однако при определенных условиях вирус способен периодически исчезать из периферической крови по неустановленным на современном этапе развития медицины причинам. Помимо этого вирусная РНК может выявляться в других органах и тканях организма инфицированного человека, помимо печени, например, в составе лимфоидной ткани.
Для определения наличия антител к вирусу – анти-Е2 HGV, применяется метод ИФА. Появление антител в составе крови происходит обычно после исчезновения из нее вирусной РНК или незадолго до этого момента. По этой причине выявление наличия специфических антител к вирусу в составе периферической крови свидетельствует о начале процесса выздоровления организма.
Лечение и профилактика инфицирования
Лечить гепатит G достаточно сложно, сложности, возникающие при лечении, связаны с тем, что эта инфекция чаще всего встречается в сочетанном виде с другими формами гепатита.
Для проведения специфической противовирусной терапии используются препараты на основе альфа-интерферона. Достичь излечения удается только в 20% случаев. У большинства инфицированных патология переходит в хроническую форму, а ее течение сопровождается периодическими обострениями.
Для проведения успешного лечения обязательным пунктом комплексных терапевтических мероприятий является соблюдение диетического питания. Корректировка режима питания и меню больного позволяет снизить нагрузку на пораженную печени, а также ускорить процесс восстановления гепатоцитов в пораженном органе.
Из рациона следует исключить:
- Острые и жареные блюда.
- Наваристые бульоны.
- Жирное мясо и рыбу.
- Консервированные продукты и соления.
- Субпродукты и копчености.
- Маринады и макаронные изделия.
- Сырые овощи и фрукты.
- Газированные напитки, алкоголь и кофе.
Врач при выявлении инфекции рекомендует перейти пациенту на режим дробного употребления разрешенной пищи. Количество приемов в сутки должно составлять не менее 5-6 раз.
При проведении медикаментозной терапии применяются следующие группы препаратов:
- интерфероны — их прием осуществляется курсами, длительность их составляет от 6 месяцев до года;
- гепатопротекторы;
- ферменты и сорбенты;
- обезболивающие и желчегонные препараты;
- средства с урсодезоксихолевой кислотой;
- общеукрепляющие вещества и витамины.
Излечиваться от инфекции помогает применение средств народной медицины на основе различных лекарственных трав. Чаще всего применяются при проведении травяные сборы, включающие в своем составе:
- Хвощ и девясил.
- Зверобой.
- Пижму.
- Лопух.
- Ромашку.
- Тысячелистник.
- Клюкву.
Для предупреждения инфицирования вирусом нужно использовать методы профилактики, для этого следует:
- соблюдать здоровый образ жизни;
- применять при проведении медицинских манипуляций одноразовые мединструменты;
- соблюдать правила безопасности при работе с кровью;
- делать своевременно прививку против вирусного гепатита В;
- регулярно проходить обследование, что позволит выявить бессимптомное течение инфекции.
При самостоятельном течении болезни чаще всего прогноз является благоприятным, но при сочетанном инфицировании с другими формами инфекции возрастает риск развития осложнений.
Источник