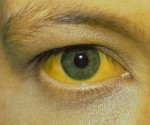
Гепатит с без ферментативной активности
ХРОНИЧЕСКИЙ ГЕПАТИТ
Диффузный воспалительно-дистрофический процесс в печени, длящийся более 6 месяцев с сохранением дольковой структуры органа.
Этиология
Таблица 29
Основные факторы развития хронического гепатита | |
Алкоголь | 35% |
Вирусный гепатит С | 34% |
Криптогенный (неустановленной этиологии) | 11% |
Вирусный гепатит В | 9% |
Вирусный гепатит Д | 6% |
Другие причины: | |
— метаболический | 4% |
— аутоиммунный | 1% |
Патогенез
— длительное сохранение в печени вируса — его репликация;
— интеграция вируса в гепатоциты;
— приобретение гепатоцитами свойств чужеродности — антигенности вследствие интеграции вируса;
— развитие хронического воспалительно-дистрофического процесса;
— включение в патологический процесс иммунных механизмов удаления поврежденных гепатоцитов — последовательная активация неспецифического, затем гуморального и клеточного звеньев иммунного ответа;
— замещение поврежденных гепатоцитов соединительной тканью;
— иммунное прогрессирование процесса.
Патологическая анатомия
— при хроническом персистирующем (доброкачественном) гепатите: портальные поля расширены и фиброзированы, имеются портальные, перипортальные, реже внутридольковые инфильтраты, состоящие из лимфоцитов, плазмоцитов, фибробластов, диффузная или очаговая пролиферация купферовских клеток, структура долек сохранена, умеренная зернистая дистрофия гепатоцитов;
— при хроническом агрессивном гепатите: расширенные и фиброзно измененные портальные поля, коллагеновые отложения во внутридольковой структуре, портальная, перипортальная и внутридольковая круглоклеточная инфильтрация, очаговая или диффузная пролиферация купферовских клеток, проникновение в печеночную дольку лимфоидноплазмоцитарных инфильтратов, признаки регенерации гепатоцитов.
Классификация
По МКБ-10 болезни печени входят в 8-ю группу XI класса «Болезни органов пищеварения».
Выделяются:
— алкогольная болезнь печени;
— токсическое поражение печени;
— хронический гепатит, не классифицированный в других рубриках.
При всех формах хронический гепатит выделяется в качестве самостоятельной нозологии.
Клиническая классификация хронического гепатита (Лос-Анджелес, 1994):
1) по этиологии;
2) по степени активности:
— минимальная (увеличение AЛT, ACT до 3 раз);
— слабо выраженная (увеличение AЛT, ACT до 5 раз);
— умеренно выраженная (увеличение AЛT, ACT до 10 раз);
— выраженная (увеличение AЛT, ACT свыше 10 раз);
3) по стадии течения:
а) 0 — без фиброза;
б) 1 — слабовыраженный перипортальный фиброз;
в) 2 — умеренный фиброз с порто-портальными септами;
г) 3 — выраженный фиброз с порто-центральными септами;
д) 4 — цирроз печени.
Клиника
Основные синдромы:
— астеновегетативный (слабость, быстрая утомляемость, истощаемость, раздражительность);
— диспептический (тошнота, анорексия);
— «малой» гепатоцеллюлярной недостаточности (преходящая желтуха и асцит, резкая кровоточивость, сонливость);
— гепатомегалии;
— спленомегалии;
— внепеченочных знаков (сосудистые звездочки на коже груди и спины, «печеночные» ладони — пальмарная эритема);
— болевой.
Основные клинические формы:
1) хронический персистирующий гепатит;
2) хронический агрессивный гепатит:
— с обострениями;
— непрерывно рецидивирующий (люпоидный).
При хроническом персистирующем гепатите:
— выражены болевой синдром (умеренные боли в правом подреберье) и синдром умеренной гепатомегалии;
— выражена умеренная диспротеинемия, повышение активности трансаминаз.
При хроническом агрессивном гепатите:
— выражены все синдромы, кроме болевого;
— выражена диспротеинемия, гипергаммаглобулинемия, повышение активности трансаминаз, лактат- дегидрогеназы;
— в стадии ремиссии функциональные пробы улучшаются, но не восстанавливаются;
— непрерывно рецидивирующий (люпоидный) гепатит чаще отмечается у женщин, с проявлениями лихорадки, артралгиями, болями в животе, кожными высыпаниями, легочными васкулитами, плевритом, кожным зудом, желтухой, генерализованной пигментацией кожи, ксантелазмами, повышением уровня холестерина крови, b-липопротеидов, активности щелочной фосфатазы.
Отдельные нозологические формы
Хронический вирусный гепатит В:
— в 1/З случаев начинается как острый вирусный гепатит с желудочно-кишечных симптомов, артралгий, редко — с лихорадки, иногда с желтухи;
— в 2/3 случаев начинается незаметно, проявляется утомляемостью, неопределенными болями в верхней половине живота, «ревматическими» жалобами;
— возможно отсутствие выраженных физикальных данных (табл. 30).
Таблица 30
Данные физикального обследования при хроническом гепатите В | |
Гепатомегалия | 8% |
Спленомегалия | 17% |
Гепатомегалия + спленомегамия | 7% |
Асцит | 1% |
Отсутствие изменений | 71% |
Хронический вирусный гепатит С:
— жалобы больных слабо выражены, немногочисленны, бывают редко, часто преходящие;
— основная жалоба на общую утомляемость, иногда на боли в области правого подреберья, тошноту, рвоту, кожный зуд;
— при объективном обследовании определяются гепато- и спленомегалия;
— желтухи бывают редко;
— уровень трансаминаз повышается в 1,5—10 раз.
Хронический вирусный гепатит Д:
— протекает как суперинфекция, тяжелее обычного хронического вирусного гепатита В;
— основные клинические признаки схожи с проявлениями хронического вирусного гепатита В.
Алкогольный гепатит:
— может проявляться от легкой формы (легкая безжелтушная форма гепатита с гепатомегалией) до гепатита с фульминантным течением и печеночной недостаточностью, заканчивающегося печеночной комой и смертью;
— при легких формах может отмечаться анорексия, тошнота, рвота, похудание;
— при тяжелых формах — энцефалопатия, почечная недостаточность, кишечное кровотечение;
— при объективном обследовании наличие гепатомегалии, спленомегалии, желтухи, асцита, «сосудистые звездочки», пальмарная эритема, контрактура Дюпюитрена;
— часто отмечается лихорадка, сочетающаяся с болями в правом подреберье, желтухой.
Лекарственный гепатит:
— особенности течения заболевания как при алкогольном гепатите (токсическое повреждение печени).
Аутоиммунный хронический гепатит:
— является отражением длительно текущего хронического гепатита, у 10-20% больных при первичной диагностике уже имеются признаки декомпенсированного цирроза печени;
— в 10% случаев начинается как острый гепатит, в остальных случаях начало малозаметное, постепенное;
— отмечается утомляемость, неопределенные боли в верхней половине живота, потеря аппетита;
— выраженные внепеченочные проявления (признаки системного заболевания с поражением почек (ренотубулярный ацидоз), легких (альвеолит), эндокринной системы (тиреоидит), кожи (акне));
— наличие гепатомегалии, спленомегалии;
— отмечаются кожные печеночные знаки, желтуха, лихорадка.
Лабораторно-диагностическое исследование
1) исследование общего анализа крови (умеренная анемия, лейкопения, тромбоцитопения, повышение СОЭ);
2) биохимическое исследование крови:
— синдром недостаточности гепатоцитов (снижение альбумина, протромбина, фибриногена, холестерина);
— синдром повреждения гепатоцитов (повышение содержания трансаминаз): повышение активности аминотрансфераз (AЛT и ACT) в 1,5-5 раз относится к умеренной гиперферментемии, в 6—10 раз — средней степени, более чем в 10 раз — высокая гиперферментемии; коэффициент де Ритиса (отношение ACT/ AЛT) опускается ниже 1,33;
— «синдром воспаления» (повышение содержания различных фракций глобулинов, повышение IgG);
— «синдром холестаза» (повышение содержания щелочной фосфатазы, холестерина, желчных кислот, связанного билирубина, меди);
3) электрофорез белков;
4) вирусологическое исследование (HBsAg, определение активности репликации вирусов с помощью полимеразной цепной реакции, оценка виремии с помощью количественного определения ВГВ — ДНК, ВГД — РНК, ВГС — РНК);
5) серологическое исследование:
— иммуноферментный анализ, метод рекомбинантного иммуноблоттинга (определение антител к вирусу гепатита С (ВГС), антител — ВГД — IgM — ВГА — IgM в сыворотке, антител к гладкой мускулатуре и антинуклеарные антитела);
— иммунологическое исследование (определение количества иммунокомпетентных клеток по показателям клеточного, гуморального и неспецифического звеньев иммунного ответа);
6) ультразвуковое исследование печени;
7) радиоиммунологическое исследование печени (задержка экскреции бромсульфалеина);
8) компьютерная томография;
9) пункционная биопсия печени с цитологическим исследованием.
Течение
— при хроническом вирусном гепатите В, Д — активное (агрессивное), с обострениями или непрерывно рецидивирующее;
— при хроническом вирусном гепатите С — персистирующее, продолжительные ремиссии;
— при аутоиммунном гепатите — тяжелое прогрессирующее;
— при токсическом гепатите — персистирующее, при продолжающемся воздействии токсического агента, после его удаления возможно выздоровление;
— при алкогольном гепатите — персистирующее, прогрессирующее.
Осложнения
1) печеночные:
— прекома;
— кома;
— гепатоцеллюлярная карцинома;
2) внепеченочные:
— мембранопролиферативный гломерулонефрит;
— эссенциальная криоглобулинемия;
— геморрагический васкулит;
— синдром нейропатии;
— артриты (с симметричным поражением суставов);
— поздняя порфирия кожи;
— тиреоидит;
— синдром Шегрена;
— красный плоский лишай;
— язва роговицы.
Дифференциальная диагностика
1) острый гепатит;
2) цирроз печени;
3) злокачественные опухоли печени;
4) первичный склерозирующий холангит;
5) метаболические заболевания печени:
— наследственный гемохроматоз (увеличивается насыщение трансферрина более чем на 62%);
— болезнь Коновалова-Вильсона (определение концентрации церулоплазмина в сыворотке, исследование щелевой лампой для исключения отложения меди в роговице, количественное определение суточной экскреции меди с мочой);
— первичный билиарный цирроз печени (определение титра антимитохондриальных антител, чаще увеличиваются при первичном билиарном циррозе печени, повторные биопсии печени).
Лечение
1. Ограничение физических нагрузок без назначения постельного режима. ( в стадии компенсации, вне обострения).
2. Диета № 5, содержащая 100—120 г белков, 80— 100 г жиров, 400-500 г углеводов, только при наличии энцефалопатии и асцита, в остальных случаях — обычный режим питания, но с исключением алкоголя, при алкогольном гепатите показано усиленное питание;
3. Средства, нормализующие работу желудочно- кишечного тракта, процессы гидролиза и всасывания, препятствующие дисбактериозу (антибиотики, не всасывающиеся и не оказывающие гепатотоксического действия: канамицин-моносульфат, энтеросептол, лактобактерин, бифидумбактерин, бификол, панкреатин, мезим-форте).
4. Витаминотерапия — эффективность ее не доказана.
5. Гепатопротекторы — легалон, карсил, цитохром С, эссенциале-форте, липоевая кислота, эсливерфортею.
6. Дезинтоксикационная терапия: глюкоза 5%-ная —200,0 мл, гемодез.
7. Противовирусная терапия:
1) при хроническом вирусном гепатите В — интерферон-а (ИФН а-2а), роферон А, интрон А по 4,5- 6 млн ЕД 3 раза в неделю подкожно — 6 месяцев;
2) при хроническом вирусном гепатите С:
а) интерферон (ИНФ-а-2в) 3 млн ЕД 3 раза в неделю, контроль за эффективностью лечения через 3 месяца;
б) при положительном результате исследования лечение продолжается как минимум в течение 9 месяцев более низкими дозами — 3 млн ЕД 3 раза в неделю;
в) ИФН-а-2в 3 млн ЕД 3 раза в неделю в комбинации с противовирусным препаратом рибавирином 1000—1200 мг в сутки — эффективнее монотерапии интерфероном;
г) пегилированные интерфероны — препараты группы пегасис, в которых интерферон соединен с полиэтиленгликолем, что:
— увеличивает период полувыведения препарата;
— обеспечивает устойчивость к протеину;
— снижает токсичность препарата;
д) в настоящее время применяются две пегилированные формы ИФН-а: ПЭГ-интерферон а-2в и ПЭГ-интерферон а-2а по 180 мг 1 раз в неделю подкожно — 12 недель, затем контроль за эффективностью лечения;
е) более эффективна и безопасна комбинированная терапия ИФН а-2а (пегасис) по 180 мг 1 раз в неделю подкожно с рибавирином перорально по 1000-1200 мг 2 раза в сутки в течение 48 недель;
3) при хроническом вирусном гепатите Д — ИФН-а-2а по 4,5-6 млн ЕД 3 раза в неделю подкожно — 12 месяцев;
4) глюкокортикоиды и иммунодепрессанты применяются при аутоиммунном гепатите, при вирусных гепатитах (особенно в фазе репликации) противопоказаны (табл. 31).
Таблица 31
Схема лечения глюкортикоидами и иммунодепрессантами
Сроки лечения | Монотерапия кортикостероидами | Комбинированная терапия с включением 50 мг азатиоприна |
1-я неделя | 60 мг | 30 мг |
2-я неделя | 40 мг | 30 мг |
3-я и 4-я недели | 30 мг | 20 мг |
5-я и 6-я недели | 25 мг | 15 мг |
7-я неделя | 20 мг | 12,5 мг |
Оптимальная суточная доза | 15-20 мг | 10 мг |
Рецидив | Первоначальная терапия | |
8. Лечение хронического гепатита продолжается не менее года, часто дольше, в течение всей жизни.
9. При отсутствии эффективности от проводимой терапии и возможном переходе хронического вирусного гепатита В, С, Д, аутоиммунного гепатита в цирроз показана трансплантация печени.
Прогноз
— хронические вирусные гепатиты В, Д — в 30- 50% случаев переход в цирроз печени;
— хронический вирусный гепатит С — в 20—30% случаев переход в цирроз печени, стабилизация процесса;
— аутоиммунный гепатит — 80—90% случаев переход в цирроз печени;
— алкогольный гепатит — 5-летняя выживаемость при отсутствии асцита, желтухи или рвоты с кровью при отказе от алкоголя составляет 89%, при продолжении пьянства — 68%.
Профилактика
— предупреждение, своевременное выявление и лечение острого гепатита;
— профилактика алкоголизма;
— предупреждение производственных и бытовых интоксикаций гепатотропными веществами;
— у больных с антителами к вирусному гепатиту С вакцинация против вирусного гепатита A и В твинриксом.
Source: vivmed.ru
Источник
Это хронический гепатит с относительно доброкачественным течением. При этой форме воспалительного процесса в печени нет некроза гепатоцитов, а имеются лишь дистрофические их изменения. Со стороны стромы – умеренная лимфогистиоцитарная инфильтрация портальных трактов.
Клиника.
Жалоб у больных мало. Их беспокоят боли ноющего или распирающего характера, тяжесть в правом подреберье, обусловленные увеличением печени, которые усиливаются после приема жирной пищи, поташнивание, отрыжка воздухом или съеденной пищей, появление сухости и горечи во рту. Крайне редко может быть быстро проходящая желтушность склер и кожных покровов. Иногда бывают нерезко выраженные астеновегетативные проявления (ощущения внутренней тревоги, неустойчивость настроения, сердцебиение, усиление потливости). Температура нормальная.
При осмотре отмечается субиктеричность склер, повышенная влажность кожных покровов, разлитой красный дермографизм. В полости рта обложенность языка с коричневатым оттенком и его сухость. Поверхностная пальпация выявляет легкую чувствительность живота в правом подреберье без реакции передней брюшной стенки. Пальпируется увеличенная (до 1‑3 см), с незначительной болезненностью печень. Селезенка не увеличена.
Лабораторные данные
В общем анализе крови может быть незначительное ускорение СОЭ. Биохимический анализ крови: умеренное повышение билирубина (до 30‑40 ммоль/л) с увеличением прямой фракции, небольшое повышение активности АсАТ и АлАТ, уровня ?‑глобулинов (до 23%), тимоловая проба 4‑6 Ед., нередко гиперлипидемия.
При УЗИ‑исследовании находится небольшое увеличение печени, нормальная ее эхокартина, а при лапароскопии – визуальное увеличение печени, белесоватый ее цвет при гладкой поверхности и слегка утолщенном крае.
Часто большинство лабораторных тестов в пределах нормы и диагностика основывается лишь на жалобах и данных объективного исследования (увеличении печени и ее пальпаторной болезненности).
Лечение
При подборе терапии хронического гепатита необходимо учитывать его этиологию, активность, характер течения и сопутствующие заболевания.
В диете (П5) исключаются жирные, острые блюда, продукты, содержащие экстрактивные вещества; она должна быть полноценной и содержать в сутки 100‑120 г белка, 80‑10 г жиров и 400‑500 г углеводов.
При хроническом гепатите с высокой активностью, выраженными гипербилирубинемией и другими проявлениями болезни показан постельный режим. Противопоказаны при хронических гепатитах тяжелая физическая нагрузка, переохлаждения, вакцинации, солнечные инсаляции.
При обострении заболевания базисная медикаментозная терапия прежде всего должна включать антибиотики, подавляющие рост и размножение кишечной микрофлоры (канамицин по 0,5 г 4 раза в день), или энтеросептол, интестопан (по 1 таблетке 3 раза в день). Длительность каждого курса лечения 5‑7 дней, затем в течение 1‑1,5 месяцев назначают колибактерин или бифидумбактерин. Для улучшения пищеварения назначают ферментные препараты – мезим‑форте, панзинорм‑форте, панкреатин, креон. Продолжительность базисной терапии должна быть 1‑2 месяца.
При невирусной этиологии в случаях с высокой активностью патологического процесса назначается иммуносупрессивная терапия – преднизолон по 30‑40 мг в сутки в течение 2 недель и более, затем в течение 4‑8 недель дозу его снижают до 15 мг в сутки и эта поддерживающая доза по достижению клинической ремиссии назначается длительно (2‑3 года). При малой эффективности кортикостероидов или при возникновении осложнений этой терапии в течении нескольких месяцев (или лет) к преднизолону добавляется азотиаприн.
При вирусных гепатитах основными в лечении являются противовирусные препараты: интерферон (велферон, реаферон, интрон А), назначаемый в течение 3‑6 месяцев.
При хронических гепатитах с минимальной активностью вместо иммуносупрессивной терапии назначаются гепатопротекторы: эссенциале по 6‑8 капсул в день в течение 3‑4 месяцев или силимарин (корсил, легалон и т.п.). В течение 1 месяца назначается липоевая кислота по 0,05 г 3 раза в день.
Для устранения внутрипеченочного холестаза назначается холестирамин по 10‑16 г в сутки в течение 1‑2 месяцев, а затем по 6‑8 г в сутки несколько месяцев или лет. Одновременно с этим парентерально вводят жирорастворимые витамины (А, Д, Е, К), проводится гемо‑, лимфосорбция.
Профилактика хронического гепатита состоит в предупреждении инфицирования вирусами гепатитов (использование презервативов), вакцинация, ликвидации бытовых, промышленных интоксикаций, ограничении приема лекарств, способствующих холестазу.
Цирроз печени
Цирроз печени – прогрессирующее диффузное хроническое полиэтиологическое заболевание печени, характеризующееся дистрофией, некрозом ее паренхимы, уменьшением массы функционирующих клеток печени, узловой регенерацией, резко выраженным фиброзом, перестройкой дольковой структуры паренхимы и сосудистой сети печени и портальной гипертензией.
В настоящее время при формулировке диагноза цирроза целесообразно выделять этиологический фактор, а, если проводилась биопсия, то морфологический вариант, кроме этого обязательно отразить стадии печеночной недостаточности и портальной гипертензии; выделяют еще степени активности и фазы.
По этиологии выделяют:
1. вирусный (В, С, Д);
2. алкогольный;
3. аутоиммунный;
4. токсический;
5. генетический;
6. кардиальный;
7. билиарный;
8. криптогенный.
По морфологическому варианту выделяют:
1. микронодулярный;
2. макронодулярный;
3. смешанный.
Кроме этого, целесообразно указать:
Стадии печеночной недостаточности:
1. компенсированная (начальная);
2. субкомпенсированная;
3. декомпенсированная.
Стадия портальной гипертензии:
1. компенсированная;
2. начальная декомпенсация;
3. декомпенсированная.
Стадии активности, фазы:
1. обострение (активная фаза и степени активности);
2. ремиссия (неактивная фаза).
Основные этиологические факторы аналогичны факторам хронического гепатита (см. соответствующий раздел). Ведущим этиологическим фактором также является вирусная инфекция, на втором месте – алкоголь. Другие факторы этиологии имеют меньшее значение.
Особенностью цирроза является возникновение механизма самопрогрессирования: в результате действия этиологического фактора происходит гибель гепатоцитов, в дальнейшем развивается соединительная ткань, которая приводит к нарушению характера регенерации гепатоцитов с образованием узлов. Происходит также появление новых сосудистых анастомозов между воротной веной, печеночной артерией и печеночной веной, что приводит к сдавлению и ишемии участков здоровой ткани, включительно до некроза. Некроз вновь способствует образованию узлов регенерации, которая приводит к фрагментации долек, дальнейшей перестройке сосудистого русла, ведущих к ишемии неповрежденной ткани и, как следствие, к портальной гипертензии.
Принципиальным отличием цирроза печени от хронического гепатита являются диффузный фиброз, появление узлов регенерации, нарушение дольковой структуры печени и портальная гипертензия.
Источник