Гепатит sen что это такое
Причиной большинства гепатитов являются вирусы. В настоящее время учеными открыты девять РНК- и ДНК-содержащих вирусов — А, В, С, D, Е, G, ТТ, SEN и NF. Предполагается, что существуют другие пока неиндентифицированные микроорганизмы.
Рис. 1. Схема строения вируса. 1 — нуклеиновая кислота (геном). 2 — Оболочка геномного аппарата (капсид). 3 — внешняя оболочка (суперкапсид).
Гепатит ТТ
Вирусный гепатит ТТ (ВГТТ) довольно широко распространен в человеческой популяции. ТТ-вирусы (ТТV) выявляются также у приматов и домашних животных.
Однако их роль в развитии гепатита оспаривается некоторыми учеными. Так у половины больных явно инфицированными вирусами ТТ отсутствуют признаки гепатита.
С другой стороны доказано, что TTV выявляются у 50% больных с хроническим гепатитом В и С с быстрым прогрессированием заболевания и развитием цирроза печени. Проблема явно требует дальнейшего изучения.
Микробиология вируса ТТ
История открытия вируса TT
Впервые возбудитель был открыт группой японских ученых Т. Nishizava и соавторами в 1997 году в виде фрагмента геномной -ДНК. TTV был выявлен у больного, страдающего посттрансфузионным гепатитом неясной этиологии отчего и получил свое название — transfusion-transmitted virus (вирус, передающийся при переливании крови). В ряде источников существуют указания на то, что название возбудитель получил от первых букв инициалов больного, у которого он был впервые выявлен. Иногда его называют вирусом «тонкого ожерелья» («Torque teno virusis»).
Таксономия
TTV был отнесен к семейству Сircinoviridae (circinatio — «описывающий круг»), так как имеет схожесть в структуре одноцепочечной ДНК с другими вирусами этого семейства. Род Anellovirus (от лат. anellus -кольцо).
Строение
Вирусная частица не имеет липидную оболочку, ее размер составляет от 30 до 50 нм. Капсид кубического типа симметрии, построен из одного структурного белка VР1.
Геном
Геном TTV представлен одноцепочечной -ДНК кольцевидной спиральной структуры размером 2,6 кД. Его протяженность составляет 3800 — 4000 нуклеотидов. Присутствуют гипервариабельные (1440 нуклеотид) и консервативные (1827 нуклеотид) участки генома.
Генотипы
В настоящее время на основании изучения 200 изолятов, полученных из разных регионов мира, выявлено 23 генотипа вируса ТТ, которые были отнесены к инфекциям с парентеральным механизмом передачи инфекции. Генотип 1b распространен на территории Казахстана и России.
Репликация
Ученые полагают, что ТТV реплицируются в самих ранних предшественниках клеток крови (гемопоэтических клетках), гепатоциты не повреждают, что подтверждено отсутствием поражения печеночных клеток на пике повышения трансаминаз при моноинфекции.
Рис. 2. ДНК ТТV .
Эпидемиология
Распространенность
Вирусы гепатита ТТ широко распространены в человеческой популяции. В некоторых регионах ДНК TTV у здоровой части населения (вирусоносительство) регистрируется в 80 — 90% случаев, в 15 — 30% случаев у больных с заболеваниями печени. Вирусный гепатит ТТ широко распространен среди жителей Центральной Америки, Южной Африки, Папуа и Новой Гвинеи. Возбудители также обнаружены у приматов и домашних животных — коров, свиней и цыплят.
Пути и факторы передачи инфекции
Считается, что инфекция передается парентеральным, кровоконтактным, фекально-оральным, половым, вертикальным и трансплантационным путями.
- Основным долгое время считался гемотрансфузионный путь передачи инфекции, то есть при переливании крови и ее компонентов. Позже было доказано, что носителями TTV являлись также лица, которым ранее никогда не проводились трансфузии крови.
- Не исключается передача возбудителей через инфицированные медицинские инструменты и многоразовые шприцы.
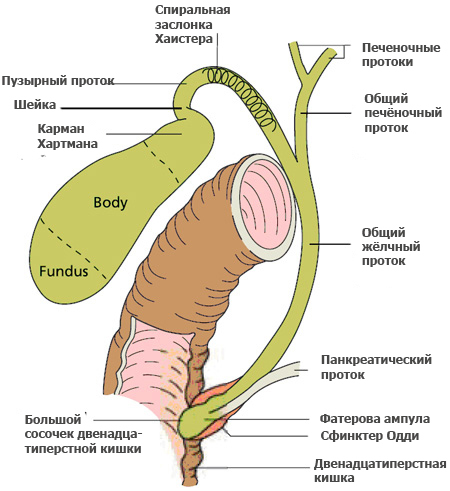
- Установлено, что после инфицирования ТТ-вирусы экскретируются из желчного пузыря в кишечник и далее выделяются наружу с фекальными массами.
- Не исключаются половой и вертикальный пути передачи инфекции. ДНК TTV определяется в семенной жидкости и вагинальном секрете.
- Доказана передача возбудителей трансплантационным путем. Установлена инфицированность 60% лиц, ранее перенесших трансплантацию костного мозга.
- Не исключается возможность пищевого пути передачи TTV через мясо инфицированных животных.
- ДНК TTV определяются в грудном молоке, смывах из ротоглотки и слюне.
В группе повышенного риска находятся больные гемофилией, находящиеся на гемодиализе, инъекционные наркоманы, посетители тату-салонов и стоматологов, проститутки и гомосексуалисты.
Рис. 3. Парентеральный считается основным путем передачи инфекции.
Патологическое воздействие вирусов гепатита ТТ
Сегодня не известно, какие именно факторы возбудителей оказывают воздействие на развитие различных заболеваний.
- Отмечается роль TTV в развитии острого гепатита у детей.
- Не исключается триггерная роль вирусов в развитии холестаза, билиарного сладжа и желчекаменной болезни.
- Часто ДНК TTV выявляются у лиц с заболеванием легких, например при идиопатическом легочном фиброзе.
- Обнаруживаются РНК TVV у лиц с гематологическими заболеваниями.
Симптомы заболевания
Инкубационный период заболевания длится от 6 до 10 недель. Болезнь, в основном, протекает в легкой форме. Отмечается умеренно повышенная активность трансаминаз (АЛТ). Описаны редкие случаи тяжелого (фульминантного) течения гепатита.
При моноинфекции отмечается повышение АЛТ, лактатдегидрогеназы (ЛДГ), глутамилтранспептидазы (ГГТП) и щелочной фосфатазы (ЩФ).
Значительно чаще выявляется коинфекция — сочетание острого ВГТТ с гепатитами А (в 15 — 28% случаев ), В (22 — 24%), С (40 — 60%) и ВИЧ-инфекции (20%). Причем наличие ТТ-инфекции не усугубляет течение вышеуказанных гепатитов.
У 50% больных с хроническим течением гепатита В и С выявляются ТТV .
Диагностика
Полимеразная цепная реакция (ПЦР) является основным методом диагностики заболевания. С ее помощью определяется ДНК возбудителя в сыворотке крови.
Разработаны методики серодиагностики — выявления антител к TTV в реакции иммунопреципитации. Антитела в сыворотке крови появляются после исчезновения ДНК вирусов и служат маркерами перенесенной инфекции.
Лечение
В настоящее время лечение вирусного гепатита ТТ не разработано. При сочетании ТТ-инфекции с острым гепатитом С применяются схемы лечения с применением интерферона и рибавирина в течение 1 года. При лечении хронического гепатита С в сочетании с ТТ-инфекцией длительность лечения составляет 2 года. Положительный эффект достигается в 45 — 55% случаев.
Рис. 4. На фото вирусы гепатита ТТ.
к содержанию ↑
Гепатит SEN
Впервые идентификация нового вируса была проведена сотрудником итальянской фирмы «DiaSorin» в 1999 г. У больного СПИДом в момент пика активности сывороточных трансаминаз в крови с помощью ПЦР были выделены последовательности ДНК ранее неизвестного вируса, впоследствии получившего название SEN. Итальянские исследователи предполагают, что данным возбудителем может быть инфицировано 3% больных гемофилией, 60% страдающих гепатитами неустановленной этиологии и от 40 до 60% инъекционных наркоманов.
SEN-вирус по своим характеристикам близок к вышеописанному ТТ-вирусу. Вирусы SEN отнесены к семейству Circoviridae, безоболочечные, ДНК содержащие. ДНК однонитевая кольцевая, состоит из 3800 нуклеотидов. Доказано существование 8 генотипов вирусов SEN.
- Вирусы SEN-D и SEN-H чаще обнаруживаются в сыворотке крови больных гепатитами В и С.
- У инъекционных наркоманов встречаются все генотипы возбудителей с преобладанием SEN-А.
- В 50% случаев вирусы обнаруживаются у лиц с посттрансфузионными гепатитами ни А ни В. Генотип SEN-В чаще встречается среди доноров,
Вопрос о роли SEN-вирусов в развитии гепатита остается дискуссионным.
Резервуаром и источником инфекции является больной человек и носитель. Парентеральный и вертикальный (от матери к плоду) — основные пути передачи инфекции. Доказана передача возбудителей при половых контактах — гомо- и гетеросексуальных.
Данные последних исследований указывают на отсутствие различий в клинической картине у больных с хроническим гепатитом С с SEN вирусами и без него.
Рис. 5. На фото SEN-вирусы.
Статьи раздела «Гепатиты E, G, D, TT, SEN»
Самое популярное
ПОНРАВИЛАСЬ СТАТЬЯ?
Подпишитесь на нашу рассылку!
Источник
Çà ïîñëåäíèå äåñÿòèëåòèÿ â ìåäèöèíñêîé íàóêå îòìå÷àåòñÿ çíà÷èòåëüíûé ïðîãðåññ,
ïîçâîëèâøèé âî ìíîãîì ðàñøèðèòü íàøè çíàíèÿ ïî ýòèîëîãèè, ïàòîãåíåçó, îñîáåííîñòÿõ
òå÷åíèÿ, ëå÷åíèÿ è ïðîãíîçó çàáîëåâàíèé ïå÷åíè.
Ìû çíàåì î ñóùåñòâîâàíèè íà ñåãîäíÿøíèé äåíü âèðóñîâ ãåïàòèòîâ À, Â, Ñ, D, Å,
F, G, ÒÒV.  íàñòîÿùåå âðåìÿ óñòàíîâëåíà âîçìîæíîñòü õðîíèçàöèè ÷åòûðåõ èç íèõ
Â, Ñ, D, G.
20 èþíÿ 1999 ãîäà èòàëüÿíñêèé ó÷åíûé äîêòîð Ä. Ïåðè ñîîáùèë î ñâîèõ èññëåäîâàíèÿõ,
â ðåçóëüòàòå êîòîðûõ áûë èäåíòèôèöèðîâàí ðàíåå íå èçâåñòíûé âèðóñ.
SEN-âèðóñ, êàíäèäàò äëÿ âêëþ÷åíèÿ â àëôàâèò âèðóñíûõ ãåïàòèòîâ, áûë îáíàðóæåí
â ñûâîðîòêå êðîâè áîëüíîãî ÂÈ×-èíôåêöèåé ñ ïîâûøåííîé àêòèâíîñòüþ ÀËÒ è ACT è îòðèöàòåëüíûìè ðåçóëüòàòàìè
èññëåäîâàíèÿ ñûâîðîòêè êðîâè íà ìàðê¸ðû HAV, HGV è TTV.
Äàííûé ñëó÷àé ãåïàòèòà áûë ðàñöåíåí êàê âûçâàííûé âèðóñîì «íè À, íè G». Çàòåì
âèðóñó áûëî ïðèñâîåíî îáîçíà÷åíèå (ïî èíèöèàëàì ïåðâîãî áîëüíîãî, ó êîòîðîãî îí
áûë îáíàðóæåí) SEN-âèðóñ.
Ïðè èññëåäîâàíèè ñûâîðîòîê êðîâè, ïîëó÷åííûõ îò 130 ïàöèåíòîâ ñ âûñîêèì ðèñêîì
ðàçâèòèÿ èíôåêöèé ñ ïàðåíòåðàëüíîé ïåðåäà÷åé âîçáóäèòåëÿ (ëèöà, ïðèíèìàþùèå íàðêîòèêè
âíóòðèâåííî, áîëüíûå ÑÏÈÄîì), ÄÍÊ SEN-âèðóñà áûëè îáíàðóæåíû â 21,5%, òîãäà êàê
ñðåäè 232 ëèö áåç ïàòîëîãèè ïå÷åíè âñåãî â 0,9%. Ñðåäè 12 áîëüíûõ îñòðûì ïîñòòðàíñôóçèîííûì
ãåïàòèòîì íè À, íè G ïîçèòèâíûé ðåçóëüòàò âûÿâëåíèÿ ÄÍÊ SEN çàðåãèñòðèðîâàí ó 10,
÷òî ñîñòàâèëî 83,0%, à ñðåäè 19 áîëüíûõ õðîíè÷åñêèì ãåïàòèòîì íè À, íè G â 68,0%
(Ì. È. Ìèõàéëîâ, 2000).
Ïî ìíåíèþ Õ. Àëüòåðà (Íàöèîíàëüíûé èíñòèòóò çäîðîâüÿ, ÑØÀ), ñåé÷àñ ìîæíî óòâåðæäàòü,
÷òî SEN-âèðóñ íå ÿâëÿåòñÿ âíîâü ïîÿâèâøèìñÿ âèðóñîì èëè âèðóñîì ïî çíà÷èìîñòè ðàâíûì
ÂÈ×. Âèðóñ SEN ñóùåñòâîâàë ðàíåå è îòâå÷àë çà âîçíèêíîâåíèå ýòèîëîãè÷åñêè íåðàñøèôðîâàííûõ
ñëó÷àåâ îñòðîãî è õðîíè÷åñêîãî ãåïàòèòà.
×òî âûçûâàåò SEN-èíôåêöèÿ?
SEN-âèðóñ — áåçîáîëî÷å÷íàÿ ÷àñòèöà, ñîäåðæàùàÿ êîëüöåâóþ îäíîöåïî÷å÷íóþ ÄÍÊ. Ïî ôèçèêî-õèìè÷åñêèì
è ñòðóêòóðíûì õàðàêòåðèñòèêàì SEN-âèðóñ îòíåñ¸í ê ñåìåéñòâó Circoviridae (êàê è
TTV). Èìååò íåñêîëüêî ãåíîòèïîâ, íàèáîëåå ÷àñòî âûÿâëÿþòñÿ ãåíîòèïû D è Í.
Èññëåäîâàíèÿ, ïðîâåä¸ííûå â ðàçëè÷íûõ ñòðàíàõ è ðåãèîíàõ ìèðà, ïîêàçàëè âûñîêèé óðîâåíü ðàñïðîñòðàíåíèÿ âèðóñà
ñðåäè ðàçëè÷íûõ ãðóïï íàñåëåíèÿ. ×àùå âñåãî îí âûÿâëÿëñÿ ó ïàöèåíòîâ, ïåðåí¸ñøèõ îïåðàöèè íà ñåðäöå, ïîëó÷àâøèõ
ãåìîòðàíñôóçèè è çàáîëåâøèõ äàëåå îñòðûì ãåïàòèòîì íè À íè Å (83,3%); áîëüíûõ õðîíè÷åñêèìè ãåïàòèòàìè íè À íè Å (68%).
 ãðóïïå ëèö, èìåþùèõ ïîâûøåííûé ðèñê èíôèöèðîâàíèÿ âèðóñàìè ãåïàòèòîâ ñ ïàðåíòåðàëüíûì ìåõàíèçìîì ïåðåäà÷è âîçáóäèòåëÿ,
÷àñòîòà îáíàðóæåíèÿ ÄÍÊ SEN-âèðóñà â 2-3 ðàçà âûøå ÷àñòîòû âûÿâëåíèÿ åãî ó ïåðâè÷íûõ äîíîðîâ.
Äèàãíîñòèêà SEN-èíôåêöèè
Ñëåäóåò ïîìíèòü, ÷òî ïðè îòðèöàòåëüíûõ ðåçóëüòàòàõ îáñëåäîâàíèÿ íà ìàðê¸ðû âèðóñîâ ãåïàòèòîâ A-G, èñêëþ÷åíèè
äðóãîé èíôåêöèîííîé ïðèðîäû ãåïàòèòà âðà÷ ìîæåò âñòðåòèòüñÿ ñ ïîðàæåíèåì ïå÷åíè ïðè ïåðâè÷íîì áèëèàðíîì öèððîçå
ïå÷åíè, ïåðâè÷íîì ñêëåðîçèðóþùåì õîëàíãèòå. Ââèäó ñõîæåñòè íà÷àëà áîëåçíè, èçìåíåíèé áèîõèìè÷åñêèõ ïàðàìåòðîâ
êðîâè íåðåäêî â èíôåêöèîííûé ñòàöèîíàð ïîñòóïàþò áîëüíûå ñ àóòîèììóííûì, ëåêàðñòâåííûì è àëêîãîëüíûì ãåïàòèòàìè.
Íàêîíåö, ãåïàòèò ìîæåò áûòü ïåðâûì ïðîÿâëåíèåì áîëåçíè Âèëüñîíà-Êîíîâàëîâà.
Òåì íå ìåíåå äàæå ïðè èñêëþ÷åíèè âñåõ ïåðå÷èñëåííûõ áîëåçíåé â íåêîòîðûõ ñëó÷àÿõ ýòèîëîãèÿ ãåïàòèòà îñòà¸òñÿ
íåÿñíîé, õîòÿ ýïèäåìèîëîãè÷åñêèå äàííûå, îñîáåííîñòè êëèíè÷åñêîãî òå÷åíèÿ áîëåçíè, õàðàêòåð ïîðàæåíèÿ ïå÷åíè è
áèîõèìè÷åñêèå èçìåíåíèÿ ïîçâîëÿþò ïðåäïîëàãàòü âèðóñíóþ ýòèîëîãèþ çàáîëåâàíèÿ. Êàê ïðàâèëî, òàêèì ïàöèåíòàì
ñòàâÿò äèàãíîç «âèðóñíûé ãåïàòèò íåóòî÷í¸ííûé» (êîä ïî ÌÊÁ-10 — Â19). Åãî ìîæíî òàêæå îáîçíà÷àòü
êàê âèðóñíûé ãåïàòèò íè À, íè G. «Ïðåòåíäåíòàìè» íà ðîëü ýòèîëîãè÷åñêèõ àãåíòîâ
ýòîãî ãåïàòèòà ìîãóò áûòü TTV- è SEN-âèðóñû.
Ëàáîðàòîðíàÿ äèàãíîñòèêà SEN-èíôåêöèè
Îñíîâíîé ìåòîä âûÿâëåíèÿ TTV â íàñòîÿùåå âðåìÿ — ìåòîä ÏÖÐ. Ïðåäïðèíÿòû ïîïûòêè ñîçäàíèÿ òåñò-ñèñòåìû äëÿ
îïðåäåëåíèÿ ñîäåðæàíèÿ IgM è IgG ê TTV-âèðóñó. Ïîêàçàíî, ÷òî àíòèòåëà êëàññà Ì ïîÿâëÿþòñÿ â íà÷àëå áîëåçíè,
öèðêóëèðóþò îäíîâðåìåííî ñ ÄÍÊ TTV, à çàòåì èñ÷åçàþò, è ïîÿâëÿþòñÿ àíòèòåëà êëàññà G. Îäíàêî ýòè ìåòîäû
ëàáîðàòîðíîé äèàãíîñòèêè íàõîäÿòñÿ â ñòàäèè íàó÷íîé ðàçðàáîòêè è ïîêà íå èñïîëüçóþòñÿ â êëèíè÷åñêîé ïðàêòèêå.
Êðîìå òîãî, íå ñóùåñòâóåò êîììåð÷åñêèõ òåñò-ñèñòåì äëÿ îáíàðóæåíèÿ ìàðê¸ðîâ SEN-âèðóñà â áèîëîãè÷åñêèõ æèäêîñòÿõ îðãàíèçìà.
Ëå÷åíèå SEN-èíôåêöèè
Ëå÷åíèå TTV- è SEN-èíôåêöèè íå ðàçðàáîòàíî.
Êàê ïðåäîòâðàùàåòñÿ SEN-èíôåêöèÿ?
SEN-èíôåêöèÿ ïðåäîòâðàùàåòñÿ òàêèìè æå ìåòîäàìè, ÷òî è ïðè ãåïàòèòàõ ñ ïàðåíòåðàëüíûì ìåõàíèçìîì çàðàæåíèÿ.
Источник
Вирусный гепатит G – это воспалительное инфекционное заболевание, возбудителем которого является НGV-вирус, характеризующееся прогрессирующим нарушением функции печени и желчевыводящей системы.
Заболевание распространено на всей территории земного шара и составляет 3 – 24% от всех случаев возникновения вирусного гепатита. Такая неравномерность частоты возникновения патологии зависит от бытовых условий и уровня жизни населения тех или иных регионов. Так в странах Северной Америке по частоте возникновения вирусного гепатита G на первом месте выступает Мексика. В странах Южной Америке — Чили, Перу, Бразилия. В странах Европы — Молдавия, Украина, Беларусь, европейская часть России. В странах Азии – Казахстан, Китай, Тибет, азиатская часть России, Ирак, Иран. В Африке – страны северной и центральной части.
Чаще вирусный гепатит встречается у лиц среднего возраста (30 – 45 лет), более предрасположен мужской пол.
Прогноз заболевания сомнительный, так как патологический процесс постоянно прогрессирует, а случаи полного излечения единичные.
Причины возникновения
Возбудителем инфекции является РНК-содержащий вирус гепатита G (HGV) с размером 20 – 30 нанометров. По своей структуре вирус сходен с HCV-вирусом – возбудитель гепатита С.
Источником распространения вирусного гепатита G являются больные с острой и хронической формой заболевания, а так же вирусоносители – лица, в крови которых выявляется данный вирус, а симптомы заболевания полностью отсутствуют.
HGV-вирус передается от больно человека к здоровому парентеральным путем (через кровь), это осуществляется при:
- оперативных вмешательствах;
- гемотрансфузии (переливание донорской крови);
- гемодиализе (подключение организма к аппарату искусственной почки);
- частом использовании нестерильных медицинских игл для уколов.
Существует группа риска по возникновению данного заболевания, к ней относятся:
- лица, страдающие стойким нарушением или ослаблением иммунной системы:
- ВИЧ-инфицированные;
- больные СПИДом (синдром приобретенного иммунодефицита);
- лица, получающие иммунодепрессанты (больные онкологическими заболеваниями, послеоперационный период после трансплантации органов);
- лица, страдающие эндокринной патологией (сахарный диабет, гипотиреоз);
Классификация
По степени тяжести заболевание делят на:
- Вирусный гепатит G легкой степени;
- Вирусный гепатит G средней степени тяжести;
- Вирусный гепатит G тяжелый.
По периодам заболевания выделяют:
- Обострение;
- Ремиссию.
Симптомы вирусного гепатита G
Инкубационный период заболевания составляет 7 – 11 дней. В этом периоде больных может беспокоить небольшой озноб, жажда, повышенная потливость, усталость, сонливость и общая слабость. Обычно человеком это воспринимается как симптомы усталости и к врачам, как правило, в данном периоде больные не обращаются.
После инкубационного периода наступает желтушный период, лица в данном периоде и попадают на осмотр к специалистам (терапевту или гастроэнтерологу). Желтушный период длиться в течение 3х недель. Для него характерно:
- желтуха (пожелтение кожных покровов и слизистых оболочек);
- снижение аппетита;
- апатия;
- повышение температуры до 37,50С;
- миалгии (боли в мышцах).
Затем следует период развернутых клинический проявлений:
- отрыжка воздухом;
- изжога;
- вздутие кишечника;
- боли в правом подреберье;
- тошнота;
- рвота кишечным содержимым;
- потемнение мочи;
- обесцвечивание кала.
Так же для больных вирусным гепатитом G характерно поражение желчевыводящей системы:
- холецистит (воспаление желчного пузыря);
- застой желчи;
- холангит (воспаление желчевыводящих путей);
- калькулезный холецистит (образование камней в желчном пузыре).
Данный период на фоне проводимого лечения постепенно затухает, и заболевание входит в хроническую фазу с периодами обострений и ремиссий.
Диагностика
Лабораторные методы исследования
Неспецифические обследования, которое дают представление о наличии патологического процесса в печени:
- общий анализ крови, в котором будет выявляться повышение лейкоцитов, более 11*109/л, сдвиг лейкоцитарной формулы влево и увеличение СОЭ (скорости оседания эритроцитов) более 30 мм/ч;
- общий анализ мочи, для которого характерно наличие следов белка (в норме белок отрицательный) и плоского эпителия более 20 в поле зрения, так же, в единичных случаях может наблюдаться появление в мочи эритроцитов – клеток крови;
- печеночные пробы:
Показатель | Нормальное значение | Значение при гепатите G |
|---|---|---|
Общий белок | 64 – 83 г/л | 60 – 65 г/л и ниже |
Общий билирубин | 8,6 – 20,5 мкмоль/л | 25,5 – 40,0 мкм/л и выше |
Прямой билирубин | 8,6 мкмоль/л | 9,0 – 12,5 мкмоль/л и выше |
АЛТ (аланинаминотрансфераза) | 5 – 30 МЕ/л | 30 – 60 МЕ/л и выше |
АСТ (аспартатаминотрансфераза) | 7 – 40 МЕ/л | 40 – 55 МЕ/л и выше |
Щелочная фосфатаза | 50 – 120 МЕ/л | 120 – 260 МЕ/л и выше |
ЛДГ (лактатдегидрогеназа) | 0,8 – 4,0 пирувата/мл-ч | 4,0 пирувата/мл-ч и выше |
Альбумин | 35 – 50 г/л | 34 – 45 г/л и ниже |
Тимоловая проба | 1 – 4 ед. | 2 – 4 ед. и более |
Серологические методы исследования
Это специфические методы диагностики вирусного гепатита G, которые дают возможность выставить окончательный диагноз и назначить адекватное заболеванию лечение:
- ИФА (иммуноферментный анализ);
- РФА (рентгенофлуоресцентный анализ);
- РСК (реакция связывания комплемента);
- ПЦР (полимеразная цепная реакция).
При проведении данных анализов в крови определяется титр HGV-вируса, что не только определяет заболевание, но и указывает на фазу процесса (обострение, ремиссию), форму (острый, хронический) и выявляет вирусоносителей.
Лечение вирусного гепатита G
Медикаментозное лечение
Этиотропная терапия – направленная на ослабление или полное уничтожение вируса гепатита G:
- интерферон по 3 – 6 млн МЕ вводят в каждый носовой ход 3 раз в неделю. Курс лечения 6 – 12 месяцев.
Симптоматическая терапия – направленная на снижение воспалительного процесса в паренхиме печени и облегчения течения заболевания:
- Детоксикационная терапия:
- реосорбилакт 200,0 мл внутривенно капельно 1 раз в сутки;
- раствор Рингера или физиологический раствор 200,0 мл внутривенно капельно 1 раз в сутки.
- полисорб по 1 столовой ложке, предварительно растворенной в ½ стакане прохладной кипяченой воды 3 раза в сутки меду приемами пищи;
- дуфалак или нормазе по 30 – 40 мг (в зависимости от массы тела) 3 раза в сутки за 15 – 20 минут до приема еды.
- креон по 20 000 – 25 000 ЕД 3 раза в сутки с едой;
- мезим-форте по 20 000 ЕД 3 раза в сутки вместе с приемом пищи.
- холосас по 1 столовой ложке 3 раза в сутки;
- аллохол по 2 таблетке 3 раза в сутки.
- но-шпа или баралгин по 1 таблетке 3 раза в сутки.
- стимол по 1 пакетику 3 раза в сутки;
- витамины группы В (В1, В6, В12) – нейрорубин-форте-лактаб или нейробион по 1 таблетке 1 – 2 раза в сутки;
- витамин С по 1 таблетке (500мг) 2 раза в сутки или комплекс поливитаминов и минералов.
Народное лечение
- Взять в равных пропорциях траву хвоща полевого, цветки зверобоя, пижму, тысячелистник, цветки ромашки, корень лопуха, плоды шиповника, листья шалфея, корень девясила, листья лопуха и траву гребешка обыкновенного. Полученную смесь измельчить при помощи блендера. 4 столовые ложки полученной смеси засыпать в термос и залить 1 литром крутого кипятка. Дать настояться 4 – 6 часов. Принимать по ½ стакана 3 раза в день через 1 – 1,5 часа после приема пищи.
- Принять ½ стакана оливкового масла второго отжима и положить на правое подреберье согревающий компресс или грелку. Оливковое масло можно заменить 2мя столовыми ложками растворенного в подогретой воде сорбита. Противопоказанием к данному методу лечения является наличие камней в желчном пузыре.
- 1 килограмм помытой клюквы измельчить через мясорубку и добавить ½ стакана меда. Смесь принимать по 1 столовой ложке 3 раза в день через 1 час после еды. Клюкву можно заменить калиной.
Диета, облегчающая течение заболевания
При вирусном гепатите G следует строго придерживаться диеты.
Продукты, разрешенные к употреблению:
- овощные супы на воде;
- отварное, не жирное мясо курицы и говядины;
- отварная рыба не жирных сортов;
- каши (преимущество отдается рисовой, овсяной и манной);
- тушеные овощи;
- фрукты (бананы, запеченные яблоки);
- курага, изюм;
- кисломолочные продукты (не жирный сыр, небольшое количество сливочного масла утром);
- подсушенный белый хлеб;
- морсы, компоты, шиповник, черный и зеленый чай.
Продукты, которые следует исключить из рациона:
- борщи, щи, солянка, супы на мясных бульонах;
- жирное, жареное мясо, птица или рыба;
- макаронные изделия;
- маринованные, квашеные овощи и другие соленья;
- яйца;
- свежие овощи и фрукты;
- цельное молоко, сливки, сметана;
- алкогольные напитки, сладкая газированная вода, кофе.
Осложнения
- печеночно-клеточная недостаточность;
- печеночная кома;
- калькулезный холецистит;
- рак печени.
Профилактика
- активный образ жизни;
- рациональное питание;
- занятие спортом;
- использование латексных перчаток при работе с материалами крови;
- использование одноразового, стерильного медицинского инструментария;
- отказ от вредных привычек;
- санитарно-просветительная работа среди населения;
- ежегодная проверка группы риска на гепатит G путем сдачи анализа крови на маркеры возбудителя.
Источник: gepatus.ru
Читайте также
Вид:


Источник