Гепатит в и беременность протокол
Вирусный гепатит и беременность
I. ВВОДНАЯ ЧАСТЬ
1. Название протокола:Вирусный гепатит и беременность
2. Код протокола:
3.Код (коды) по МКБ:В18 Хронический вирусный гепатит
4. Сокращения:
ХГ – хронический гепатит
АЛТ – аланин-аминотрансфераза
HBV- вирус гепатита В
HCV – вирус гепатита С
ЭФГДС — эзофагогастродуоденоскопия
5. Определение:Хронический гепатит — клинико-морфологический синдром, который вызывается различными причинами и характеризуется определенной степенью некроза гепатоцитов и воспаления. Согласно Международной классификации болезней, термином «Хронический гепатит» (ХГ) обозначают такие диффузные воспалительные заболевания печени, при которых клинико-лабораторные и морфологические изменения сохраняются 6 и более месяцев.
6. Дата разработки протокола: июнь-июль 2011
7. Категория пациентов:Беременные, роженицы и родильницы
8. Пользователи протокола:акушеры-гинекологи, анестезиологи-реаниматологи, инфекционисты, гепатологи, терапевты
9. Указание на отсутствие конфликта интересов: нет
II. Методы, подходы и процедуры диагностики и лечения
Клиническая классификация
Согласно Международной статистической классификации болезней и проблем, связанных со здоровьем, X пересмотра, хронический вирусный гепатит классифицируется на:
1) хронический вирусный гепатит В с дельта-агентом;
2) хронический вирусный гепатит В без дельта-агента (HbeAg+ HbeAg-);
3) хронический вирусный гепатит С.
— Фазы:
Фазы верифицированного вирусного гепатита: вирусная нагрузка, репликативная активность.
Фазы неверифицированного вирусного гепатита: обострение, ремиссия.
— Степень активности болезни
Степень активности (тяжесть некровоспалительного процесса в печени) определяется на основании клинических и биохимических данных, в первую очередь, концентрации аланиновой аминотрансферазы (АЛТ):
неактивный – уровень АЛТ в плазме не превышает нормальный
минимальная – уровень АЛТ в плазме превышает нормальный не более чем в 5 раз
умеренная – 5-10-кратное повышение концентрации АЛТ
выраженная – содержание АЛТ более чем в 10 раз превышает норму.
— При проведении морфологического исследования оценка активности хронического гепатита проводиться путем определения индекса гистологической активности (ИГА) по Knodell:
ХГ с минимальной активностью процесса, ИГА по Knodell 1-3;
слабовыраженный ХГ, ИГА по Knodell 4-8;
ХГ с умеренной активностью, ИГА по Knodell 9-12;
тяжелый ХГ, ИГА по Knodell 13-18.
— Стадии морфологических изменений:
F 0 — фиброз отсутствует;
F 1 — слабо выраженный перипортальный фиброз;
F 2 — умеренно выраженный фиброз с порто-портальными септами;
F 3 — выраженный фиброз с порто-центральными септами;
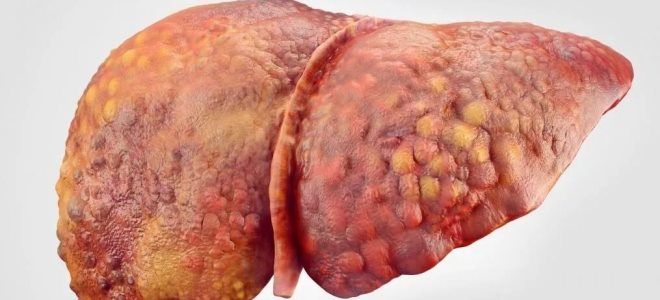
F 4 — цирроз печени.
— Осложнения:
Цирроз печени
Первичный рак печени
11. Показания к госпитализации:
плановая госпитализация:
— первичное обследование
— обострение хронического заболевания печени;
— в репликативную фазу хронического вирусного гепатита
— при отсутствии осложнений обычная предродовая госпитализация
экстренная госпитализация:
— при остром начале заболевания, наличии желтухи – госпитализация в инфекционный стационар для исключения острого вирусного гепатита
— тяжелое состояние пациентки (при впервые выявленном циррозе печени в стадии декомпенсации, кровотечения из варикозно-расширенных вен пищевода
12. Диагностические критерии:
12.1 Жалобы и анамнез: слабость, повышенная утомляемость, диспепсические расстройства, кожный зуд, потерю массы тела без определенных причин; трудоспособность беременной. при сборе анамнеза обратить внимание на факторы риска вирусных гепатитов;
12.2 Физикальное обследование:
— цвет кожных покровов и склер (возможно наличие желтушного окрашивания); наличие вторичных печеночных знаков (телеангиоэктазии, пальмарная эритема);
— геморрагический синдром (носовые, маточные, желудочно-кишечные кровотечения, «синячки» на коже);
— появление в короткий срок образований на коже (бородавки, папилломы);
— увеличение печени и/или селезенки (гепатомегалия, гепатоспленомегалия);
— патологию со стороны других органов и систем (гломерулонефрит, неревматический артрит, васкулиты, коллагенозы и т. д.), особенно – заболевания крови, частые острые респираторные заболевания.
12.3 Лабораторные исследования[3,13]:
Основные параметры диагностики хронических вирусных гепатитов:
1. активность аминотрансфераз сыворотки крови
2. индекс гистологической активности печени (по материалам биопсии)
3. уровень фиброза печени
4. наличие и уровень виремии
5. присутствие HBe-Ag (для хронического гепатита В)
6. генотип вируса (для хронического гепатита С)
12.4 Инструментальные исследования:
— УЗИ комплексное для женщин и УЗИ плода (скрининг);
— ЭФГДС (исключение варикозно-расширенных вен пищевода)
12.5 по показаниям консультации специалистов: окулист, гинеколог, хирург
12.6 Дифференциальный диагноз:
| Патология | Дифференциальные критерии |
| Острый вирусный гепатит | Характерные серологические маркеры |
| Аутоиммунный гепатит | Наличие аутоиммунных антител |
| Циррозы печени | Наличие признаков фиброза печени |
| Наследственно обусловленные гипербилирубинемии | Сывороточное железо, трансферрин, ферритин, биопсия печени |
| Алкогольная болезнь печени | Анамнез, характерные показатели печеночных ферментов |
Перечень основных и дополнительных диагностических мероприятий
обязательные лабораторные исследования:
— общий анализ мочи
— коагулограмма
— биохимический профиль: лабораторные показатели 1)активности процесса: аспарагиновая и аланиновая аминотрансфераза (АСТ и АЛТ); 2) синдрома холестаза: повышение активности щелочной фосфатазы, гипербилирубинемия (прямая фракция), гаммаглютаматтранспептидаза, гиперхолестеринемия; 3)синдрома печеночно-клеточной недостаточности: снижение активности холинэстеразы, содержания протромбина, альбумина
— выявлении специфических маркеров в ИФА: исследование с подтверждением: маркеров гепатита «С» – anti-HCV total, либо IgM и IgG; маркеров гепатита «В» и «Д» – HBsAg, anti-HBs, HBeAg, anti-HBe, anti-HBc, anti-HDV.
— выявление геномов вирусов методом полимеразной цепной реакции
Серологические маркеры вирусных гепатитов:
| Маркеры | Результат | Интерпретация | |
| Вирусный гепатит В | |||
| HBsAg Anti-HBc Anti-HBs | отрицательный отрицательный отрицательный | Данных за вирусный гепатит В нет | |
| HBsAg Anti-HBc Anti-HBs | отрицательный положительный положительный | Иммунитет вследствие естественно перенесенного заболевания | |
| HBsAg Anti-HBc Anti-HBs | отрицательный отрицательный положительный | Иммунитет вследствие вакцинации против вирусного гепатита В | |
| HBsAg Anti-HBc IgM antiHBc Anti-HBs HBV DNA | положительный положительный положительный отрицательный положительный | Острая инфекция | |
| HBsAg Anti-HBc IgM antiHBc Anti-HBs HBV DNA | положительный положительный отрицательный отрицательный положительный | Хроническая инфекция | |
| HBsAg Anti-HBc Anti-HBs HBV DNA | отрицательный положительный отрицательный положительный | Интерпретация неясна, возможные варианты: 1. переболевший (наиболее часто) 2. ложно-положительный anti-HBc 3. «низко активная» хроническая инфекция | |
| HBsAg Anti-HBc Anti-HBs HBV DNA | отрицательный положительный отрицательный отрицательный | Выздоровление | |
| Вирусный гепатит Д | |||
| HBsAg anti-HBc IgM anti-HDV IgM HDV RNA | положительный положительный положительный положительный | Ко — инфекция | |
| HBsAg anti-HBc IgM anti-HDV IgM HDV RNA | положительный отрицательный положительный положительный | Суперинфекция | |
| HBsAg anti-HBc anti-HDV IgG HDV RNA | положительный положительный/ отрицательный положительный положительный | Хроническая инфекция гепатита Д | |
| Вирусный гепатит С | |||
| anti-HСV IgM anti-HСV IgG HCV RNA | положительный / отрицательный положительный / отрицательный положительный | Острый гепатит С | |
| anti-HСV IgM аnti-HСV IgG HCV RNA | отрицательный положительный отрицательный | Острый гепатит С реконвалесценция | |
| anti-HСV IgM anti-HСV IgG HCV RNA anti-HСV ns4 | положительный / отрицательный положительный положительный / отрицательный положительный | Хронический гепатит С | |
Обязательные инструментальные исследования
— ЭГДС
— УЗИ
Дополнительные исследования:
— при подозрении на аутоиммунный гепатит и первичный билиарный цирроз и отрицательных вирусных маркерах (антигладкомышечные, антимитохондриальные, антинуклеарные антитела)
— группа крови, резус-фактор
— ферритин крови
— церулоплазмин
— альфа-фетопротеин
— ультрасонодопплерография сосудов печени и селезенки
Обследования, которые необходимо провести до плановой госпитализации
— общий анализ крови с определением тромбоцитов,
— общий анализ мочи,
— биохимические анализы крови
— коагулограмма
— выявление специфических маркеров в ИФА и геномов вирусов ПЦР (если не проведена в 1 триместре);
14. Цели лечения:
— обеспечение ремиссии болезни
— лечение фетоплацентарной недостаточности
— сохранение беременности при неосложненном ХВГ
15. Тактика лечения[3,13]:
15.1 Немедикаментозная терапия. Диетотерапия определяется фазой заболевания (обострение, ремиссия), состоянием функции печени (прежде всего наличием печеночной энцефалопатии), сопутствующими заболеваниями
В период обострения назначается «Вариант диеты с механическим и химическим щажением». При исчезновении симптомов рекомендуется «Основной вариант диеты»
15.2 Медикаментозное лечение[14]
Для HBV: Аналоги нуклеотидов/нуклеозидов (ламивудин, телбивудин) в 3 триместре беременности при наличии высокого уровня репликации (свыше 2000 МЕ или 10000 копий/мл)
Для HCV: во время беременности противовирусная терапия не проводится
Другие виды лечения
Профилактика и лечение геморрагического синдрома: викасол 3мл 1-2 раза внутримышечно длительно
Лечение портальной гипертензии: анаприлин 0,1 мг по 1/4-1/2 таб 1 раз в день
Лечение печеночной энцефалопатии: лактулоза 20-30 мл 3 раза в день, орнитин-аспартат 40-80 мг внутривенно капельно
15.4. Хирургическое лечениене показано
В случае кровотечения из варикозно-расширенных вен пищевода – лигирование и склерозование (эндоскопический метод лечения).
15.5 Профилактические мероприятия:
Организация диспансеризации зависит от нозологической формы, последствий заболевания.
Проводятся регулярные осмотры, контроль биохимических показателей (активности процесса), маркеров вирусной репликации. План диспансеризации составляется индивидуально.
Прогноз зависит от этиологии хронического гепатита, проводимой терапии.
Факторы риска хронических вирусных гепатитов (в эпидемиологическом анамнезе):
— наличие переливания крови и ее компонентов в течение всей жизни;
— различные парентеральные вмешательства (трансфузионные процедуры, в том числе использование многоразовых шприцев, инструментов);
— стоматологические манипуляции;
— эндоскопические исследования;
— плазмаферез;
— косметические манипуляции (татуаж, пирсинг, маникюр, педикюр, и так далее);
— контакт с больными хроническими парентеральными вирусными гепатитами (бытовой, особенно в семье), в том числе половые контакты.
Факторы риска обострения или осложнений хронического гепатита при беременности
1. наличие до наступления беременности признаков активности печеночного процесса и/или холестаза,
2. наличие стадии цирроза печени с признаками портальной гипертензии.[2-4]
Дальнейшее ведение
Наибольший подъем портальной гипертензии и риск кровотечения из вен пищевода существует в конце II и начале III триместра беременности. Эта опасность не является обязательным показанием для кесарева сечения; можно использовать выходные акушерские щипцы.
Показанием к прерыванию беременности являются:
— прогрессирование симптомов печеночной недостаточности
В случаях HBV- инфекции у матери сразу после рождения активная иммунопрофилактика (НВ-вакциной).
16. Индикаторы эффективности лечения и безопасности методов диагностики и лечения:
— нормализация уровня трансаминаз
— уменьшение вирусной нагрузки
— отсутствие прогрессирования симптомов печеночной недостаточности
Динамическое наблюдение больной с патологией печени согласно стандартных протоколов диагностики и лечения РК
Дата добавления: 2016-11-20; просмотров: 904 | Нарушение авторских прав
Рекомендуемый контект:
Похожая информация:
Поиск на сайте:
Источник
Инфицированность населения гепатитом С (HCV), выделенного в 1989 г., высока во всем мире, и в настоящее время отмечается дальнейший рост заболеваемости. Гепатит С характеризуется тенденцией к развитию хронического процесса, ограниченными клиническими симптомами и плохой реакцией на противовирусную терапию. Большинство случаев гепатоцеллюлярной карциномы связано именно с этим вирусом. В этой статье мы рассмотрим беременность на фоне гепатита С.
Носитель гепатита С при беременности
Возбудитель гепатита С при беременности — РНК-содержащий вирус. Особенностью его является существование большего числа разных генотипов и субтипов (около 30), различающихся друг от друга разной последовательностью нуклеотидов. В России наиболее распространены субтипы 1b, 3а, 1а, 2а. Именно субтип 1b коррелирует с максимальной частотой развития гепатоцеллюлярной карциномы, а субтип За наиболее часто выявляется у наркоманов.
Гепатит С при вынашивании ребенка способен к персистенции. Наиболее популярным объяснением этого является сегодня феномен «иммунологической ловушки», при этом вирус претерпевает изменения в геноме. Во время вынашивания ребенка быстрая перестройка мешает иммунной системе воздействовать на него с помощью нейтрализующих антител. Есть предположение, что такие изменения могут быть спровоцированы воздействием иммунной системы хозяина. Кроме того, так же как и для других РНК-содержащих вирусов, для гепатита характерны ошибки в репликации, что обусловливает большое количество мутаций при синтезе поверхностных белков дочерних вирионов.
В Европе частота носителей гепатита С составляет 0,4-2,6 на 1000 человек. Источниками являются больные с хронической и острой формами гепатита С, а также латентные носители инфекции.
- Пути передачи — парентеральный и вертикальный от беременной к плоду. В связи с обязательным скринингом на гепатит доноров крови и обеззараживанием всех препаратов крови трансфузионный путь инфицирования сегодня практически не встречается, но все же возможен в связи с длительным инкубационным периодом инфекции, в течение которого анти-HCV в крови не выявляются, и возможен забор крови у инфицированного донора. Этот период («окно») в среднем составляет 12 нед, но может длиться до 27 нед. В это время можно подтвердить наличие инфекции с помощью обнаружения антигена методом ПЦР.
- Контактно-бытовой и половой пути заражения редки. Половые партнеры HCV-инфицированных лиц редко заражаются даже при длительном контакте.
- Риск инфицирования гепатитом С при уколах зараженными иглами составляет не более 3-10%. Поэтому основным путем инфицирования детей гепатитом остается вертикальный путь — от беременной женщины к плоду.
Факторы риска заражения гепатитом:
- применение внутривенных препаратов и наркотиков в анамнезе;
- переливание крови в анамнезе;
- наличие полового партнера, употреблявшего наркотики;
- ИППП в анамнезе;
- татуировки и пирсинг;
- диализ;
- антитела к гепатиту В или ВИЧ;
- наличие нескольких половых партнеров;
- выявление гепатита у матерей беременных женщин.
Симптомы
В большинстве случаев острая фаза гепатита С при беременности остается нераспознанной. Желтуха развивается у 20% беременных. Другие симптомы слабо выражены и характерны для всех вирусных гепатитов. Через 1 неделю после инфицирования его возможно выявить с помощью ПЦР. Антитела появляются через несколько недель после инфицирования. В 10-20% случаев возможно развитие транзиторной инфекции с элиминацией вируса, при которой пациент не приобретает иммунитет и остается подверженным реинфекции тем же или другим штаммом. Острый гепатит С как латентный, так и клинически манифестный в 30- 50% случаев может закончиться выздоровлением с полной элиминацией HCV. Однако в большинстве случаев он сменяется латентной фазой с многолетним персистированием вируса. Латентная фаза сокращается при наличии фонового заболевания печени и других интеркуррентных заболеваний. В период латентной фазы инфицированные лица считают себя здоровыми и никаких жалоб не предъявляют.
Инкубационный период гепатита С длится от 2 до 27 нед, составляя в среднем 7-8 нед. При беременности заболевание делится на три фазы — острую, латентную и фазу реактивации. Острая инфекция, обусловленная гепатитом С, в 80% случаев протекает без клинических проявлений и приблизительно в 60-85% случаев переходит в хроническую форму гепатита с риском развития цирроза печени и гепатоцеллюлярной карциномы.
Последствия гепатита С при беременности
В России проводится скрининг на гепатит С, во многих странах такие исследования считают нецелесообразными ввиду отсутствия мер ведения и профилактики у беременных женщин. При наличии маркеров гепатита С беременные женщины должны наблюдаться у гепатолога. После дополнительного обследования гепатолог дает заключение о возможности родоразрешения в обычном родильном доме при отсутствии признаков активации инфекции.
Нет единого мнения об оптимальном способе родоразрешения беременных с гепатитом. Некоторые специалисты считают, что кесарево сечение снижает риск инфицирования плода, тогда как другие отрицают это. Преждевременный разрыв плодного пузыря и длительный безводный промежуток увеличивают риск передачи инфекции. Если обнаружен гепатит С при беременности можно исследовать пуповинную кровь на наличие маркеров гепатита С, хотя даже при установленном диагнозе возраст ребенка до 2-х лет является противопоказанием для существующей на сегодняшний день противовирусной терапии. Гепатит С обнаруживается в грудном молоке, и поэтому дискуссии о безопасности грудного вскармливания ведутся до сих пор. Концентрация в молоке зависит от уровня вирусной репликации в крови, поэтому грудное вскармливание может быть сохранено в случаях с отсутствием вирусемии.
Неонатальная HCV-инфекция
Все дети, рожденные от анти-HCV-позитивных беременных женщин, будут также анти-HCV-позитивны в среднем в течение первых 12 месяцев жизни вследствие трансплацентарного переноса материнских IgG. Если антитела сохраняются более чем через 18 мес после рождения, то это является подтверждением инфицированности ребенка гепатитом С. Около 90% вертикально инфицированных детей являются HCV-PHK-позитивными к 3 мес жизни, остальные 10% становятся позитивными к 12 мес.
Фаза реактивации соответствует началу клинически манифестной стадии гепатита С с последующим развитием хронического гепатита, цирроза печени и гепатоцеллюлярной карциномы. В этом периоде отчетливо выражена вирусемия с высоким содержанием в крови HCV-PHK и анти-HCV. Цирроз развивается у 20-30% хронических носителей в течение 10-20 лет. Гепатоцеллюлярная карцинома возникает у 0,4-2,5% пациентов с хронической формой, особенно у больных с циррозом. Внепеченочные проявления гепатита С включают артралгии, болезнь Рейно и тромбоцитопеническую пурпуру.
У беременных с хроническим гепатитом С анти-HCV обнаруживаются в крови не только в свободном виде, но и в составе циркулирующих иммунных комплексов. Анти-HCV-IgG определяется при скрининговых исследованиях, для подтверждения сероконверсии и мониторинга при лечении интерферонами. Только 60-70% анти-HCV-позитивных пациентов являются HCV-РНК-положительными. Обнаружение гепатита С в крови подтверждает вирусемию, свидетельствующую о продолжающейся активной репликации.
При подтверждении репликативной активности лечение вне беременности проводят альфа-интерфероном, ингибирующим внедрение вируса в гепатоциты, его «раздевание» и синтез мРНК и протеинов. Вакцины от гепатита С на сегодняшний день не существует в связи с быстрой мутагенностью вируса и недостаточными знаниями о его взаимодействии и иммунной системы. Особенности ведения беременных с гепатитом С. Частота выявления HCV-PHK у беременных составляет 1,2-4,5%. На течение гепатита С беременность не оказывает какого-либо отрицательного влияния. Всем женщинам проводится скрининговое обследование на гепатит С трижды за беременность. Очень немного известно о влиянии инфекции на течение беременности. У большинства женщин гепатит С при беременности течет бессимптомно и примерно у 10% отмечается повышение уровня аминотрансфераз. По некоторым данным, инфекция не коррелирует с повышенной частотой неблагоприятных осложнений и исходов беременности и родов.
Последствия для плода
Хотя возможна вертикальная передача вируса плоду, гепатит С и беременность не противопоказаны. Риск внутриутробного заражения гепатитом С не зависит от времени заражения матери и составляет приблизительно 6%. Но решающим является то, что вертикальная передача инфекции у новорожденного наблюдается при высокой степени репликации вируса в организме матери. Возможна и антенатальная, и интранатальная передача. Последние исследования показали, что внутриутробному инфицированию подвержены только те плоды, у матерей которых наблюдается HCV-инфицированность лимфоцитов. Сочетание гепатита С с ВИЧ-инфекцией усиливает риск вертикальной передачи вируса, так как на фоне иммуносупрессии происходит большая активация вируса (риск составляет 10-20%). Наименьший риск внутриутробного инфицирования имеет место при HCV-сероконверсии во время беременности.
Source: www.medmoon.ru
Читайте также
Вид:


Источник