Гепатит в носитель можно ли вылечить
Носительство гепатита В – атипичная форма течения заболевания, при которой в организме человека живет вирус, но признаки инфекции отсутствуют. Развитие такой разновидности патологического состояния связано с хорошим функционированием защитной системы – сильный иммунитет не дает вирусу активизироваться.
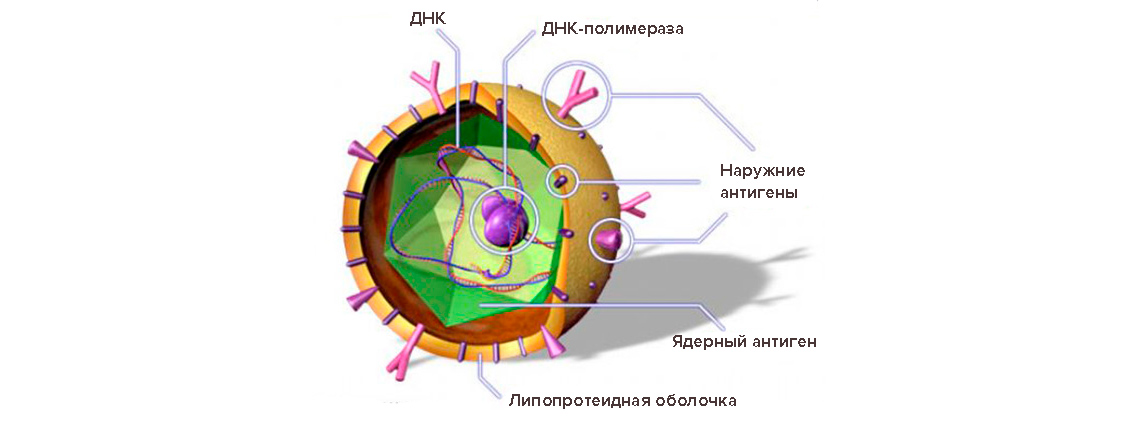
О присутствии в гепатоцитах неактивного инфекционного агента говорит наличие в крови поверхностного антигена HBsAg (элемента оболочки вируса) и антител к нему. Такое состояние может продолжаться не один год, не причиняя вреда носителю, но делая его опасным для окружающих.
Что значит носитель вируса
Носитель гепатита В – человек, в организме которого длительное время (не менее 6 месяцев) присутствует вирус HBV, но симптомов поражения печени не отмечается.
Инфекционный агент медленно размножается, а в печеночных тканях заразившегося человека происходит синтез отдельных его компонентов. Патологический процесс не приводит к разрушению гепатоцитов, но сопровождается выделением зрелых инфекционных агентов в кровь, слюну, сперму и вагинальный секрет, из-за чего носитель гепатита Б становится потенциально опасным для окружающих.
О вирусоносительстве (неактивной форме болезни) говорит ряд факторов:
- Клинические признаки заболевания отсутствуют.
- Результаты лабораторных исследований показывают наличие в крови австралийского антигена HbsAg и небольшое количество антител.
- Гистология не выявляет разрушения гепатоцитов, хотя у части носителей обнаруживаются минимальные повреждения печеночной паренхимы.
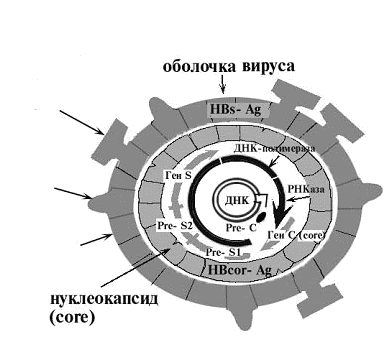
Вирусоносительством, бессимптомным носительством называют атипичную форму заболевания, развивающуюся после того, как вирус встраивается в геном гепатоцита, но остается в спящем состоянии. Это довольно опасная разновидность болезни, т. к. патологический процесс под влиянием негативных факторов в любой момент может перейти в активную форму. При сильном иммунитете и отсутствии патологического экзогенного или эндогенного воздействия человек может всю жизнь оставаться вирусоносителем гепатита Б.
Изредка, в 1-2% случаев, гематологи наблюдают самостоятельное исчезновение признаков вирусоносительства. Это явление называют спонтанной элиминацией HBV, но такой феномен пока необъясним с научной точки зрения, поэтому искусственно вызывать процесс самоуничтожения вируса врачи не могут.
Способы передачи вируса и причины носительства
Вирус HBV проникает в организм человека несколькими путями: артифициальным (медицинские манипуляции), контактным (половые контакты) и вертикальным, во время беременности и родов. Инфицирование может произойти:
- при проведении медицинских, стоматологических или косметических процедур зараженным и нестерильным инструментом;
- при использовании наркоманами одного шприца, нанесении татуировки в сомнительном салоне или на квартире;
- при частой смене сексуальных партнеров, незащищенном и анальном сексе;
- при прохождении ребенком родовых путей матери-носителя;
- при переливании крови от инфицированного донора.

Основной причиной развития гепатита B в форме носительства считается хорошо функционирующая иммунная система. Попавший в организм вирус первое время (несколько месяцев) никак себя не проявляет. Этот период называют инкубационным. Чем сильнее иммунитет у заразившегося человека, тем дольше вирус находится в неактивном состоянии. В некоторых случаях оно может продолжаться годами и диагностируется как здоровое носительство.
Читайте также: Анализ на гепатит В – расшифровка результата и норма показателей
Результаты анализов, свидетельствующие о вирусоносительстве
Неактивное носительство вирусного гепатита является лабораторным понятием. Патологическое состояние выявляется с помощью иммуноферментных и серологических исследований. Для постановки диагноза неактивный гепатит необходимо наличие ряда диагностических критериев, в числе которых:
- Сероконверсия – наличие в сыворотке крови вместо HBeAg – ядерного белка возбудителя гепатита Б – специфических антител anti-HBe, свидетельствующих о снижении процесса размножения вируса.
- Присутствие в крови HBsAg – австралийского антигена, являющегося поверхностным белком вируса и основным маркером гепатита B.
- Нормальный уровень печеночных трансаминаз АЛТ и АСТ (40 МЕ/мл), что отражает отсутствие изменений в функционировании печени.
- Небольшое, не превышающее 2000 МЕ/мл, содержание в плазме ДНК инфекционного агента.
Показатели содержания трансаминаз и ДНК отличаются нестабильностью – их уровень со временем может изменяться. Этот фактор свидетельствует, что только длительное динамическое наблюдение позволяет поставить диагноз неактивный гепатит.
Дополнительно к лабораторным исследованиям выполняется гистологическая диагностика. Забор биопсийного материала для дальнейшего изучения проводится посредством пункции печени. Этот метод позволяет более качественно оценить функциональное состояние органа и определить степень воспалительных изменений, но применяют его нечасто, т. к. он доступен не в каждой клинике и имеет высокую травматичность.
Бывают ли симптомы?
Неактивный гепатит практически всегда протекает без специфических симптомов. Инфицированные люди длительное время не ощущают негативных изменений своего состояния, т. к. у них присутствуют только субъективные признаки, постоянное чувство усталости и подавленное настроение, которые трудно связать с неактивным гепатитом.
Среди первых объективных симптомов, появляющихся в случае активизации вируса или разрушения гепатоцитов собственной иммунной системой, можно выделить:
- незначительное увеличение печени;
- легкую желтушность кожных покровов.
Читайте также: Гепатит В – специфика, симптомы, диагностика и лечение
Чем опасен неактивный вирус?
Наличие в сыворотке крови австралийского антигена при отсутствии признаков гепатита свидетельствует, что воспалительного процесса в печеночной паренхиме нет или он слабо выражен. Такого человека принято считать клинически здоровым, т. к. отсутствует прямая угроза его жизни. Но стадия неактивного носительства гепатита является обратимой. Под влиянием негативных факторов, снижающих иммунную защиту, происходит реактивация вируса:
- в сыворотке крови появляется ядерный антиген и увеличивается количество фрагментов ДНК инфекционного агента;
- выявляются лабораторные признаки разрушения гепатоцитов и активации воспалительного процесса в печени.
Вероятность перехода неактивного вирусного гепатита в активную форму сложно предугадать, т. к. у одних пациентов реактивация начинается через 1-2 года, а у других никогда не возникает. В большинстве случаев у вируса отмечается минимальная активность и человек остается вирусоносителем на протяжении многих лет, но полностью здоровым его назвать нельзя по следующим причинам:
- Наличие в гепатоцитах чужеродного белка запускает в организме носителя аутоимунные реакции, направленные на их уничтожение.
- Разрушение печеночных клеток, принимаемых иммунной системой за чужеродных агентов, может привести к развитию цирроза печени.

Но в основном у носителей австралийского антигена благоприятный прогноз, т. к. до момента активизации вируса их жизни ничего не угрожает. Большинство инфицированных, имеющих хорошо функционирующую иммунную систему, навсегда остаются бессимптомными вируносителями, а в редких случаях может наступить полное выздоровление.
Требуется ли лечение и наблюдение у врача?
Лечить неактивный гепатит Б нецелесообразно, т. к. медленно развивающееся патологическое состояние не сопровождается тяжелой клинической симптоматикой и разрушениями печеночной паренхимы. Но носительство – обратимый процесс, который при воздействии негативных факторов и снижении иммунной защиты может с течением времени реактивировать, поэтому полностью здоровым вирусоносителя назвать нельзя.
Для того чтобы предотвратить реактивацию заболевания, пациентам с неактивным гепатитом назначают:
- поддерживающую терапию гепатопротекторами, препятствующими разрушению гепатоцитов;
- регулярное диспансерное наблюдение, позволяющее своевременно выявить начало активации вируса и начать лечение противовирусными препаратами.

Особое внимание в динамическом наблюдении уделяют вирусной нагрузке (определение количества ДНК инфекционного агента в 1 мл сыворотки). Для контроля этого критерия вирусоносители 2 раза в год проходят количественный тест. Проводить его необходимо в течение всей жизни. Увеличение показателей количественного теста является прямым доказательством перехода заболевания в активную форму, которую необходимо срочно начинать лечить.
Является ли носительство хроническим гепатитом?
В гепатологии неактивный гепатит относят к бессимптомному, вялотекущему инфекционному процессу, поэтому большинство врачей считают его хронической формой заболевания. Подтверждением того, что наличие в крови австралийского антигена является вариантом хронического течения болезни, служит ряд факторов:
- У 88% вирусоносителей с течением времени патологический процесс активизируется и приводит к циррозу печени.
- Хотя носительство не сопровождается специфическими симптомами, а изменения гепатоцитов минимальны, инфицированный человек может заражать окружающих.

Читайте также: Как лечить хронический вирусный гепатит Б и что изменить в образе жизни?
Образ жизни и питание
Вирусоноситель всегда должен помнить, что он является угрозой для окружающих, т. к. может заразить их. Чтобы не допустить передачи инфекции, носитель вируса гепатита Б должен соблюдать ряд несложных правил:
- Раз в полгода проходить полное обследование, позволяющее выявить возникновение структурных и функциональных изменений в печени.
- Соблюдать основные правила гигиены и пользоваться только индивидуальными гигиеническими принадлежностями.
- Устранить из жизни факторы, снижающие иммунитет, длительное воздействие ультрафиолета, вредные привычки.
- Поддерживать оптимальную физическую активность, делать зарядку, совершать пешие прогулки, плавать.
 Людям, у которых выявили здоровое носительство гепатита Б, показана диета, позволяющая поддерживать нормальное функционирование органов. При наличии лишнего веса рекомендуется ограничить употребление калорийной пищи, т. к. отложение в печеночной паренхиме жира способствует развитию цирроза.
Людям, у которых выявили здоровое носительство гепатита Б, показана диета, позволяющая поддерживать нормальное функционирование органов. При наличии лишнего веса рекомендуется ограничить употребление калорийной пищи, т. к. отложение в печеночной паренхиме жира способствует развитию цирроза.
Принципы составления диеты для носителей гепатита заключаются в следующем:
- исключение из рациона пищи, оказывающей раздражающее действие на печень (приправы, специи, пищевые добавки);
- сведение к минимуму жирных сортов рыбы и мяса, колбасных изделий, копченостей, консервов;
- уменьшение употребления грибов, щавеля, шпината, редьки, чеснока.
Большое значение отводится и питьевому режиму – вирусоносителям рекомендуется употреблять не менее 2 л воды в день, что позволит эффективно выводить из организма токсины. При выборе напитков следует отказаться от кофе, крепкого черного чая и покупных соков, содержащих большое количество консервантов.
Режим питания при неактивном гепатите должен быть дробным – пищу употребляют часто, но маленькими порциями. Категорически недопустимы поздние ужины, ночные перекусы и переедание, способные привести к активизации патологического процесса. Блюда, входящие в рацион носителя, готовят на пару, отваривают, тушат или запекают. Жареную пищу, содержащую большое количество канцерогенов, следует полностью исключить. При соблюдении этих рекомендаций здоровые носители гепатита Б могут защитить себя от активизации болезни.

Можно ли заразиться от носителя?
Австралийский антиген, находящийся в крови носителей, достаточно контагиозен. Этим объясняется высокая степень опасности проникновения инфекции от вирусоносителей к окружающим. Но риск заражения существует только в том случае, если вирусоноситель не знает о развитии патологического процесса и ведет привычный образ жизни.
При соблюдении основных мер профилактики шансы случайного заражения в быту сводятся к нулю, хотя они достаточно высоки у следующих категорий людей, относящихся к группе риска:
- Медицинские работники, часто контактирующие с кровью.
- Люди, ведущие беспорядочную половую жизнь.
- Представители сексуальных меньшинств.
- Инъекционные наркоманы.
Только у этих категорий людей имеются высокие шансы инфицирования гепатитом Б от вирусоносителя. В остальных случаях носители австралийского антигена, соблюдающие меры профилактики, не представляют угрозы и не способны заразить окружающих. Им не создают особых условий в учебе и работе, а также не ограничивают их от общества и семьи.
Источник
Группа вирусных гепатитов состоит из пяти вирусов, которые обозначаются буквами А, B, C, D и Е. Раньше ученые еще выделяли гепатит G, но довольно быстро поняли, что этот вирус вызывает совершенно другое заболевание.
Кто такие вирусы гепатитов А и Е?
Вирусы гепатитов А и Е относят к группе вирусов с энтеральным механизмом заражения. Он подразумевает инфицирование «через рот». Они являются наименее опасными с точки зрения пациента. Эти вирусы всегда вызывают острое заболевание, никогда не переходящее в хроническое.
Гепатит А — это болезнь Боткина, или «болезнь грязных рук», она возникает при употреблении грязной пищи или воды.
Пациент с гепатитом А или Е практически всегда выздоравливает, и у него появляется пожизненный иммунитет к инфекции. Однако осложнением может стать фульминантный гепатит, представляющий собой острый некроз печени. В таком случае появляется печеночная недостаточность, часто приводящая к смерти пациента.
Специфического лечения гепатитов А и Е нет. Однако существуют эффективные и безопасные профилактические вакцины. Прививка от гепатита А была изобретена давно, правда, ее в нашей стране нет в календаре прививок. Известно, что при вспышках гепатита А практически не происходит инфицирования тех, кто привит от этой инфекции. И я, например, привит.
Гепатит Е — более редкий в развитых странах гепатит со сходным путем инфицирования. Против этого вируса в Китае была создана вакцина несколько лет назад, но до сих пор она утверждена лишь в этой стране.
Гепатиты B и C
Есть еще вирусы гепатитов B и С, которые относятся к группе парентеральных инфекций. Инфицирование ими происходит через кровь: при внутривенном употреблении наркотиков, медицинских процедурах при использовании некачественно стерилизованных инструментов, инфицированной крови при переливаниях и так далее. Вирусы гепатитов В и С в большинстве случаев вызывают хроническое заболевание печени.
По современным оценкам, в мире насчитывается около 240 млн человек с хроническим гепатитом В.
Риск хронизации инфекции при инфицировании вирусом гепатита В различается в зависимости от возраста пациента: у малышей до года он составляет более 90%, тогда как у взрослых не превышает 5%. Опасность хронического гепатита В заключается в том, что почти у трети пациентов развивается цирроз и/или рак печени.
Против вируса гепатита В ученые разработали профилактическую вакцину, которая безопасна и очень хорошо защищает от инфицирования. Она основана на белке, а не на инфекционном материале и хорошо переносится людьми. Интересно, что сейчас есть и комбинированная вакцина от гепатитов А и B.
Вирус гепатита С был открыт позже всего — в 1989 году, я тогда во втором классе был. Этот вирус крайне сложен для лабораторных исследований. В случае с другими вирусами ученые обычно берут клеточную линию и пытаются ее инфицировать. А вирус гепатита С, как оказалось, не способен развиваться практически ни в какой стандартной линии клеток. В общем, исследования вируса гепатита С сильно тормозились.
Неполную клеточную модель удалось получить лишь в 1999 году.
А полная инфекционная модель появилась только в 2005-м — совсем недавно. Но к настоящему моменту ученым известны все ключевые механизмы развития инфекции в клетке: от заражения до сборки новых вирусных частиц.
Нам известно, что это очень распространенный вирус. Почему? Скорее всего, потому, что в большинстве случаев болезнь начинается бессимптомно. Сейчас, по разным данным, хронический гепатит С есть у 130–150 млн человек. В России, по некоторым данным, им болеют до 3% населения. В 4/5 случаев гепатит С становится хроническим. И даже в хронической стадии этот вирус может быть бессимптомным — и диагностировать его можно только по специальным тестам.
Как и гепатит B, гепатит C крайне опасен: он часто приводит к фиброзу и циррозу печени. А у ряда пациентов в конечном итоге — к раку. Насколько я знаю, лечение рака печени не очень эффективно и от него можно спастись только трансплантацией. Считается, что до 80% всех пациентов с циррозом и раком печени — это больные хроническими гепатитами В и С. Есть данные, согласно которым даже у пациентов, выздоровевших после гепатита С, есть повышенный риск получить цирроз или рак печени.
Как лечиться от гепатитов B и C?
Гепатит B лечится достаточно плохо. То есть его легко подавить, но почти невозможно вылечить, потому что у него есть так называемая сссDNA — двуцепочечная кольцевая ДНК. И пока неизвестно, как ее изъять из уже инфицированных клеток. Для подавления инфекции используется несколько типов веществ: нуклеозидные аналоги и интерферон альфа и его пэгилированные формы. Однако они работают далеко не всегда.
Недавно против гепатита B был разработан препарат, основанный на ингибировании рецептора клетки, с которым взаимодействует вирус. В начале 2000-х годов ученые впервые нашли клеточную линию, которая воспроизводит полный цикл вируса гепатита B, и выявили рецептор NTCP — рецептор желчных кислот. И выяснилось, что при взаимодействии с этим рецептором в организм попадает вирус гепатита В. Тогда исследователи взяли пептиды, имитирующие фрагмент вирусного белка, который отвечает за связывание с ним, и разработали препарат, который проходит сейчас клинические испытания.
Однако все эти препараты не могут излечить больных с хроническим гепатитом В.
В отличие от гепатита В, гепатит С можно вылечить. Он очень хорошо сейчас поддается лечению. Излеченными считаются пациенты, у которых через 24 недели после окончания терапии не обнаруживается вирусной РНК чувствительными тест-системами. В 2000-х годах терапия была построена на интерфероне альфа — лечение длилось до 48 недель, было очень тяжелым для пациента и малоэффективным. Спустя шесть месяцев пациента проверяли, если у него вируса не было, пациент считался полностью здоровым. Затем учеными были разработаны противовирусные препараты прямого действия, то есть направленные не на белки вируса.
Благодаря им количество выздоровевших (процент излечения / эффективность терапии) увеличилось.
И что немаловажно, сократилось время лечения. В настоящее время имеются комбинации препаратов прямого действия, которые могут излечивать до 99% пациентов с вирусом любого генотипа, причем без использования интерферона. Стало возможно лечить в том числе ВИЧ-инфицированных, которые раньше представляли отдельную когорту пациентов. Сейчас врачи их лечат, просто учитывая взаимодействия препаратов против гепатита с антиретровирусными препаратами. Стало можно лечить пациентов с циррозом печени, а также пациентов перед трансплантацией печени. И это — огромный прорыв в науке.
Кстати, лично я работаю в лаборатории, которая исследует метаболические процессы при инфекции вирусом гепатита С. Ведь хотя пациентов можно вылечить, невозможно полностью избавиться до конца от риска возникновения цирроза, фиброза и рака печени. Эти риски остаются. Мы исследуем метаболические пути и выясняем, как на них воздействует вирус и можно ли сделать вещество, которое может подавить патогенность вируса.
Вирус гепатита D, или Паразит на паразите
Вирус гепатита D (или дельта-вирус) — это вирус-сателлит. Он был давно открыт итальянской группой ученых, которые пытались выяснить, почему на севере и юге Италии у пациентов с хроническим гепатитом B разное течение и тяжесть заболевания. И итальянцы обнаружили, что у пациентов с тяжелым течением заболевания есть некий дополнительный дельта-антиген. Потом ученые поняли, что это вирус-сателлит, то есть неполный вирус. Если обычный вирус — это паразит при клетке, то это — паразит при паразите. Он несет короткую кольцевую РНК и кодирует всего один антиген (белок). Этот антиген может быть в двух разных формах — но все-таки он кодируется единственным геном.
Этот белок может образовывать капсид вируса — внутреннюю оболочку вирусной частицы, но его недостаточно для образования полноценного собственного вириона. Для образования вирусной частички этот вирус использует белки оболочки вируса гепатита B. Белок дельта-вируса не обладает ферментативной активностью, а для репликации своего генома он использует аппарат хозяйской клетки.
Число инфицированных гепатитом дельта в мире оценивается в 15 млн человек. Существует два разных вида инфицирования — коинфекция и суперинфекция.
Коинфекция представляет собой одновременное инфицирование вирусами гепатита В и дельта, а суперинфекция — инфицирование гепатитов D пациентов с уже установившимся хроническим гепатитом В.
В каждом случае течение заболевания будет разным. При коинфекции в 95% случаев разовьется острый гепатит, но хронического заболевания не будет. Но при этом есть достаточно высокая вероятность развития уже упоминавшегося фульминантного гепатита. И это плохо.
В случае суперинфекции, как правило, возникнет хронический гепатит, при котором резко ускоряется развитие фиброза печени — разрастания соединительной ткани с появлением рубцовых изменений, а также увеличения риска появления цирроза и рака печени.
В заключение важно заметить, что гепатит D можно предотвратить вакцинированием против вируса гепатита B. Это особенно важно для отдельных регионов, где распространение этого вируса достаточно велико: в странах Средиземного моря, в частях Африки, на Среднем Востоке. В России таким регионом является, например, Тува. Лет десять назад число инфицированных в ряде возрастных групп доходило до 20%. Однако у более молодых людей, которых прививают от гепатита В согласно календарю прививок, инфицированных не обнаруживалось.
Источник