Холестатический гепатит у новорожденных причины
Гепатит — воспалительное заболевание печени, вызванное инфекцией, вирусом или воздействием токсических веществ. Число заболевших возрастает ежегодно, количество новорожденных детей, появившихся на свет инфицированными, также увеличивается. Врожденное заболевание гепатитом называется фетальным.
Физиологическая желтуха и вирусный гепатит у новорожденных – не одно и то же. Первая наблюдается практически у всех детей после рождения из-за временной незрелости такого органа, как печень. Состояние, как правило, проходит само в течение двух-трех недель. Желтуха также может быть гемолитической – в случае иммунологического конфликта. Такое может быть при различии в резус-факторе матери и малыша, сохраняется патология в течение нескольких месяцев.
Гепатит у новорожденных проявляется уже через 14–20 дней, редко – ко второму-третьему месяцу, и это негативно влияет на качество жизни и здоровье ребенка.
Причины
Гепатит у младенцев может вызываться:
- простейшими микроорганизмами, чаще всего токсоплазмами;
- вирусами гепатита В, С, Д, редко А, ВИЧ, герпеса, краснухи, ветряной оспы, мононуклеоза, цитомегаловирусом, аденовирусом, энтеровирусом;
- бледной трепонемой – микроорганизмом, вызывающим инфекционное заболевание (сифилис).
Основным возбудителем патологии у новорожденных является агент гепатита В, им они заражаются от матерей во время родовой деятельности или будучи еще в утробе. Недуг может сопровождаться более тяжелым и опасным течением, чем все остальные виды. В 10% случаев перетекает в хроническую стадию и требует длительного лечения.
Малыши заражаются гепатитом С от инфицированной матери примерно в 5% случаев. Для заболевания характерно медленное течение и продолжительный бессимптомный период. В 85% случаев инфекция принимает хронический характер.
Заражение ребенка от матери-носительницы
Пути инфицирования ребенка:
- передача вируса от носительницы инфекции (матери) сквозь плацентарный барьер во время вынашивания плода;
- при переливании крови от инфицированного донора;
- в процессе естественных родов зараженной женщины или во время кесарева сечения;
- заражение во время грудного вскармливания. Это возможно, если на сосках у кормящей есть микротравмы, открывающие вирусам дорогу в организм ребенка через молоко;
- ненадлежащая обработка пуповины (с нарушением правил антисептики и асептики);
- проведение иных манипуляций, сопровождающихся повреждением кожи.
Симптоматика
Симптомы заболевания начинают наблюдаться только по прошествии латентного периода (инкубационного). При гепатите A он составляет 15–50 суток; при B – 60–120; при C – 20–140. Для вирусных гепатитов характерны:
Обильная рвота
- ухудшение аппетита;
- резкое повышение показателей печеночных ферментов;
- окрас слизистых и кожного покрова в желтый оттенок (признак проявляется не во всех случаях);
- обесцвечивание каловых масс, постоянно или эпизодически;
- более темный окрас урины;
- увеличение размеров печени, преимущественно в ее левой доле, может быть увеличена плотность;
- нарушения в работе желудочно-кишечного тракта, тошнота, рвота;
- ухудшение общего самочувствия;
- появление кожного зуда;
- неврологические нарушения, снижение мышечного тонуса ножек и ручек ребенка, угнетение основных рефлексов;
- возможно появление признаков воспаления мозговых оболочек или судорог;
- редкий симптом – увеличение селезенки.
Гепатит А характеризует небольшое повышение температуры тела до 37,5 градусов с постепенным возрастанием до 38–39 градусов. Гепатит B показывает симптоматику только в период обострения. Если ход заболевания приобретает длительное течение, то появляются кровотечения из носа или десен. Увеличение температуры тела до 39 градусов – характерный признак гепатита С.
Явная симптоматика напрямую связана с состоянием ребенка. У слабых детей болезнь проходит тяжелее, признаки заболевания ярче, проявляются рано.
Диагностирование
Уже в ходе стандартного осмотра новорожденного врач может заподозрить наличие гепатита и назначить комплексное обследование для постановки точного диагноза:
- Анализы крови – общий и биохимический, отражают функцию печени на момент исследования.
- Анализ урины характеризует работу системы мочевыделения в целом. Указывает появление билирубина, белка или крови в моче на повышение выделения уробилиногена.
- Изучение крови для выявления маркеров вирусных патологий. Положительный результат говорит о присутствии вирусных агентов в организме малыша. Через несколько месяцев анализ необходимо повторить, так как иногда он бывает ложноположительным.
- Серологический тест, направленный на обнаружение антител к вирусу, которые вырабатывает иммунная система. Однако иммуноглобулины образуются не сразу, поэтому на ранней стадии тест может быть неэффективным.
- ПЦР – полимеразная цепная реакция, позволяет выявить ДНК вируса и определить его количество в крови.
- УЗИ органов брюшной полости, в ходе которого выявляются имеющиеся отклонения в органах, их структуре; диагностируются изменения размеров, патологические процессы.
Лечение гепатита у новорожденных
Фетальный гепатит после выявления нужно лечить незамедлительно. Исключением является гепатит А – заболевание проходит самостоятельно по истечении нескольких недель и предполагает только симптоматическую терапию. Цель лечения в остальных случаях — восстановление клеток печени с учетом типа, стадии, симптоматики болезни. При остром врожденном гепатите назначают:
Эссенциале
- гепатопротекторы для поддержания функционирования печени и восстановления ее клеток (Карсил, Эссенциале);
- противовирусные препараты, предназначенные для борьбы с возбудителем заболевания (Виферон);
- желчегонные средства при проявлении синдрома холестаза, когда происходит уменьшение поступления желчи в двенадцатиперстную кишку, что влечет за собой нарушение оттока желчи и ее застой (Хофитол, Холензим);
- жаропонижающие средства на основе парацетамола при необходимости (вещество не имеет токсического воздействия на печень);
- сорбенты для снятия симптомов общей интоксикации;
- витамины для улучшения состояния.
Важный этап терапии – соблюдение диеты кормящей мамой. Запрещается употребление: продуктов с высокой аллергенностью, жирной, жареной пищи, продуктов с содержанием консервантов и красителей, алкоголя.
Грудничок должен быть обеспечен необходимым количеством жидкости.
Прогноз
Прогноз течения гепатита у новорожденного варьируется в зависимости от вида заболевания, его стадии и имеющихся осложнений. У современных врачей есть все ресурсы для того, чтобы минимизировать риски, поэтому важно обратиться за помощью как можно раньше и следовать всем рекомендациям.
Гепатит С может протекать без проявления симптомов в течение длительного периода времени. Если вовремя не провести надлежащее лечение, то заболевание может привести к значительным последствиям в дальнейшем – формированию цирроза органа, проблемам почек, щитовидной железы, поражению сердца, раку печени.
Однако даже если гепатит перешел в хронический тип, он может существенно не повлиять на продолжительность жизни человека. Часто заболевание завершается полным выздоровлением. Например, 90% грудничков, перенесших гепатит А, полностью излечиваются.
Прогноз наиболее неблагоприятен при заболевании вирусными гепатитами В, С и микст-инфекцией, вызванной сразу несколькими вирусами.
Профилактика
Для профилактики заболевания у новорожденных необходимо проведение комплекса мероприятий:
- при планировании беременности проходить обследование на наличие инфекций обоим будущим родителям;
- сдавать анализы по время вынашивания ребенка для диагностирования гепатита В, ТОРЧ-инфекций (ряда инфекций, объединенных в комплекс наиболее опасных для развития плода), венерических заболеваний;
- проводить вакцинацию лиц, которые не были привиты, особенно из уязвимых групп;
- обследовать женщин детородного возраста на ВИЧ, гепатит B, герпес, краснуху, токсоплазмоз, цитомегаловирус и назначать лечение при необходимости.
Прививки от гепатита С
Самой эффективной профилактикой некоторых видов гепатита является вакцинация. Прививка ставится в течение первых суток после рождения (при отсутствии противопоказаний). Новорожденным, находящимся в группе риска, должны быть сделаны 4 инъекции.
Из-за быстрой генетической изменчивости и особенностей мутации вируса инъекция от гепатита С пока не найдена.
Возможные осложнения
Гепатиты у младенцев способны спровоцировать появление различных проблем:
- Уже на начальном этапе примерно в 10% случаев гепатит В может вызвать такие осложнения, как кровоточивость слизистых оболочек, появление крови в урине, сыпи на коже, болезненности суставов.
- Осложнением после перенесенного гепатита С у грудничка может выступать аутоагрессивное заболевание или ревматологические болезни. Также имеется риск развития красного плоского лишая, порфирии кожи (нарушение пигментного обмена и повышенная чувствительность кожи к ультрафиолету).
- У 1–5% новорожденных детей гепатит развивается мгновенно и приводит к массовой гибели клеток печени. Самочувствие быстро ухудшается, может наступить шок – опасное для жизни последствие, способное привести к коме. Необходима госпитализация в скорейшие сроки.
- Заболевание приобретает хроническое течение у 40–50% детей. Последствиями могут стать сниженный аппетит, нарушения сна, утомляемость, слабая успеваемость.
При этом виды заболевания, возникающие при заражении через кровь, переносятся сложнее и чаще переходят в хроническую форму.
Источник
6
Дек
2015

Термин «холестаз» означает застой желчи. Холестатическая желтуха у новорожденных детей – явление не слишком частое, но крайне опасное. Основной причиной появления этого недуга является врожденный порок развития – атрезия желчного протока. Говоря простым языком, происходит нарушение сообщения желчного протока и пищеварительного тракта. Проток заканчивается слепо, что приводит к застою желчи.
Холестатическая желтуха диагностируется только специалистами на основе определенных исследований.
Основными признаками холестатической желтуху у младенцев
являются:
- окрашивание мочи в темный пивной цвет, обусловленное наличием желчи;
- обесцвечивание каловых масс, наличие в них светло-желтого оттенка;
- потеря аппетита;
- тошнота, рвота;
- снижение сосательного рефлекса;
- повышение активности в сыворотке крови щелочной фосфатазы, холестерина, желчных кислот.
Холестатическая желтуха у новорожденных детей имеет следующие клинические проявления:
- синдром сгущения желчи;
- киста общего желчного протока;
- увеличение печени и селезенки;
- сгущение желчи на фоне гемолитических заболеваний;
- холестатический гепатит;
- атрезия желчных путей;
- повышение прямого билирубина в сыворотке крови в пределах 15–20% на начальных стадиях, до 80–90% при выраженных проявлениях холестаза;
- обменные поражения печени.
Холестатическая желтуха носит нарастающий характер: возможно появление кожного зуда, а затем расстройство стула. Эти признаки должны насторожить родителей. Постепенно увеличивается печень и соседние органы. В некоторых случаях своевременное лечение способно спасти жизнь ребенка.
Основные причины холестатической желтухи:
- нарушение проходимости желчных протоков, обусловленные пороками развития разной этиологии;
- врожденные пороки: атрезия желчных ходов, поликистоз;
- следствия недоразвития и новообразований со стороны соседних органов;
- при некоторых сопутствующих заболеваниях желчь сама по себе становится вязкой и густой, что приводит к лишнему ее скоплению в желчных путях;
- генетические нарушения (перегибы желчного пузыря);
- асфиксия при родах;
- родовые травмы.
Существует так называемый семейный вид холестаза – синдром Мак-Элфреша. Главным признаком является бесцветный стул у новорожденного на протяжении нескольких месяцев. При этом других отклонений не наблюдается, симптомы проходят сами собой и не требуют лечения.
Схожие признаки холестаза также наблюдаются при синдроме Байлера, который без должного лечения приводит к циррозу печени. Именно поэтому важно обращаться за помощью к специалистам.
Профилактика холестатической желтухи.
Как таковой, профилактики не существует, поскольку данное заболевание не всегда зависит от течения беременности и поведения самой матери. Ключевая роль принадлежит не профилактике, а своевременной диагностике данного недуга.
В отличии от других видов желтух, холестатическая может не давать о себе знать 2-3 недели после рождения ребенка. Основным внешним признаком данного недуга является не просто пожелтение кожных покровов и склер ребенка, но и присутствие на коже зеленого пигмента. В таких случаях необходимо в срочном порядке показать ребенка специалисту, и провести УЗИ органов брюшной полости. При отклонении от нормы могут быть назначены:
- анализ сыворотки крови на билирубин;
- анализ на показатели функций печени;
- анализ мекония на содержание альбумина;
- биопсия печени;
- анализ на уровень щелочной фосфатазы;
- проведение потовой пробы;
- радиоизотопное сканирование;
- холангиография;
- общий анализ крови;
- консультация детского хирурга.
Холестатическая желтуха – довольно редкая патология, которая в большинстве случаев лечится только оперативно. После проведения четкой диагностики и постановки диагноза обычно назначается операция по освобождению желчного протока механическим путем. Такое вмешательство проводится на втором месяце жизни ребенка. Консервативными, а тем более «народными» методами данный вид заболевания не лечится. Однако, не стоит бояться страшного слова «операция». В некоторых случаях это единственный выход спасти не только здоровье, но и жизнь ребенка.
В каждом конкретном случае при схожей картине заболевания диагноз может быть поставлен абсолютно разный, а соответственно, назначено разное лечение. Настоятельно не рекомендуется пренебрегать рекомендациями неонатолога и педиатра.
Предупредить всегда легче, чем лечить. Перед планированием беременности будущим родителям необходимо пройти полное медицинское обследование и вылечить хронические и инфекционные заболевания, если такие имеются. Это верный путь к рождению здорового ребенка без каких-либо патологий.
Если понравилась статья помогите проекту, поделитесь в соцсетях.
ссылка при копировании обязательна https://razvitierebenca.ru
Источник
Холестаз новорожденного – это патологическое состояние, которое характеризуется нарушением секреции желчи, приводит к гипербилирубинемии и желтухе. Клинические проявления включают субиктеричность склер, пожелтение слизистых оболочек и кожи, гепатомегалию, задержку в физическом развитии, гиповитаминозы А, D, K, E. Диагностика холестаза новорожденного заключается в выявлении основного заболевания, лабораторной оценке работы печени, УЗИ, гепатобилиарном сканировании и биопсии печени. Лечение зависит от этиологического фактора и подразумевает рациональное питание, введение в рацион легкоусвояемых жиров, витаминотерапию или оперативное вмешательство.
Общие сведения
Холестаз новорожденного – это гетерогенное состояние в педиатрии и неонатологии, которое проявляется нарушением выведения желчи с дальнейшим развитием гипербилирубинемии. Точную распространенность патологии установить тяжело, поскольку это состояние зачастую включают в структуру основного заболевания. Терапевтическая тактика и прогноз для жизни ребенка зависят от этиологического фактора холестаза новорожденного. Как правило, устранение ведущей патологии ведет к купированию холестатического синдрома. В тяжелых случаях может требоваться пересадка печени.
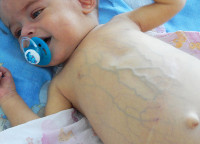
Холестаз новорожденного
Причины
Все этиологические факторы холестаза новорожденного разделяют на внепеченочные и внутрипеченочные. Последняя группа включает в себя нарушения инфекционного, метаболического, генетического, аллоимунного или токсического происхождения.
- К инфекционным причинам относятся так называемые TORCH-инфекции: токсоплазмоз, краснуха, ЦМВ, герпес-вирус, сифилис, гепатит В и другие.
- Спровоцировать холестаз новорожденного могут такие нарушения метаболизма, как галактоземия, муковисцидоз, тирозинемия, недостаточность α1-антитрипсина.
- Генетическими факторами являются синдром Алажиля, кистозный фиброз, прогрессирующий семейный внутрипеченочный холестаз и др.
- Гестационное аллоиммунное поражение печени развивается при трансплацентарном прохождении материнских IgG в организм ребенка. Это вызывает активацию системы комплемента, которая способна повреждать гепатоциты.
- Длительное парентеральное вскармливание у тяжело недоношенных детей и наличие синдрома короткой кишки относятся к токсическим причинам холестаза новорожденного.
Перечень внепеченочных факторов развития холестаза новорожденного включает в себя все нарушения, которые ухудшают отток желчи из печени. Наиболее распространенная причина – атрезия желчевыводящих путей. Чаще всего наблюдается у недоношенных детей. Иногда, помимо внепеченочного билиарного тракта, поражаются и внутрипеченочные желчные протоки. Точная этиология данного состояния неизвестна. Предположительно, развитие билиарной атрезии вызывают инфекционные заболевания матери во время беременности.
Патогенез
Пусковым механизмом появления клинических симптомов при холестазе новорожденного является нарушение экскреции прямого билирубина, провоцирующее повышение его уровня в крови – гипербилирубинемию. Это приводит к дефициту желчных кислот в системном кровотоке. Так как они отвечают за всасывание и транспорт жиров и жирорастворимых витаминов (А, D, K, E) в организме ребенка возникает их дефицит. Результатом становится недостаточная прибавка массы тела, гиповитаминозы, задержка физического и психомоторного развития.
Симптомы холестаза новорожденного
Клиника холестаза новорожденного развивается на протяжении первых 10-14 дней жизни ребенка. Первичные проявления – беспокойство, снижение аппетита, недостаточная прибавка массы тела и роста. Почти сразу возникает субиктеричность склер и слизистых оболочек, при дальнейшем нарастании гипербилирубинемии отмечается желтушность кожных покровов.
На этом фоне моча приобретает коричневый оттенок, а кал становится бесцветным (ахолическим). Постепенно увеличивается печень, что проявляется незначительным увеличением живота. Также при холестазе новорожденного отмечается хронический зуд, клинические проявления гиповитаминозов А, D, K, E.
Осложнения
При дальнейшем прогрессировании основного заболевания, приводящего к фиброзу печени, развивается портальная гипертензия. Она, в свою очередь, становится причиной асцита и кровотечений из варикозно расширенных вен пищевода. Исход варьируется от длительного доброкачественного течения до быстрого развития печеночной недостаточности и цирроза с летальным исходом уже на первом году жизни.
Диагностика
Диагностика холестаза новорожденного включает в себя сбор анамнестических данных, физикальное обследование ребенка, лабораторные и инструментальные методы исследования. При опросе родителей педиатр или неонатолог обращают внимание на все возможные этиологические факторы: заболевания матери во время беременности, генетические патологии, врожденные аномалии развития ребенка. При физикальном осмотре определяется дефицит массы тела и роста, желтушность склер, слизистых оболочек и кожи, гепатомегалия. Подтверждающая диагностика:
- Лабораторные тесты. В биохимическом анализе крови выявляется гипербилирубинемия за счет прямой фракции, диспротеинемия. Возможно повышение трансаминаз – АлТ и АсТ. Характерные признаки холестаза новорожденного – ахолический, богатый на жиры кал и насыщенная уробилином моча. С целью исключения TORCH-инфекций проводится ИФА и бактериальный посев мочи. Также используются тесты на метаболические нарушения или генетические аномалии, которые могут вызывать развитие холестаза новорожденных – анализы на содержание NaCl в поте, галактозы в моче, уровень α1-антитрипсина в крови.
- Эхография. Первый этап – ультразвуковое исследование органов брюшной полости. Оно позволяет выявить гепатомегалию, аномалии строения желчного пузыря и желчевыводящих протоков. Далее выполняется УЗ-сканирование печени для оценки экскреции желчи на всех уровнях билиарного тракта – от внутрипеченочных протоков до двенадцатиперстной кишки.
- Биопсия печени. При невозможности подтвердить диагноз данными методами показана биопсия печени. При неонатальном холестазе гистологический анализ биоптата может выявить увеличенные портальные триады, пролиферацию и фиброзирование желчных протоков при атрезии желчевыводящий путей, гигантские полиядерные клетки при врожденном гепатите и др. При подозрении на аллоиммунное происхождение холестаза новорожденного определяется большое количество железа в гепатоцитах или тканях губ.
Лечение холестаза новорожденного
Консервативная терапия
Терапия при холестазе новорожденного включает в себя несколько моментов: полноценное лечение основного заболевания, насыщение рациона ребенка витаминами А, D, K, E и среднецепочечными жирными кислотами, применение урсодезоксихолевой кислоты. Большое количество витаминов возмещает их недостаточное всасывание в кишечнике. Среднецепочечные жирные кислоты способны всасываться в кровоток даже в условиях дефицита желчных солей при холестазе новорожденного, тем самым компенсируя дефицит триглицеридов в организме. Урсодезоксихолевая кислота является гепатопротектором и желчегонным средством, стимулирующим работу печени и желчевыводящих путей и купирующим гипербилирубинемию.
При подозрении на аллоиммунное происхождение холестаза новорожденного (даже при неподтвержденном диагнозе) показано введение внутривенных иммуноглобулинов или обменное переливание крови.
Хирургическое лечение
При подтвержденной атрезии желчевыводящих путей уже на 1-2 месяце жизни проводится портоэнтеростомия по методу Касаи. Данная операция значительно улучшает показатель выживаемости, однако в будущем приводит к частым рецидивирующим холангитам, стойкому холестазу и задержке в психофизическом развитии. На фоне быстро развивающегося цирроза печени необходима трансплантация органа.
Прогноз и профилактика
Прогноз при холестазе новорожденного напрямую зависит от основного заболевания и эффективности терапевтических мероприятий. При атрезии желчевыводящих путей и отсутствии раннего хирургического вмешательства быстро развивается печеночная недостаточность. Далее это состояние трансформируется в цирроз с нарастающей гипертензией в системе воротной вены уже на первых месяцах жизни ребенка. Смерть наступает, как правило, в возрасте 10-12 месяцев. Инфекционные и метаболические причины холестаза новорожденного могут иметь как доброкачественный прогноз, так и быстро прогрессирующее течение. Аллоиммунное поражение печени на фоне отсутствия раннего лечения в большинстве случаев завершается летальным исходом.
Профилактика холестаза новорожденного включает в себя антенатальную охрану плода, медико-генетическое консультирование семейных пар и планирование беременности, регулярное посещение женской консультации, полноценное прохождение всех необходимых анализов и исследований. Данные меры позволяют оценить риск развития генетических заболеваний еще до начала беременности и выявить опасные заболевания уже на ранних сроках.
Источник


