Хронический гепатит в неактивный лечится
Опасным вирусным заболеванием, поражающим целенаправленно клетки печени, считается неактивный гепатит С. Попадая через кровь от вирусоносителя внутрь клеток, он поначалу активно начинает размножаться и копироваться. В ответ иммунная система, не имея возможности убить сам вирус, атакует печень, разрушая ее. При инфицировании наступает активная фаза гепатита, после недуг определяется как спящий.
Общая информация
Причины возникновения заболевания
Фаза неактивного гепатита С наступает после инфицирования, активной вспышки вируса и перехода его в хроническую стадию. Сам больной может не почувствовать заражения. Симптомы размыты и могут проявляться через 2 недели или спустя 12 месяцев. Степень тяжести протекания болезни в неактивной форме зависит от индивидуальных особенностей организма (состояния иммунитета, сопутствующих заболеваний), условий работы (вредное производство, тяжелый физический труд, отсутствие правильного питания), жилищных и психологических факторов (санитарные условия, спокойствие в семье).
Заболевание передается исключительно через кровь. Для проникновения вируса в кровь другого человека и заражения его, нужно совпадение нескольких неблагоприятных факторов:
возможность контакта кровеносных путей (наличие ран, плохой санитарный контроль проведения медицинских манипуляций);снижение иммунитета;употребление наркотических препаратов, алкоголя;неразборчивость половых связей.
Опасность развития и течения болезни
Опасность болезни в том, что на ранних стадиях нет ярко выраженной симптоматики.
Опасность заключается в длительном, выраженном неяркими симптомами, течении болезни. Человеком могут ощущаться повышение утомляемости, плохая работоспособность, снижение аппетита, поверхностный сон, ухудшение психологического состояния. Однако эти симптомы характерны для множества заболеваний, что обостряются в период смены сезонов (особенно зимне-весеннего, осенне-зимнего периодов) из-за особенностей погодных условий.
На какие симптомы следует обращать особое внимание?
Если ко всем этим признакам прибавляется тошнота, рвота, боли в области правого подреберья, тогда стоит серьезно отнестись к этому и пройти обследование. С течением времени к основным симптомам могут прибавляться и другие, поэтому без обследования невозможно поставить диагноз. Вирус гепатита С поражает не только печень, но, из-за интенсивного кровотока, через нее инфицируются и другие органы. Поэтому часто наблюдаются такие симптомы, как боли в суставах и мышцах, высыпания на коже, повышение температуры тела, увеличение печени, селезенки, потемнение мочи, серый цвет кала, пожелтение кожи.
На фоне снижение иммунитета вирус начинает активизироваться.
Вирус неактивного гепатита С может всю жизнь не иметь никаких проявлений и не беспокоить человека. Но при снижении иммунитета, злоупотреблении спиртными напитками, тяжелой пищей (жирной, острой, жареной), употреблении лекарственных препаратов болезнь из неактивной может быстро перейти в активную стадию. Из-за нечеткости клинических проявлений симптомов для точной постановки диагноза необходима обязательная врачебная консультация с лабораторной и инструментальной диагностикой. Сильные проявления болезни происходят уже на тяжелых стадиях, до этого не причиняя особого дискомфорта пациенту.
Особенности диагностики неактивной фазы гепатита С
Биохимический анализ крови поможет определить состояние печени.
Одного анализа, который с достоверностью сразу устанавливал бы правильный диагноз, не существует. Необходим целый комплекс обследований, отображающих как общую картину, так и специфические показатели, характерные исключительно для гепатита С. Поскольку они могут изменяться, особенно при спящей фазе, их рекомендовано периодически повторять (необходимость определяет врач). В основе диагностики лежат:
Общий анализ крови из пальца. Показывает состояние здоровья всего организма в целом.Биохимический анализ крови из вены. Определяет множество показателей состояния печени на тот момент, когда проводится исследование.Тест на антитела к вирусу гепатита С. Позволяет определить, произошел ли контакт организма с вирусом, не показывая его обнаружения в настоящем. Присутствие антител говорит об иммунной реакции организма на возбудитель. Положительный результат требует более глубокой диагностики.Исследование методом ПЦР. Положительный результат означает наличие вируса в организме и вирусоносительство. Показывает скорость размножения вируса гепатита и его активность в организме, позволяет спрогнозировать эффективность назначаемого лечения.УЗИ брюшной полости. Показывает общее состояние печени, селезенки, кровоток, увеличение органов либо отсутствие изменений.Биопсия печени. Проводится при подозрении на злокачественность процесса (цирроз, рак).Визуальный осмотр и сбор анамнеза заболевания. Только имея на руках все исследования плюс жалобы самого больного, врач может составить полную картину заболевания.
Лечение и основные терапевтические методы
При лечении болезни назначают комплексною терапию.
Схема лечения зависит от степени поражения печени, симптомов, беспокоящих пациента, сопутствующих заболеваний. В случае неактивной фазы гепатита С может быть назначена терапия, направленная на предупреждение проявления заболевания, с профилактической целью. К основным препаратам, входящим в схему лечения и блокирующим вирус, относятся противовирусные препараты. Они уменьшают концентрацию вируса в крови, прекращают его размножение, убивают инфицированные клетки.
В комплексе принимаются гепатопротекторы — специальные препараты, защищающие и восстанавливающие клетки печени. Используются специальные лекарства — иммуномодуляторы, помогающие иммунитету пациента правильно реагировать на чужеродные микроорганизмы. Все комбинации препаратов подбираются врачом (инфекционистом, гепатологом, гастроэнтерологом) индивидуально для каждого пациента в зависимости от его состояния, самочувствия, клинических проявлений болезни и сопутствующих заболеваний.
Профилактические меры
Для человека, имеющего даже неактивную фазу гепатита С, существует ряд правил, при соблюдении которых и течение заболевания не будет иметь проявлений, а качество жизни будет полноценным. Прежде всего, ведение здорового образа жизни. Это включает в себя:
Отказ от вредных привычек (категорический запрет употребления спиртного, наркотических препаратов, курения).Строгая диета, основанная на врачебных рекомендациях и сбалансированности питания (для получения необходимых питательных веществ с пищей).Строгий контроль вещей личного использования (зубных щеток, бритв, маникюрных приборов).Посещение только проверенных и обеспечивающих полную стерильность медицинских учреждений (стоматологических клиник, процедурных кабинетов), а также парикмахерских.Соблюдение режима дня, полноценный отдых.Умеренная физическая активность, прогулки (по рекомендациям лечащего врача).
При соблюдении простых правил пациент будет абсолютно безопасен для окружающих, как и они для него. В неактивной стадии заболевания гепатитом С пациент может не ощущать никаких симптомов, иметь здоровую печень, но при этом быть вирусоносителем с возможностью заражения окружающих. Поскольку вирус не передается воздушно-капельным и контактным путем, а через кровь, то усиленные правила гигиены должны соблюдаться и ближайшим окружением больного. Для остальных человек абсолютно безвреден.
Источник: medic-sovet.ru
Источник
Гепатит С, особенно его неактивную форму, называют «ласковый убийца». Такая форма заболевания повышает статистику осложнений у зараженных вирусом HCV из-за стертой клинической картины и поздней диагностики.
Рассмотрим симптомы и методы обследования, а также разберем используемые препараты и профилактические меры, позволяющие избежать негативных последствий неактивной формы гепатита С.
Что такое неактивный гепатит C?
Неактивный гепатит С – фаза развития гепатита, наступающая после хронизации заболевания. Главная опасность неактивной формы – латентное течение, мешающее своевременной диагностики.
Несмотря на слабовыраженные или отсутствующие симптомы, вирус гепатита С продолжает медленно, но верно разрушать гепатоциты, приводя к необратимым процессам в печени.
Опасен ли он для больного и окружающих?
Спящая форма гепатита С – «бомба замедленного действия», активируется в случае:
- злоупотребления алкоголем, табаком и другими наркотическими веществами;
- неправильного питания (жареные, острые, жирные, копченые блюда);
- снижения иммунитета (простуда, прием лекарственных препаратов).
Неактивное носительство опасно не только для инфицированного, но и для окружающих. Вне зависимости от формы болезни вирус передается через биологические жидкости:
- Максимальная концентрация достигается в крови, семенной и вагинальной жидкостях. Заражение половым и парентеральным путем – самые распространенные пути инфицирования.
- В слюне и поте содержание вируса минимально. Заразиться воздушно-капельным путем невозможно. Объятия и рукопожатия безопасны, но от французских поцелуев лучше воздержаться. Мельчайшая ранка в ротовой полости – открытые ворота для инфекции.
Симптомы заболевания
Симптомы хронического гепатита, протекающего в неактивной форме, проявляются через 14 суток после инфицирования, а максимальный период инкубации составляет более 1 года.
Симптоматика начальной стадии схожа с ОРВИ и другими простудными заболеваниями:
- субфебрильная температура (не > 38°);
- нарушение сна;
- хроническая усталость;
- тошнота и рвота;
- психическая нестабильность (депрессии, беспричинная радость);
- цефалгия.
Тяжесть симптомов определяется:
- индивидуальными особенностями организма (наличие других хронических заболеваний, состояние иммунной системы);
- психологическими факторами (рабочая и домашняя атмосфера);
- условиями работы (наличие вредных факторов) и образом жизни (качество питания, физическая активность).
При продолжительном разрушении печеночных клеток хронический гепатит приобретает дополнительные симптомы, позволяющие отличить его от других болезней:
- горький привкус в ротовой полости и пожелтение языка;
- болевые приступы под правым ребром;
- выделение темной мочи с хлопьями или желтой пеной, осветление кала;
- изменение оттенка склеры на красный или желтый;
- суставные и мышечные боли;
- появление высыпаний и варикозных звездочек;
- увеличение объема живота.
Диагностика
Исследования, используемые при диагностике заболевания, позволяют определить количество проникшего вируса и степень поражения органов. К ним относятся:
- Биохимический анализ крови. Определяет причину заражения.
- Общие анализы крови и мочи. Регистрируют присутствие вирусных штаммов.
- ИФА (иммуноферментный анализ). Фиксирует антитела, продуцируемые иммунитетом для борьбы с инфекцией. Не способен отличить неактивную форму от активной или перенесенной и требует дополнительной проверки.
- ПЦР. Уточняет данные ИФА, выискивая штаммы вируса в кровеносной системе.
- Биопсия. Выявляет степень поражения печени и наличие раковых опухолей или цирротических узлов.
Лечение хронического неактивного гепатита С
При неактивной фазе важно предупредить развитие болезни, поэтому прием препаратов осуществляется с профилактической целью.
Для блокировки вирусной активности используют противовирусные препараты, включающие:
- Интерфероны, относящиеся к старому поколению препаратов. При хроническом гепатите Интерферон используют вместе с Рибавирином, что препятствует размножению возбудителя. Вылечиться удается 50-70% пациентов (процент зависит от генотипа). Интерфероновая терапия не только малоэффективна, но и чревата побочными эффектами:
- нарушением работы органов ЖКТ;
- развитием тахикардии и сердечных пороков;
- депрессивными состояниями и бессонницей;
- патологиями аутоиммунного характера и сокращением уровня железа в крови.
- Современные противовирусные препараты прямого действия (ПППД). Ледипасвир, Софосбувир и Даклатасвир уничтожают вирусы напрямую, препятствуя их белковому синтезу. Минус такой терапии – высокие цены, в остальном прослеживаются сплошные преимущества:
- малое количество побочных эффектов;
- высокая эффективность (излечению поддаются 95%, включая пациентов с ВИЧ и циррозом).
- Дженерики (Виропак, Хепсвир). Индийские и египетские аналоги ПДДД с идентичным составом и схожей фармакодинамикой. Эффективность дженериков выше интерферонов, но ниже оригинальных ПДДД (60-80%). Привлекают небольшой ценой, но требуют строгого контроля (часть препаратов не лицензирована).
Вместе с противовирусными препаратами обязателен прием:
- гепатопротекторов (Эссливер, Эссенциале, Карсил), восстанавливающих и защищающих гепатоциты;
- иммуномодуляторов (Полиоксидоний, Ликопид), стимулирующих работу иммунных клеток и улучшающих состояние иммунной системы.
Профилактика и прогноз
Для того, чтобы не допустить перехода неактивной фазы в активную важно придерживаться профилактических мероприятий, позволяющих избежать стимуляции вирусной активности и не допустить заражения близких:
- Соблюдайте рекомендованную диету. Питайтесь дробно и часто, исключите вредную и жирную пищу.
- Расскажите близким и родственникам о своем диагнозе. Воздержитесь от половых контактов и не допускайте общего пользованиями вещами для личной гигиены. Обратите внимание, что донорство для больных гепатитом под запретом.
- Придерживайтесь здорового образа жизни. Помните, что даже стопка алкоголя способна усугубить состояние, запустив необратимый процесс разрушения печеночных клеток.
- Соблюдайте режим дня. Следите за количеством сна (не < 8 часов в день) и уделяйте 20-30минут ежедневно легкой гимнастике.
Развитие неактивной формы индивидуально. В ряде случаев с болезнью живут долгие годы без рецидивов, но иногда возможны и осложнения, включающие:
- цирроз, препятствующий синтезу желчи и выведению токсинов;
- гепатоцеллюлярную карциному, сопровождающуюся мутацией клеток и разрастанием метастаз на органы дыхательной системы.
На эффективность проводимой терапии влияет:
- Выбранный препарат. Если дорогое лечение не по карману, то обратите внимание на бесплатную терапию, предоставляемую на региональном уровне.
- Пол. Пациенты женского пола показывают более высокие результаты по выздоровлению.
- Вес. Индекс массы тела, приближенный к норме, снижает риск развития цирроза.
- Степень поражения печени и количество проникших возбудителей. Чем ниже концентрация и чем лучше состояние печеночных клеток, тем больше вероятность выздоровления.
- Возраст. Тяжелее всего борьба с вирусом дается пожилым людям и детям.
- Образ жизни. Алкоголизм, курение и наркомания оказывают дополнительную нагрузку на орган, усугубляя общее течение болезни.
Неактивное носительство не освобождает от ответственности перед другими людьми и по-прежнему представляет опасность для самого инфицированного.
Любой гепатит нуждается в лечении, поэтому не запускайте процесс и обязательно пройдите диагностику.
Источник
Вирус гепатита B(Б) может вызвать как острую, так и хроническую болезнь. Главную опасность представляет хронический гепатит, который способен стать причиной цирроза и рака печени. Когда врачи говорят о 257 миллионах инфицированных во всем мире, то речь идет как раз о хроническом инфекционном процессе.
В этой статье мы подробно разберем что такое хронический вирусный гепатит Б, какую опасность он несет и существует ли лечение при этом заболевания.
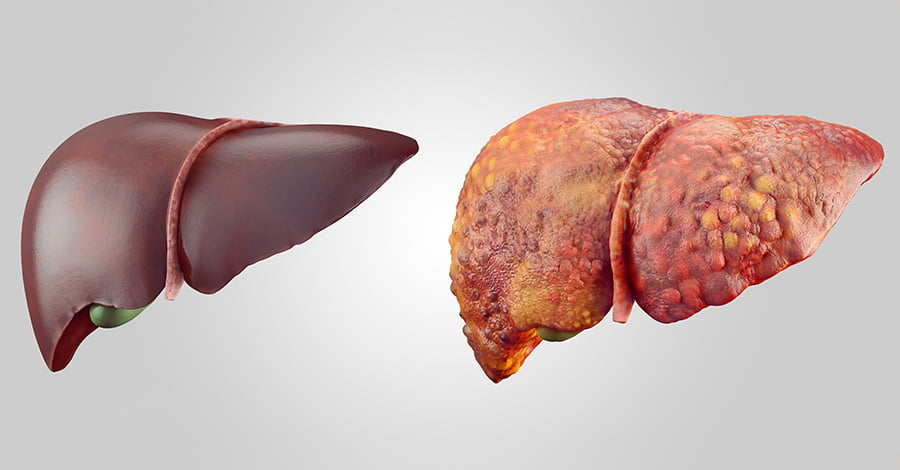
В данной статье вы узнаете все о хроническом гепатите B (Б): симптомы, излечим он или нет, лечится ли хронический гепатит B (Б), как вылечить хронический гепатит B (Б) и многое другое.
Течение хронического гепатита В
Сегодня медицина накопила достаточное количество данных, чтобы представлять, как протекает инфекционный процесс в естественных условиях. В течение первых 5 лет с момента установки диагноза, цирроз печени развивается у 10-20% пациентов, при этом в течение еще 5 лет у каждого пятого из них цирроз печени приобретает декомпенсированное течение.
Декомпенсация цирроза значительно ухудшает прогноз, и в течение 5 лет с момента декомпенсации, выживают не более 35% инфицированных. Обратите внимание, что приведенные данные носят усредненный характер, и точкой отсчета принят не момент заражения, а момент постановки диагноза.
На особенности протекания инфекции и ее прогноз прямое влияние оказывает взаимодействие вируса с иммунной системой человека. При этом после острого гепатита инфекционный процесс последовательно проходит несколько этапов:
- фаза иммуннотолерантности;
- формирование иммунной активности;
- стадия неактивного носительства;
- реактивация инфекции.
Иммунная толерантность это такое состояние, при котором иммунитет категорически не хочет признавать в вирусе врага и не реагирует на него. Обычно в эту фазу к врачам попадают молодые люди, которые были инфицированы еще в детстве.
Через 10-20 лет, а в некоторых случаях и позже, развивается фаза иммунной активности, при которой в крови определяется ядерный антиген HBe — хронический HBe-активный гепатит Б.
При этом возможно несколько вариантов развития событий:
- Спонтанная сероконверсия по HBe — исчезновение ядерного антигена и появление его антител. Инфекция переходит в стадию неактивного носительства HBsAg. Подробнее по теме в статье «Носители вируса гепатита Б».
- HBe-позитивный гепатит В, характеризующийся высокой вероятностью формирования цирроза печени.
- Превращение HBe-позитивного гепатита в HBe-отрицательный, которое происходит в результате мутации вируса. Негативность по HBe возникает потому что тест-системы просто не видят новый вариант HBe. В печени же продолжается активное воспаление.
Сероконверсия по HBe может возникать спонтанно или в результате лечения. Обычно этому событию соответствуют:
- снижение виремии до минимальных значений и даже до неопределяемых величин;
- нормализация активности трансаминаз;
- улучшение гистологической картины — состояния тканей печени, определяемое биопсией.
Уменьшение вирусной нагрузки до неопределяемой в сочетании с сероконверсией по Hbe, дают основания считать человека неактивным носителем поверхностного антигена. Считать пациента полностью здоровым при этом нельзя, потому что активная фаза может вернуться.
Даже если совсем не лечить хронический гепатит Б, у 1-3 человек из ста ежегодно развивается сероконверсия по австралийскому антигену. В этом случае можно говорить о выздоровлении. Обычно сероконверсии по HBsAg предшествует длительный период, когда ДНК вирус в крови не определяется.
И наконец, вследствие угнетения иммунитета любого характера, неактивное носительство может вновь перейти в фазу реактивации. Развивается HBe-позитивный гепатит В с характерными для него повышенным уровнем трансаминаз, высокой вирусемией и гистологической картиной воспаления.
В некоторых случаях происходит обратный конверсии процесс, когда антитела в крови заменяются антигеном — реверсия.
Диагностика хронического вирусного гепатита Б
Несмотря на благоприятный прогноз острой инфекции, у небольшой части пациентов она все же приобретает хроническое течение. Если острая стадия протекала бессимптомно, то человек может длительное время жить с хроническим гепатитом, пока он не будет выявлен в ходе какой-нибудь медицинской комиссии или при поступлении в больницу.
Лабораторная диагностика
Большая часть больных выявляется в ходе скрининга — анализов, предназначенных для обнаружения вируса у бессимптомных пациентов. Такие анализы проводятся, например, в рамках диспансеризации, периодического обследования контактных и людей из групп риска, перед хирургическими операциями.
Основной маркер инфекции, который применяют в скрининговой диагностике — белок оболочки вируса (HBsAg — австралийский антиген). Чтобы его обнаружить сегодня применяют тест-системы, работающие по методу ИФА. Таким же способом определяются все антигены вируса и антитела к ним.
Эти маркеры играют важную роль в определении стадии инфекции и определении прогноза заболевания.
Важную роль в диагностике и дальнейшим наблюдением за инфекцией имеет метод ПЦР, с помощью которого определяют ДНК вируса в крови и печени пациента. Присутствие генетического материала вируса гепатита B в крови говорит о его репликации — процессе самовоспроизведения, что можно условно обозначить, как размножение вируса.
Нередко, ДНК является единственным признаком скрытой инфекции и позволяет выявить мутировавшие штаммы, которые не удается обнаружить серологическими методами.
ИФА и ПЦР в сочетании с морфологической диагностикой, о которой мы поговорим ниже, являются основными критериями постановки диагноза хронического гепатита В.

Определение стадии и степени хронического гепатита В
Гистологическое исследование печени представляет собой анализ ее тканей. При этом по состоянию клеток судят о наличии различных патологических изменений — воспаления, фиброза, злокачественного перерождения. Для получения материала применяется пункционная биопсия печени.
Процедура показана при наличии ДНК вируса в крови, а также сопутствующих гепатитах D и C. Цель биопсии — уточнение диагноза и решение вопроса о начале противовирусного лечения. При этом оцениваются выраженность фиброза и степень активности.
Фиброз — процесс образования соединительной ткани в органе, который обычно является следствием воспаления.
Результаты исследования оценивают по определенной шкале. При хронических гепатитах чаще других используется шкала Метавир (METAVIR), которая предусматривает четыре степени активности инфекции и четыре стадии фиброза. Реже применяются другие шкалы: R. Knodell, К. Ishak , J. Ludwig.
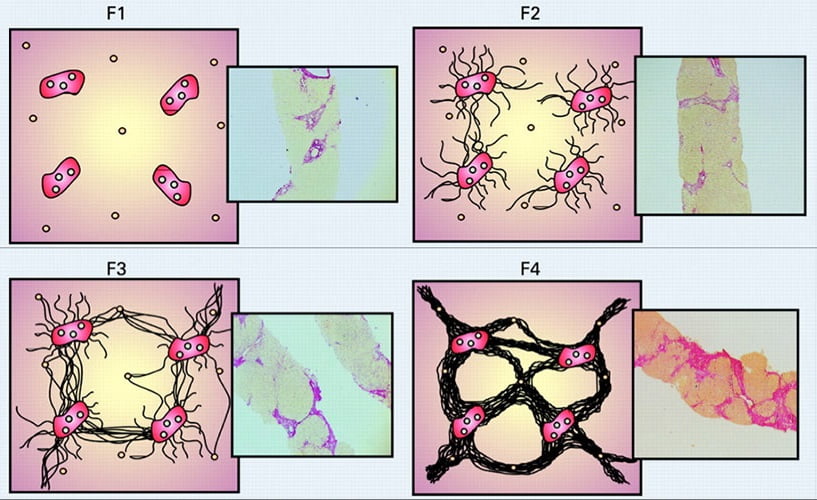
Шкалу Метавир специально разработали для больных с гепатитом С, однако она полностью актуальна и для других хронических гепатитов.
Лечение хронического гепатита В
Итак, можно ли вылечить хронический гепатит В (Б) и как лечится хронический гепатит B (Б)?
Борьба с хроническим гепатитом В представляет серьезные трудности. Добиться полного выздоровления при этом возможно, но гораздо чаще удается лишь на какое-то время остановить репликацию вируса. Хроническая ВГВ-инфекция крайне редко разрешается спонтанно, поэтому основной метод лечения хронического гепатита Б — это противовирусная терапия (ПВТ).
Предварительное исследование
УЗИ печени входит в список диагностических процедур, которые необходимо пройти перед лечением хронического гепатита Б
Перед тем, как начать лечить хронический гепатит Бпациенту необходимо пройти обследование, которое определит степень повреждения печени и сопутствующие отягчающие заболевания. В обязательном порядке туда входят:
- общий развернутый анализ крови;
- биохимическое исследование крови, в том числе на активность трансаминаз, билирубин, белковые фракции;
- ультразвуковое исследование;
- оценка свертываемости крови;
- количественное ПЦР;
- серодиагностика гепатитов С и D, ВИЧ-инфекции.
Важную роль играет уточнение активности инфекционного процесса, для чего назначается биопсия печени или эластометрия.
Показания к ПВТ
Исходя из позитивности больного по Hbe, ПВТ показана в следующих ситуациях:
- высокая активность АЛТ;
- содержание вируса более 2000 международных единиц в миллилитре(>10000 копий в мл);
- фиброз и активность воспаления свыше 1 балла по шкале Метавир.
Цирроз печени служит показанием к ПВТ при любом содержании ДНК вируса, при этом декомпенсированный цирроз требует назначения противовирусных препаратов прямого действия.

Существует несколько категорий пациентов, лечение которых может проводиться без оценки фиброза или не назначается вовсе:
- Пациенты в стадии иммунной толерантности — молодые, положительные по HBe, с нормальным АЛТ и без симптомов повреждения печени. Необходимо постоянное наблюдение и обследование через каждые 3-6 месяцев.
- Пациенты негативные по HBe, с нормальным АЛТ, уровнем ДНК вируса 2000 — 20000 МЕ/мл, без признаков заболевания печени также не требуют срочного проведения биопсии или ПВТ. Требуется динамическое наблюдение, оценка АЛТ каждые 3 месяца, уровня ДНК каждые полгода — год.
- Пациенты с АЛТ, вдвое превышающей норму, и содержанием ДНК ВГВ более 20 000 МЕ/мл могут получать противовирусные препараты без биопсии печени.
Для проведения ПВТ используются препараты интерферона и прямого противовирусного действия — аналоги нуклеотидов.
Выбор схемы лечения
Подобрать наиболее эффективную схему врачу порой очень нелегко. И интерфероны, и аналоги нуклеотидов имеют как свои преимущества, так и недостатки.

Интерфероны, в том числе пегилированные, к которым относятся такие препараты, как интерферон-альфа, Пегасис, Пегинтрон, не вызывают развития устойчивости вируса к лечению и иногда позволяют добиться сероконверсии по HbsAg, что можно считать выздоровлением. Однако применяются эти лекарства только в виде инъекций, тяжелее переносятся и противопоказаны при циррозе печени.
Аналоги нуклеотидов (ламивудин, энтекавир, тенофовир) применяются в таблетках, в 60-85% случаев способны снизить содержание ДНК вируса до неопределяемого уровня, обладают меньшим количеством побочных эффектов и могут использоваться при циррозе печени, однако при их назначении никогда не наблюдается сероконверсии HbsAg и при их отмене быстро возникает реактивация инфекции.
При назначении ПВТ врачи обычно используют официальные клинические рекомендации:
- Среди аналогов нуклеотидов предпочтительнее начать лечение с энтекавира или тенофовира. Ламивудин и телбивудин, к которым вирус достаточно часто привыкает, применяют только если эти лекарства недоступны.
- При благоприятном прогнозе лечения (изначально высокий уровень АЛТ и небольшая вирусемия) назначается лечение с определенной длительностью — курс пегилированных интерферонов в течение 48 недель.
- HBeAg-положительным пациентам без сероконверсии на фоне лечения, а также HBeAg-отрицательным больным и пациентам с циррозом печени проводится лечение аналогами нуклеотидов неопределенной продолжительности, иногда — пожизненно.

Вне зависимости от того, какой препарат применяется, целью терапии является достижение стойкой авиремии — состояния, когда вирус в крови не определяется.
Особенности терапии пациентов с хроническим гепатитом В и дельта-агентом
На сегодняшний день единственная группа препаратов, которые доказали свою эффективность в лечении ХГВ с дельта-агентом — это интерфероны (ИФ). Необходимость их назначения определяется индивидуально. При этом необходимо оценить репликацию обоих вирусов.
Если назначаются классические интерфероны альфа, то их дозировку обычно увеличивают. Пегилированные ИФ назначаются в тех же дозах, что и при лечении хронического вирусного гепатита B без дельта-агента.
Курс лечения длиться не менее года. Возможно его продление для достижения устойчивой авиремии. Такой результат удается получить примерно в 25-40% случаев, однако, сколько будет регистрироваться отсутствие вируса в крови после отмены лечения, достоверно пока неизвестно.
Аналоги нуклеотидов не оказывают влияния на вирус гепатита Dи в лечении не используются.
Несмотря на то, что полного излечения от хронического гепатита Б удается очень редко, ПВТ позволяет остановить повреждение печени и предотвратить развитие ее цирроза и гепатоцеллюлярной карциномы — страшных последствий вирусного гепатита.

Осложнения и исходы хронического гепатита В
Хронический гепатит Б в большей части случаев протекает относительно благоприятно и не сопровождается выраженными признаками поражения печени. Болезнь прогрессирует очень медленно и вероятность развития цирроза печени не превышает 10%. Реже наблюдается активное прогрессирующее течение с риском перехода в цирроз — 20% и выше. У одного из десяти пациентов с циррозом образуется первичный рак печени.
Доказано, что злоупотребление алкоголем значительно повышает риск тяжелых последствий гепатита.
Цирроз печени
Цирроз печени — главаная причина гибели людей с хроническими гепатитами. Эта болезнь сопровождается угнетением функций печени и повышением давления в системе воротной вены (портальная гипертензия), которая собирает кровь от органов брюшной полости для их очистки.

По характеру изменений в тканях цирроз печени представляет собой выраженный фиброз с формированием полностью ограниченных соединительной тканью пространств — узлов. Примерно в каждом пятом случае цирроз протекает без симптомов.
Состояние печени оценивается по шкале Чайлд-Пью. Диагностические критерии шкалы: содержание билирубина и альбумина, протромбиновое время, наличие асцита и энцефалопатии. Оценив значение критериев по шкале, устанавливают класс цирроза по Чайлд-Пью: А, В или С, где С соответствует самым тяжелым изменениям в печени.
Тяжелые осложнения цирроза развиваются в фазу декомпенсации и обычно соответствуют классу С по Чайлд-Пью. К ним относятся:
- Печеночная недостаточность — состояние, при котором гепатоциты (клетки печени) не справляются со своими обязанностями. В результате в крови накапливаются аммиак и другие токсины. Это в свою очередь оказывает губительное влияние на клетки головного мозга и приводит к нарушению его функций — печеночной энцефалопатии. Крайнее проявление последней — это печеночная кома, смертность при развитии которой досигает 80-100%.
- Асцит — скопление жидкости в брюшной полости, которое возникает как результат портальной гипертензии. Количество жидкости при этом может достигать 2 литров и более. Продолжительность жизни при появлении асцита в среднем составляет 3-5 лет.
- Кровотечения из вен пищевода. Портальная гипертензия приводит к появлению варикоза вен пищевода. Такие вены легко повреждаются, например, при рвоте, в результате чего возникает интенсивное кровотечение, остановить которое очень непросто. Кровотечения возникают у каждого третьего пациента с варикозным расширением вен пищевода или желудка, и в 30-50% заканчиваются смертью после первого же эпизода. У тех, кто пережил первое кровотечение, в подавляющем большинстве случаев оно в дальнейшем повторяется.
- Спонтанный бактериальный перитонит — воспаление брюшины, при котором не определяется источник инфекции. Почти всегда возникает на фоне повышения давления в системе воротной вены. Развивается преимущественно на фоне декомпенсации цирроза у 10-30% пациентов. Смертность в течение года после первого эпизода составляет до 80%.
Помимо перечисленных тяжелых осложнений, цирроз печени способствует возникновению ее первичного рака.
Гепатоцеллюлярная карцинома
Гепатоцеллюлярная карцинома — разновидность первичного рака печени. Первичный рак — это злокачественная опухоль, которая изначально растет в органе. Это важно, потому что многие раковые опухоли печени являются метастатическими — занесенными из других органов.
Опухоль представляет собой образование, состоящее из атипичных клеток — клеток, которые не выполняют свои функции, но быстро и бесконтрольно де

