Изменение массы тела при гепатите
Метаболический синдром – это комплекс обменных и гормональных нарушений, который часто называют «смертельным квартетом». Его составляют ожирение, повышенное давление, нарушение липидного обмена и повышенный уровень инсулина в крови (инсулинрезистентность). Каждая из этих проблем грозит неприятностями, а в комплексе они во много раз повышают риск развития атеросклероза, инсульта, инфаркта, сахарного диабета, жирового гепатоза вплоть до цирроза печени.
 Метаболический синдром развивается у 40 % людей в основном пенсионного возраста и у всех, кто ведет малоподвижный образ жизни и неправильно питается. Распространенность метаболического синдрома продолжает расти.
Метаболический синдром развивается у 40 % людей в основном пенсионного возраста и у всех, кто ведет малоподвижный образ жизни и неправильно питается. Распространенность метаболического синдрома продолжает расти.
В основе метаболического синдрома и его проявлений лежит инсулинрезистентность. Резистентность (устойчивость) к инсулину заключается в том, что для поддержания нормального метаболизма требуется большее количество инсулина.
Отмечено, что инсулинрезистентность часто встречается у больных с хроническим вирусным гепатитом С
(ХГС), что свидетельствует о тесной связи этих двух состояний. Поскольку ХГС больны более 170 млн. человек, сочетание инфекции с инсулинрезистентностью представляет серьезную проблему мирового здравоохранения.
С резистентностью к инсулину связано также развитие у больных ХГС стеатоза – жирового перерождения печени, которое почти в 2 раза чаще, чем в среднем у населения. Стеатоз связан также с повышением индекса массы тела (ИМТ), сахарным диабетом 2 типа, возрастом старше 40 лет, гепатитом С, вызванным вирусом С генотипа 3 и фиброзом.
Генотип вируса 3 оказывает прямое стеатогенное действие, у пациентов с другими генотипами вируса основную роль в формировании стеатоза играет инсулинрезистентность.
Независимо от того, что развивается первым, резистентность к инсулину является основным фактором риска тяжелого фиброза печени и рассматривается как важный прогностический фактор формирования цирроза печени.
Резистентность к инсулину играет основную роль в формировании сахарного диабета 2 типа, поэтому не удивительно, что среди больных гепатитом С он встречается в 2 раза чаще.
Резистентность к инсулину ухудшает результаты лечения ХГС. Для оценки инсулинрезистентности используют индекс HOMA-IR. При значении этого индекса больше 4 эффективность лечения (частота устойчивого вирусологического ответа – УВО) снижалась на 40 %. У пациентов с индексом HOMA-IR меньше 2 ранний вирусологический ответ определялся у всех пациентов.
Жировой гепатоз также значительно ухудшает прогнозы на выздоровление.
Поскольку на успех противовирусной терапии значительно влияют степень ожирения, резистентность к инсулину и стеатоз печени, следует оценивать эти факторы при назначении терапии. Если они присутствуют, то для достижения наилучшего терапевтического эффекта требуется коррекция резистентности к инсулину и лечение стеатоза.
Симптомы метаболического синдрома
Нарушения, объединенные рамками метаболического синдрома, длительное время протекают бессимптомно. Наиболее ранними проявлениями метаболического синдрома являются дислипидемия и повышение артериального давления. Часто не все компоненты метаболического синдрома встречаются одновременно:
- абдоминально-висцеральное ожирение (окружность талии более 102 см у мужчин и более 88 см у женщин);
- инсулинорезистентность при высоком уровне инсулина;
- дислипидемия (сочетание гипертриглицеридемии — больше 1,7, низкого уровня ХЛ ЛВП и повышения фракции мелких ХЛ ЛНП;
- артериальная гипертензия (артериальное давление выше 130/85 мм рт. ст.);
- ранний атеросклероз и ишемическая болезнь сердца.
Возможные жалобы на повышенную утомляемость, апатию, одышку, повышенный аппетит, жажду, учащенное мочеиспускание, головную боль, сухость кожи, потливость.
Лечение метаболического синдрома
Лечение назначают в зависимости от степени обменных нарушений и тех заболеваний, которые выявлены у пациента. Лечение направлено на коррекцию углеводного обмена, снижение массы тела, купирование артериальной гипертонии и симптомов сахарного диабета.
Немедикаментозное лечение метаболического синдрома
Первым этапом лечения метаболического синдрома является изменения стиля жизни, в первую очередь правильное питание и повышение физической нагрузки. Первым шагом и его обязательным звеном должно быть снижение таким образом массы абдоминально-висцерального жира, который играет ключевую роль в развитии и прогрессировании метаболического синдрома.
Снижение общей массы тела на 10-15% от исходной сопровождается уменьшением висцеральной жировой ткани, т. е. жира, расположенного не в подкожном слое, а вокруг внутренних органов. Это, как правило, ведет к повышению чувствительности тканей к инсулину, улучшению показателей липидного и углеводного обмена, нормализации повышенного артериального давления.
Снижение массы тела должно быть постепенным. Быстрый и резкий сброс массы тела на 10-20 кг приводит к снижению гормона лептина и к возникновению труднопреодолимого чувства голода, и в результате к возврату лишних килограммов, иногда даже в большем количестве, чем до терапии.
Потеря массы тела снижает содержание свободных жирных кислот в печени, что приводит к снижению инсулинрезистентности, повышает внепеченочную чувствительность к инсулину, уменьшает воспаление в жировой ткани.
Медикаментозное лечение метаболического синдрома
Дополнительным лечением метаболического синдрома является назначение урсодезоксихолевой кислоты и витамина Е, которые оказывают антиоксидантное действие и улучшают результаты лечения ХГС.
Препараты, повышающие чувствительность к инсулину (тиазолидиндиолы и метформин) снижают резистентность к инсулину и уменьшают выраженность фиброза и степени жирового гепатоза у больных гепатитом С.
Все это улучшает результаты терапии противовирусными препаратами.
Поэтому обследование пациентов, готовящихся к противовирусной терапии, в особенности с генотипом 3, обязательно должно включать анализ на инсулинрезистенстность (индекс HOMA-IR), оценку степени метаболического синдрома и всех его компонентов с обязательной последующей коррекцией желательно до начала терапии.
Тактика лечения пациентов с ожирением и метаболическим синдромом при гепатите С
При выявлении у пациентов с HCV сопутствующего поражения печени в результате метаболического синдрома (неалкогольная жировая болезнь печени — стеатоз) необходимо провести дополнительное обследование на показатели обменных и гормональных нарушений, характерных для этого заболевания.
Рекомендуется для оценки степени поражения печени использовать исследование крови – Фибромакс, которое дает возможность оценить отдельно степень поражения печени вирусом и отдельно метаболическим синдромом.
Тактика лечения зависит от степени поражения печени в целом, и отдельно каждым повреждающим фактором. Лечение противовирусными препаратами может быть назначено сразу, а дальнейшее лечение метаболического синдрома после получения УВО.
Если степень поражения печени вирусом значительно меньше, чем метаболическим синдромом, возможно начинать противовирусную терапию после лечения метаболического синдрома.
В случаях наличия сопутствующих заболеваний печени необходимо ставить целью лечения не только получение УВО, но и сохранение и восстановление печени, пострадавшей от других патологических факторов.
Источник
Гепатит С – это хроническое вирусное заболевание, при котором происходит поражение клеток печени (гепатоцитов) с нарушением их функции. В литературе этот гепатит еще носит название – «ласковый убийца», это связано с тем, что заболевание длительное время протекает бессимптомно и проявляется на стадии цирроза печени. Гепатит С у женщин встречается несколько чаще, чем у мужчин, что может быть связано с заражением вирусом во время операции кесарева сечения.
Причины и механизм развития
Возбудителем заболевания является гепатотропный (поражающий клетки печени) вирус гепатита С, который относится к РНК-содержащим вирусам семейства Флавивирус (Flaviviridae). Особенностью этого вируса является то, что он длительное время может находиться в ядре клеток в латентном состоянии, ничем себя не проявляя. Однако при некоторых условиях (снижение иммунитета) начинается его репликация (размножение внутри клеток) с разрушением гепатоцитов.
Клетки печени разрушаются иммунной системой организма, которая, вследствие репликации вируса, воспринимает их как чужеродные. В дальнейшем это приводит к формированию цирроза печени – замена гепатоцитов соединительной тканью, с развитием хронической печеночной недостаточности.
Пути заражения вирусным гепатитом С
Источником инфекции является больной человек или вирусоноситель. Путей заражения этим вирусом два – парентеральный и половой путь, при которых вирус проникает через поврежденную кожу или слизистые оболочки половых органов. Эти пути передачи реализуются при таких условиях:
- повреждение кожи инструментом, на котором находились вирусы, в парикмахерских или салонах красоты;
- попадание вируса в организм при хирургическом вмешательстве, если инструменты были плохо стерилизованы;
- при переливании инфицированной крови и ее компонентов;
- заражение у стоматолога в случае некачественной обработки инструментария;
- неоднократное использование одноразовых шприцев (это характерно для инъекционных наркоманов);
- татуировки – выполнение этой процедуры сопровождается микроповреждением кожи, если инструментарий недостаточно обеззаражен, то возможно заражение гепатитом С;
- частая смена половых партнеров без использования методов защиты (презервативы).
Передается ли гепатит С бытовым путем? Нет. Бытовым путем заражение исключено.
Виды гепатита С
В зависимости от времени развития первых проявлений выделяют такие формы гепатита С:
- острый гепатит С – период от попадания вируса в организм до появления первых признаков длится недолго, характеризуется острым началом и ранним появлением симптомов;
- хронический вирусный гепатит С (90% случаев) – после попадания в организм вирус длительное время (до 20 лет) находится в латентном состоянии, ничем себя не проявляя.
Очень редко развивается молниеносная форма заболевания при гепатите С, которая характеризуется ранним развитием острой печеночной недостаточности из-за массовой гибели гепатоцитов.
Симптомы гепатита С у женщин при остром течении
Острый вирусный гепатит С у женщин развивается быстро (в среднем через 6 недель после заражения) и проявляется такими симптомами:
- желтуха – в результате повреждения гепатоцитов происходит попадание желчи в кровь и окрашивание кожи и склер в желтый цвет (основной симптом проблем с печенью), при гепатите С желтуха не выражена;
- незначительное повышение температуры тела (37,2-37,5º С), но иногда температура может повышаться до очень высоких цифр;
- общая слабость и недомогание;
- боль и чувство тяжести в правом подреберье (область проекции печени);
- снижение аппетита и похудание;
- боль в суставах.
Признаки гепатита С у женщин при хроническом течении
В этом случае инкубационный период заболевания (период времени от попадания вируса в организм до появления первых симптомов) достаточно длительный, колеблется от 5 до 20 лет. В начальной стадии отсутствуют характерные симптомы поражения печени. Первые признаки заболевания, на которые стоит обращать внимание для максимально раннего обследования и начала лечения, такие:
- синдром хронической усталости – не мотивированная слабость, утомляемость даже при выполнении небольшого объема физической или умственной работы, чувство разбитости утром после сна;
- нарушение биологического ритма сна и бодрствования – характерный признак, который проявляется бессонницей ночью и сонливостью днем;
- боли в суставах – часто ошибочно начинают лечить артрит (воспаление суставов), при том, что это симптом развивающегося вирусного гепатита С;
- изменение настроения – проявляется депрессией, известны случаи попыток суицида на фоне гепатита С;
- длительный субфебрилитет – повышение температуры тела до 37,2-37,5º С без установленной причины;
- вздутие живота;
- снижение аппетита;
- неустойчивый стул – в основном появляется склонность к его послаблению, хотя бывают и запоры;
- желтый налет на языке;
- снижение иммунитета.
Диагностика заболевания
Учитывая скудность и неспецифичность симптомов, на первый план выступает лабораторная диагностика этого заболевания, которая позволяет точно верифицировать диагноз. Для этого используются:
- клинический анализ крови – при гепатите С характерно повышение скорости оседания эритроцитов (СОЭ);
- биохимический анализ крови – выявляется повышение активности печеночных ферментов трансаминаз, которые выходят в кровь из поврежденных клеток печени;
- серологическое исследование крови на наличие антител к вирусу гепатита С – при попадании вируса в организм в крови появляются специфические иммуноглобулины G и М;
- исследование крови на маркеры вирусного гепатита С – маркеры представляют собой антигены вируса, которые при его репликации в печени попадают в кровь, к ним относятся частицы вирусной РНК (HCV-RNA).
Для определения степени повреждения гепатоцитов и стадии цирроза печени (замена клеток печени соединительной тканью) проводится биопсия. Для этого иглой под местным обезболиванием берется кусочек ткани печени и исследуется под микроскопом.
На стадии формирования цирроза печени вирусный гепатит С у женщин проявляется симптомами хронической печеночной недостаточности с асцитом (скопление свободной жидкости в брюшной полости), кровотечениями из варикозно расширенных вен пищевода и нарушениями работы центральной нервной системы вплоть до комы.
Для раннего выявления вирусного гепатита С у беременных женщин и доноров крови проводится обследование на маркеры всех вирусных гепатитов (гепатит В, С, G) и ВИЧ СПИД.
Source: infmedserv.ru
Источник
Хронический гепатит – это воспалительное заболевание, характеризующееся фиброзными и некротическими изменениями ткани и клеток печени без нарушения структуры долек и признаков портальной гипертензии. В большинстве случаев пациенты жалуются на дискомфорт в области правого подреберья, тошноту, рвоту, нарушение аппетита и стула, слабость, снижение работоспособности, похудение, желтушность, зуд кожи. Диагностические мероприятия заключаются в проведении биохимического анализа крови, УЗИ органов брюшной полости, биопсии печени. Терапия направлена на нейтрализацию причины патологии, улучшение состояния пациента и достижение стойкой ремиссии.
Общие сведения
Хронический гепатит – это воспалительное поражение паренхимы и стромы печени, развивающееся под действием различных причин и продолжающееся больше 6 месяцев. Патология представляет серьезную социально-экономическую и клиническую проблему в связи с неуклонным ростом заболеваемости. По данным статистики, в мире зафиксировано 400 млн. больных хроническим гепатитом В и 170 млн. пациентов с хроническим гепатитом С, при этом ежегодно добавляется более 50 млн. впервые выявленных гепатитов В и 100-200 млн. гепатитов С. Все хронические гепатиты занимают примерно 70% в общей структуре патологических процессов печени. Болезнь встречается с частотой 50-60 случаев на 100 000 населения, заболеваемости в большей степени подвержены мужчины.
За последние 20-25 лет накоплено немало важных сведений о хроническом гепатите, стал понятен механизм его развития, поэтому разработаны более эффективные способы терапии, которые постоянно совершенствуются. Изучением вопроса занимаются врачи инфекционисты, терапевты, гастроэнтерологи и другие специалисты. Исход и эффективность терапии напрямую зависят от формы гепатита, общего состояния и возраста пациента.
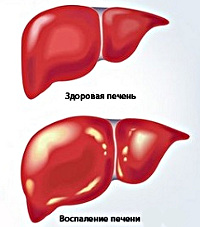
Хронический гепатит
Причины
Причиной хронического гепатита чаще всего является ранее перенесенный вирусный гепатит В, С, Д, иногда А. Каждый возбудитель по-разному воздействует на печень: вирус гепатита В не вызывает разрушения гепатоцитов, механизм развития патологии связан с иммунной реакцией на микроорганизм, который активно размножается в клетках печени и других тканях. Вирусы гепатита С и Д оказывают непосредственное токсическое воздействие на гепатоциты, вызывая их гибель.
Второй распространенной причиной патологии считается интоксикация организма, вызванная воздействием алкоголя, лекарственных препаратов (антибиотики, гормональные средства, противотуберкулезные медикаменты и т. п.), тяжелых металлов и химикатов. Токсины и их метаболиты, накапливаясь в клетках печени, вызывают сбой в их работе, накопление желчи, жиров и обменные нарушения, которые приводят к некрозу гепатоцитов. Помимо этого, метаболиты являются антигенами, на которые активно реагирует иммунная система. Также хронический гепатит может сформироваться в результате аутоиммунных процессов, которые связаны с неполноценностью Т-супрессоров и образованием токсичных для клеток Т-лимфоцитов.
Факторы риска
Спровоцировать развитие патологии может:
- нерациональное питание;
- злоупотребление алкоголем;
- неправильный образ жизни;
- инфекционные заболевания;
- малярия;
- эндокардит;
- различные болезни печени, которые вызывают метаболические нарушения в гепатоцитах.
Патогенез
Патогенез различных форм хронического гепатита связан с повреждением ткани и клеток печени, формированием иммунного ответа, включением агрессивных аутоиммунных механизмов, которые способствуют развитию хронического воспаления и поддерживают его в течение длительного времени.
Классификация
Хронический гепатит классифицируется по нескольким критериям: этиологии, степени активности патологии, данным биопсии. По причинам возникновения выделяют хронический вирусный гепатит В, С, Д, А, лекарственный, аутоиммунный и криптогенный (неясной этиологии). Степень активности патологических процессов может быть различной:
- минимальной — АСТ и АЛТ выше нормы в 3 раза, увеличении тимоловой пробы до 5 Ед, росте гамма-глобулинов до 30%;
- умеренной — концентрация АЛТ и АСТ повышаются в 3-10 раз, тимоловая проба 8 Ед, гамма-глобулины 30-35%;
- выраженной — АСТ и АЛТ выше нормы более чем в 10 раз, тимоловая проба больше 8 Ед, гамма-глобулины больше 35%.
На основе гистологического исследования и биопсии выделяют 4 стадии хронического гепатита:
- 0 стадия – фиброз отсутствует
- 1 стадия — незначительный перипортальный фиброз (разрастание соединительной ткани вокруг клеток печени и желчных протоков)
- 2 стадия — умеренный фиброз с порто-портальными септами: соединительная ткань, разрастаясь, образует перегородки (септы), которые объединяют соседние портальные тракты, сформированные ветвями воротной вены, печеночной артерии, желчными протоками, лимфатическими сосудами и нервами. Портальные тракты располагаются на углах печеночной дольки, которая имеет форму шестиугольника
- 3 стадия – сильный фиброз с порто-портальными септами
- 4 стадия — признаки нарушения архитектоники: значительное разрастание соединительной ткани с изменением структуры печени.
Симптомы хронического гепатита
Общие проявления
Симптомы хронического гепатита вариабельны и зависят от формы патологии. Признаки при малоактивном (персистирующем) процессе слабо выражены либо совсем отсутствуют. Общее состояние пациента не меняется, но ухудшение вероятно после злоупотребления алкоголем, интоксикации, витаминной недостаточности. Возможны незначительные боли в области правого подреберья. Во время осмотра обнаруживается умеренное увеличение печени.
Клинические признаки при активной (прогрессирующей) форме хронического гепатита ярко выражены и проявляются в полном объеме. У большинства больных регистрируется диспепсический синдром (метеоризм, тошнота, рвота, нарушение аппетита, вздутие живота, изменение стула), астеновегетативный синдром (резкая слабость, утомляемость, снижение работоспособности, похудение, бессонница, головные боли), синдром печеночной недостаточности (желтуха, лихорадка, появление жидкости в брюшной полости, кровоточивость тканей), длительные или периодические боли в области живота справа.
На фоне хронического гепатита увеличиваются размеры селезенки и регионарные лимфатические узлы. Из-за нарушения оттока желчи развивается желтуха, зуд. Также на кожных покровах можно обнаружить сосудистые звездочки. Во время осмотра выявляется увеличение размеров печени (диффузное либо захватывающее одну долю). Печень плотная, болезненная при пальпации.
Хронические вирусные гепатиты
Хронический вирусный гепатит Д протекает особенно тяжело, для него характерна ярко выраженная печеночная недостаточность. Большинство пациентов жалуются на желтуху, зуд кожных покровов. Помимо печеночных признаков, диагностируются внепеченочные: поражение почек, мышц, суставов, легких и пр.
Особенность хронического гепатита С – длительное персистирующее течение. Более 90% острых гепатитов С завершаются хронизацией. У пациентов отмечается астенический синдром и незначительное увеличение печени. Течение патологии волнообразное, через несколько десятков лет она заканчивается циррозом в 20-40% случаев.
Хронические неинфекционные гепатиты
Аутоиммунный гепатит встречается у женщин от 30 лет и старше. Для патологии характерна слабость, повышенная утомляемость, желтушность кожи и слизистых, болезненность в правом боку. У 25 % больных патология имитирует острый гепатит с диспепсическим и астеновегетативным синдромом, лихорадкой. Внепеченочные признаки встречаются у каждого второго пациента, они связаны с поражением легких, почек, сосудов, сердца, щитовидной железы и других тканей и органов.
Лекарственный хронический гепатит характеризуется множественными признаками, отсутствием специфических симптомов, иногда патология маскируется под острый процесс или механическую желтуху.
Диагностика
Диагностика хронического гепатита должна быть своевременной. Все процедуры проводятся в отделении гастроэнтерологии. Окончательный диагноз ставят на основании клинической картины, инструментального и лабораторного обследования: анализа крови на маркеры, УЗИ органов брюшной полости, реогепатографии (исследование кровоснабжения печени), биопсии печени.
Лабораторные исследования
Анализ крови позволяет определять форму патологии благодаря обнаружению специфических маркеров – это частицы вируса (антигены) и антитела, которые образуются в результате борьбы с микроорганизмом. Для вирусного гепатита А и Е характерны маркеры только одного типа — anti-HAV IgM или anti-HЕV IgM.
При вирусном гепатите В можно обнаружить несколько групп маркеров, их количество и соотношение указывают на стадию патологии и прогноз: поверхностный антиген В (HBsAg), антитела к ядерному антигену Anti-HBc, Anti-HBclgM, НВеАg, Anti-HBe (он появляется только после завершения процесса), Anti-HBs (формируется при адаптации иммунитета к микроорганизму). Вирус гепатита Д идентифицируется на основании Anti-HDIgM, суммарных Anti-HD и РНК этого вируса. Главный маркер гепатита С — Anti-HCV, второй – РНК вируса гепатита С.
Функции печени оцениваются на основании биохимического анализа, а точнее, определении концентрации АЛТ и АСТ (аминотрансферазы), билирубина (желчного пигмента), щелочной фосфатазы. На фоне хронического гепатита их количество резко увеличивается. Поражение клеток печени приводит к резкому снижению концентрации альбуминов в крови и значительному увеличению глобулинов.
Инструментальная диагностика
УЗИ органов брюшной полости – безболезненный и безопасный способ диагностики. Он позволяет определить размеры внутренних органов, а также выявить произошедшие изменения. Самый точный метод исследования – биопсия печени, она позволяет определить форму и стадию патологии, а также подобрать наиболее эффективный метод терапии. На сновании результатов можно судить о степени распространенности процесса и тяжести, а также о вероятном исходе.
Лечение хронического гепатита
Лечение преследует цель устранения причины возникновения патологии, купирования симптомов и улучшения общего состояния. Терапия должна быть комплексной. Большинству пациентов назначают базисный курс, направленный на снижение нагрузки на печень. Всем больным с хроническим гепатитом необходимо сократить физические нагрузки, им показан малоактивный образ жизни, полупостельный режим, минимальное количество лекарственных препаратов, а также полноценная диета, обогащенная белками, витаминами, минералами (диета № 5). Необходимо исключить жирные, жареные, копченые, консервированные продукты, пряности, крепкие напитки (чай и кофе), а также алкоголь.
Медикаментозная терапия
При возникновении запоров показаны мягкие слабительные средства, для улучшения пищеварения – ферментные препараты без содержания желчи. Для защиты клеток печени и ускорения процессов восстановления назначают гепатопротекторы. Их следует принимать до 2-3 месяцев, желательно повторять курс приема таких лекарств несколько раз в год. При выраженном астеновегетативном синдроме используют поливитамины, природные адаптогены. Нередко применяют витамины в инъекциях: В1, В6, В12.
Интерферонотерапия
Вирусные хронические гепатиты плохо поддаются терапии, большую роль играют иммуномодуляторы, которые косвенно воздействуют на микроорганизмы, активизируя иммунитет пациента. Использовать самостоятельно эти медикаменты запрещено, так как они обладают противопоказаниями и особенностями.
Особое место среди таких препаратов занимают интерфероны. Их назначают в виде внутримышечных или подкожных инъекций до 3 раз в неделю; при этом возможно повышение температуры тела, поэтому перед инъекцией необходим прием жаропонижающих средств. Положительный результат после лечения интерфероном наблюдается в 25 % случаев хронических гепатитов. В детском возрасте эта группа препаратов используется в виде ректальных свечей. Если позволяет состояние пациента, проводят интенсивную терапию: применяют препараты интерферона и противовирусные средства в больших дозировках, например, комбинируют интерферон вместе с рибавирином и ремантадином (особенно при гепатите С).
Постоянный поиск новых лекарственных препаратов привел к разработке пегилированных интерферонов, в которых молекула интерферона соединена с полиэтиленгликолем. Благодаря этому лекарство может дольше находиться в организме и длительно бороться с вирусами. Такие медикаменты высокоэффективны, они позволяют сократить частоту их приема и продлить период ремиссии хронического гепатита.
Дезинтоксикационная терапия
Если хронический гепатит вызван интоксикацией, то следует провести дезинтоксикационную терапию, а также исключить проникновение токсинов в кровь (отменить лекарственный препарат, алкоголь, уйти с химического производства и т. п.).
Терапия аутоиммунного гепатита
Аутоиммунный хронический гепатит лечится глюкокортикоидами в комбинации с азатиоприном. Гормональные средства принимают внутрь, после наступления эффекта их дозу понижают до минимально допустимой. При отсутствии результатов назначают пересадку печени.
Профилактика и прогноз
Прогноз хронического гепатита зависит от вида болезни. Лекарственные формы практически полностью излечиваются, аутоиммунные также хорошо поддаются терапии, вирусные редко разрешаются, чаще всего они трансформируются в цирроз печени. Совмещение нескольких возбудителей, например, вируса гепатита В и Д, вызывает развитие наиболее тяжелой формы заболевания, которая быстро прогрессирует. Отсутствие адекватной терапии в 70% случаев приводит к циррозу печени.
Больные и носители вирусов гепатита не представляют большой опасности для окружающих, так как заражение воздушно-капельным и бытовым путем исключается. Заразиться можно только после контакта с кровью или другими биологическими жидкостями. Чтобы снизить риск развития патологии, нужно использовать барьерную контрацепцию во время полового акта, не брать чужие предметы гигиены. Для экстренной профилактики гепатита В в первые сутки после возможного заражения применяют человеческий иммуноглобулин. Также показана вакцинация против гепатита В. Специфическая профилактика других форм этой патологии не разработана.
Источник

