Экстренная профилактика вирусного гепатита в и вич
ВИЧ-инфекция и вирусные гепатиты В и С представляют собой серьезную социальную и медицинскую проблему, это связано с тем, что такие патологии могут приводить к стойкой утрате трудоспособности, а также требуют проведения лечения на протяжении длительного времени. При этом такие патологии ведут к возникновению угрозы для жизни.
ВИЧ-инфекция и гемоконтактные (парентеральные) вирусные гепатиты В и С принадлежат к категории хронических патологий. Указанные патологии завершаются развитием синдрома приобретенного иммунодефицита и гепатоцеллюлярной карциномы. Гепатовирусы В и С поражают паренхиму печени, что ведет к нарушению функционирования железы.
По этой причине профилактика гепатитов и ВИЧ представляет серьезную проблему, которая решается на государственном уровне.
Прежде чем ознакомиться со способами и методами проведения профилактики вирусных гепатитов и ВИЧ инфекции следует изучить способы распространения патологий.
Группы риска и способы заражения гепатовирусами и ВИЧ
К числу наиболее опасных с точки зрения распространения инфекции биологических жидкостей относятся кровь, сперма, вагинальный секрет и слюна.
Вирусы выявляются в цереброспинальной, перикардиальной, синовиальной, плевральной, перитонеальной, амниотической и других биологических жидкостях. Препараты крови также в очень редких случаях могут являться источниками распространения вирусных частиц.
Передача вирусной инфекции может осуществляться при проникновении в кровь любой из указанных жидкостей при повреждении кожных покровов или через слизистые, помимо этого инфицирование может происходить при попадании брызг биологических жидкостей на конъюнктиву глаз.
Основные группы риска заражения гепатовирусами и ВИЧ являются:
- лица, ведущие беспорядочную половую жизнь;
- люди, проживающие совместно с инфицированным человеком;
- лица, осуществляющие половые контакты с инфицированными партнерами;
- наркоманы, использующие инъекционные формы наркотических средств;
- дети, рожденные от инфицированных матерей;
- гомосексуалисты;
- больные, получающие переливание крови;
- медицинские работники, которые в процессе трудовой деятельности контактируют с инфицированными больными или контактирующие с биологическими жидкостями, полученными от инфицированных пациентов.
Существует три основных пути распространения инфекции:
- Контактный.
- Вертикальный – передача вируса от матери к ребенку в период беременности, кормления грудью или в момент родоразрешения.
- Парентеральный при проведении хирургических манипуляций, переливаний крови, а также при контакте поврежденных слизистых и кожных покровов.
Одной из наиболее высоких вероятностей заражения инфекциями существует у медицинских работников. Вероятность инфицирования разными типами гепатовирусами является неодинаковой. Принято считать, что вероятность заражения вирусом С ниже, по сравнению с гепатитом В. Это связано с тем, что для развития инфекции, вызванной гепатовирусом С, требуется проникновение в организм большего количества вирусов по сравнению с вирусом В.
Наиболее подвержены инфицированию медицинские работники, оказывающие помощь ВИЧ-инфицированным и больным, имеющим инфекцию гепатовирусами. Поэтому инфекцию можно считать профессиональным заболеванием у работников таких учреждений.
Такими медработниками являются:
- средний медицинский персонал – процедурные медицинские сестры.
- Оперирующие хирурги и операционные сестры в стационаре медучреждения.
- Акушеры-гинекологи.
- Патологоанатомы.
На вероятность заражения инфекцией оказывает влияние целый ряд факторов, наиболее распространенные среди них следующие:
- степень нарушения целостности кожного покрова;
- стадия ВИЧ-инфекции у больного;
- получение больным антиретровирусной терапии;
- присутствие в организме больного резистентных штаммов ВИЧ.
Вероятность заражения повышается при уколе иглой в вену, чем при осуществлении внутримышечного укола.
Симптоматика, при которой требуется проведение профилактики
Профилактика требуется при выявлении в организме ломоты в суставах, постоянной слабости, головных болей, появляющихся регулярно, возникновение постоянных позывов к рвоте и приступов тошноты, а также болезненных ощущений в области живота, зуда и высыпаний на кожных покровах.
Профилактика парентеральных гепатитов и ВИЧ инфекции назначается при получении плохих показателей анализа крови на наличие антител к вирусной инфекции.
Меры профилактики передачи парентеральных гепатитов и ВИЧ инфекции применяются при выявлении у пациента потемнения мочи, осветление каловых масс и пожелтение склеры глаз и кожного покрова.
Проведение экстренной профилактики гепатита и ВИЧ требуется при развитии воспалительного процесса до последней стадии, для которой характерно наличие следующих симптомов:
- От легких повреждений и надавливаний происходит формирование синяков на кожном покрове.
- В брюшине фиксируется формирование водянистых образований.
- Отечность нижних конечностей.
Помимо этого симптомом прогрессирования патологии может являться полное нарушение режима сна.
Типы применяемой профилактики
Для предупреждения распространения инфекции применяются два вида профилактики заражения – специфическая и неспецифическая.
В свою очередь специфические профилактические мероприятия можно разделить на плановые и экстренные. Плановые мероприятия осуществляются в соответствии с приказом министерства здравоохранения.
Плановая вакцинация является обязательной процедурой осуществляемой в любой больнице и медицинской организации для предупреждения распространения вирусных гепатитов и СПИДа.
Специфическая плановая вакцинация
Плановая вакцинация является обязательной процедурой для всех студентов, обучающихся в учебных учреждениях медицинского направления.
Вакцинирование осуществляется в амбулаторных условиях при помощи использования иммуногглобулина, имеющего высокую концентрацию антител к HBV и специально разработанной вакцины.
Применение специальной вакцины позволяет создать у человека защитный барьер способный защищать на протяжении длительного периода времени и не влияет на состояние организма.
Заболеть после проведения вакцинации невозможно, это обеспечивается отсутствием ядра вируса в составе сыворотки, поэтому передачи вирусной ДНК не происходит.
Специфическую профилактику проводят в три этапа, главным требованием при проведении процедур является соблюдение временного интервала между этапами. Общая схема, являющаяся наиболее распространенной, предполагает второе введение вакцины через месяц после первого, а третье спустя 6 месяцев. Вакцинация считается полностью законченной только после получения последней дозы вакцины.
Неспецифическая профилактика инфицирования гепатовирусами и ВИЧ
Неспецифическая профилактика инфицирования представляет собой соблюдение санитарных и эпидемиологических норма и правил при осуществлении трудовой деятельности и общения в быту.
Основной мерой предупреждения распространения инфекционного процесса является использование при манипуляциях одноразовых инструментов.
Помимо этого всем людям, относящимся к группам риска, рекомендуется периодически проводить обследование на наличие в организме маркеров, свидетельствующих о наличии инфекционного процесса.
При осуществлении работ следует обязательно проводить качественную дезинфекцию и стерилизацию инструментов, а также поверхностей и материалов в соответствии с требованиями СанПиНа. В процессе проведения плановой дезинфекции следует строго соблюдать ее режим и технологию.
Медицинскому персоналу предписывается после каждого пациента проводить качественное мытье рук и смену перчаток. Применение в процессе трудовой деятельности защитных очков и влагоотталкивающего халата обеспечивает максимальную безопасность и предупреждает распространение инфекционного процесса.
Осуществление экстренной профилактики
В том случае если произошло инфицирование, требуется проведение экстренной профилактики парентеральных гепатитов и ВИЧ.
Даже в том случае, если ранее проводилась вакцинация, вероятность заражения является достаточно высокой.
В течение двух суток после непосредственного контакта с инфекцией требуется сдать все требуемые анализы на определение вируса в организме и провести вакцинирование, состоящее из трех этапов.
Первый этап вакцинации проводится сразу после выявления наличия вируса, второй осуществляется спустя одну неделю, третий через три недели после контакта с инфекцией.
Обязательным условием успешного проведения процедуры является повторное вакцинирование через год. Вывод об успешности проведенной экстренной вакцинации можно сделать только после проведения ревакцинации по результатам проведенных анализов на наличие антигенов к вирусу.
Проведение экстренной вакцинации у людей, у которых был близкий половой контакт с зараженным человеком или если инфекция проникла через повреждения кожного покрова, осуществляется в течение 48 часов после предполагаемого контакта.
Вакцинация проводится при помощи той же вакцины что и плановая прививка, но по другой схеме.
Не следует недооценивать комплексное воздействие на организм гепатовирусов и СПИДа. В том случае, если у больного на фоне ослабления иммунных функций проявляется воспалительный процесс в печени, спровоцированный гепатовирусами В и С, то следует строго соблюдать все указания врача в отношении проведения терапевтических мероприятий.
Совместное наличие этих патологий в организме значительно осложняет процесс проведения терапевтических мероприятий, а профилактические меры, направленные против парентеральных форм гепатита и ВИЧ-инфекции не дают ожидаемого лечебного эффекта.
Больному следует помнить о том, что воспаление печени является излечимой патологией, а наличие в организме СПИДа при проведении правильных и эффективных терапевтических действий не мешает жить человеку на протяжении длительного времени.
Профилактика профзаражения гепатовирусами и ВИЧ-инфекцией у медработников
Сотрудники медицинских учреждений находятся в группе риска по распространению инфекций.
Малейший порез или повреждение кожного покрова, попадание биологических жидкостей больного на поврежденную поверхность тела может спровоцировать проникновение инфекции в организм.
Наиболее часто от инфекционного заражения страдают работники клинических лабораторий, гинекологи, стоматологи, хирурги и урологи.
Для предупреждения возможного инфицирования и профилактики возникновения профзаболеваний следует выполнять следующие правила:
- В работе должны использоваться только одноразовые материалы.
- Требуется проводить регулярный контроль наличия в крови антител к вирусной инфекции.
- Следует осуществлять качественную стерилизацию применяемого инструментария и обработку рабочих поверхностей в медицинских учреждениях. Также следует качественно стерилизовать скальпели, ножницы и иной инструментарий многоразового применения, это связано с тем, что эти предметы могут являться отличными переносчиками гепатовирусов и ВИЧ.
- При проведении дезинфекции следует строго соблюдать правила приготовления растворов и график проведения процедур.
Если имеется контакты с пациентами из групп риска, например, осужденными или с людьми нетрадиционной ориентации, то требуется проведение сбора анамнеза и сдача специальных анализов на выявление наличия в организме антител к вирусной инфекции.
Постконтактное наблюдение за пострадавшим
Человек после аварийного контакта с инфицированным объектом должен находиться под наблюдением на протяжении 12 месяцев.
Лабораторные исследования на наличие антител в крови при выявлении аварийной ситуации проводится через три, шесть и двенадцать месяцев.
Пострадавший предупреждается о необходимости на протяжении всего этого срока соблюдать меры предосторожности для предупреждения возможной передачи инфекции другим лицам.
Основным способом защиты здоровья медицинских работников при аварийном контакте с риском распространения инфекционного процесса являются профилактические меры, включающие использование антиретровирусных средств.
В случае аварийного контакта с инфицированным человеком рекомендуется:
- В случае появления повреждения кожного покрова и появления кровотечения его следует останавливать только по истечении нескольких секунд. В том случае если кровотечение отсутствует нужно выдавить кровь и кожу обработать 70% раствором спирта и 5% раствором йода.
- При попадании инфицированного материала на кожные покровы лица и другие открытые участки требуется вымыть кожный покров с мылом и протереть кожу 70% спиртом. Глаза следует обработать путем промывания 0,01% раствором перманганата калия. В случае попадания зараженного материала в ротовую полость ее нужно прополоскать 70% раствором спирта и при этом глотать спирт запрещено.
После проведения первичной обработки осуществляется химиопрофилактика антиретровирусными средствами. Такими препаратами являются Эфавиренз, Зидовудин и Ламивудин.
Помимо этого может применяться любая схема высокоактивной антиретровирусной терапии с применением других средств, в зависимости от обеспеченности ими медицинского учреждения.
Источник
Здравствуйте!
Менее 40 лет прошло с того момента, когда впервые заговорили про вирусный иммунодефицит. Тридцать с небольшим лет назад выявили возбудителя гепатита С. Лишь вирус гепатита В известен с 1964 года. Из всех опасных парентеральных инфекций лишь к нему разработана и внедрена вакцина. Вот почему в настоящее время многие хотят знать что значит экстренная профилактика ВИЧ и гепатита.
Как защитить себя
В каких случаях она проводится?. Какие показания для ее осуществления? Данные инфекционные заболевания опасны тем, что протекают длительно, вызывают не обратимые изменения в организме, которые могут привести к быстрому летальному исходу. Рассмотрим отдельно каждую инфекцию.
Вирусный гепатит В
Начнем с гепатита В.Данное заболевание проявляется поражением печени, возможна хронизация процесса, с перспективным развитием цирроза печени или первичного рака печени.Передается при попадании вируса в кровь.
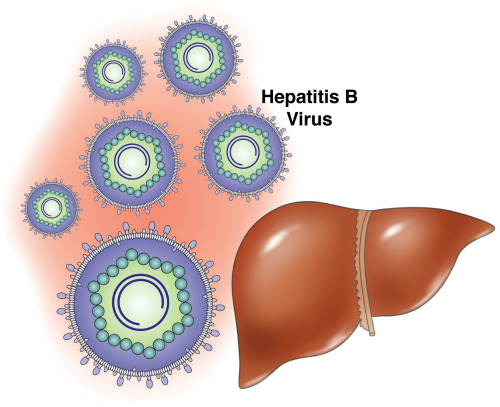
В большом количестве вирус содержится в крови и выделениях половых органов. Передача возможна при контакте через режуще-колющие инструменты и при половом акте. Профилактика основная проводится путем введения вакцины. Если вакцинация не проводилась, то при подозрении на инфицирование необходимо не позднее 48 часов после возможного проникновения вируса. Ввести иммуноглобулин и вакцину. Повторное введение вакцины следует делать через 1-2-6 месяцев. Таким образом получается введение препарата в следующие сроки: при обращении, затем через месяц, потом через два и последний раз через пол года. Если проводилась плановая вакцинация надо проверить напряженность иммунитета. При концентрации антител к HBSAg более 10 МЕ ничего не проводится.
Вирусный гепатит С
Экстренная профилактика гепатита С не предусматривает специфического применения препаратов. Вакцина в настоящее время в стадии разработки. Других экстренных мер эффективного воздействия, противовирусных препаратов нет. В данной ситуации необходимо не допускать возможности проникновения вируса. Соблюдать элементарные правила поведения при контакте с носителем данного вируса. При высокой вирусной нагрузке, возможно выделение его не только через кровь и выделения половых органов, но и пот и слюну.
ВИЧ инфекция
Специфическая экстренная профилактика ВИЧ инфекции проводится с применением антиретровирусных препаратов.
Начата она должна быть не позднее 72 часов после возможного заражения. Применяются различные схемы, проводится прием препаратов , обладающих разными механизмами воздействия на вирус.Профилактика проводится в течение 4 недель. Лекарства обладают серьезными побочными свойствами, часто плохо переносятся. Поэтому прием их должен осуществляться при постоянном контроле медицинских работников.
Основные правила не специфической экстренной профилактики
При случайном проколе кожи иглой после иньекции инфицированного, необходимо снять перчатки, выдавить кровь.
Вымыть руки под проточной водой с мылом. Протереть руки 70 градусным спиртом, место прокола залить 5% йодом. Тоже самое надо сделать, если произошел подобный казус в любом другом месте, например, игла отскочила и поранила ногу или живот. Конечно это встречается гораздо реже,но все возможно.Если выделения зараженного попали в глаз, надо промыть водой, затем обработать 1% борной кислотой. Если в нос, то сначала промыть нос водой, затем закапать 1% протаргол. При попадании на слизистую полости рта, прополоскать водой, а затем 70 градусным спиртом.
При возникшем не защищенном половом контакте с возможным носителем данных вирусов. Необходимо промыть половые органы с мылом, затем обработать мирамистином и обратиться к медицинским работникам для проведения медикаментозной профилактики.
Когда и кому проводится
В каких случаях проводится профилактика:
- Половой контакт с неизвестным по данным инфекциям партнером.
- Использование шприцев повторно после другого человека( особенно среди наркоманов).
- Случайный порез или прокол при медицинских манипуляциях с положительным по данным инфекциям пациентом или с неизвестным вирусным статусом.

Показания для проведения экстренной профилактики:
- случайная половая связь;
- изнасилование;
- не традиционные способы половой жизни с травматизацией слизистой оболочки;
- получение ранения при уходе за больным одним из указанных недугов;
- нарушение целостности кожного покрова при медицинских манипуляциях, если присутствует вирус или статус не известен;
- хочу предупредить о важности соблюдения мер безопасности с работой с кровью и выделениями больных ВИЧ инфекцией и гепатитами. При возникновении чрезвычайных ситуаций в лабораториях, когда происходит нарушение целостности посуды и возможно попадание частиц обследуемого материала.
Надо помнить о тяжелых последствиях данных заболеваний.
При возможном инфицировании обращайтесь в медицинские учреждения. Сделать это надо в первые двое суток.
До свидания!
Источник
Гепатит и ВИЧ — серьезные инфекционные заболевания, которые могут привести к тяжелым последствиям для здоровья. Для снижения риска инфицирования нужно придерживаться простых правил, в первую очередь избегать контакта с кровью, слюной и выделениями незнакомых людей, но для медработников это крайне сложно.
Они постоянно имеют дело с биологическими жидкостями больных, и любая ошибка может привести к их попаданию на кожу или слизистые оболочки. В ситуациях, когда это произошло, персоналу необходима экстренная профилактика парентеральных гепатитов и ВИЧ-инфекции.
Меры экстренной профилактики парентеральных вирусных гепатитов и ВИЧ-инфекции
Чаще всего заражение медицинского персонала происходит в случаях несоблюдения правил техники безопасности, при работе с острыми инструментами и биологическим материалом:
- манипуляции с иглами и биоматериалом, выполняющиеся голыми руками;
- оставление на рабочем месте незащищенных игл, скальпелей и других инструментов;
- неправильная утилизация использованных средств;
- вынос острых медицинских предметов в прокалываемой таре;
- отсутствие защитных масок, халатов, щитков и очков при обработке ран или слизистых оболочек.
Особую опасность кровь, слюна и другие выделения больных, представляют для медицинских работников имеющих порезы, микротрещины или дерматологические заболевания. В этом случае персоналу нужно исключить прямые контакты с пациентами и использованными инструментами до тех пор, пока ткани полностью не заживут.
Если попадание биоматериала на кожу или слизистые оболочки персонала все же произошло, необходимо следовать приказу Министерства здравоохранения, касающиеся экстренной профилактики возможного заражения.
 Они включают обработку пораженных мест антисептиками и использование профилактических лекарств, способных остановить размножение вируса в организме.
Они включают обработку пораженных мест антисептиками и использование профилактических лекарств, способных остановить размножение вируса в организме.
Мероприятия, проводящиеся для профилактики заболеваний, зависят от степени риска заражения. Глубокое повреждение кожи с сильным кровотечением, означает высокую вероятность инфицирования, а попадание биоматериала на кожу при отсутствии ран и повреждений— считается минимальным риском.
Всех необследованных пациентов необходимо воспринимать как потенциальный источник заражения гепатитом, СПИДом и т.д. вне зависимости от их социального статуса или внешнего вида, и при работе проявлять осторожность и использовать средства индивидуальной защиты.
Алгоритм действий в случае аварийной ситуации
Алгоритм действий при случайном контакте зависит от обстоятельств ситуации, но меры должны быть неотложными, так как малейшее промедление может стоить медперсоналу здоровья:
- при порезах или уколах потенциально зараженными предметами, нужно выдавить из раны как можно больше крови, после чего вымыть рану с мылом под проточной водой, обработать спиртовым раствором и смазать йодом. Те же самые действия нужно выполнить в случае попадания биологических жидкостей потенциально зараженного пациента на кожные покровы;
- если кровь, слюна или другие выделения попали на слизистые оболочки глаз, их следует промыть раствором борной кислоты (1%), а слизистую носа — однопроцентным раствором протаргола;
- в случае попадания биоматериала в ротовую полость, ее нужно прополоскать спиртом (70%), марганцовокислым калием (0,05%) или борной кислотой (1%).
При высоком риске заражения в течение нескольких часов после инцидента, нужно начать постконтактную терапию — прием лекарственных препаратов, которые предупреждают размножение вирусов ВИЧ-инфекции.
Особенности применения антиретровирусных препаратов
Антиретровирусные препараты представляют собой средства, которые используются для терапии и профилактики СПИДа. Они не способны полностью излечить болезнь или предупредить заражение, но замедляют развитие симптомов и защищают иммунную систему.
Чаще всего в целях экстренной профилактики используется:

- Азидотимидин (Ретровир);
- Ламивудин (Эливир);
- Ритонавир;
- Комбивир.
При наличии противопоказаний возможно применение других лекарств.
Препараты необходимо использовать в соответствии с инструкцией, четко соблюдать режим терапии и прием лекарств через равные промежутки времени, не пропускать дозу и не менять ее. Антиретровирусные средства обладают побочными эффектами, и чаще всего вызывают нарушение работы ЖКТ (диарея, тошнота, рвота), но при серьезном ухудшении самочувствия, следует как можно скорее обратиться к лечащему врачу и заменить медикамент.
Медицинские работники, которые подверглись риску заражения и прошли постконтактную терапию, должны пребывать под наблюдением не менее 12 месяцев и регулярно сдавать анализы крови.
 Антиретровирусная профилактическая терапия проводится только при высоком риске заражения — если на поврежденные кожные покровы или слизистые оболочки медработника попала кровь человека с подтвержденным диагнозом ВИЧ или СПИД.
Антиретровирусная профилактическая терапия проводится только при высоком риске заражения — если на поврежденные кожные покровы или слизистые оболочки медработника попала кровь человека с подтвержденным диагнозом ВИЧ или СПИД.
В случаях, когда отрицательный иммунный статус больного известен, прием специальных препаратов не требуется. Лекарственная профилактика гепатита необходима только невакцинированным медицинским работникам — для этого применяются уколы специфического иммуноглобулина и вакцины против гепатита В.
Чтобы убедиться в отсутствии риска заражения, привитому персоналу проводят анализы крови для определения концентрации антител.
Использовать антиретровирусные препараты самостоятельно категорически не рекомендуется. Они не могут служить стопроцентной гарантией защиты от заражения, имеют противопоказания, побочные эффекты и могут использоваться только по назначению врача.
Укладка для экстренной профилактики гепатитов и ВИЧ
Для экстренной профилактики тяжелых инфекционных заболеваний, у медицинского персонала должна быть аптечка «Анти-СПИД», укомплектованная соответствующим образом:
- этиловый спирт 70%;
- раствор йода 5%;
- борная кислота 1%;
- протаргол 1%;
- марганцовокислый калий, навески по 50 мг;
- дистиллированная вода;
- дезинфицирующий раствор;
- марлевые и ватные тампоны;
- стеклянные пипетки;
- антисептический пластырь и лейкопластырь;
- металлические ножницы;
- туалетное мыло;
- напальчники;
- промаркированный металлический ящик;
- антиретровирусные препараты (Азидотимидин, Эливир, Калетра, Комбивир).
Запас профилактических препаратов должен храниться с таким расчетом, чтобы применение можно было начать на протяжении первых двух часов после инцидента, но не позже 72 часов.
Запас лекарственных средств нужно постоянно проверять и менять те, у которых истек срок годности.
О мерах экстренной профилактики гепатита и СПИДа нужно помнить всем медицинским работникам, которые подвергаются повышенному риску заражения. От своевременности и правильности действий при контакте с потенциально опасными биологическими жидкостями зависит здоровье, а иногда и жизнь персонала.
Источник


