Как жить с токсическим гепатитом
Гепатит может проявляться в острой или хронической формах. Острая форма наиболее часто возникает как следствие отравления ядами, лекарствами и т.д. Хроническая форма гепатита может быть следствием длительного воздействия токсических веществ (алкоголя, некоторых лекарств и др.), развиваться на фоне острого вирусного гепатита либо возникать, как следствие аутоиммунных заболеваний.
К формам гепатита, которые не передаются вирусами, относятся токсический, лучевой гепатит и воспаления печени, связанные с нарушениями работы иммунной системы.
Токсические гепатиты возникают в результате острого или хронического отравления организма различными ядовитыми веществами и некоторыми лекарствами. Особенно тяжелую форму воспаления печени вызывает отравление токсинами бледной поганки, четыреххлористым углеродом, белым фосфором и промышленными ядами.
Наиболее часто токсический гепатит возникает на фоне приема таких лекарственных препаратов, как аллопуринол, ибупрофен, тетрациклин, гормональных контрацептивов, изониазида, галотана, метилдопы и некоторых других фармацевтических средств. Чувствительность печени к лекарствам индивидуальна для каждого человека, но в общем случае можно сказать, что токсический гепатит может быть вызван практически любыми препаратами.
Воспаление печени может быть следствием аутоимунных заболеваний. Группу риска для аутоиммунного гепатита составляют женщины. В среднем на 100 000 населения аутоиммунной формой гепатита заболевает от 15 до 20 человек. Этот вид воспаления печени развивается из-за нарушений работы иммунной системы, когда в организме человека начинают вырабатываться антитела, разрушающие ткани печени. Обычно при аутоиммунном гепатите поражается не только печень, но и другие внутренние органы — щитовидная железа, слюнные железы, поджелудочная железа.
Гепатиты А, B, C, D, E и F имеют вирусную этиологию и могут передаваться от человека к человеку. Самые известные из вирусных гепатитов — гепатит А и гепатит С. Гепатит А передается РНК-вирусами и ведет к разрушению клеток печени. Гепатит С вызывается HCV вирусом и передается во время контакта с кровью зараженного человека. В настоящее время от него не существует вакцины.
Генеральная уборка организма: как избавиться от шлаков и токсинов с минимальными затратами
Сил радоваться жизни совсем не осталось? Лицо приобрело устало-землистый оттенок? Настроение меняется, как дуновение майского.
Как передаётся гепатит А
Гепатит А — это заболевание печени, вызываемая вирусом РНК из семьи пикорнавирусов, куда так же входят полиовирусы и риновирусы.
Ежегодно во Франции выявляется от 10 до 30 000 случаев заболевания.
Гепатит А передается преимущественно через зараженную воду или продукты питания, загрязненные фекалиями, содержащими вирус. Поскольку вирус обнаруживается в кале больных. Несоблюдение правил гигиены или неблагоприятные санитарные условия (загрязненная вода и т.д.) способствуют распространению заболевания.
Некоторые страны, а именно страны Восточной Европы, Африки, Азии, Южной Америки, в большей степени подвержены риску заболевания.
Основные меры профилактики: тщательно мыть руки перед приготовлением пищи, не употреблять воду неизвестного происхождения, отдавая предпочтение минеральной или бутилированной воде.
Инфекционный период практически совпадает с инкубационным периодом. Т.к. симптомы отсутствуют, пациент не знает, что он инфицирован.
Заболевание может передаваться половым путем или через инъекцию. Но основной способ заражения — через грязные руки.
После попадания вируса гепатита А в организм, начинается инкубационный период, длящийся от 2 до 4 недель, в течение которого инфицированный является потенциальным разносчиком болезни. Далее, в 90% случаев гепатит протекает бессимптомно, т.е. незамеченным! У оставшихся 10 % наблюдается: жар, боли в печени, зуд, тошнота, рвота, пожелтение кожи и утомляемость. Пожелтение кожи, желтуха, может длиться до 1 месяца.
На основании описанных выше симптомов врач пропальпирует вашу печень, чтобы убедиться, что она поражена. На этой стадии проводят диагностику на наличие гепатита. Опрос позволяет врачу определить тип гепатита: вирусный, медикаментозный, алкогольный и т.д. После этого больному надо пройти дополнительные обследования, которые позволят точно определить, что речь идет именно о гепатите А.
Дополнительные анализы и обследования. В первую очередь врач проводит анализ на наличие в крови признаков, свидетельствующих о поражении печени: трансаминаза и билирубин. Так же назначается серологическое исследование, т.е. изучение состава крови на наличие в нем особых антител, свойственных основным видам гепатита. Эти антитела служат одним из средств защиты организма от вируса, они присутствуют только в случае заболевания, но обнаруживаются относительно поздно после заражения (примерно через 3-4 недели).
Развитие болезни. В большинстве случаев гепатит А проходит естественным путем без осложнений. Случаев развития гепатита в хроническое заболевания не зафиксировано.
Не следует путать гепатит А с другими видами гепатита.
Лечение. В связи с тем, что процесс выздоровления происходит естественно, никакого специфического лечения не требуется. На начальном этапе болезни во время ее острой стадии единственные необходимые меры лечения — это отдых, отказ от приема некоторых медикаментов и отказ от всех алкогольных напитков. В случае протекания болезни в тяжелой форме необходима госпитализация и симптоматическое лечение.
Практические советы и полезная информация. Существует вакцина против гепатита А. Вакцинация обеспечивает стойкий иммунитет к заболеванию на период до 10 лет. Вакцинацию рекомендуется делать путешественникам, отправляющимся в эндемическую зону. В случае постоянного контакта с больным вакцинация малоэффективна, т.к. после того, как гепатит обнаружен, инфекционный этап уже закончен.
Гепатит – возможно ли заражение при поцелуе?
Инфицированный человек нередко узнает о болезни случайно.
При сильной иммунной системе и незначительном количестве агента можно рассчитывать на полное выздоровление, но в большинстве случаев течение его хроническое.
Способ передачи вируса гематогенный, а значит, все манипуляции с кровью больного и попадание ее в кровоток здорового человека несут угрозу инфицирования. Ранее положительные реакции выявлялись при переливании крови, сейчас приняты меры по предотвращению ситуации, перед ее сдачей проводится тест на наличие вируса.
- экстренное переливание крови. Риск увеличивается, когда переливание проводится экстренно, и анализы взять не успевают;
- опасность представляют острые предметы, которыми можно нанести себе травму: ножницы, бритва;
- использование одной иглой несколькими людьми;
- посещение салонов с целью нанесения татуировок, прокалывания ушей пирсинга, обработки ногтей;
- роды. Во время родов инфекция может передаться от матери ребенку, когда кожные покровы младенца повреждены.
Вирус С способен существовать во внешней среде при умеренных температурах от нескольких часов до нескольких дней.
Обнаружен он в сперме, а также менструальной крови. Но количество его незначительно, поэтому половой вариант передачи возможен, но редок (около 5%), обычно это происходит, если на половых органах больного есть повреждения, выделяющие кровь, а у партнера тоже присутствуют ранки.
Риск увеличивается, когда люди практикуют анальный и нетрадиционный секс, постоянно меняют половых партнеров.
Многие наши читатели для лечения и чистки печени активно применяют широко известную методику на основе натуральных ингредиентов, открытую Еленой Малышевой. Советуем обязательно ознакомиться.
Вирус С в слюне инфицированного человека присутствует, но концентрация его там ничтожна и недостаточна для возбуждения заболевания, обычно этим способом он не передается. Официальная статистика не обладает данными, но это не значит, что такая возможность исключена.
- когда на губах или в полости рта имеются ранки, они должны быть у обоих партнеров, так как передается инфекция через кровь:
- опасность существует, когда у здорового партнера в желудке есть повреждения: язва или незажившие послеоперационные швы.
к оглавлению ↑
Как избежать инфицирования?
Если выяснилось, что в семье появился носитель инфекции типа В или С, – это не повод отворачиваться от человека, изолировать его от общества. Заразиться невозможно:
- воздушно-капельным путем:
- через посуду;
- через предметы обихода;
- при прикосновении к здоровой коже.
Прежде всего, меры безопасности должен соблюдать сам больной, чтобы случайно не передать вирус близким. Зараженному человеку следует:
- следить за своим здоровьем, начать лечение заболевания;
- ухаживать за полостью рта;
- своевременно залечивать повреждения кожи и слизистой;
- использовать повязку или лейкопластырь, если произошло нарушение целостности кожных покровов с выделением крови;
- воздержаться от контактирования с предметами ребенка (например, облизывать соску и ложку малыша, жевать ему пищу);
- иметь личные предметы гигиены, такие как бритва или станок, маникюрный набор, эпилятор, зубная щетка, ведь они потенциально могут угрожать родным.
Здоровым людям тоже стоит принять шаги по предотвращению инфицирования:
- оказывать первую помощь можно только в перчатках;
- свести к минимуму количество половых партнеров;
- использовать презервативы;
- провести вакцинацию.
Необходимо помнить, что по внешнему виду человека нельзя понять, болен он гепатитом или нет. Неразборчивость в связях иногда приводит к печальному результату.
Если же заболел близкий человек, соблюдение контрмер, внимание к его состоянию, своевременное лечение позволят избежать заражения и принять активное участие в его выздоровлении.
Источники: https://www.kakprosto.ru/kak-887150-kakoy-gepatit-ne-peredaetsya, https://rusadvice.org/medicine/diseases/kak_peredaetsya_gepatit_a.html, https://vsepropechen.ru/bolezni/gepatit/terapiya-02/peredaetsya-li-gepatit-cherez-poceluj.html
Комментариев пока нет!
Source: www.luchshijlekar.ru
Читайте также
Вид:


Источник
Токсический гепатит – это заболевание, возникающее при воздействии на организм ядов (токсичных веществ) различного происхождения. Выделяют острый и хронический токсический гепатит.
Так, острый гепатит развивается при попадании в организм человека большой дозы вредного вещества однократно либо в течение небольшого периода времени.
Такая форма характеризуется быстрой и массивной гибелью гепатоцитов с развитием симптомов уже через несколько дней.
При хроническом токсическом гепатите яды оказывают свое вредное воздействие на печень путем их систематического попадания в организм в течение длительного времени (обычно несколько лет или даже десятков лет). Концентрации токсинов при этом могут быть небольшими, однако в результате эффекта накопления они неминуемо ведут к воспалению и некрозу (гибели) ткани печени.
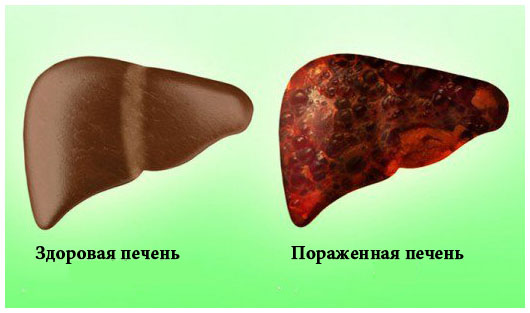
Причины заболевания
Контакт с токсичными веществами может происходить в результате случайного попадания, преднамеренного использования или профессионального воздействия.
Итак, токсический гепатит включает следующие группы причин:
1. Воздействие лекарственных средств
Зачастую пациент может превысить рекомендуемую дозу и выйти за пределы лечебного действия препарата. В этом случае он станет токсичным для организма в целом и для печени в частности. Наибольшую опасность представляют следующие группы лекарств:
- противотуберкулезные средства (фтивазид, рифампицин);
- жаропонижающие (парацетамол, ибуклин);
- противосудорожные лекарства (фенобарбитал);
- противовирусные (интерфероны);
- сульфаниламиды (сульфадиметоксин);
- цитостатики (циклофосфамид).
2. Чрезмерное употребление алкоголя
При систематическом употреблении спиртных напитков происходит негативное влияние на печень с развитием алиментарно-токсического гепатита. В пересчете на чистый спирт мужчинам не рекомендуется употреблять более 30-40 г, а женщинам – 20-30 г в сутки. Отрицательное воздействие происходит в результате того, что весь принятый алкоголь метаболизируется через печень.
В результате биохимических превращений в ней образуется токсичное вещество ацетальдегид, которое непосредственно разрушает гепатоциты. Так, нормально функционирующие клетки печени превращаются в жировые, а в последующем замещаются соединительной тканью. К сожалению, алкогольный токсический гепатит – наиболее частая причина развития данной патологии сегодня.
3. Промышленные токсины
 Такие яды могут попасть в организм несколькими путями: через дыхательные пути либо через кожные покровы. Всасываясь в кровь, они по венам протекают в печень, где и оказывают свое пагубное влияние.
Такие яды могут попасть в организм несколькими путями: через дыхательные пути либо через кожные покровы. Всасываясь в кровь, они по венам протекают в печень, где и оказывают свое пагубное влияние.
Под воздействием промышленных ядов может развиться как острый, так и хронический гепатит печени в зависимости от концентрации поступающих веществ и частоты контакта человека с ними.
Вредное влияние на печень оказывают следующие яды промышленного происхождения:
- мышьяк – чаще всего встречается в металлургии;
- пестициды – используются в сельском хозяйстве;
- альдегиды – применяются в качестве сырья для получения уксусной кислоты;
- фенолы – являются компонентов антисептических средств;
- инсектициды – используются для борьбы с насекомыми;
- четыреххлористый углерод – является частью каучука и смол.
4. Растительные яды
В природе существуют некоторые грибы и растения, которые направленно разрушают именно клетки печени, попадая в организм. К ним относятся горчак, крестовик, гелиотроп, бледная поганка. При сборе и употреблении в пищу таких растений симптомы токсического гепатита развиваются остро.
Клинические проявления токсического гепатита
Токсический гепатит может иметь различные симптомы, связанные с характером развития патологии. 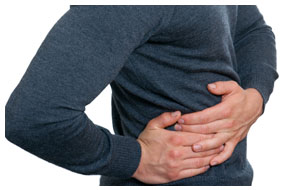 В некоторых случаях признаки поражения печени могут никак себя не проявлять и выявляться только путем инструментальных исследований, выполненных случайно.
В некоторых случаях признаки поражения печени могут никак себя не проявлять и выявляться только путем инструментальных исследований, выполненных случайно.
В случае острого поражения печени клинические признаки проявляются через 2-3 дня. Они включают в себя:
- Боль в области правого подреберья – возникает из-за растяжения капсулы, в которую заключена печень. Т.к. сама печень не имеет нервных окончаний, только при ее значительном увеличении в размере происходит давление на капсулу, снабженную нервными окончаниями. Боль возникает остро и является следствием острого воспаления ткани печени.
- Интоксикация – характеризуется лихорадкой, плохим самочувствием, апатией и вялостью, потерей аппетита и ломотой в теле.
- Кровотечения и кровоизлияния – могут выражаться в виде мелкоточечной геморрагической сыпи, носовых или десневых кровотечений, возникающих вследствие повреждения сосудистых стенок вредными веществами.
- Желтуха – склеры становятся пожелтевшими, моча темнеет (становится цвета пива), кал, напротив, становится похожим на мел. В кале также появляется жир из-за невозможности его переваривать. Желтуха — проявление нарушенного оттока желчи по желчевыводящим путям. По мере прогрессирования заболевания желтуха также нарастает.
Поражение нервной системы
Токсины оказывают влияние и на нервную систему, приводя к различным нарушениям психики, например, повышенной возбудимости или нарушению пространственной ориентации. При хроническом токсическом гепатите симптомы будут выражены меньше, кроме того, будут наблюдаться периоды обострения и ремиссии. Чаще всего пациенты предъявляют следующие жалобы:
- чувство тяжести и дискомфорта в правом подреберье – боль тупая и ноющая, разлитая, усиливается после приема пищи, особенно жирной или жаренной, а также после приема алкоголя;
- температура субфебрильная – обычно ее уровень не превышает отметку в 37,5 градусов;
- кожный зуд – связан с отложением в коже желчных кислот, которые обладают сильным раздражающим действием на кожные покровы;
- снижение интеллекта, памяти, нарушение концентрации внимания, изменение личности;
- нарушение аппетита и процессов пищеварения – диарея, приступы тошноты и даже рвоты;
- вздутие живота;
- увеличение размеров печени и селезенки.
Диагностика токсического гепатита
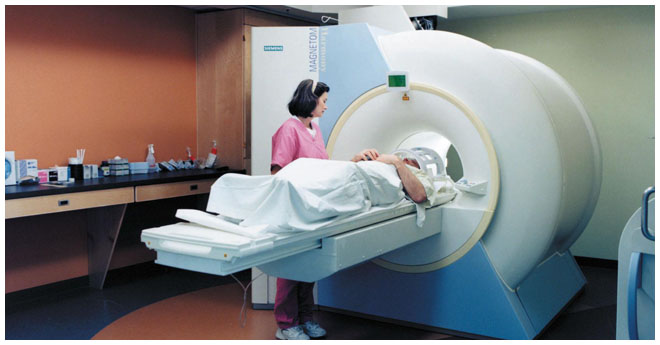
Установка диагноза «гепатит токсический» требует дифференцированного подхода и тщательно собранного анамнеза ввиду того, что признаки данной патологии крайне схожи с поражениями печени, возникшими по другим причинам.
Обязательным является выполнение общеклинических анализов, таких, как анализ крови и мочи. Для оценки тяжести состояния поражений печени и уровня нарушений ее функций, необходимо выполнение биохимического анализа крови. Оценивается уровень таких показателей:
- общий билирубин и его фракции;
- щелочная фосфатаза;
- АЛТ и АСТ;
- ГГТП;
- ЛДГ;
- белок общий и альбумин.
Для оценки тяжести повреждения сосудистых стенок и риска кровотечений выполняется коагулограмма.
Для исключения гепатитов другой этиологии проводятся анализы на вирусные гепатиты и ВИЧ-инфекцию.
Чтобы провести визуальную оценку степени и характера поражений печени, выполняются инструментальные методы обследования, а именно:
- УЗИ брюшной полости с доплерографией печеночных сосудов;
- КТ и МРТ – в диагностически трудных ситуациях;
- радиоизотопное исследование;
- прицельная биопсия ткани печени с ее гистологическим исследованием.
Последствия токсического гепатита
Последствия тяжелого поражения печени и длительного воздействия ядов сводятся к таким проявлениям:
- Развитие печеночной недостаточности — является следствием гибели большей части работающих клеток, которые замещаются на жировую ткань, не способную выполнять все функции печени.
- Переход заболевания в цирроз печени – в данном случае клетки печени превращаются в соединительную ткань (рубец).
- Печеночная кома – развивается при нарастающем поражении нервных клеток токсинами. Происходит нарушение сознания, угасание рефлексов, появление судорог и др. Такое состояние может стать причиной летального исхода для пациента.
Лечение
 Многие задаются вопросом, можно ли вылечить токсический гепатит печени. Этот вид гепатита излечим, если меры приняты вовремя и заболевание еще не запущено.
Многие задаются вопросом, можно ли вылечить токсический гепатит печени. Этот вид гепатита излечим, если меры приняты вовремя и заболевание еще не запущено.
Токсический гепатит и его лечение, напрямую связано с формой заболевания (острая или хроническая). Однако в любом случае самым важным моментом лечения является полное прекращения контакта с ядом, которое привело к поражению печени.
Развитие острого токсического гепатита – это ситуация, требующая неотложной госпитализации.
Лечение заключается в следующем:
- Постельный режим для пациента;
- Промывание желудка – проводится в экстренном порядке до чистых промывных вод. Обычно уходит около 10 литров воды, чтобы полностью вывести остатки яда из желудка;
- Назначение антидотов (если они есть) – унитиол и тиосульфат натрия для тяжелых металлов, дефероксамин – для железа, глюкокортикостероиды – для меди;
- При тяжелой печеночной/почечной недостаточности необходимо выполнение гемодиализа;
- Выведение токсинов из организма – прием активированного угля, постановка капельниц с растворами электролитов, проведение плазмафереза;
- Назначение витаминов – группа В и аскорбиновая кислота;
- Гепатопротекторы – для скорейшей регенерации печени;
- Желчегонные препараты – для выведения ядов с желчью.
При хроническом течении заболевания, основой лечения является правильная диета, прием ферментативных препаратов, гепатопротекторов и витаминов.
- Диета заключается в дробном принятии пищи, небольшими порциями. Это способствует лучшему оттоку желчи и препятствует появлению желтухи. Кроме того, это выводит часть ядов из организма. Необходимо исключить из рациона жареные, жирные блюда, острое и копченое. Строгий отказ от алкоголя. Употреблять в повышенном количестве продукты, содержащие большое количество клетчатки и пектинов (свежие фрукты и овощи, бобы).
- Гепатопротекторы – обладают противовоспалительным действием, направлены на синтез фосфолипидов, которые необходимы для восстановления клеток печени. Наиболее известными являются препараты «Гептрал», «Эссенциале», «Легалон». Гепатопротекторы необходимо принимать длительно, курсами от 3 месяцев до полугода.
- Витаминотерапия – назначаются витамины группы В и витамин С.
Таким образом, токсический гепатит – такое заболевание, которое может возникнуть как вследствие неправильного образа жизни, так и вынужденного контакта с ядами при профессиональной вредности. Эта патология поддается лечению, если поражена небольшая часть печени, а лечение начато вовремя, поэтому очень важно своевременно обратиться к врачу, чтобы установить точную причину поражения печени и назначить целенаправленную терапию.
Важно: лечение алкогольного гепатита
Источник

