Кишечная инфекция коли симптомы
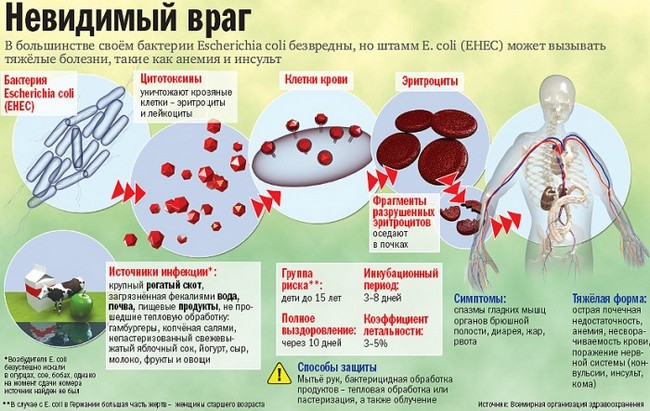
Коли-инфекция (Escherichia coli — кишечная палочка; син. эшерихиоз, колибактериоз, колиэнтерит, колидиспепсия)[1] — группа инфекционных болезней, вызываемых патогенными серотипами кишечных палочек. Наиболее часто эти бактерии вызывают острые кишечные расстройства (кишечную коли-инфекцию), а у детей раннего возраста и у ослабленных лиц могут также явиться причиной поражения мочевыводящих путей (см. пиелонефрит, цистит), иногда — развития холецистита, менингита, сепсиса. Различают энтеропатогенную, энтеротоксигенную, энтероинвазивную, энтерогеморрагическую, энтероадгезивную инфекцию и другие инфекции[2]. Наиболее частые возбудители диареи путешественников[3].
Этиология и эпидемиология[править | править код]
Патогенные кишечные палочки по антигенным свойствам условно разделяют на 4 группы: энтеропатогенные кишечные палочки (0111, 055, 018, 026 и др.), вызывающие эпидемические вспышки энтеритов и гастроэнтеритов гл. обр. у детей раннего возраста, в т. ч. у новорождённых (особенно часто у недоношенных и ослабленных детей); энтеротоксигенные кишечные палочки (06, 07, 08, 09, 015, 020, 075, 0159 и др.), обусловливающие заболевания типа гастроэнтерита, энтерита и, редко, энтероколита у детей всех возрастов (чаще у детей в возрасте от 6 мес. до 2 лет) и взрослых; энтероинвазивные кишечные палочки (0124, 0129, 032, 0144 и др.), являющиеся причинами заболеваний, сходных по клинике с дизентерией, у детей всех возрастных групп (преимущественно у детей старше 1 года) и взрослых; кишечные палочки 0157, вызывающие эпидемические вспышки геморрагических колитов у взрослых.
Кишечные палочки довольно устойчивы в окружающей среде (на загрязнённых поверхностях пеленальных столов, игрушках могут сохраняться более 100 дней); при кипячении гибнут в течение 15 с, под действием 1% р-ра хлорамина или 5% р-ра лизола — в течение 3- 5 мин.
Источниками патогенных кишечных палочек являются больной коли-инфекцией, бактерионоситель, а также инфицированные молодые домашние животные (телята, поросята и др.). Пути заражения — пищевой, водный, у детей раннего возраста (особенно новорождённых), кроме того, и контактно-бытовой (возбудитель инфекции передается через загрязнённые руки матерей, обслуживающего персонала, через предметы ухода за ребёнком и др.).
Сезонный подъём заболеваний, вызванных энтеропатогенными кишечными палочками, наблюдается в зимне-весенние месяцы, а заболеваний, обусловленных другими видами патогенных кишечных палочек, — летом.
Клиническая картина[править | править код]
Длительность инкубационного периода заболеваний, вызываемых патогенными кишечными палочками, от 12-24 ч до 4-6 дней.
Заболевания, обусловленные энтеропатогенными и энтеротоксигенными кишечными палочками, имеют сходную клиническую картину. У детей раннего возраста, особенно первых месяцев жизни, коли-инфекция (чаще обусловленная энтеропатогенными кишечными палочками) начинается, как правило, постепенно. Отмечаются снижение аппетита, срыгивания, остановка прибавки массы тела, некоторое учащение и разжижение стула. К 5-7-му дню состояние ухудшается, присоединяются лихорадка (чаще умеренная), рвота, стул учащается до 10 и более раз в сутки, испражнения становятся водянистыми, брызжущими, с жёлтым или оранжевым оттенком, возникает метеоризм. Нарастают симптомы обезвоживания: снижается тургор кожи, усиливается сухость слизистых оболочек, западают большой родничок и глазные яблоки, голос становится хриплым (см. Обезвоживание организма). Появляются признаки нарушения кровообращения (тахикардия, бледность и цианоз кожи и слизистых оболочек, глухость тонов сердца, повышение, а затем снижение АД, одышка). Печень и селезёнка не увеличены. В крови характерных изменений нет. При исследовании испражнений лейкоциты и эритроциты не обнаруживают. Выздоровление может наступить на 1- 4-й неделе после начала болезни. Примерно у трети больных заболевание принимает длительное волнообразное течение. В отдельных случаях присоединяются осложнения (отит, цистит, пиелонефрит, менингит), возможно развитие колибактериального сепсиса. Иногда в раннем детском возрасте коли-инфекция, обусловленная энтеропатогенными и энтеротоксигенными кишечными палочками, может протекать легко с нерезко выраженными явлениями энтерита, нормальной или субфебрильной температурой тела, отсутствием выраженных признаков обезвоживания и незначительным ухудшением общего состояния. Часто наблюдается сочетанное развитие острого респираторного вирусного заболевания и коли-инфекции, что может привести к более тяжелому течению последней и возникновению осложнений.
У детей старше 3 лет и взрослых начало заболеваний, вызванное энтеропатогенными и энтеротоксигенными кишечными палочками, острое. Появляются тошнота, нечастая рвота, схваткообразные боли в животе, незначительный подъём температуры тела. Стул учащается обычно до 2-6 раз в сутки; испражнения становятся обильными, брызжущими, содержат много воды; слизи и прожилков крови не обнаруживают. Течение болезни в большинстве случаев легкое или среднетяжелое, продолжительность — 3-6 дней. Наблюдаются также стертые формы болезни.
Клиническая картина заболеваний, обусловленных энтероинвазивными кишечными палочками, характеризуется острым началом с умеренным повышением температуры тела в течение 1-3 дней, ухудшением аппетита, схваткообразными болями в животе по ходу толстой кишки, скудными испражнениями с примесью слизи и иногда крови. Выздоровление наступает в конце первой — начале второй недели болезни.
Заболевания, обусловленные кишечной палочкой 0157, характеризуются выраженными явлениями интоксикации, лихорадкой, геморрагическим колитом. У некоторых больных наблюдаются невриты, поражения почек.
Различают кишечные, паракишечные, септические эшерихиозы.
Кишечные эшерихиозы[править | править код]
Эшерихиоз, вызываемый энтеротоксигенными штаммами — это острая кишечная диарейная инфекция холероподобного течения, протекающая с поражением тонкой кишки без выраженного синдрома интоксикации.
Заболевание является основной нозологической формой, так называемой диареи путешественников. Инкубационный период составляет 16-72 ч.
Заболевание начинается остро. Больные ощущают общую слабость, головокружение. Температура тела нормальная или субфебрильная. Одновременно с этим возникают разлитые боли в животе схваткообразного характера. У всех больных появляется частый, жидкий, обильный стул, который быстро становится бескаловым, водянистым, без зловонного запаха. Некоторых больных беспокоит тошнота и повторная рвота вначале съеденной пищей, затем мутной белесоватой жидкостью.
Живот вздут, при пальпации малоболезненный, определяется сильное урчание, толстая кишка не изменена. Заболевание может иметь как легкое, так и тяжелое течение. Тяжесть состояния определяется степенью обезвоживания. Иногда болезнь протекает молниеносно с быстрым развитием эксикоза.
Эшерихиоз, вызываемый энтероинвазивными кишечными палочками — это острая кишечная инфекция, протекающая с симптомами общей интоксикации и преимущественным поражением толстой кишки. Инкубационный период длится 6-48 ч.Развиваются явления общего токсикоза — озноб, общая слабость, разбитость, головная боль, снижение аппетита, боли в мышцах конечностей, однако у многих больных самочувствие на протяжении заболевания сохраняется относительно хорошим. Температура тела у большей части больных нормальная или субфебрильная, у 1/4 пациентов — в пределах 38-39 °C, и только у 10% — выше 39 °C. Через несколько часов от начала заболевания появляются симптомы поражения желудочно-кишечного тракта. Начальная непродолжительная водянистая диарея сменяется колитическим синдромом. Боли в животе локализуются преимущественно в нижней части живота, сопровождаются ложными позывами на дефекацию. Стул учащается до 10 раз в сутки, редко больше, испражнения имеют кашицеобразную или жидкую консистенцию, содержат примесь слизи, а иногда и крови. При более тяжелом течении болезни испражнения теряют каловый характер, состоят из одной слизи и крови. При объективном обследовании больного в разгаре заболевания толстая кишка в дистальном отделе или на всем протяжении спазмирована, уплотнена и болезненна. Печень и селезёнка не увеличены.
При ректороманоскопии выявляется катаральный, реже катарально-геморрагический или катарально-эрозивный проктосигмоидит.
Болезнь характеризуется кратковременным и доброкачественным течением. Лихорадка сохраняется в течение 1-2 дней, реже 3-4 дня. Через 1-2 дня стул становится оформленным, без патологических примесей. Спазм и болезненность толстой кишки при пальпации исчезают в большинстве случаев к 5-7-му дню болезни. Полное восстановление слизистой оболочки толстой кишки наступает к 7-10-му дню болезни.[4]
Паракишечные эшерихиозы[править | править код]
Непатогенные эшерихии, в норме в больших количествах населяющие кишечник, могут, тем не менее, вызвать развитие патологии при попадании в другие органы или полости человеческого тела. Если бактерия попадает через отверстие в ЖКТ в брюшную полость, может возникнуть перитонит. Попав и размножившись во влагалище женщины, бактерия может вызвать или осложнить кольпит. В таких случаях в лечение включается применение антибиотиков, проводимое таким образом, чтобы не подавлять нормальную микрофлору кишечника, иначе возможно развитие дисбактериоза. У ослабленных лиц может вызвать пневмонию, пиелонефрит, менингит, сепсис.
E. coli очень чувствительна к таким антибиотикам, как стрептомицин или гентамицин. Однако, E. coli может быстро приобретать лекарственную устойчивость[5].
Септические эшерихиозы[править | править код]
Могут быть вызваны как патогенными, так и условно-патогенными эшерихиями. У детей эшерихиозы, вызванные энтеропатогенными кишечными палочками, протекают в виде различной тяжести энтеритов, энтероколитов, а у новорождённых и недоношенных детей — и в септической форме. Септическая форма заболевания у детей протекает с выраженными симптомами общей интоксикации, повышением температуры тела, анорексией, срыгиванием, рвотой, возникновением множественных гнойных очагов. При этом кишечный синдром может быть мало выраженным.
Лечение[править | править код]
При холероподобном течении эшерихиоза у детей главным терапевтическим мероприятием является восстановление водно-электролитного баланса. Оно
достигается путём пероральной регидратации глюкозо-электролитными растворами, а в тяжелых случаях — внутривенным введением полиионных растворов. Больным назначают также кишечные антисептики (нитрофурановые препараты, оксихинолины).
Принципы и способы лечения больных дизентериеподобным эшерихиозом те же, что и бактериальной дизентерии. Эти же принципы используют при диарее путешественников.
В лечении энтеропатогенного эшерихиоза используют кишечные антисептики, в тяжелых случаях — антибиотики (полимиксины, аминогликозиды,
цефалоспорины III поколения, рифакол, фторхинолоны, канамицин). Патогенетическая терапия аналогична той, которая используется в лечении осмотической
гипоферментативной диареи. Внутривенная инфузионная терапия тяжелых форм заболевания (особенно при позднем поступлении в стационар) проводится с учётом возможной трофической (белковой) недостаточности и снижения содержания альбумина в плазме крови.[6]
Лечение больных энтерогеморрагическим эшерихиозом включает этиотропные средства и энергичную патогенетическую терапию. Этиотропная терапия в
легких случаях включает кишечные антисептики, в тяжелых — фторхинолоны, цефалоспорины III поколения, рифакол. В патогенетической терапии тяжелых форм заболевания используют большие дозы глюкокортикостероидов (преднизолон 200 мг/сут), плазмаферез, гемодиализ.
Септические формы лечат по общим принципам лечения сепсиса. Проводится коррекция ДВС-синдрома с учётом его стадии.
Лечение[править | править код]
Лечение обычно проводят в стационаре. Лечение на дому допустимо только в случае нетяжелого течения кишечной коли-инфекции у детей старше 1 года и у взрослых (если они не являются работниками пищевых и приравненных к ним предприятий) при возможности организовать в домашних условиях изоляцию больного и уход за ним. При кишечной коли-инфекции детям грудного возраста назначают антибиотики неомицинового ряда, рифампицин, полимиксин, препараты налидиксовой кислоты; детям старше 1 года и взрослым — только при тяжелом течении болезни. Эффективны коли-протейный фаг и препараты, нормализующие кишечную флору (лактобактерин и др.).
С первого дня болезни грудной ребёнок должен получать соответствующее возрасту питание в объёме не менее половины нормы, показано дробное кормление грудным молоком (начиная с 10-20 мл через каждые 2 ч), а при его отсутствии — кислыми молочными смесями в сочетании с рисовым отваром. Детям старше 1 года и взрослым в первые дни болезни рекомендуют кефир, ацидофилин, творог, протертые овощи.
При коли-инфекции, сопровождающейся обезвоживанием, большое значение имеет быстрое и адекватное восполнение потерянных организмом воды и солей путём проведения оральной или внутривенной регидратации. Рекомендуется частое дробное питьё растворов, восстанавливающих водно-минеральный обмен. Наиболее эффективны глюкосалан и регидрон, в которых соотношение глюкозы, солей натрия и калия обеспечивает оптимальное всасывание их из кишечника в кровь. Эти расстворы следует чередовать с питьём чая или овощного отвара. Объём жидкости, к-рый должен выпить больной в первые 6-8 ч болезни, составляет ориентировочно для грудных детей 100 мл на 1 кг массы тела, а для детей старше 1 года и взрослых — соответственно 80-50 мл на 1 кг массы тела. При тяжелом течении болезни в первые дни регидратацию проводят путём капельного внутривенного введения 10% р-ра глюкозы в сочетании с р-ром Рингера, реополиглюкином и альбумином, восполнение потерь калия — путём внутривенного введения препаратов калия.
При цистите, пиелонефрите, холецистите, менингите, сепсисе и других заболеваниях колибактериальной природы назначают этиотропное лечение с использованием антибактериальных средств, применяемых для лечения кишечной коли-инфекции, и соответствующее патогенетическое лечение.
Прогноз при своевременно начатом и адекватном лечении в большинстве случаев благоприятный. При поздно начатом лечении у детей раннего возраста возможны летальные исходы.
Профилактика[править | править код]
Система профилактических мероприятий для эшерихиоза определяется его принадлежностью к той или иной категории и аналогична
профилактике других острых кишечных инфекций с соответствующей эпидемиологической составляющей. Специфическая профилактика не разработана.
Экспериментальные методы лечения и профилактики[править | править код]
Терапия и профилактика бактериофагами эшерихиоза была разработана более 80 лет назад в Советском Союзе, где использовалась для лечения и профилактики диареи, вызванной E. coli[7]. В настоящее время фаговая терапия доступна лишь в Центре фаговой терапии в Грузии и в Польше[8].
Бактериофаг Т4 является хорошо изученным фагом, инфицирующим E. coli.
Исследователи разрабатывают эффективные вакцины для профилактического снижения количества случаев заражения патогенными штаммами E. coli по всему миру[9].
В апреле 2009 года исследователи Мичиганского университета заявили о том, что разработали вакцину для одного из штаммов E. coli. Подана заявка на патент[10].
Примечания[править | править код]
Ссылки[править | править код]
- Коли-инфекция на golkom.ru
- Коли инфекция на сайте doktorvirus.ru
Источник
Коли-инфекция – это острое кишечное заболевание. Другое название – эшерихиоз, коли-бактериоз. Преимущественно встречается у детей, реже у взрослых. Патология относится к пищевым токсикоинфекциям, источник заражения – больной человек, носитель. Заболевание передаётся контактно-бытовым путём, у малышей инфекция может распространяться с пылью при вдыхании.
Эпидемиология коли-инфекции
Возбудитель кишечной инфекции – Escherichia coli. Это палочковидная грамотрицательная бактерия, которая паразитирует в анаэробных условиях. Микроорганизм принадлежит к семейству энтеробактерий.
Эшерихии делятся на четыре класса. В общей сложности насчитывается более 100 энтеровирулентных типов, при этом морфологические признаки у всех представителей идентичные.
Кишечные палочки Эшерихии устойчивы в условиях окружающей среды. Сохраняют свою активность продолжительное время (до 4 месяцев) в воде, грунте, фекалиях. На них не влияет высушивание. Бактерии интенсивно размножаются в продуктах питания, особенно кисломолочных. Палочка с лёгкостью приспосабливается к природным изменениям и новой среде обитания.
Микроорганизм быстро погибает при дезинфекции, кипячении, температуре выше 60°C, под действием прямых солнечных лучей.
Эшерихии-коли относятся к условно патогенной микрофлоре. Они заселяют тонкий кишечник первые дни жизни и не превышают 1% от общей численности бактерий. Непатогенные серотипы способствуют выработке витаминов группы В, жирных кислот, регулирует всасывание кальция и железа.
Энтеротоксигенные подвижные палочки прикрепляются к клеткам слизистой тонкого кишечника, размножаются и выделяют токсины. В некоторых случаях развивается геморрагический колит (кровоизлияния в эпителии).
Инфекция передаётся через пищу, воду, загрязнённый воздух. Основная масса кишечной коли-палочки выделяется с калом, незначительное её количество с мочой. Если фиксируется случай болезни, то это говорит об инфекционной вспышке. Чаще всего эшерихиоз поражает кишечник младенцев первого года жизни. Среди острых кишечных инфекций он встречается в 30% случаев. Постепенно этот показатель снижается. Чем старше ребёнок, тем реже он болеет коли-инфекцией.
Такой высокий показатель обусловлено тем, что у новорождённых отсутствует иммунитет к заболеванию, а во время внутриутробного развития он не передаётся от матери ребёнку. Если у матери есть антитела к бактериям, то через грудное молоко при кормлении может сформироваться пассивный иммунитет, преимущественно у младенцев 3-5 месяцев.
Структурные изменения в кишечнике при коли-инфекции:
- наличие воспалительных очагов;
- покраснение слизистой оболочки;
- дистрофические процессы, приводящие к разрушению эпителия;
- отёчность, сужение просвета кишечника;
- функциональные нарушения в подслизистом слое – сбой обменных процессов, микроциркуляции;
- редко – диффузные морфологические изменения.
Клинические проявления
Инкубационный период в среднем длится от суток до 4-5 дней. У пациентов разных возрастов кишечная коли-инфекция развивается неодинаково. Основной симптом – понос разной интенсивности.
У взрослых эшерихиоз начинается внезапно, остро. Первые признаки:
- повышение температуры тела до 38°C;
- тошнота, позывы к рвоте;
- жидкий стул от 10 до15 раз в день;
- ухудшение общего состояния;
- схваткообразные боли перед актом дефекации.
Понос при коли-инфекции водянистый, по цвету жёлтый, золотистый, оранжевый, иногда с зелёным оттенком. Рвоты бывает редко, но при этом она упорная, не приносящая облегчения и ухудшающая самочувствие пациента.
У грудных младенцев инфекция развивается постепенно, с нарастанием. Её пик приходится на 5 сутки с момента проявления первых признаков:
- температура тела не превышает 37,5°C;
- срыгивания после кормления;
- частая диарея;
- рвота.
Каловые массы с примесями не переваренной пищи, стекловидной прозрачной слизью, редко с кровью. Постепенно, за счёт выделения воды в просвет кишечника кал становится более жидким, водянистым. У малышей акт дефекации в виде обильной струи.
Ребёнок беспокойный, плохо спит, отказывается от приёма смеси или грудного молока. Живот вздутый, болезненный из-за повышенного газообразования и гнилостных процессов в кишечнике. Резко развивается обезвоживание организма. Его проявления:
- лёгкая форма – рвота 1-2 раза в сутки, стул 3-6 раз в сутки;
- форма средней тяжести – стул до 12 раз в сутки, рвота упорная, многократная, температура тела 38-39°C, развивается недостаток калия, что отображается на работе сердца;
- тяжёлая форма – лихорадка до 40°C, частота актов дефекации 20 в сутки, потеря солей и воды стремительная, если она составляет 10% от веса ребёнка, то развивается гиповолемический шок (паралич кишечника, недостаточность миокарда).
Тяжело кишечная инфекция протекает у маленьких пациентов в возрасте до 6 месяцев. В группу риска входят маловесные и недоношенные дети. У них параллельно развивается патология иммунной системы, присоединяются вторичные инфекционные болезни – менингит, пиелонефрит, отит.
У детей с года и до 3 лет коли-бактериоз протекает с клиникой гастроэнтерита – острое воспаление слизистой тонкого кишечника. В инфекционно-воспалительный процесс редко вовлекается толстый кишечник.
Каловые массы у ребёнка жидкие, но без посторонних примесей и включений. Общее состояние зависит от того, насколько быстро развивается обезвоживание.
У детей до 3 лет эшерихиоз может быть спровоцирован респираторными инфекциями или корью. Продолжительность болезни 7-14 дней.
У ребёнка от 3 лет кишечная инфекция проявляется такими признаками:
- тошнота;
- умеренные желудочные и кишечные боли;
- без рвоты;
- стул обильный;
- температура нормальная или слегка повышена первые три дня;
- продолжительность болезни от 4 до 7 дней.
Методы диагностирования коли-инфекции
Окончательный диагноз коли-ифекции утверждается только на основе данных бактериологического исследования. В качестве биоматерила берут каловые и рвотные массы, промывные воды желудка, кровь, остатки пищи. У новорождённых для бакпосева берут слизь из носоглотки. После взятия материала его сразу же засевают на специальные питательные среды и быстро доставляют в лабораторию. Если это невозможно, то делают консервацию с применением смесей (консервантов).
Недостаток метода – длительность исследования. В среднем результат готов через 2-4 дня, иногда позже. Хранить материал нельзя при комнатной температуре. В этих условиях размножается сапрофитная микрофлора (сопутствующая), которая вызывает разложение кишечной палочки коли и её гибель.
Для идентификации бактерии используют серогологичесие методы путём определения специфических антигенов. Определяют количество патогенных клеток на 1 г испражнений.
При ИФА (иммуноферментный анализ) выявляют способность бактерии выделять токсины.
Дифференциальная диагностика осложнена. Важно исключить такие заболевания:
- дизентерия;
- холера;
- диспепсия.
Лечение кишечной инфекции коли
Малышей до 3 лет с подозрением на коли-инфекцию госпитализируют. Дошкольники и взрослые могут получать терапию в домашних условиях.
Лечение коли-инфекции у детей направлено на ликвидацию обезвоживания организма. Если признаки незначительные, назначают растворы для пероральной регидратации (внутрь) – жидкость, содержащая соли, необходимые для нормального функционирования организма:
- Орсоль.
- Регидрон.
- Гидровит.
- Ацесоль.
Младенцам сразу назначают солевые растворы парентерально (внутривенно):
- Дисоль.
- Трисоль.
- Глюкоза.
- Физраствор.
- Ацесоль.
- Хлосоль.
- Реополиглюкин.
- Альбумин.
У пациентов при эшерихиозе очень выражена жажда. Несмотря на это, нельзя, чтобы жидкость в организм поступала быстро и в больших количествах. Растворы нужно вводить со скоростью не более 1 литра в час. Это обеспечит полное всасывание лекарства и исключит риск появления рвоты.
Если ребёнок поступил с острым отравлением пищей, ему делают промывание желудка слабым раствором марганцовки или пищевой соды. Процедуру делают до появления чистых промывных вод.
Для устранения признаков гастроэнтерита (понос) назначают энтеросорбенты:
- Смекта.
- Полисорб.
- Энтеросгель.
Для купирования болей в эпигастральной области и в животе назначают спазмолитические средства – Но-шпа, Спазмалгин. Также в целях уменьшения воспаления и снятия болевого симптома показаны нестероидные противовоспалительные препараты – Диклофенак, Нимесил, Индометацин.
Антибактериальную терапию назначают в следующих случаях:
- тяжёлые формы инфекции;
- наличие осложнений;
- содержание крови в каловых массах;
- пожилой или младенческий возраст;
- ослабленное состояние иммунной системы пациента.
Наиболее активные антибиотики относительно коли-инфекции:
- Амоксициллин.
- Норфлоксацин.
- Доксициклин.
- Левофлоксацин.
- Рифаксимин.
В состав комплексного лечения включают витамины и пробиотики (живая микрофлора).
Важным в терапии коли-инфекции является лечебная диета. В острой стадии пациентам назначают стол №4 – щадящая диета, направленная на устранение гниения в кишечнике. Принцип питания – снижение количества сахара, соль, жиров и углеводов. Исключение любой пищи, которая может раздражать слизистую – острое, кислое, жареное, твёрдое, холодное и горячее.
По мере улучшения состояния больного переводят на диетический стол №2. Принцип – получение полноценного питания, стимуляция секреторной функции ЖКТ. Блюда должны быть измельчёнными. Продукты можно отваривать, запекать, тушить, жарить без корочки.
Исход заболевания определяется несколькими факторами: степень тяжести инфекции и возраст больного, наличие осложнение и адекватного лечения. В целом прогноз благоприятный. Опасность может представлять присоединение менингита или сепсиса. У младенцев с тяжёлым синдромом гастроэнтерита может сформироваться недостаточность ферментов ЖКТ.
Профилактика кишечной коли-инфекции – это грудное вскармливание, соблюдение санитарных норм и требований в детских дошкольных учреждениях и родильных домах, на производствах и комбинатах, выпускающих пищевые продукты, соблюдение личной гигиены в домашних условиях.
Источник