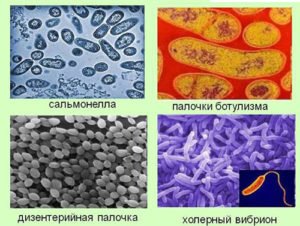
Кишечные инфекции патогенез лечение
КИШЕЧНЫЕ ИНФЕКЦИИ
Кишечные инфекции инфекционные заболевания, для которых характерны фекально-оралъный путь заражения и локализация основных морфологических изменений в кишечнике.
Механизм заражения водный и пищевой, реже бытовой (грязные руки).
Источник заболевания — — больной человек или бактерионоситель.
Ведущее клиническое проявление — диарея. Чаще болеют дети.
Развитию кишечных инфекций способствует недостаточность (полом) защитных барьеров желудочно-кишечного тракта.
По этиологии кишечные инфекции могут быть вирусными, бактериальными, грибковыми, протозойными.
БАКТЕРИАЛЬНЫЕ КИШЕЧНЫЕ ИНФЕКЦИИ
• Являются самыми частыми кишечными инфекциями.
• Среди этиологических факторов наиболее важную роль играют грамотрицательные микроорганизмы, входящие в семейство энтеробактерий: Escherichia, Salmonella, Shigella, Enterobacter, Proteus, Yersinia и др.
Патогенез кишечных инфекций, вызванных грамотрицательными микроорганизмами, во многом определяется действием токсинов.
а. Энтеротоксин (экзотоксин), специфически связываясь с рецепторами энтероцитов, активирует аденилат-циклазу, что приводит к секреции в просвет кишки ионов натрия, хлора и воды с развитием диареи. Этот эффект наиболее ярко выражен при холере.
504
б. эндотоксин (его липополисахаридный компонент) усиливает местные проявления заболевания, в том числе водную диарею, стимулируя аденилатциклазную систему, а при развитии эндотоксинемии может привести к эндотоксическому (септическому) шоку с развернутой картиной ДВС-синдрома.
Действие эндотоксина обусловлено:
1) освобождением производных арахидоновой кислоты (простагландинов) и цитокинов (таких, как интерлей-кин-1 и фактор некроза опухоли) в больших концентрациях;
2) стимуляцией NO-сиитетазы в эндотелии и гладкомы-шечных клетках сосудистой стенки, что сопровождается синтезом окиси азота (NO), вызывающей стойкую вазодилатацию и гипотензию;
3) активацией системы комплемента с освобождением анафилатоксинов С3а/С5а;
4) активацией нсйтрофилов, что приводит к повреждению эндотелия и значительному повышению проницаемости капилляров;
5) активацией фактора XII (Хагемана), который запускает процесс свертывания, что может привести к развитию ДВС-синдрома.
По патогенезу и клиник о-м орфологи-ческим проявлениям выделяют:
1) заболевания, сопровождающиеся генерализацией ин-фекта (выходом его в кровь), цикличностью течения и выраженными общими проявлениями (брюшной тиф, сальмонеллезы);
2) «местные» инфекции, возбудители которых не выходят за пределы кишечника (дизентерия, холера, коли-бациллярная инфекция).
• Среди бактериальных кишечных инфекций важнейшими являются брюшной тиф, сальмонеллезы, шигеллезы (дизентерия), колибациллярная инфекция, иерсиниоз, холера.
Брюшной тиф
Брюшной тиф — острое инфекционное заболевание с циклическим течением, характеризующееся местными изменениями в тонкой (реже в ободочной) кишке и общими изменениями в связи с бактериемией.
Этиология — S. typhi abdominal is из рода сальмонелл.
• Источник — больной человек или носитель.
• Механизмы заражения — водный и пищевой (реже). Патогенез.
• Возбудитель размножается в терминальном отделе подвздошной кишки.
• Проникает в слизистую оболочку кишки (между энтероцитами), минимально повреждая ее.
• Внедряется в лимфоидный аппарат кишки (групповые и одиночные лимфоидные фолликулы, лимфатические сосуды и регионарные лимфатические узлы) с развитием в них местных изменений — первичного инфекционного комплекса.
• В конце 1-й —начале 2-й недели:
а) развивается бактериемия длительностью от нескольких дней до нескольких недель (становится положительной гемокультура);
б) появляются антитела к возбудителю (становится положительной реакция агглютинации Видаля);
в) начинается выведение возбудителя с мочой и потом, развивается бактериохолия (желчь наилучшая среда для размножения сальмонелл), наблюдаются массивное поступление сальмонелл с желчью в кишку и выведение с калом (копрокультура положительна со 2 —3-й недели);
г) повторное массивное внедрение возбудителя в лимфоидный аппарат кишки при сенсибилизации (антитела в крови с начала 2-й недели) сопровождается гиперергическими реакциями немедленного типа и приводит к развитию некротических и язвенных процессов в кишке.
Патологическая анатомия. 1. Местные изменения.
• Локализуются преимущественно в терминальном отделе подвздошной кишки (илеотиф), в подвздошной и ободочной кишке (илеоколотиф), изредка — в толстой кишке (колотиф).
• Выделяют 5 стадий местных изменений: мозговидное набухание, некроз, образование язв, чистые язвы и заживление.
• Длительность каждой стадии примерно 1 нед.
1) Стадия мозговидного набухания — острое продуктивное гранулематозное воспаление в лимфоидном аппарате
кишки с развитием макрофагальных гранулем («брюшнотифозные гранулемы»), состоящих из крупных макрофагов с обширной бледно-розовой цитоплазмой, содержащих возбудитель («брюшнотифозные клетки»); в слизистой оболочке кишки возникает катаральное воспаление.
° Гранулемы возникают в групповых и солитарных фолликулах, по ходу лимфатических сосудов стенки кишки и в регионарных лимфатических узлах.
° Групповые и солитарные фолликулы увеличиваются в объеме, выбухают в просвет кишки, поверхность их с бороздами и извилинами, напоминает поверхность головного мозга («мозговидное набухание»).
2) Стадия некроза возникает на 2-й неделе заболевания; некрозу подвергаются брюшнотифозные гранулемы в лимфо-идных фолликулах, по ходу лимфатических сосудов в мышечном слое и лимфатических узлах.
3) Стадия образования язв сопровождается отторжением некротических масс; первые язвы появляются в терминальном отделе подвздошной кишки, края их неровные, прикрыты некротическими массами — «грязные язвы».
4) Стадия «чистых язв», которые приобретают правильную форму, вытянуты по длиннику кишки.
5) В стадии заживления на месте язвы формируется слегка пигментированный едва заметный рубчик, покрытый эпителием.
° В лимфатических узлах фокусы некроза обычно петри-фицируются.
° Часто стадийность течения брюшного тифа нарушается: одномоментно в кишке обнаруживаются разностадий-ные изменения, однако более старые изменения всегда располагаются ближе к илеоцекальному углу, т.е. дистальнее.
2. Общие изменения.
• Связаны с бактериемией.
• Выделяют изменения:
а) характерные для брюшного тифа:
° брюшнотифозная экзантема розеолезно-папу-лезная сыпь на коже живота и туловища, появляется на 7—11-й день, микроскопически представлена гиперемией, отеком и лимфоидно-макрофа-гальной инфильтрацией сосочкового слоя дермы; содержит сальмонеллы;
° брюшнотифозные гранулемы преимущественно в селезенке, лимфатических узлах, костном мозге, легких, желчном пузыре;
° изредка при преобладании внекишечных гранулематозных изменений над характерными кишечными проявлениями может развиться пневмотиф, ларинготиф или холанготиф;
6) свойственные любому инфекционному заболеванию:
° гиперплазия селезенки и лимфатических узлов; ° дистрофия паренхиматозных органов. Осложнения.
1. Кишечные:
° кровотечение (чаще на 3-й неделе);
0 прободение язвы (чаще на 4-й неделе). Характерны
множественные перфорации; 0 перитонит вследствие перфорации язвы, некроза и
изъязвления брыжеечных лимфатических узлов.
2. Внекишечпые:
0 бронхопневмония (чаще связанная с вторичной инфекцией);
° гнойный перихондрит гортани;
° восковидный некроз прямых мышц живота;
0 гнойный остеомиелит и внутримышечные абсцессы;
0 брюшнотифозный сепсис (часто при этом кишечные изменения отсутствуют — typhus sine typho).
Сальмонеллезы
• Распространены во всех странах.
• С сальмонеллезами связано 30 — 50 % всех острых кишечных инфекций.
• Термин «сальмонеллез» объединяет большую группу кишечных инфекций с полиморфными клиническими проявлениями, вызываемых представителями рода сальмонелл (известно более 2,5 тыс. видов).
Этиология.
• Наиболее частые возбудители: S. typhi murium, S. en-teritidis (Gartneri), S. cholerae suis.
• Особенности возбудителя: убиквитарны, полипатогенны болеют люди, животные (в том числе домашние), птицы и пр.
Патогенез.
• Заражение происходит при употреблении в пищу зараженного мяса животных, птиц, яиц, яичного порошка, копченой рыбы, устриц, молочных продуктов и пр.
• Инкубационный период 12 —36 ч.
• Сальмонеллы попадают в тонкую кишку, внедряются в эпителий, далее проникают в собственную пластинку слизистой оболочки, захватываются макрофагами, размножаются. Развивается острый энтерит, происходит выделение эндотоксина. Возможна кратковременная бактериемия.
• Развитие клинических признаков заболевания связано с эндотоксином (см. выше) и эндотоксинемией: повышается температура тела, возникают водная диарея и гипотония, повышается свертываемость крови, в тяжелых случаях может развиться эндотоксический шок.
Патологическая анатомия. Выделяют 2 формы течения сальмонеллезов: гастроинтестинальную и генерализованную .
1. Гастроинтестиналъная форма.
• Острейший гастроэнтерит с рвотой, диареей и быстрым развитием обезвоживания (cholera nostras -домашняя холера).
• При тяжелом течении воспаление приобретает геморрагический характер.
2. Генерализованная форма встречается редко.
а. Септикописмический вариант: сальмонеллезный сепсис (септикопиемия) с развитием многочисленных абсцессов во внутренних органах.
— Сопровождается высокой летальностью.
б. Брюшнотифозный, или тифоподобный вариант: в кишечнике и лимфатических узлах происходят изменения, сходные с таковыми при брюшном тифе, но выраженные значительно слабее.
Осложнения. Возможно развитие токсикоинфекци-онного шока, острой почечной недостаточности, на фоне антибиотикотерапии — дисбактериоз.
Дизентерия (шигеллез)
Этиология чаще связана с 4 видами шигелл: S. dysen-teriae, S. flexneri, S. sonnei и S. boydi. Патогенез.
• Источник — больной человек или бациллоноситель.
• Механизм заражения:
а) S. dysenteriae передается преимущественно контактно-бытовым путем;
б) S. flexneri — водным и контактно-бытовым путем;
в) S. sonnei — пищевым (молочным) путем.
• Инкубационный период — 1 — 7 дней.
• Развитие заболевания связано с цитопатическим действием шигеллы и выделяемыми ею токсинами — экзо- и эндотоксином.
• Экзотоксин оказывает цитотоксическое (повреждает клетки), энтеротоксическое (повышает секрецию энте-роцитов) и нейротоксическое (повреждает интраму-ральные ганглии кишки) действие.
• В толстой кишке шигеллы проникают в эпителий (ко-лоноциты) и размножаются; при разрушении эпителиальной клетки шигеллы внедряются в соседние колоно-циты. Это приводит к появлению эрозий.
• Вазопаралитический эффект токсинов способствует повышению сосудистой проницаемости и экссудации, которая приводит к развитию фибринозного воспаления.
• Бактериемия при дизентерии не развивается. Патологическая анатомия.
1. Местные изменения представлены колитом с поражением слизистой оболочки прямой, сигмовидной ободочной и нисходящей ободочной (реже) кишки. Степень выраженности колита убывает по направлению к ободочной кишке.
• Различают 4 стадии развития дизентерийного колита:
1) катаральный колит (длительность 2 — 3 дня);
2) фибринозный колит (длительность 5—10 дней) может быть крупозным или дифтеритическим;
3) стадия образования язв — язвенный колит (10 —12-й день болезни), язвы имеют причудливую форму и разную глубину;
4) стадия заживления язв (3 —4-я неделя заболевания):
а) в случае небольших язвенных дефектов возможна полная регенерация;
б) при наличии глубоких язв образуются грубые рубцы, приводящие к деформации кишки и сужению ее просвета.
• Описанные выше изменения характерны для дизентерии, вызванной S. dysenteriae, протекающей наиболее тяжело.
• Для дизентерии, вызванной S. flexneri и S. sonnei, характерен катаральный колит с локализацией в дисталь-ных отделах кишки.
• У детей при дизентерии возникает фолликулярный и фолликулярно-язвенный колит, при котором в соли-тарных фолликулах кишки развиваются гиперплазия
лимфоидной ткани, центральный некроз и гнойное расплавление с последующим изъязвлением.
• У ослабленных больных при присоединении к фибринозному колиту анаэробной инфекции может развиться гангренозный колит.
• В ряде случаев возможно развитие хронических форм дизентерийного колита.
• В регионарных лимфатических узлах при дизентерии возникает лимфаденит.
2 Общие изменения:
• Умеренная гиперплазия селезенки.
• Жировая дистрофия (иногда — мелкоочаговые некрозы) печени и миокарда.
Осложнения.
а. Кишечные:
0 перфорация язв с развитием перитонита или паф»г • i проктита;
° флегмона кишки;
° внутрикишечное кровотечение (редко);
° рубцовые стенозы кишки.
б. Внекишечные:
° бронхопневмония (связанная с вторичной инфекцией); 0 пиелонефрит (может быть шигеллезным); ° серозные (токсические) артриты; ° пилефлебитические абсцессы печени; , ° при хроническом течении амилоидоз, истощение.
Холера
Холера острейшее инфекционное заболевание из группы карантинных, характеризующееся преимущественным поражением желудка и тонкой кишки.
• Распространение холеры носит характер эпидемий и пандемий.
Этиология.
1. Вибрион азиатской холеры (вибрион Коха).
2. Вибрион Эль-Тор (с этим возбудителем связана последняя пандемия).
Патогенез.
• Источник больной человек или вибриононоситель (Эль-Тор).
(чаще вод-
л
• Резервуар — вода (Эль-Тор).
• Путь заражения фекально-оральныйный).
• Инкубационный период — 1 — 6 дней.
• Вибрион попадает в двенадцатиперстную кишку, размножается, выделяя экзотоксин холероген, который, активируя аденилатциклазную систему энтероци-та, приводит к секреции в просвет кишки ионов натрия, хлора и воды (изотонической жидкости); развивается профузная диарея, обусловливающая обезвоживание, гиповолемический шок, метаболический ацидоз и тканевую гипоксию.
Клиник о-м орфологические стадии х оле р ы.
1. Холерный энтерит.
• Сопровождается тяжелой диареей.
• Морфологически выявляются серозный отек ворсин тонкой кишки, набухание энтероцитов, небольшой лимфоидно-клеточный инфильтрат с примесью ней-трофилов (воспалительная реакция выражена незначительно, поскольку холерный токсин ингибирует хемотаксис нейтрофилов и фагоцитоз).
• При электронной микроскопии виден отек базальных отделов энтероцитов со смещением органелл в апикальный отдел.
2. Холерный гастроэнтерит: к диарее присоединяется рвота, усиливается дегидратация.
3. Холерный алгид.
• Развернутая картина эксикоза (обезвоживания): снижение артериального давления, сгущение крови (цветовой показатель больше единицы, лейкоцитоз), характерный вид больного: «рука прачки», «поза гладиатора», «лицо Гиппократа».
• В тонкой кишке выражено полнокровие, вакуолизация и слущивание эпителиальных клеток.
• В просвете кишки жидкость, имеющая вид рисового
отвара.
• Селезенка уменьшена, маленькая, плотная. Выраженные дистрофические изменения внутренних органов.
Специфические осложнения холеры. 1. Холерный тифоид.
• Развивается на фоне сенсибилизации к вибриону.
• В толстой кишке развивается дифтеритический колит.
• В почках возникает интракапиллярный продуктивный гломерулонефрит.
• Характерно увеличение селезенки вследствие гиперплазии пульпы.
2. Хлоргидропеническая уремия (некротический
нефроз с кортикальными некрозами). Неспецифические осложнения холеры.
• Связаны с присоединением вторичной инфекции.
• Наиболее часто развивается очаговая пневмония.
• Реже возникают абсцессы, флегмона, рожа, сепсис. Патоморфоз.
• Для современной холеры, вызываемой вибрионом Эль-Тор, характерно частое вибриононосительство, более легкое течение, редкое развитие осложнений.
• Летальность при правильном лечении составляет менее 1 %, тогда как в прошлом умирал каждый третий больной.
Источник
Кишечные инфекции – это острые состояния, которые возникают вследствие инвазии патогенных микроорганизмов в кишечник человека. Поражение пищеварительной системы может быть вызвано множеством возбудителей. Объединяет данные состояния общность клинической картины – выраженный диарейный синдром и интоксикация пациента.
Возбудители кишечных инфекций
В зависимости от происхождения все кишечные инфекции можно разделить на:
- бактериальные;
- вирусные;
- протозойные.
Значительно реже заболевание ассоциировано с патогенными грибками.
| Бактериальные инфекции | Вирусные инфекции | Протозойные инфекции |
|
|
|
Симптомы
Общие симптомы
- Болевой синдром. В зависимости от уровня поражения кишечника боли могут локализоваться в области верхних или нижних отделов живота.
- Диарейный синдром. Для большинства кишечных инфекций характерно учащение дефекации, которое часто сопровождается появлением ложных позывов – тенезмов.
- Запоры. В тяжелых случаях заболевания возможно развитие пареза кишечника, который внешне характеризуется стойким запором, сохраняющимся на протяжении нескольких суток.
- Изменение характера стула. В большинстве случаев стул становится жидким, водянистым, меняется его цвет. В составе кала могут обнаруживаться остатки непереваренной пищи, слизь или кровь.
- Общая интоксикация организма. Кишечная инфекция обязательно сопровождается ухудшением общего состояния пациента, которое проявляется возникновением лихорадки, общей слабости, головных болей, снижения массы тела, отсутствием аппетита.
- Тошнота и рвота. В зависимости от тяжести течения заболевания рвота может быть однократной или многократной, приносить пациенту облегчение или, наоборот, ухудшать его состояние.

Специфические симптомы
| Кишечная инфекция | Специфические симптомы |
| Ботулизм |
|
| Сальмонеллез |
|
| Дизентерия |
|
| Эшерихиоз |
|
| Брюшной тиф |
|
| Паратифозные инфекции |
|
| Ротавирусная инфекция |
|
| Аденовирусная инфекция |
|
| Энтеровирусная инфекция |
|
Пути передачи кишечных инфекций
-
 Алиментарный путь. Заражение происходит через употребляемую пищу. Такой механизм передачи наиболее характерен для кишечных инфекций.
Алиментарный путь. Заражение происходит через употребляемую пищу. Такой механизм передачи наиболее характерен для кишечных инфекций. - Водный путь. Попадание микроорганизмов в тело человека осуществляется при употреблении воды из непроверенных источников.
- Контактно-бытовой путь. Распространение бактерий происходит через предметы обихода.
- Воздушно-капельный путь. Наиболее редко микроорганизмы проникают в тело человека после вдыхания воздуха, в который попали частички мокроты инфицированного пациента. Для кишечных инфекций практически не характерен аэрозольный путь передачи, однако в исключительных случаев возможно и такое заражение.
Диагностика
При подозрении на кишечную инфекцию пациент должен обратиться к своему терапевту. После обследования врач сможет предположить конкретный диагноз и назначит лечение. При тяжелом течении заболевания или при подозрении на специфическую инфекцию (например, дизентерию) больной направляется в специализированный инфекционный стационар для проведения профильной терапии и обеспечения необходимой изоляции.
Для подтверждения диагноза кишечной инфекции используются следующие методики диагностики:
-
 Исследование кала. Копрограмма дает возможность исследовать кал, обнаружить возможные примеси крови, иммунных клеток, выделить бактерии и отправить их на посев.
Исследование кала. Копрограмма дает возможность исследовать кал, обнаружить возможные примеси крови, иммунных клеток, выделить бактерии и отправить их на посев. - Бактериологическое исследование кала. Посев полученного от пациента биоматериала – основной способ определения возбудителя заболевания. Бактерии культивируются на специальных питательных средах и тщательно исследуются, что позволяет установить вид патогенной бактерии. Кроме того, после определения возбудителя проводится его тестирование на чувствительность к антибиотикам, что позволяет точно подобрать эффективную терапию для пациента.
- Серологические исследования. Дополнительным способом диагностики являются исследование на антитела в крови пациента. Они выделяются в ответ на воздействие бактерий через 4-5 дней. Антитела имеют высокую специфичность по отношению к определенной бактерии, благодаря чему можно установить разновидность микроорганизма.
Лечение
Лечение кишечной инфекции зависит от того, каким возбудителем она вызвана, однако можно выделить ряд общих правил, которые относятся ко всем поражениям пищеварительной системы.
Диета
 При легкой форме патологии пациенту назначается щадящая диета. Уменьшается общий объем пищи, исключаются вредные для кишечника продукты, назначается максимально щадящее питание. При среднетяжелом и тяжелом течении заболевания общий суточный калораж сокращается примерно на 40-50%. Рекомендуется увеличить частоту приемов пищи до 6-8 раз в день. В период восстановления, когда диарейный синдром исчезает, рекомендуется назначить пациенту пребиотики как в виде пищевых продуктов, так и отдельно, в таблетках.
При легкой форме патологии пациенту назначается щадящая диета. Уменьшается общий объем пищи, исключаются вредные для кишечника продукты, назначается максимально щадящее питание. При среднетяжелом и тяжелом течении заболевания общий суточный калораж сокращается примерно на 40-50%. Рекомендуется увеличить частоту приемов пищи до 6-8 раз в день. В период восстановления, когда диарейный синдром исчезает, рекомендуется назначить пациенту пребиотики как в виде пищевых продуктов, так и отдельно, в таблетках.
| Рекомендуемые продукты | Нерекомендуемые продукты |
|
|
Препараты
Для лечения тяжелых бактериальных инфекций применяются антибиотики. Средства подбираются в зависимости от возбудителя.
Определение схемы терапии и дозировки лекарства проводится только лечащим врачом пациента.
При более легких формах заболевания антибактериальные препараты обычно не назначаются, проводится симптоматическая терапия. В нее входят:
-
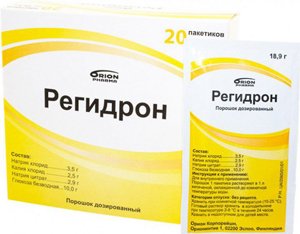 Введение солевых растворов (Трисоль, Регидрон). При легких формах заболевания жидкость назначается внутрь, при тяжелом течении – вводится парентерально.
Введение солевых растворов (Трисоль, Регидрон). При легких формах заболевания жидкость назначается внутрь, при тяжелом течении – вводится парентерально. - Жаропонижающие средства. Для снижения температуры и интоксикации назначаются нестероидные противовоспалительные средства (Ибупрофен, Нимесулид), а также Парацетамол.
- Сорбенты (Энтеросгель, Полисорб, Смекта). Препараты из данной группы обезвреживают токсические вещества, которые содержатся в пораженном кишечнике, и выводят их из организма. Благодаря этому снижается выраженности интоксикации организма.
- Пробиотики и пребиотики. Кишечные инфекции обычно сопровождаются симптомами дисбактериоза, поэтому пациентам назначаются средства для восстановления нормальной микрофлоры пищеварительной системы. Лекарства применяются исключительно в реабилитационном периоде, когда исчезает диарейный синдром, так как до этого их использование практически неэффективно.
При подозрении на кишечную инфекцию пациент должен оценить свое состояние и принять решение о тактике лечения. Если это легкое пищевое отравление, которое не сопровождается выраженным подъемом температуры и внекишечными симптомами, то заболевание можно лечить дома. Для этого рекомендуется голод и покой, обильное питье, использование сорбентов. При тяжелом состоянии больного, выраженной лихорадке, присоединении внекишечных проявлений обязательно нужно обратиться к врачу. Возможно, пациенту потребуется госпитализация в гастроэнтерологическое отделение или инфекционную больницу.
Прогноз для пациента будет зависеть от возбудителя кишечной инфекции. В большинстве случаев болезнь легко устраняется, однако при некоторых специфических заболеваниях болезнь сопровождается осложнениями и может даже привести к летальному исходу. Залогом благоприятного разрешения заболевания является раннее обращение к врачу и соблюдение его инструкций.
Возможные осложнения
- инфекционно-токсический шок;
- вторичное распространение очагов инфекции, поражение других органов;
- острая почечная недостаточность;
- дисбактериоз.
Профилактика
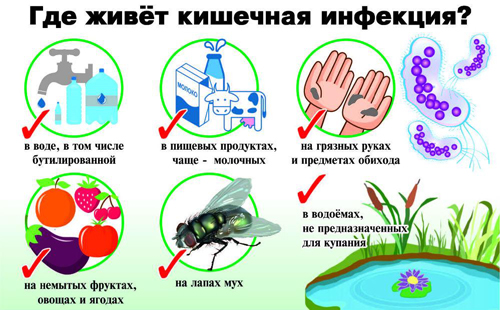
- регулярно мыть руки перед приемом пищи;
- употреблять мясные и молочные продукты из проверенных источников;
- не пить воду из природных водоемов, не купаться на неофициальных пляжах;
- тщательно мыть фрукты и овощи, даже перед термической обработкой;
- соблюдать правила личной гигиены, не пользоваться чужими личными вещами (например, полотенцами);
- по возможности ограничить контакты с людьми, имеющими признаки кишечных инфекций.
Источник