Кишечные инфекции википедия кратко
Коли-инфекция (Escherichia coli — кишечная палочка; син. эшерихиоз, колибактериоз, колиэнтерит, колидиспепсия)[1] — группа инфекционных болезней, вызываемых патогенными серотипами кишечных палочек. Наиболее часто эти бактерии вызывают острые кишечные расстройства (кишечную коли-инфекцию), а у детей раннего возраста и у ослабленных лиц могут также явиться причиной поражения мочевыводящих путей (см. пиелонефрит, цистит), иногда — развития холецистита, менингита, сепсиса. Различают энтеропатогенную, энтеротоксигенную, энтероинвазивную, энтерогеморрагическую, энтероадгезивную инфекцию и другие инфекции[2]. Наиболее частые возбудители диареи путешественников[3].
Этиология и эпидемиология[править | править код]
Патогенные кишечные палочки по антигенным свойствам условно разделяют на 4 группы: энтеропатогенные кишечные палочки (0111, 055, 018, 026 и др.), вызывающие эпидемические вспышки энтеритов и гастроэнтеритов гл. обр. у детей раннего возраста, в т. ч. у новорождённых (особенно часто у недоношенных и ослабленных детей); энтеротоксигенные кишечные палочки (06, 07, 08, 09, 015, 020, 075, 0159 и др.), обусловливающие заболевания типа гастроэнтерита, энтерита и, редко, энтероколита у детей всех возрастов (чаще у детей в возрасте от 6 мес. до 2 лет) и взрослых; энтероинвазивные кишечные палочки (0124, 0129, 032, 0144 и др.), являющиеся причинами заболеваний, сходных по клинике с дизентерией, у детей всех возрастных групп (преимущественно у детей старше 1 года) и взрослых; кишечные палочки 0157, вызывающие эпидемические вспышки геморрагических колитов у взрослых.
Кишечные палочки довольно устойчивы в окружающей среде (на загрязнённых поверхностях пеленальных столов, игрушках могут сохраняться более 100 дней); при кипячении гибнут в течение 15 с, под действием 1% р-ра хлорамина или 5% р-ра лизола — в течение 3- 5 мин.
Источниками патогенных кишечных палочек являются больной коли-инфекцией, бактерионоситель, а также инфицированные молодые домашние животные (телята, поросята и др.). Пути заражения — пищевой, водный, у детей раннего возраста (особенно новорождённых), кроме того, и контактно-бытовой (возбудитель инфекции передается через загрязнённые руки матерей, обслуживающего персонала, через предметы ухода за ребёнком и др.).
Сезонный подъём заболеваний, вызванных энтеропатогенными кишечными палочками, наблюдается в зимне-весенние месяцы, а заболеваний, обусловленных другими видами патогенных кишечных палочек, — летом.
Клиническая картина[править | править код]
Длительность инкубационного периода заболеваний, вызываемых патогенными кишечными палочками, от 12-24 ч до 4-6 дней.
Заболевания, обусловленные энтеропатогенными и энтеротоксигенными кишечными палочками, имеют сходную клиническую картину. У детей раннего возраста, особенно первых месяцев жизни, коли-инфекция (чаще обусловленная энтеропатогенными кишечными палочками) начинается, как правило, постепенно. Отмечаются снижение аппетита, срыгивания, остановка прибавки массы тела, некоторое учащение и разжижение стула. К 5-7-му дню состояние ухудшается, присоединяются лихорадка (чаще умеренная), рвота, стул учащается до 10 и более раз в сутки, испражнения становятся водянистыми, брызжущими, с жёлтым или оранжевым оттенком, возникает метеоризм. Нарастают симптомы обезвоживания: снижается тургор кожи, усиливается сухость слизистых оболочек, западают большой родничок и глазные яблоки, голос становится хриплым (см. Обезвоживание организма). Появляются признаки нарушения кровообращения (тахикардия, бледность и цианоз кожи и слизистых оболочек, глухость тонов сердца, повышение, а затем снижение АД, одышка). Печень и селезёнка не увеличены. В крови характерных изменений нет. При исследовании испражнений лейкоциты и эритроциты не обнаруживают. Выздоровление может наступить на 1- 4-й неделе после начала болезни. Примерно у трети больных заболевание принимает длительное волнообразное течение. В отдельных случаях присоединяются осложнения (отит, цистит, пиелонефрит, менингит), возможно развитие колибактериального сепсиса. Иногда в раннем детском возрасте коли-инфекция, обусловленная энтеропатогенными и энтеротоксигенными кишечными палочками, может протекать легко с нерезко выраженными явлениями энтерита, нормальной или субфебрильной температурой тела, отсутствием выраженных признаков обезвоживания и незначительным ухудшением общего состояния. Часто наблюдается сочетанное развитие острого респираторного вирусного заболевания и коли-инфекции, что может привести к более тяжелому течению последней и возникновению осложнений.
У детей старше 3 лет и взрослых начало заболеваний, вызванное энтеропатогенными и энтеротоксигенными кишечными палочками, острое. Появляются тошнота, нечастая рвота, схваткообразные боли в животе, незначительный подъём температуры тела. Стул учащается обычно до 2-6 раз в сутки; испражнения становятся обильными, брызжущими, содержат много воды; слизи и прожилков крови не обнаруживают. Течение болезни в большинстве случаев легкое или среднетяжелое, продолжительность — 3-6 дней. Наблюдаются также стертые формы болезни.
Клиническая картина заболеваний, обусловленных энтероинвазивными кишечными палочками, характеризуется острым началом с умеренным повышением температуры тела в течение 1-3 дней, ухудшением аппетита, схваткообразными болями в животе по ходу толстой кишки, скудными испражнениями с примесью слизи и иногда крови. Выздоровление наступает в конце первой — начале второй недели болезни.
Заболевания, обусловленные кишечной палочкой 0157, характеризуются выраженными явлениями интоксикации, лихорадкой, геморрагическим колитом. У некоторых больных наблюдаются невриты, поражения почек.
Различают кишечные, паракишечные, септические эшерихиозы.
Кишечные эшерихиозы[править | править код]
Эшерихиоз, вызываемый энтеротоксигенными штаммами — это острая кишечная диарейная инфекция холероподобного течения, протекающая с поражением тонкой кишки без выраженного синдрома интоксикации.
Заболевание является основной нозологической формой, так называемой диареи путешественников. Инкубационный период составляет 16-72 ч.
Заболевание начинается остро. Больные ощущают общую слабость, головокружение. Температура тела нормальная или субфебрильная. Одновременно с этим возникают разлитые боли в животе схваткообразного характера. У всех больных появляется частый, жидкий, обильный стул, который быстро становится бескаловым, водянистым, без зловонного запаха. Некоторых больных беспокоит тошнота и повторная рвота вначале съеденной пищей, затем мутной белесоватой жидкостью.
Живот вздут, при пальпации малоболезненный, определяется сильное урчание, толстая кишка не изменена. Заболевание может иметь как легкое, так и тяжелое течение. Тяжесть состояния определяется степенью обезвоживания. Иногда болезнь протекает молниеносно с быстрым развитием эксикоза.
Эшерихиоз, вызываемый энтероинвазивными кишечными палочками — это острая кишечная инфекция, протекающая с симптомами общей интоксикации и преимущественным поражением толстой кишки. Инкубационный период длится 6-48 ч.Развиваются явления общего токсикоза — озноб, общая слабость, разбитость, головная боль, снижение аппетита, боли в мышцах конечностей, однако у многих больных самочувствие на протяжении заболевания сохраняется относительно хорошим. Температура тела у большей части больных нормальная или субфебрильная, у 1/4 пациентов — в пределах 38-39 °C, и только у 10% — выше 39 °C. Через несколько часов от начала заболевания появляются симптомы поражения желудочно-кишечного тракта. Начальная непродолжительная водянистая диарея сменяется колитическим синдромом. Боли в животе локализуются преимущественно в нижней части живота, сопровождаются ложными позывами на дефекацию. Стул учащается до 10 раз в сутки, редко больше, испражнения имеют кашицеобразную или жидкую консистенцию, содержат примесь слизи, а иногда и крови. При более тяжелом течении болезни испражнения теряют каловый характер, состоят из одной слизи и крови. При объективном обследовании больного в разгаре заболевания толстая кишка в дистальном отделе или на всем протяжении спазмирована, уплотнена и болезненна. Печень и селезёнка не увеличены.
При ректороманоскопии выявляется катаральный, реже катарально-геморрагический или катарально-эрозивный проктосигмоидит.
Болезнь характеризуется кратковременным и доброкачественным течением. Лихорадка сохраняется в течение 1-2 дней, реже 3-4 дня. Через 1-2 дня стул становится оформленным, без патологических примесей. Спазм и болезненность толстой кишки при пальпации исчезают в большинстве случаев к 5-7-му дню болезни. Полное восстановление слизистой оболочки толстой кишки наступает к 7-10-му дню болезни.[4]
Паракишечные эшерихиозы[править | править код]
Непатогенные эшерихии, в норме в больших количествах населяющие кишечник, могут, тем не менее, вызвать развитие патологии при попадании в другие органы или полости человеческого тела. Если бактерия попадает через отверстие в ЖКТ в брюшную полость, может возникнуть перитонит. Попав и размножившись во влагалище женщины, бактерия может вызвать или осложнить кольпит. В таких случаях в лечение включается применение антибиотиков, проводимое таким образом, чтобы не подавлять нормальную микрофлору кишечника, иначе возможно развитие дисбактериоза. У ослабленных лиц может вызвать пневмонию, пиелонефрит, менингит, сепсис.
E. coli очень чувствительна к таким антибиотикам, как стрептомицин или гентамицин. Однако, E. coli может быстро приобретать лекарственную устойчивость[5].
Септические эшерихиозы[править | править код]
Могут быть вызваны как патогенными, так и условно-патогенными эшерихиями. У детей эшерихиозы, вызванные энтеропатогенными кишечными палочками, протекают в виде различной тяжести энтеритов, энтероколитов, а у новорождённых и недоношенных детей — и в септической форме. Септическая форма заболевания у детей протекает с выраженными симптомами общей интоксикации, повышением температуры тела, анорексией, срыгиванием, рвотой, возникновением множественных гнойных очагов. При этом кишечный синдром может быть мало выраженным.
Лечение[править | править код]
При холероподобном течении эшерихиоза у детей главным терапевтическим мероприятием является восстановление водно-электролитного баланса. Оно
достигается путём пероральной регидратации глюкозо-электролитными растворами, а в тяжелых случаях — внутривенным введением полиионных растворов. Больным назначают также кишечные антисептики (нитрофурановые препараты, оксихинолины).
Принципы и способы лечения больных дизентериеподобным эшерихиозом те же, что и бактериальной дизентерии. Эти же принципы используют при диарее путешественников.
В лечении энтеропатогенного эшерихиоза используют кишечные антисептики, в тяжелых случаях — антибиотики (полимиксины, аминогликозиды,
цефалоспорины III поколения, рифакол, фторхинолоны, канамицин). Патогенетическая терапия аналогична той, которая используется в лечении осмотической
гипоферментативной диареи. Внутривенная инфузионная терапия тяжелых форм заболевания (особенно при позднем поступлении в стационар) проводится с учётом возможной трофической (белковой) недостаточности и снижения содержания альбумина в плазме крови.[6]
Лечение больных энтерогеморрагическим эшерихиозом включает этиотропные средства и энергичную патогенетическую терапию. Этиотропная терапия в
легких случаях включает кишечные антисептики, в тяжелых — фторхинолоны, цефалоспорины III поколения, рифакол. В патогенетической терапии тяжелых форм заболевания используют большие дозы глюкокортикостероидов (преднизолон 200 мг/сут), плазмаферез, гемодиализ.
Септические формы лечат по общим принципам лечения сепсиса. Проводится коррекция ДВС-синдрома с учётом его стадии.
Лечение[править | править код]
Лечение обычно проводят в стационаре. Лечение на дому допустимо только в случае нетяжелого течения кишечной коли-инфекции у детей старше 1 года и у взрослых (если они не являются работниками пищевых и приравненных к ним предприятий) при возможности организовать в домашних условиях изоляцию больного и уход за ним. При кишечной коли-инфекции детям грудного возраста назначают антибиотики неомицинового ряда, рифампицин, полимиксин, препараты налидиксовой кислоты; детям старше 1 года и взрослым — только при тяжелом течении болезни. Эффективны коли-протейный фаг и препараты, нормализующие кишечную флору (лактобактерин и др.).
С первого дня болезни грудной ребёнок должен получать соответствующее возрасту питание в объёме не менее половины нормы, показано дробное кормление грудным молоком (начиная с 10-20 мл через каждые 2 ч), а при его отсутствии — кислыми молочными смесями в сочетании с рисовым отваром. Детям старше 1 года и взрослым в первые дни болезни рекомендуют кефир, ацидофилин, творог, протертые овощи.
При коли-инфекции, сопровождающейся обезвоживанием, большое значение имеет быстрое и адекватное восполнение потерянных организмом воды и солей путём проведения оральной или внутривенной регидратации. Рекомендуется частое дробное питьё растворов, восстанавливающих водно-минеральный обмен. Наиболее эффективны глюкосалан и регидрон, в которых соотношение глюкозы, солей натрия и калия обеспечивает оптимальное всасывание их из кишечника в кровь. Эти расстворы следует чередовать с питьём чая или овощного отвара. Объём жидкости, к-рый должен выпить больной в первые 6-8 ч болезни, составляет ориентировочно для грудных детей 100 мл на 1 кг массы тела, а для детей старше 1 года и взрослых — соответственно 80-50 мл на 1 кг массы тела. При тяжелом течении болезни в первые дни регидратацию проводят путём капельного внутривенного введения 10% р-ра глюкозы в сочетании с р-ром Рингера, реополиглюкином и альбумином, восполнение потерь калия — путём внутривенного введения препаратов калия.
При цистите, пиелонефрите, холецистите, менингите, сепсисе и других заболеваниях колибактериальной природы назначают этиотропное лечение с использованием антибактериальных средств, применяемых для лечения кишечной коли-инфекции, и соответствующее патогенетическое лечение.
Прогноз при своевременно начатом и адекватном лечении в большинстве случаев благоприятный. При поздно начатом лечении у детей раннего возраста возможны летальные исходы.
Профилактика[править | править код]
Система профилактических мероприятий для эшерихиоза определяется его принадлежностью к той или иной категории и аналогична
профилактике других острых кишечных инфекций с соответствующей эпидемиологической составляющей. Специфическая профилактика не разработана.
Экспериментальные методы лечения и профилактики[править | править код]
Терапия и профилактика бактериофагами эшерихиоза была разработана более 80 лет назад в Советском Союзе, где использовалась для лечения и профилактики диареи, вызванной E. coli[7]. В настоящее время фаговая терапия доступна лишь в Центре фаговой терапии в Грузии и в Польше[8].
Бактериофаг Т4 является хорошо изученным фагом, инфицирующим E. coli.
Исследователи разрабатывают эффективные вакцины для профилактического снижения количества случаев заражения патогенными штаммами E. coli по всему миру[9].
В апреле 2009 года исследователи Мичиганского университета заявили о том, что разработали вакцину для одного из штаммов E. coli. Подана заявка на патент[10].
Примечания[править | править код]
Ссылки[править | править код]
- Коли-инфекция на golkom.ru
- Коли инфекция на сайте doktorvirus.ru
Источник
Кишечные инфекции – это острые состояния, которые возникают вследствие инвазии патогенных микроорганизмов в кишечник человека. Поражение пищеварительной системы может быть вызвано множеством возбудителей. Объединяет данные состояния общность клинической картины – выраженный диарейный синдром и интоксикация пациента.
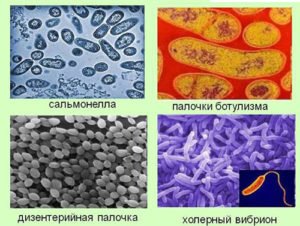
Возбудители кишечных инфекций
В зависимости от происхождения все кишечные инфекции можно разделить на:
- бактериальные;
- вирусные;
- протозойные.
Значительно реже заболевание ассоциировано с патогенными грибками.
| Бактериальные инфекции | Вирусные инфекции | Протозойные инфекции |
|
|
|
Симптомы
Общие симптомы
- Болевой синдром. В зависимости от уровня поражения кишечника боли могут локализоваться в области верхних или нижних отделов живота.
- Диарейный синдром. Для большинства кишечных инфекций характерно учащение дефекации, которое часто сопровождается появлением ложных позывов – тенезмов.
- Запоры. В тяжелых случаях заболевания возможно развитие пареза кишечника, который внешне характеризуется стойким запором, сохраняющимся на протяжении нескольких суток.
- Изменение характера стула. В большинстве случаев стул становится жидким, водянистым, меняется его цвет. В составе кала могут обнаруживаться остатки непереваренной пищи, слизь или кровь.
- Общая интоксикация организма. Кишечная инфекция обязательно сопровождается ухудшением общего состояния пациента, которое проявляется возникновением лихорадки, общей слабости, головных болей, снижения массы тела, отсутствием аппетита.
- Тошнота и рвота. В зависимости от тяжести течения заболевания рвота может быть однократной или многократной, приносить пациенту облегчение или, наоборот, ухудшать его состояние.

Специфические симптомы
| Кишечная инфекция | Специфические симптомы |
| Ботулизм |
|
| Сальмонеллез |
|
| Дизентерия |
|
| Эшерихиоз |
|
| Брюшной тиф |
|
| Паратифозные инфекции |
|
| Ротавирусная инфекция |
|
| Аденовирусная инфекция |
|
| Энтеровирусная инфекция |
|
Пути передачи кишечных инфекций
-
 Алиментарный путь. Заражение происходит через употребляемую пищу. Такой механизм передачи наиболее характерен для кишечных инфекций.
Алиментарный путь. Заражение происходит через употребляемую пищу. Такой механизм передачи наиболее характерен для кишечных инфекций. - Водный путь. Попадание микроорганизмов в тело человека осуществляется при употреблении воды из непроверенных источников.
- Контактно-бытовой путь. Распространение бактерий происходит через предметы обихода.
- Воздушно-капельный путь. Наиболее редко микроорганизмы проникают в тело человека после вдыхания воздуха, в который попали частички мокроты инфицированного пациента. Для кишечных инфекций практически не характерен аэрозольный путь передачи, однако в исключительных случаев возможно и такое заражение.
Диагностика
При подозрении на кишечную инфекцию пациент должен обратиться к своему терапевту. После обследования врач сможет предположить конкретный диагноз и назначит лечение. При тяжелом течении заболевания или при подозрении на специфическую инфекцию (например, дизентерию) больной направляется в специализированный инфекционный стационар для проведения профильной терапии и обеспечения необходимой изоляции.
Для подтверждения диагноза кишечной инфекции используются следующие методики диагностики:
-
 Исследование кала. Копрограмма дает возможность исследовать кал, обнаружить возможные примеси крови, иммунных клеток, выделить бактерии и отправить их на посев.
Исследование кала. Копрограмма дает возможность исследовать кал, обнаружить возможные примеси крови, иммунных клеток, выделить бактерии и отправить их на посев. - Бактериологическое исследование кала. Посев полученного от пациента биоматериала – основной способ определения возбудителя заболевания. Бактерии культивируются на специальных питательных средах и тщательно исследуются, что позволяет установить вид патогенной бактерии. Кроме того, после определения возбудителя проводится его тестирование на чувствительность к антибиотикам, что позволяет точно подобрать эффективную терапию для пациента.
- Серологические исследования. Дополнительным способом диагностики являются исследование на антитела в крови пациента. Они выделяются в ответ на воздействие бактерий через 4-5 дней. Антитела имеют высокую специфичность по отношению к определенной бактерии, благодаря чему можно установить разновидность микроорганизма.
Лечение
Лечение кишечной инфекции зависит от того, каким возбудителем она вызвана, однако можно выделить ряд общих правил, которые относятся ко всем поражениям пищеварительной системы.
Диета
 При легкой форме патологии пациенту назначается щадящая диета. Уменьшается общий объем пищи, исключаются вредные для кишечника продукты, назначается максимально щадящее питание. При среднетяжелом и тяжелом течении заболевания общий суточный калораж сокращается примерно на 40-50%. Рекомендуется увеличить частоту приемов пищи до 6-8 раз в день. В период восстановления, когда диарейный синдром исчезает, рекомендуется назначить пациенту пребиотики как в виде пищевых продуктов, так и отдельно, в таблетках.
При легкой форме патологии пациенту назначается щадящая диета. Уменьшается общий объем пищи, исключаются вредные для кишечника продукты, назначается максимально щадящее питание. При среднетяжелом и тяжелом течении заболевания общий суточный калораж сокращается примерно на 40-50%. Рекомендуется увеличить частоту приемов пищи до 6-8 раз в день. В период восстановления, когда диарейный синдром исчезает, рекомендуется назначить пациенту пребиотики как в виде пищевых продуктов, так и отдельно, в таблетках.
| Рекомендуемые продукты | Нерекомендуемые продукты |
|
|
Препараты
Для лечения тяжелых бактериальных инфекций применяются антибиотики. Средства подбираются в зависимости от возбудителя.
Определение схемы терапии и дозировки лекарства проводится только лечащим врачом пациента.
При более легких формах заболевания антибактериальные препараты обычно не назначаются, проводится симптоматическая терапия. В нее входят:
-
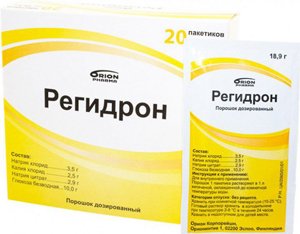 Введение солевых растворов (Трисоль, Регидрон). При легких формах заболевания жидкость назначается внутрь, при тяжелом течении – вводится парентерально.
Введение солевых растворов (Трисоль, Регидрон). При легких формах заболевания жидкость назначается внутрь, при тяжелом течении – вводится парентерально. - Жаропонижающие средства. Для снижения температуры и интоксикации назначаются нестероидные противовоспалительные средства (Ибупрофен, Нимесулид), а также Парацетамол.
- Сорбенты (Энтеросгель, Полисорб, Смекта). Препараты из данной группы обезвреживают токсические вещества, которые содержатся в пораженном кишечнике, и выводят их из организма. Благодаря этому снижается выраженности интоксикации организма.
- Пробиотики и пребиотики. Кишечные инфекции обычно сопровождаются симптомами дисбактериоза, поэтому пациентам назначаются средства для восстановления нормальной микрофлоры пищеварительной системы. Лекарства применяются исключительно в реабилитационном периоде, когда исчезает диарейный синдром, так как до этого их использование практически неэффективно.
При подозрении на кишечную инфекцию пациент должен оценить свое состояние и принять решение о тактике лечения. Если это легкое пищевое отравление, которое не сопровождается выраженным подъемом температуры и внекишечными симптомами, то заболевание можно лечить дома. Для этого рекомендуется голод и покой, обильное питье, использование сорбентов. При тяжелом состоянии больного, выраженной лихорадке, присоединении внекишечных проявлений обязательно нужно обратиться к врачу. Возможно, пациенту потребуется госпитализация в гастроэнтерологическое отделение или инфекционную больницу.
Прогноз для пациента будет зависеть от возбудителя кишечной инфекции. В большинстве случаев болезнь легко устраняется, однако при некоторых специфических заболеваниях болезнь сопровождается осложнениями и может даже привести к летальному исходу. Залогом благоприятного разрешения заболевания является раннее обращение к врачу и соблюдение его инструкций.
Возможные осложнения
- инфекционно-токсический шок;
- вторичное распространение очагов инфекции, поражение других органов;
- острая почечная недостаточность;
- дисбактериоз.
Профилактика
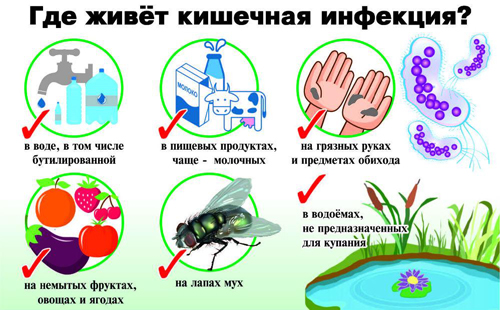
- регулярно мыть руки перед приемом пищи;
- употреблять мясные и молочные продукты из проверенных источников;
- не пить воду из природных водоемов, не купаться на неофициальных пляжах;
- тщательно мыть фрукты и овощи, даже перед термической обработкой;
- соблюдать правила личной гигиены, не пользоваться чужими личными вещами (например, полотенцами);
- по возможности ограничить контакты с людьми, имеющими признаки кишечных инфекций.
Источник