Клинический случай цирроза печени
МКБ-10:
К-70.3
Алкогольный цирроз печени
К-74
Фиброз и цирроз печени
Цель
лекции –
опираясь на полученные знания поставить
диагноз цирроза печени, провести
дифференциальный диагноз, сформулировать
диагноз и назначить схему лечения
конкретного больного.
План
лекции
Клинический
случайОпределение
цирроза
печениЭпидемиология
цирроза
печениЭтиология
и патогенез цирроза
печениКлиническая
картина
цирроза печениЛабораторная
и инструментальная диагностика цирроза
печениДиагностические
критерии цирроза
печениДифференциальный
диагноз цирроза
печениКлассификация
цирроза
печениЛечение
цирроза
печениПрогноз
при циррозе
печени.
Клинический
случай:
Больной
М., 52 лет обратился в поликлинику с
жалобами на тяжесть и дискомфорт в
правом подреберье без четкой связи с
приемом пищи, общую слабость, быструю
утомляемость, выраженное вздутие живота.
Из
анамнеза известно, что больной работает
слесарем, часто употребляет алкоголь,
однако отрицает злоупотребление. До
настоящего времени считал себя здоровым
человеком, к врачам не обращался.
Ухудшение состояния в течение месяца
после Новогодних праздников.
При
осмотре состояние относительно
удовлетворительное, рост 185 см, вес 76
кг. Кожные покровы смуглые, склеры
желтушные. На коже груди единичные
сосудистые звездочки, контрактура
Дюпюитрена больше выражена слева. Отеков
ног нет. В легких дыхание жесткое, хрипы
не выслушиваются. Тоны сердца ясные,
ритмичные. ЧСС 90 уд/мин. АД 120 и 70 мм рт.ст.
Язык влажный, обложен белым налетом у
корня. Живот вздут. При пальпации
болезненный в эпигастрии, правом
подреберье, окружность живота 89 см.
Печень перкуторно увеличена, выступает
из-под реберной дуги на 3 см по
среднеключичной линии справа. Край
печени заострен, уплотнен, чувствителен
при пальпации. Селезенка перкуторно
увеличена – 160х100 мм, не пальпируется.
Поколачивание по поясничной области
безболезненно с обеих сторон.
В
анализах крови обращало внимание
снижение Hb
до 105 г/л, Er.
3,5 Т/л, L
— 3,8 т Г/л, Trb
— 126 Г/л, СОЭ 15 мм/ч. АСТ 86 ед/л, АЛТ 58 ед/л,
ГГТ 140 ед/л, ЩФ – 280 ед/л, ХЭ 4533 ед/л, общий
билирубин 29,0 ммоль/л, альбумин – 35%.
Тимоловая проба 10 ед. Маркеры вирусных
гепатитов В и С отрицательные.
При
УЗИ органов брюшной полости выявлено
увеличение печени и селезенки, расширение
печеночной и селезеночной вен, небольшое
количество свободной жидкости в брюшной
полости.
Больному
был выставлен предварительный диагноз
цирроза печени, вероятно алкогольной
этиологии.
ОПРЕДЕЛЕНИЕ
Цирроз
печени (ЦП) —
это прогрессирующее диффузное заболевание,
характеризующееся поражением гепатоцитов,
их функциональной недостаточностью,
фиброзом и трансформацией нормальной
структуры печени с образованием
узлов-регенератов.
Цирроз
печени является конечной стадией ряда
хронических заболеваний печени.
ЭПИДЕМИОЛОГИЯ
Цирроз
печени занимает первое место среди
причин смертности от болезней органов
пищеварения (исключая опухоли).
Распространенность
– 2-3% (на основании данных аутопсии).
Наблюдается
в 2 раза чаще у мужчин старше 40 лет по
сравнению с общей популяцией.
ЭТИОЛОГИЯ:
Наиболее
частыми причинами развития цирроза
печени выступают следующие
заболевания
и состояния:
Вирусные
гепатиты (В,
С, D).Алкоголь.
Почти всегда развитию алкогольного
цирроза предшествует постоянное
употребление алкоголя в течение
более 10 лет. Риск поражения печени достоверно
увеличивается при употреблении 40-80 г
чистого этанола в день в течение
не менее 5 лет. Женщины более склонны к
развитию цирроза печени,чем
мужчины.Иммунные
нарушения:аутоиммунный
гепатит, первичный
билиарный
цирроз печени.Заболевания
жёлчных путей: внепеченочная обструкция
жёлчных путей, первичный склерозирующий
холангит,
холангиопатии
у
детей.Болезни
обмена веществ: гемохроматоз,
недостаточность a-1 антитрипсина,
болезнь Вильсона-Коновалова, муковисцидоз
(кистозный фиброз),
галактоземия,
гликогенозы,
наследственная тирозинемия, наследственная
непереносимость фруктозы,
абеталипопротеинемия, порфирии.Нарушение
венозного оттока из печени: синдром
Бадда-Киари, веноокклюзионная болезнь,
тяжёлая правожелудочковая сердечная
недостаточность.Токсины,
химикаты.Разные
причины: саркоидоз, неалкогольный
стеатогепатит, гипервитаминоз А.
Приблизительно
у 10—35 % больных этиология остаётся
неясна.
Обратим
внимание, что в приведенном случае
истории болезни у больного наиболее
вероятной причиной развития заболевания
является злоупотребление алкоголем.
Время,
необходимое для развития фиброза печени,
в значительной степени зависит от
этиологического фактора. Часто цирроз
развивается медленно: алкогольный
цирроз печени формируется за 10-12 лет
злоупотребления алкоголем, вирусные
циррозы печени формируются через 20-25
лет после инфицирования. Наиболее
быстрые темпы развития цирроза печени
(несколько месяцев) отмечены у пациентов
с билиарной обструкцией опухолевой
этиологии и у новорождённых с атрезией
желчевыводящих протоков.
Патогенез
ЦП
Для
рассмотрения патогенеза развития
цирроза печени целесообразно вспомнить
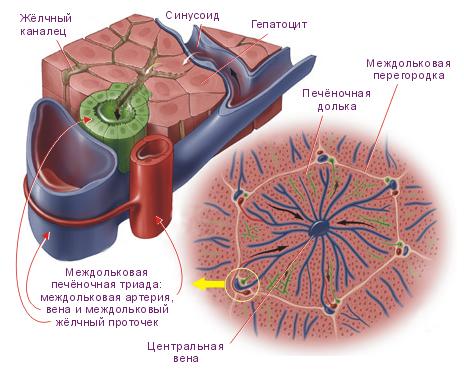
структуру печеночной дольки. Между
рядами гепатоцитов проходят кровеносные
капилляры и желчные проточки. Кровеносные
капилляры являются разветвлениями
ветвей воротной вены и печеночной
артерии. Капилляры впадают в центральную
вену, несущую кровь в печеночные вены.
Стенки кровеносных капилляров выстланы
эндотелиоцитами и звездчатыми
ретикулоэндотелиоцитами (клетками
Купфера). Капилляры окружены узкими
перикапиллярными пространствами
(пространства Диссе), заполненными
плазмой; они способствуют транскапиллярному
обмену. Дольки отделены одна от другой
соединительнотканными прослойками —
междольковой соединительной тканью
(так называемые портальные поля), в
которой проходят междольковые вены
(ветви воротной вены), междольковые
артерии (ветви печеночной артерии) и
междольковые желчные протоки, в которые
впадают
желчные
проточки (печеночная триада).
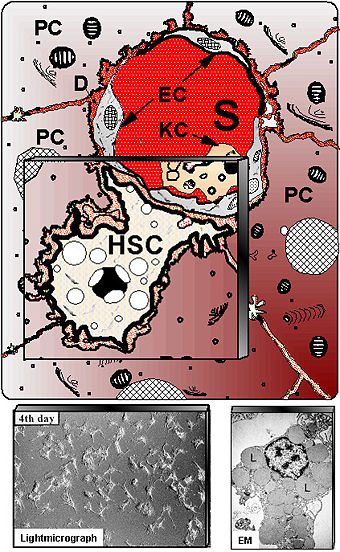
Клетки
Ито
(синонимы: звёздчатая
клетка печени,
жирозапасающая
клетка,
липоцит).
Находятся они в перисинусоидальном
пространстве печеночной дольки способные
функционировать в спокойном
и активированном
состоянии.
Активированные
клетки Итоиграют
главную роль в фиброгенезе—
формировании рубцовой ткани при
повреждениях печени. В неповрежденной
печени, звёздчатые клетки находятся в
спокойном
состоянии.
Другой отличительной чертой клеток
является присутствие в их цитоплазме
запасов витамина А (ретиноида) в форме
жировых капель.
Выделяют
следующие этапы патогенеза цирроза:
Действие
этиологических факторов: цитопатогенное
действие вирусов, иммунные механизмы,
влияние гепатотоксичных цитокинов,
хемокинов,
прооксидантов,
эйкозоноидов,
ацетальдегида,
железа,
продуктов перекисного
окисления липидов.Активизация
функции клеток
Ито,
что приводит к избыточному разрастанию
соединительной
ткани
в пространствах
Диссе
и перицеллюлярному фиброзу
печени.Нарушение
кровоснабжения
паренхимы
печени за счёт капилляризации синусоидов
и уменьшения сосудистого русла с
развитием ишемических некрозов
гепатоцитов.Активация
иммунных механизмов цитолиза
гепатоцитов.
При
мостовидном некрозе гепатоцитов в зону
поражения стягиваются Т-лимфоциты,
которые активизируют клетки Ито,
приобретающие фибробластоподобные
свойства: синтезируют коллаген I типа,
что и ведёт в итоге к фиброзу. Кроме
того, микроскопически в печёночной
паренхиме образуются ложные дольки, не
имеющие центральной вены.
Развивается
портальная
гипертензия —
повышение давления в системе портальной
вены,
обусловленное обструкцией внутри- или
внепечёночных портальных сосудов. Это
приводит к появлению портокавального
шунтирования крови, спленомегалии
и асцита.
Со
спленомегалией
связаны тромбоцитопения
(усиленное депонирование тромбоцитов
в селезёнке), лейкопения,
а также анемия
вследствие повышенного гемолиза
эритроцитов.
Патогенез
асцита при
циррозе печени представлен на следующей
схеме:
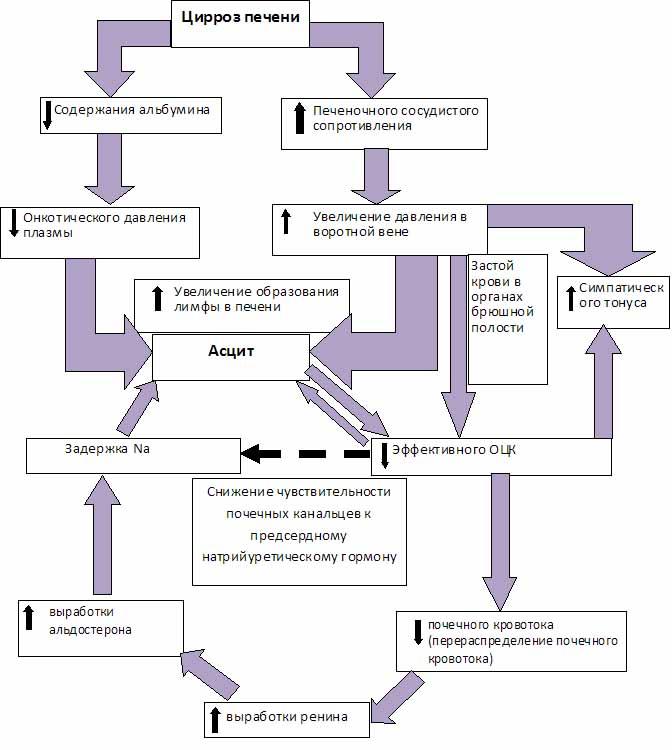
Четкой
зависимости частоты асцита от формы
цирроза печени не выявлено, асцит
наблюдался в далеко зашедшей стадии
одинаково часто при всех циррозах.
Асцит приводит к ограничению подвижности
диафрагмы,
гастроэзофагальному
рефлюксу
с пептическими эрозиями, язвами и
кровотечениями из варикозно-расширенных
вен пищевода, брюшным грыжам, бактериальному
перитониту, гепаторенальному синдрому.
Нарушение
венозного оттока приводит к отеку
слизистой оболочки кишечника, нарушению
процессов всасывания и развитию
экссудативной
энтеропатии.
У
больных циррозом печени часто наблюдаются
гепатогенные энцефалопатии
за счет выпадения детоксикационной
функции печени.
Нарушение
свёртываемости крови:
геморрагический синдром смешанного
типа (снижение синтеза факторов
свертывания крови + тромбоцитопения).
Анемия
также чаще носит смешанный характер:
—
макроцитарная В12
— дефицитная анемия развивается за
счет нарушения белковосинтетической
функции печени;
—
микроцитарная железодефицитная анемия
— вследствие кровотечений из варикозно
— расширенных вен пищевода или желудка;
—
нормоцитарная анемия развивается при
явлениях гиперспленизма.
Особенности
патогенеза отдельных видов цирроза
печени:
Алкогольный
цирроз печени
Важнейший
фактор — некроз
гепатоцитов, обусловленный прямым
токсическим действием алкоголя, а также
аутоиммунными процессами.
Вирусный
цирроз печени.
Важным
фактором является сенсибилизация
иммуноцитов к собственным тканям
организма. Основной мишенью аутоиммунной
реакции является печёночный липопротеид.
Застойный
цирроз печени.
Некроз
гепатоцитов связан с гипоксией
и венозным
застоем.
Первичный
билиарный цирроз печени.
Основное
место принадлежит генетическим нарушениям
иммунорегуляции. Вначале происходит
разрушение билиарного эпителия с
последующим некрозом сегментов канальцев,
а позднее — их пролиферация, что
сопровождается нарушениями экскреции
жёлчи.
Стадии процесса следующие:
хронический
негнойный деструктивный холангит;дуктулярная
пролиферация с деструкцией жёлчных
канальцев;рубцевание
и уменьшение жёлчных канальцев;крупноузловой
цирроз с холестазом.
Клинические
проявления зависит от стадии ЦП.
Жалобы:
Боли
в области печени, эпигастрии, по всему
животу (растяжение глиссоновой капсулы,
некроз).
Желудочно-кишечная
диспепсия:
тошнота, рвота, тяжесть в животе,
метеоризм, расстройство стула.
Общая
слабость,
быстрая утомляемость.
Лихорадка
неправильного типа (сопутствует
некрозу печеночных клеток или присоединению
инфекционных осложнений).
Кровоточивость
десен, носовые кровотечения, массивные
кровотечения из расширенных вен пищевода.
Кожный
зуд –
характерен для холестаза особенно при
билиарном циррозе печени.
Вспомним,
что жалобы, предъявляемые нашим больным
были весьма характерными: тяжесть и
дискомфорт в правом подреберье без
четкой связи с приемом пищи, общая
слабость, быстрая утомляемость,
выраженное вздутие живота.
Объективные
признаки при ЦП
1.
Истощение, атрофия мышц (дефицит
белка).
2.
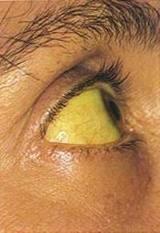
Кожные покровы серые или субиктеричные,
слизистые желтушные.
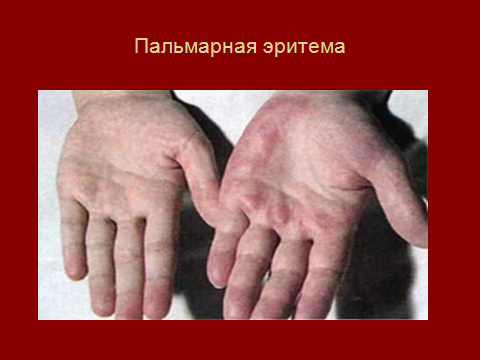
3.Язык
малиновый, лакированный, губы красные,
эритема в области скуловых костей,
ладоней:
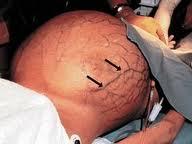
Живот
увеличен в объеме за счет асцита, «голова
медузы»:
6.
Желтуха, следы расчесов.
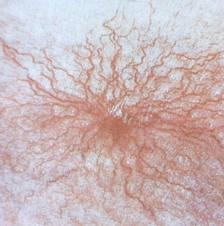
7.
«Сосудистые звездочки» на коже:
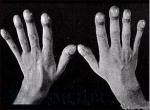
8.
пальцы типа «барабанных палочек»:
гинекомастия
у мужчин, нарушение оволосения,
гипогонадизм.
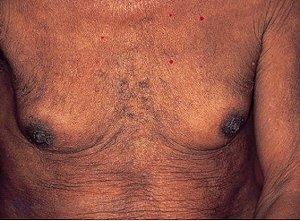
Увеличение
печени и селезенки.
Клинические
особенности ЦП в зависимости от этиологии:
При
вирусной этиологии ЦП преобладают
признаки печено-клеточной недостаточности
(астения, диспепсия, геморрагии, желтуха)
При
циррозах печени вирусной этиологии
асцит
чаще возникает после желтухи.
ЦП обычно крупноузловой, мультилобулярный.
Для
алкогольного ЦП характерны
«обвальное течение» (резкое ухудшение
состояния после запоя), контрактура
Дюпюитрена и увеличение околоушных
слюнных желез. Ранний симптом – портальная
гипертензия. Цирроз печени обычно
мелкоузловой.
Асцит
при алкогольном циррозе печени возникает
задолго до желтухи.
Первичный
билиарный цирроз печени:
кожный зуд может предшествовать желтухе.
Желтуха механического характера,
выраженная. Характерны ксантомы и
ксантелазмы за счет нарушения обмена
холестерина.
Значительное
увеличение печени и селезенки.
Лабораторными
маркерами являются значительное
увеличение щелочной фосфатазы и
выявление антимитохондриальных антител
(АМА).
Характерны
внепеченочные проявления: артриты,
кожные васкулиты, гломерулонефрит,
тиреоидит, синдром Шегрена.
В
разбираемом случае у больного выявлены
следующие клинические синдромы: гепато-
и спленомегалия, желтуха, «сосудистые
звездочки», контрактура Дюпюитрена,
асцит и признаки портальной гипертензии
на УЗИ. Алкогольную этиологию заболевания
у нашего пациента подтверждает резкое
ухудшение состояния после злоупотребления
алкоголем во время Новогодних праздников,
т.н. «обвальное течение».
Осложнения
при циррозе печени
Желудочно-кишечные
кровотечения:
кровавая рвота, мелена,
снижение
АД менее 100 мм рт ст. со снижением его на
20 мм рт ст. при переходе в вертикальное
положение, ЧСС более 100 в минуту.
Кровотечения из варикозно — расширенных
вен или эрозий пищевода (желудка),
усугубляются нарушением свертывания
крови
Спонтанный
бактериальный перитонит:
Проникновение
бактерий в брюшную полость гематогенным
или транслокационным путем на фоне
сниженной резистентности организма.
Основной возбудитель — E
coli.
Клиника: разлитая боль в брюшной
полости различной интенсивности,
лихорадка, рвота, диарея, признаки
пареза кишечника. Смертность в течение
года 61-78%.
3.
Развитие энцефалопатии. Стадии
печеночной энцефалопатии,включают
изменения сознания, интеллекта, поведения,
нейромышечные нарушения.
Градация | Признаки |
I | Нарушения |
II | Усиление |
III | Ступор. |
IV | Кома |
4.
Гепато-ренальный синдром: функциональная
почечная недостаточность, протекающая
без органических изменений почек на
фоне портальной гипертензии и асцита.
Рак
печени – на
фоне цирроза – чаще при вирусных
циррозах печени.
Ни
в одном случае не отмечено развития
рака на фоне билиарного цирроза печени.
Источник
Д.Д. САФИНА, Р.А. АБДУЛХАКОВ, А.Х. ОДИНЦОВА, Н.А. ЧЕРЕМИНА, А.Х. РАМАЗАНОВА
Республиканская клиническая больница МЗ РТ
Казанский государственный медицинский университет
Сафина Диляра Дамировна —
врач-интерн кафедры госпитальной терапии
420064, г. Казань, ул. Оренбургский тракт, д. 138, тел. +79172407262, e-mail: [email protected]
В статье представлен клинический случай развития цирроза печени в исходе синдрома Бадда-Киари. Рассматриваются причины болезни, клинические проявления, изменения в лабораторных и инструментальных методах исследования, тактика ведения больных. Цирроз печени в исходе синдрома Бадда-Киари имеет весьма неблагоприятный прогноз. Лечение должно быть направлено на профилактику и лечение осложнений, профилактику новых тромбозов, повышение качества жизни.
Ключевые слова:цирроз печени, синдром Бадда-Киари, полицитемия.
D.D. SAFINA, R.A. ABDULKHAKOV, А.H. ODINTSOVA, N.A. CHEREMINA, А.H. RAMAZANOVA
Republican Clinical Hospital of the Ministry of Health of the Republic of Tatarstan,
KazanStateMedicalUniversity
Clinical case of liver cirrhosis as an outcome of budd-chiari syndrome
This article presents clinical case of liver cirrhosis as an outcome of Budd-Chiari syndrome. Are discussed seeds of disease, clinical implications, changes in laboratory and instrumental methods of investigation, and patient surveillance. Liver cirrhosis as an outcome of Budd-Chiari syndrome has a very poor prognosis. Treatment should be aimed at the prevention and treatment of complications, prevention of new thrombosis, improvement of the quality of life.
Key words: liver cirrhosis, Budd-Chiari syndrome, polycythemia.
Больная Н., 56 лет, госпитализирована в гастроэнтерологическое отделение Республиканской клинической больницы МЗ РТ 28.12.2012 с предварительным диагнозом: Цирроз печени неясной этиологии, класс С по Чайлду-Пью, активный, декомпенсированный (асцит). Двусторонний гидроторакс. Полицитемия? Синдром Бадда-Киари? Жалобы при поступлении на боли в правом подреберье, на увеличение объема живота, эпизоды сильного зуда после бани.
При объективном осмотре отмечалось гиперемия щек, носа, шеи, груди; язык и губы синевато-красного цвета; в ротовой области гиперемия мягкого нёба при сохранении обычной окраски твердого нёба (симптом Купермана); конъюнктива глаз гиперемирована; иктеричность склер, желтушность кожных покровов; притупление перкуторного звука и ослабленное дыхание в нижних отделах легких с обеих сторон. Отмечалось увеличение живота за счет асцита, увеличение печени (размер по Курлову 13 — 12 — 11 см), селезенки (8 х 6 см).
Анализ крови: гемоглобин 196 г/л, эритроциты 6,2 x 1012/л, лейкоциты 11,2 x 109/л, СОЭ 0,1 мм/ч, АСТ до 3N, АСТ до 4N, ЩФ до 3N, ГГТ до 7N, общий билирубин до 6N, прямой билирубин до 16N, протромбиновый индекс (ПТИ) по Квику 51,4%.
При ультразвуковом исследовании (УЗИ) внутренних органов выявлено увеличение печени и селезенки, перипортальные фиброзные изменения, увеличение хвостатой доли печени, свободная жидкость в брюшной и плевральной полости.
Допплерометрия портальных сосудов выявила признаки тромбоза и коллатерального кровотока, отсутствие кровотока в печеночных венах.
На РКТ грудной клетки обнаружен двухсторонний плевральный выпот, асцит.
На основании клинико-лабораторных данных был установлен диагноз: синдром Бадда-Киари. Цирроз печени, класс С по Чайлд-Пью, активный, декомпенсированный (асцит), гепатогенный гидроторакс. Полицитемия? Пациентка консультирована гематологом. Для исключения вторичного эритроцитоза проведен онкологический поиск. Онкопатология не выявлена.
Цирроз печени является конечной стадией ряда хронических заболеваний печени. Одной из причин развития цирроза печени может быть нарушение венозного оттока из печени, возникающее при синдроме Бадда-Киари, при веноокклюзионной болезни и при тяжелой правожелудочковой сердечной недостаточности [1, 2].
Синдром Бадда-Киари характеризуется обструкцией печеночных вен на любом уровне, от выносящей дольковой вены до места впадения нижней полой вены в правое предсердие [3]. Обструкция, как правило, вызывается тромбом, но может возникнуть и в результате внешней компрессии (опухоль, абсцесс, поликистоз), мембранозного заращения нижней полой вены (редкая патология, встречающаяся чаще у жителей Японии и Африки) или как послеоперационное осложнение после трансплантация печени [4].
Наиболее частыми причинами развития синдрома Бадда-Киари являются гематологические нарушения. Полицитемия является наиболее частой причиной и встречается в 10—40%, что и имело место в нашем случае. Кроме того, синдром Бадда-Киари возникает при ночной пароксизмальной гемоглобинурии, при беременности и приеме оральных контрацептивов, при травмах; в 9% случаев ассоциирован со злокачественными новообразованиями. У 20—30% больных никаких сопутствующих заболеваний диагностировать не удается. Синдром Бадда-Киари манифестирует в возрасте 40—50 лет [5, 6].
Наиболее частыми клиническими проявлениями являются асцит, гепатомегалия, боль в животе, эти симптомы присутствуют практически у всех пациентов [5, 6]. Реже наблюдается спленомегалия, желтуха (билирубин, как правило, не превышает 34 мкмоль/л) и другие проявления, связанные с развитием портальной гипертензии [6]. Все перечисленные симптомы были и в нашем случае. Бессимптомный синдром Бадда-Киари составляет от 15% до 20% от всех случаев. Отсутствие симптомов связано с большим числом сосудистых коллатералей [7].
Рутинные биохимические исследования не имеют большой диагностической ценности. Возрастает активность ЩФ (от 1,5N до 7N), незначительно повышается активность трансаминаз. Асцитическая жидкость содержит большое количество белка [3, 6].
УЗИ позволяет выявить изменения печеночных вен, гипертрофию хвостатой доли, повышенную эхогенность и сдавление нижней полой вены [3]. Гипертрофия хвостатой доли встречается в 75% случаев [5].
Для диагностики синдрома Бадда-Киари важно визуализировать тромб в просвете нижней полой вены или в печеночных венах методом допплеровской ультрасонографии. В ходе этого исследования можно обнаружить нарушения кровотока в пораженных сосудах, сеть коллатералей. Допплерография печени является методом выбора при подозрении синдрома Бадда-Киари, чувствительность и специфичность метода составляет 85 % [5].
Основными целями терапии являются: уменьшение проявления синдрома Бадда-Киари за счет устранения венозной обструкции, профилактика и лечение осложнений синдрома Бадда-Киари, профилактика возникновения новых тромбозов, повышение качества жизни пациента. Медикаментозная терапия направлена на борьбу с дальнейшим развитием асцита, применение антикоагулянтов для профилактики дальнейшего развития венозного тромбоза.
Необходимо ограничение потребления поваренной соли до 1-3 г/сут, применениеспиронолактона и фуросемида. При развитии напряженного асцита или резистентности к терапии диуретиками показано проведение парацентеза и использование внутривенного введения альбумина. Ответ на медикаментозную терапию считается «полным» на основании следующих критериев: отсутствие асцита; нормальный уровень натрия и креатинина сыворотки (при использовании низких доз диуретиков (спиронолактон 75 мг или фуросемид 40 мг); повышение фактора V более 40% от нормального диапазона; уменьшение уровня билирубина менее 15 ммоль/л; отсутствие кровотечения на фоне портальной гипертензии; отсутствие спонтанного бактериального перитонита; ИМТ более 20 [8]. Развитие коагулопатии, энцефалопатии и гепаторенального синдрома свидетельствует о плохом прогнозе и требуют проведения хирургического вмешательства [5].
Прогноз неблагоприятный,при отсутствии специфической терапии 90% пациентов умирают в течение трех лет [7].
В описанном случае у пациентки имелись клинические проявления полицитемии (гиперемия кожных покровов; симптом Купермана; увеличение гемоглобина до 196 г/л, эритроцитов до 6,2 x 1012/л и лейкоцитов 11,2 x 109/л, уменьшение скорости оседания эритроцитов (СОЭ) 0,1 мм/ч; эпизоды зуда в анамнезе). При этом не было выявлено причин для вторичного эритроцитоза (нет признаков выраженной гипоксии, онкологической патологии, выраженной почечной патологии (гидронефроза, поликистоза, стеноза почечных артерий). Выявление гипертрофии левой доли печени у пациентки с циррозом печени и признаков тромбоза печеночных вен стало основанием для диагноза синдром Бадда-Киари.
ЛИТЕРАТУРА
1. Гастроэнтерология: национальное руководство / Под ред. В. Т. Ивашкина, Т. Л. Лапиной. — М.: ГЭОТАР-Медиа, 2008. — 754 с.
2. Подымова С. Д. Болезни печени: Руководство. — 4-е изд., перераб. и доп. — М.: ОАО «Издательство «Медицина», 2005. — 768 с.
3. Шерлок Ш., Дули Дж. Заболевания печени и желчных путей / Практическое руководство / Пер. с англ. под ред. З. Г. Апросиной и Н. А. Мухина. — М.: ГЭОТАР-Медицина, 1999. — 864 с.
4. John D. Horton, Francisco L. San Miguel, Jorge A. Ortiz. Budd-Chiari syndrome: illustrated review of current management // Liver International (2008), 455-466, DOI: 10.1111/j. 1478-3231.2008.01684.
5. K. V. Narayanan Menon, Vijay Shah, Patrick S. Kamath. The Budd-Chiari Syndrome // N. Engl. J. Med. — 2004. — Vol. 350. — P. 578—585.
6. M. C. Mitchell et al. Budd-Chiari syndrome: Etiology, Diagnosis and Management // Medicine. — 1982. — Vol. 61, № 4.
7. Aure’ lie Plessier, Dominique-Charles Valla. Budd-Chiari Syndrome // Semin. Liver Dis. — 2008. — Vol. 28 (3). — P. 259—269.
8. Andrea Mancuso. Budd-Chiari syndrome management: Lights and shadows // World J. Hepatol. — 2011. — Vol. 3 (10). — P. 262—264, DOI: 10.4254/wjh.v3.i10.262.
Источник


