Клинико эпидемиологические особенности острых кишечных инфекций
Для работников пищевых предприятий
Управление Роспотребнадзора по Республике Адыгея напоминает: в целях обеспечения санитарно-эпидемиологического благополучия населения, недопущения возникновения и распространения острых кишечных инфекций, необходимо обеспечить соблюдение мер предосторожности, а также проведение профилактических и дезинфекционных мероприятий.
Острые кишечные инфекции широко распространены во всем мире, они поражают взрослых и детей.
Среди всех инфекционных патологий острые кишечные инфекции составляют 20%.
Острые кишечные инфекции — группа инфекционных заболеваний, вызванных различными микроорганизмами (бактериями, вирусами), проявляющаяся расстройствами пищеварения и симптомами обезвоживания.
Кишечные инфекции встречаются в любое время года: вирусные, чаще всего встречаются в холодное время года (с ростом заболеваемости гриппом и ОРВИ), бактериальные — в теплое время года.
Практически все возбудители острой кишечной инфекции отличаются очень высокой устойчивостью. Например, возбудители паратифов и брюшного тифа продолжают свою жизнеспособность в молоке более 2 месяцев, в воде ещё дольше.
Микробы дизентерии в молоке могут жить и размножаться на протяжении 7 дней, а в речной воде — 35 дней. Свою жизнеспособность вирусы могут сохранять на различных предметах от 10 до 30 дней, а в фекалиях — более полугода.
Виды острых кишечных инфекций:
бактериальные: cальмонеллез, дизентерия, иерсиниоз, эшерихиоз, кампилобактериоз; острая кишечная инфекция, вызванная синегнойной палочкой, клостридиями, клебсиеллами, протеем; стафилококковое пищевое отравление, брюшной тиф, холера, ботулизм и прочие
ОКИ вирусной этиологи : ротавирусная, энтеровирусная, коронавирусная, аденовирусная, реовирусная инфекции
грибковые кишечные инфекции (чаще грибы рода Candida)
протозойные кишечные инфекции (лямблиоз, амебиаз) — отличаются крайне тяжелой клинической симптоматикой.
Основным источником инфекции является больной человек. Опасным является здоровый бактерионоситель и тот, у кого заболевание протекает в стертой форме, при которой он даже этого не замечает.
Пути инфицирования:
В организм человека бактерии попадают через рот, вместе с пищей, водой или через грязные руки. Например, дизентерия может начаться при употреблении некипяченого молока; кишечная палочка может попасть в организм с испорченным кисломолочным продуктом; сальмонеллезом можно заразиться, употребив в пищу зараженные продукты, такие как куриное мясо и яйца, плохо промытые водой овощи и зелень.
Механизм заражения.
Основным механизмом попадания микроорганизмов в организм человека является алиментарный, но для вирусных инфекций характерен также и воздушно-капельный способ заражения.
Факторы передачи:
Пищевые продукты, предметы обихода, купание в открытых водоемах (в зависимости от инфекции). В передаче некоторых инфекций имеют значение насекомые (тараканы, мухи)
Антисанитарные условия
Несоблюдение правил личной гигиены
* Наиболее опасны выделения больного.
Наиболее восприимчивы к кишечным инфекциям:
Дети до 5 лет
Люди преклонного возраста
Лица с заболеваниями желудочно-кишечного тракта
Люди с ослабленным иммунитетом.
Инкубационный период в среднем длится от 6 часов до 2 суток.
Клиническая картина.
Как правило, острые кишечные инфекции начинаются остро с повышения температуры тела, жидкого стула, болей в животе.
Общие симптомы острых кишечных инфекций:
Интоксикация. Повышение температуры тела, слабость, головокружение, ломота в теле
* Нарушения пищеварения: боли в области желудка, тошнота, многократная рвота, учащение стула (испражнения становятся водянистыми)
Обезвоживание. Особенно опасно для детей.
Меры профилактики:
Соблюдение мер личной гигиены.
Персонал с признаками инфекций не должны допускаться к работе.
Обеспечение персонала запасом одноразовых масок, а также дезинфицирующими салфетками, кожными антисептиками для обработки рук, дезинфицирующими средствами.
Для проведения дезинфекции применяют дезинфицирующие средства, зарегистрированные в установленном порядке и разрешенные к применению в организациях общественного питания, в инструкциях по применению которых указаны режимы обеззараживания объектов при вирусных инфекциях.
По окончании рабочей смены (или не реже, чем через 6 часов) проводятся проветривание и влажная уборка помещений с применением дезинфицирующих средств путем протирания дезинфицирующими салфетками (или растворами дезинфицирующих средств) ручек дверей, поручней, столов, спинок стульев (подлокотников кресел), раковин для мытья рук при входе в обеденный зал (столовую), витрин самообслуживания.
Для уничтожения микроорганизмов необходимо соблюдать время экспозиции и концентрацию рабочего раствора дезинфицирующего средства в соответствии с инструкцией к препарату. При необходимости, после обработки поверхность промывают водой и высушивают с помощью бумажных полотенец.
При наличии туалетов проводится их уборка и дезинфекция в установленном порядке.
Количество одновременно используемой столовой посуды и приборов должно обеспечивать потребности организации. Не допускается использование посуды с трещинами, сколами, отбитыми краями, деформированной, с поврежденной эмалью.
Организации общественного питания и пищеблоки образовательных организаций рекомендуется оснащать современными посудомоечными машинами с дезинфицирующим эффектом для механизированного мытья посуды и столовых приборов. Механическая мойка посуды на специализированных моечных машинах производится в соответствии с инструкциями по их эксплуатации, при этом применяются режимы обработки, обеспечивающие дезинфекцию посуды и столовых приборов при температуре не ниже 65оС в течение 90 минут.
Для мытья посуды ручным способом необходимо предусмотреть трехсекционные ванны для столовой посуды, двухсекционные — для стеклянной посуды и столовых приборов.
Мытье столовой посуды ручным способом производят в следующем порядке:
— механическое удаление остатков пищи;
— мытье в воде с добавлением моющих средств в первой секции ванны;
— мытье во второй секции ванны в воде с температурой не ниже 40оC и добавлением моющих средств в количестве, в два раза меньшем, чем в первой секции ванны;
— ополаскивание посуды в металлической сетке с ручками в третьей секции ванны горячей проточной водой с температурой не ниже 65оC с помощью гибкого шланга с душевой насадкой;
— обработка всей столовой посуды и приборов дезинфицирующими средствами в соответствии с инструкциями по их применению;
— ополаскивание посуды в металлической сетке с ручками в третьей секции ванны проточной водой с помощью гибкого шланга с душевой насадкой;
— просушивание посуды на решетчатых полках, стеллажах.
При выходе из строя посудомоечной машины, отсутствии условий для соблюдения технологии ручного мытья и дезинфекции посуды, а также одноразовой столовой посуды и приборов работа организации не осуществляется.
Дезинфицирующие средства хранят в упаковках изготовителя, плотно закрытыми в специально отведенном сухом, прохладном и затемненном месте. Меры предосторожности при проведении дезинфекционных мероприятий и первой помощи при случайном отравлении изложены для каждого конкретного дезинфицирующего средства в Инструкциях по их применению.
В случае выявления заболевших после удаления больного и освобождения помещений от людей проводится заключительная дезинфекция силами специализированных организаций. Для обработки используют наиболее надежные дезинфицирующие средства на основе хлорактивных и кислородактивных соединений. Обеззараживанию подлежат все поверхности, оборудование и инвентарь производственных помещений, обеденных залов, санузлов. Посуду больного, загрязненную остатками пищи, дезинфицируют путем погружения в дезинфицирующий раствор и далее обрабатывают по изложенной выше схеме. При обработке поверхностей применяют способ орошения. Воздух в отсутствие людей рекомендуется обрабатывать с использованием открытых переносных ультрафиолетовых облучателей, аэрозолей дезинфицирующих средств.
Источник
- Архив журнала
/ - 2016
/ - №6
Клинико-эпидемиологические особенности острых кишечных инфекций вирусной и сочетанной этиологии у детей в Краснодарском крае
Тхакушинова Н.Х.
1Центральный НИИ эпидемиологии Роспотребнадзора, Москва;
2Краевая детская инфекционная больница, Краснодар
В этиологической структуре острых кишечных инфекций (ОКИ) в Краснодарском крае преобладают вирусы, а также их ассоциации с бактериальными агентами. Лидирующая роль как при моно-, так и при сочетанной инфекции принадлежит ротавирусам. В ходе исследования установлена сезонность ОКИ определенной этиологии, их клиническое особенности. Представлены данные о течении ОКИ сочетанной вирусно-вирусной и вирусно-бактериальной этиологии в Краснодарском крае. Установлено, что при вирусно-вирусных ассоциациях развиваются иммунодефицитные состояния, а при вирусно-бактериальных – выраженное нарушение микробно-тканевого комплекса слизистой оболочки кишечника.
Литература
1. Миндлина А.Я. Заболеваемость кишечными инфекциями в России. Вестник РАМН 2010; (11): 30–33.
2. Покровский В.И., Творогова М.Г., Шипулин Г.А. (ред.). Лабораторная диагностика инфекционных болезней. Справочник. М.: Бином, 2013. 648 с.
3. Государственный доклад «О состоянии санитарно-эпидемиологического благополучия населения в Российской Федерации в 2012 году». М.: Федеральная служба по надзору в сфере защиты прав потребителей и благополучия человека, 2013.
4. Государственный доклад «О состоянии санитарно-эпидемиологического благополучия населения в Российской Федерации в 2014 году». М.: Федеральная служба по надзору в сфере защиты прав потребителей и благополучия человека, 2015.
5. Szajewska H., Guarino A., Hojsak I., Indrio F. Use of probiotics for management of acute gastroenteritis: a position paper by the ESPGHAN Working Group for Probiotics and Prebiotics. J. Pediatr. Gastroenterol. Nutr. 2014; 58(4): 531–539.
6. Осидак Л.В., Дондурей. Е.А., Дриневский В.П. Острые вирусные инфекции с сочетанным поражением респираторного и желудочно-кишечного тракта у детей. Пособие для врачей. СПб, 2007. 90 с.
7. Горелов А.В., Усенко Д.В. Ротавирусная инфекция у детей (обзор литературы). Вопросы современной педиатрии 2008; 7(6): 78–84.
8. Michel A., FitzGerald R., Whyte D., Fitzgerald A., Beggan E., O’Connell N., Greally T. Norovirus outbreak associated with a hotel in the west of Ireland. Eurosurveillance 2007; 12 (Issue 7): 475–488.
9. Troeger H., Loddenkemper C., Schneider T., Schreier E., Epple H.J., Zeitz M. Structural and functional changes of the duodenum in human norovirus infection. Gut 2009; 58(8): 1070–1077.
10. Goodgame R. Norovirus gastroenteritis. Curr. Gastroenterol. 2006; 8(5): 401–418.
11. Donaldson E.F., Lindesmith L.C., Lobue A.D., Baric R.S. Norovirus pathogenesis: mechanisms of persistence and immune evasion in human populations. Immunol. Rev. 2008; 225: 190–211.
12. Горелов А.В., Усенко Д.В., Елезова Л.И. Комплексная терапия острых кишечных инфекций у детей. Лечащий врач 2008; (4): 94–95.
13. Vesicari T., Uhari M., Renko M. Impact and effectiveness of RotaTeq® vaccine based on 3 years of surveillance following introduction of a rotavirus immunization program in Finland. Pediatr. Inf. Dis. J. 2013; 32(12): 1365–1337.
14. Подколзин А.Т. Эпидемиологическая и клиническая характеристика острых кишечных инфекций вирусной этиологии в Российской Федерации. Автореф. дис. … д-ра. мед. наук. М., 2015.
15. Rockx B., De Wit M., Vennema H. Natural history of human calicivirus infection: a prospective cohort study. Clin. Infect. Dis. 2002; 35(3): 246–253.
16. Lopman B.A., Reacher M.H., Van Duijnhoven Y. Viral gastroenteritis outbreaks in Europe, 1995–2000. Emerg. Infect. Dis. 2003; 9(1): 90–96.
17. Горелов А.В., Дорошина Е.А., Подколзин А.Т. Место норовирусной инфекции в этиологической структуре острых кишечных инфекций у детей госпитализированных в стационар Москвы. Материалы I Ежегодного Всероссийского Конгресса по инфекционным болезням. М., 2009; 59–60.
18. Беляев Д.Л., Долгина Е.Н., Бабаянц А.А. Участие хронических микст-инфекций с вирусами группы герпеса в формировании тяжелого синдрома смешанных инфекций микробно-вирусной этиологии. Российский аллергологический журнал 2008; (4) вып. 1: 41–42.
19. Гюлазян Н.М. Клинико-патогенетическое значение бактериальных токсинов в развитии особенностей течения острых кишечных инфекций. Автореф. дис. … д-ра мед. наук. М., 2009.
20. Мескина Е.Р. Оптимизация тактики применения иммунобиологических препаратов в лечении острых кишечных инфекций у детей. Автореф. дис. … д-ра мед. наук. М., 2013.
21. Бабик Р.К. Клинико-иммунологические особенности острых кишечных инфекций у детей. Автореф. дис. … канд. мед. наук. М, 2013.
22. Григорович М.С. Исходы острых кишечных инфекций у детей, факторы их определяющие, и оптимизация путей реабилитации. Автореф. дис. … д-ра мед. наук. М., 2012.
23. Blutt S.E., Kirkwood C.D., Parreno V. Rotavirus antigenemia and viremia: a common event? Lancet 2003; 362: 1445–1449.
24. Fischer T.K., Ashley D., Kerin T. Rotavirus antigenemia in patients with acute gastroenteritis. J. Infect. Dis. 2005; 192: 913–919.
25. Тихомирова О.В., Бехтерева М.К., Раздьяконова И.В., Ныркова О.И. Вирусные диареи у детей: особенности клинической картины и тактика диетической коррекции. Вопросы современной педиатрии 2009; 8(1): 98–103.
26. Ramig R.F. Systemic rotavirus infection. Expert Rev. Anti Infect. Ther. 2007; 5(4): 591–612.
27. Усенко Д.В. Острые кишечные инфекции у детей с атопическим дерматитом: клинико-иммунологические особенности, тактика терапии и реабилитации. Автореф. дис. … д-ра мед. наук. М., 2013.
28. Ющук Н.Д., Мартынов Ю.В., Кухтевич Е.В., Гришина Ю.Ю. Эпидемиология инфекционных болезней. Учебное пособие. М.: ГЭОТАР-Медиа, 2014. 495с.
Об авторах / Для корреспонденции
Для корреспонденции:
Тхакушинова Нафисет Хусейновна – канд. мед. наук, соискатель клинического отд. инфекционной патологии Центрального НИИ эпидемиологии Роспотребнадзора; гл. врач Краевой детской инфекционной больницы
Адрес: 111123, Москва, ул. Новогиреевская, д. 3а
Телефон: +7(499) 672-11-58
Е-mail: crie@pcr.ru
Похожие статьи
- Антибиотикочувствительность и факторы персистенции штаммов Staphylococcus aureus, выделенных при острых кишечных заболеваниях у детей и взрослых
- Современные подходы к лечению генерализованной цитомегаловирусной инфекции у детей раннего возраста
- Принцип единства науки и практики – необходимая составляющая подготовки компетентного эпидемиолога (к 85-летию кафедры эпидемиологии и доказательной медицины Первого Московского государственного медицинского университета им. И.М. Сеченова)
- Обоснование и клинико-лабораторная оценка эффективности применения витамина D в комплексной терапии острых кишечных инфекций у детей
- Эпидемическая ситуация и клиническая характеристика гепатита А у детей в Красноярском крае
Источник
В этиологической структуре острых кишечных инфекций (ОКИ) в Краснодарском крае преобладают вирусы, а также их ассоциации с бактериальными агентами. Лидирующая роль как при моно-, так и при сочетанной инфекции принадлежит ротавирусам. В ходе исследования установлена сезонность ОКИ определенной этиологии, их клиническое особенности. Представлены данные о течении ОКИ сочетанной вирусно-вирусной и вирусно-бактериальной этиологии в Краснодарском крае. Установлено, что при вирусно-вирусных ассоциациях развиваются иммунодефицитные состояния, а при вирусно-бактериальных – выраженное нарушение микробно-тканевого комплекса слизистой оболочки кишечника.
Высокая заболеваемость острыми кишечными инфекциями (ОКИ) во всех возрастных категориях, широкий спектр возбудителей при недостаточном уровне их верификации, сохраняющаяся летальность, в особенности в младших возрастных группах, определяют необходимость научных исследований данной проблемы и внедрения их результатов в практическое здравоохранение [1].
В Российской Федерации, как и в мире в целом, около половины случаев ОКИ остаются этиологически не верифицированными, однако очевидно, что все чаще диареи вызываются «новыми» кишечными инфекциями, вызываемыми преимущественно вирусами [2]. В структуре возбудителей расшифрованных случаев ОКИ вирусы составляют 50–80%, причем ведущие места занимают ротавирус и норовирус 2-го типа [3–5].
Современные исследования показывают, что ротавирусную инфекцию (РВИ) переносит абсолютное большинство населения, так как специфические антитела класса G к ротавирусу обнаруживаются у 60–90% детей уже к 6 годам [6]. При этом нередко ротавирус выступает не в качестве этиологического агента моноинфекции, а в сочетании с другими возбудителями вирусной или бактериальной природы [7].
Одним из «новых» возбудителей ОКИ вирусной этиологии являются норовирусы. Проведенное в нашей стране исследование показало, что общая частота выявления норовирусной инфекции (НВИ) у детей, больных ОКИ, составила 16,8%, а как моноинфекция она встречалась в 13,1% случаев. Эта инфекция имеет выраженную сезонность с двумя пиками подъема заболеваемости в зимние и весенние месяцы и характеризуется чрезвычайно высокой контагиозностью [8].
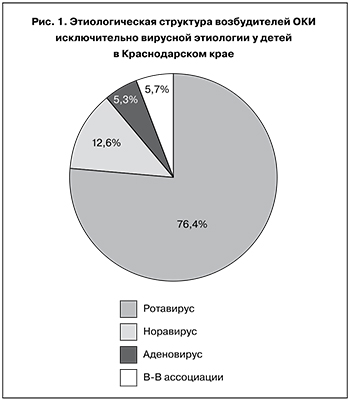 Морфологически НВИ характеризуется повреждением микроворсинок преимущественно в тонкой кишке [9]. Рвота при данной инфекции связана с вирусопосредованным изменением моторики желудка и задержкой его опорожнения. Норовирусы не поражают толстую кишку, поэтому увеличения числа лейкоцитов в фекалиях и гемоколита, как правило, не наблюдается [10]. Повторные инфекции могут быть на протяжении всей жизни человека, что связано с большим разнообразием норовирусных штаммов и отсутствием длительного иммунитета, однако выделение вируса может сохраняться от 3 недель до 1 мес. после заражения [11].
Морфологически НВИ характеризуется повреждением микроворсинок преимущественно в тонкой кишке [9]. Рвота при данной инфекции связана с вирусопосредованным изменением моторики желудка и задержкой его опорожнения. Норовирусы не поражают толстую кишку, поэтому увеличения числа лейкоцитов в фекалиях и гемоколита, как правило, не наблюдается [10]. Повторные инфекции могут быть на протяжении всей жизни человека, что связано с большим разнообразием норовирусных штаммов и отсутствием длительного иммунитета, однако выделение вируса может сохраняться от 3 недель до 1 мес. после заражения [11].
Также признается этиологическое значение астровируса и аденовируса, роль которых особенно велика в тех регионах, где внедрены программы вакцинации населения от РВИ [12, 13]. Норовирусы являются частой причиной вспышек диарейных заболеваний у взрослых и детей: в европейских странах, в частности, в Нидерландах и Великобритании доля НВИ в структуре ОКИ составляет от 5 до 17% [14–16].
Актуальность проблемы усугубляется тем, что вирусы нередко являются причиной госпитальных инфекций как у детей, так и у взрослых, а также характеризуются высокой частотой микст-инфекций вирусно-вирусной и вирусно-бактериальной этиологии, протекающих особенно тяжело [17–19]. В России на практике выявляются лишь кишечные инфекции, вызванные ротавирусами, при этом исследования проводятся в основном в крупных городах [4].
Частота установления смешанной вирусно-вирусной и вирусно-бактериальной этиологии ОКИ существенно возрастает при применении комплекса методов диагностики, включая полимеразную цепную реакцию (ПЦР) и иммуноферментный анализ (ИФА) [14]. По некоторым данным, свыше 80% ОКИ имеют микст-этиологию, что приводит к бóльшей тяжести интоксикационного и диарейного синдромов.
Спектр клинических проявлений диарейных заболеваний у детей варьирует от маломанифестных форм до тяжелейшего течения, нередко с летальным исходом, что чаще отмечается у детей в возрасте до двух лет [20]. Тяжесть течения и особенности клинической картины диарейного заболевания, помимо возрастного фактораы, зависят от преморбидного фона, условий развития и этиологии возбудителя или возбудителей при микст-инфицировании [21, 22].
Характерной особенностью диарейных заболеваний вирусной этиологии является полисистемность поражений. В большинстве случаев ОКИ вирусной этиологии, особенно РВИ, сопровождаются виремией [23, 24].Типично сочетание симптомов со стороны желудочно-кишечного тракта и дыхательных путей, причем последние могут появляться раньше и во многом определять клиническую картину, что затрудняет диагностику и маршрутизацию пациентов [25–27].
Важным эпидемиологическим аспектом является то, что при ОКИ вирусной этиологии возможна длительная (до 3 мес.) персистенция возбудителя в организме [25]. Носительство, вирусо- и бактериовыделение при стертых и латентных формах ОКИ, а также в периоде реконвалесценции играет значительную роль в циркуляции инфекций в популяции [28].
На территории РФ на постоянной основе проводится мониторинг заболеваемости ОКИ по стране в целом и по регионам, особое внимание уделяется эпидемическим вспышкам и их причинам [3, 4]. Краснодарский край, как другие субъекты Южного федерального округа, в силу климато-географических, социальных и демографических особенностей характеризуется повышенной заболеваемостью ОКИ.
Проведенный нами анализ эпидемической ситуац…
1. Миндлина А.Я. Заболеваемость кишечными инфекциями в России. Вестник РАМН 2010; (11): 30–33.
2. Покровский В.И., Творогова М.Г., Шипулин Г.А. (ред.). Лабораторная диагностика инфекционных болезней. Справочник. М.: Бином, 2013. 648 с.
3. Государственный доклад «О состоянии санитарно-эпидемиологического благополучия населения в Российской Федерации в 2012 году». М.: Федеральная служба по надзору в сфере защиты прав потребителей и благополучия человека, 2013.
4. Государственный доклад «О состоянии санитарно-эпидемиологического благополучия населения в Российской Федерации в 2014 году». М.: Федеральная служба по надзору в сфере защиты прав потребителей и благополучия человека, 2015.
5. Szajewska H., Guarino A., Hojsak I., Indrio F. Use of probiotics for management of acute gastroenteritis: a position paper by the ESPGHAN Working Group for Probiotics and Prebiotics. J. Pediatr. Gastroenterol. Nutr. 2014; 58(4): 531–539.
6. Осидак Л.В., Дондурей. Е.А., Дриневский В.П. Острые вирусные инфекции с сочетанным поражением респираторного и желудочно-кишечного тракта у детей. Пособие для врачей. СПб, 2007. 90 с.
7. Горелов А.В., Усенко Д.В. Ротавирусная инфекция у детей (обзор литературы). Вопросы современной педиатрии 2008; 7(6): 78–84.
8. Michel A., FitzGerald R., Whyte D., Fitzgerald A., Beggan E., O’Connell N., Greally T. Norovirus outbreak associated with a hotel in the west of Ireland. Eurosurveillance 2007; 12 (Issue 7): 475–488.
9. Troeger H., Loddenkemper C., Schneider T., Schreier E., Epple H.J., Zeitz M. Structural and functional changes of the duodenum in human norovirus infection. Gut 2009; 58(8): 1070–1077.
10. Goodgame R. Norovirus gastroenteritis. Curr. Gastroenterol. 2006; 8(5): 401–418.
11. Donaldson E.F., Lindesmith L.C., Lobue A.D., Baric R.S. Norovirus pathogenesis: mechanisms of persistence and immune evasion in human populations. Immunol. Rev. 2008; 225: 190–211.
12. Горелов А.В., Усенко Д.В., Елезова Л.И. Комплексная терапия острых кишечных инфекций у детей. Лечащий врач 2008; (4): 94–95.
13. Vesicari T., Uhari M., Renko M. Impact and effectiveness of RotaTeq® vaccine based on 3 years of surveillance following introduction of a rotavirus immunization program in Finland. Pediatr. Inf. Dis. J. 2013; 32(12): 1365–1337.
14. Подколзин А.Т. Эпидемиологическая и клиническая характеристика острых кишечных инфекций вирусной этиологии в Российской Федерации. Автореф. дис. … д-ра. мед. наук. М., 2015.
15. Rockx B., De Wit M., Vennema H. Natural history of human calicivirus infection: a prospective cohort study. Clin. Infect. Dis. 2002; 35(3): 246–253.
16. Lopman B.A., Reacher M.H., Van Duijnhoven Y. Viral gastroenteritis outbreaks in Europe, 1995–2000. Emerg. Infect. Dis. 2003; 9(1): 90–96.
17. Горелов А.В., Дорошина Е.А., Подколзин А.Т. Место норовирусной инфекции в этиологической структуре острых кишечных инфекций у детей госпитализированных в стационар Москвы. Материалы I Ежегодного Всероссийского Конгресса по инфекционным болезням. М., 2009; 59–60.
18. Беляев Д.Л., Долгина Е.Н., Бабаянц А.А. Участие хронических микст-инфекций с вирусами группы герпеса в формировании тяжелого синдрома смешанных инфекций микробно-вирусной этиологии. Российский аллергологический журнал 2008; (4) вып. 1: 41–42.
19. Гюлазян Н.М. Клинико-патогенетическое значение бактериальных токсинов в развитии особенностей течения острых кишечных инфекций. Автореф. дис. … д-ра мед. наук. М., 2009.
20. Мескина Е.Р. Оптимизация тактики применения иммунобиологических препаратов в лечении острых кишечных инфекций у детей. Автореф. дис. … д-ра мед. наук. М., 2013.
21. Бабик Р.К. Клинико-иммунологические особенности острых кишечных инфекций у детей. Автореф. дис. … канд. мед. наук. М, 2013.
22. Григорович М.С. Исходы острых кишечных инфекций у детей, факторы их определяющие, и оптимизация путей реабилитации. Автореф. дис. … д-ра мед. наук. М., 2012.
23. Blutt S.E., Kirkwood C.D., Parreno V. Rotavirus antigenemia and viremia: a common event? Lancet 2003; 362: 1445–1449.
24. Fischer T.K., Ashley D., Kerin T. Rotavirus antigenemia in patients with acute gastroenteritis. J. Infect. Dis. 2005; 192: 913–919.
25. Тихомирова О.В., Бехтерева М.К., Раздьяконова И.В., Ныркова О.И. Вирусные диареи у детей: особенности клинической картины и тактика диетической коррекции. Вопросы современной педиатрии 2009; 8(1): 98–103.
26. Ramig R.F. Systemic rotavirus infection. Expert Rev. Anti Infect. Ther. 2007; 5(4): 591–612.
27. Усенко Д.В. Острые кишечные инфекции у детей с атопическим дерматитом: клинико-иммунологические особенности, тактика терапии и реабилитации. Автореф. дис. … д-ра мед. наук. М., 2013.
28. Ющук Н.Д., Мартынов Ю.В., Кухтевич Е.В., Гришина Ю.Ю. Эпидемиология инфекционных болезней. Учебное пособие. М.: ГЭОТАР-Медиа, 2014. 495с.
Для корреспонденции:
Тхакушинова Нафисет Хусейновна – канд. мед. наук, соискатель клинического отд. инфекционной патологии Центрального НИИ эпидемиологии Роспотребнадзора; гл. врач Краевой детской инфекционной больницы
Адрес: 111123, Москва, ул. Новогиреевская, д. 3а
Телефон: +7(499) 672-11-58
Е-mail: crie@pcr.ru
Источник

