Клизма при циррозе печени
Режим и лечебные мероприятия зависят от этиологических факторов, стадии и степени компенсации цирроза печени, активности воспалительно-некротического процесса и осложнений.
Режим и диета
Режим должен быть щадящим с ограничением физической нагрузки. Обязательным является полное исключение алкоголя и контактов с гепатотоксичными веществами, что позволяет существенно улучшить прогноз и продолжительность жизни больных. Вне обострений и тяжелых состояний для лучшего оттока желчи и регулярного стула назначают 4–6 разовое питание по типу диеты № 5.
Лечебные мероприятия
Лечебные мероприятия рекомендуется проводить в соответствии с классами цирроза по Чайльд–Пью.
Система критериев класса цирроза по Чайльд–Пью | |||
Клинические признаки | Различные группы показателей | ||
А (1 балл) | В (2 балла) | С (3 балла) | |
| Билирубин | 2-3 мг% | > 3мг% | |
| Альбумин | > 3.5г% | 2.8-3.4 г% | |
| Протромбиновый индекс | 60-80 | 40-59 | |
| Асцит | отсутствует | небольшой транзиторный | большой торпидный |
| Печеночная энцефалопатия | отсутствует | I–II степени | III–IV степени |
Техника использования критериев Чайльд–Пью: один показатель группы А оценивается в 1 балл, тот же показатель в группе В – в 2 балла, а в группе С – в 3 балла. По суммарным критериям выделяют 3 класса: первый класс (класс A) – 5–7 баллов, второй класс (класс B) – 8–10 баллов и третий класс (класс C) – 11 баллов и более.
Больным с компенсированным циррозом печени (класс А) рекомендуется диета № 5, поливитамины: витамины группы В (тиамин до 100 мг), пиридоксин 30 мг, фолиевая кислота 1 мг в день. При холестазе и дефиците жирорастворимых витаминов вводят раствор витамина А – ретинол (100000 ЕД), раствор витамина Д – эргокальциферол (100000 ЕД), раствор витамина Е – токоферол (100 мг), раствор витамина К – викасол 5 мг и др., и гепатопротекторы. Для устранения симптомов диспепсии возможно назначение креона, перитола, галстена, мезим форте и др.
Больным с субкомпенсированным циррозом (группа В) рекомендуется ограничение белка (0,5 г/кг массы тела) и поваренной соли (менее 2,0 г/сут). Необходимо ограничение потребления жидкости до 1500 мл/сут. Если после ограничения соли диурез не нормализуется, и масса тела не уменьшается, назначают диуретики. Препаратом выбора является спиронолактон (верошпирон) внутрь по 100 мг в день в течение длительного времени. При отсутствии эффекта осторожно назначают фуросемид по 40–80 мг в неделю постоянно или по показаниям. Рекомендуется назначение лактулозы (дюфалак) внутрь по 45–60 мл сиропа в 2–3 приема в день.
Больным с декомпенсированным циррозом (группа C) печени проводят курсы интенсивной терапии:
- Терапевтический парацентез с однократным выведением асцитической жидкости и одновременным введением 10 г альбумина на 1,0 л удаленной асцитической жидкости и 150–200 мл полиглюкина.
- Клизма с сульфатом магния (15–20 г на 100 мл воды) при запорах и/или при указании на предшествующие пищеводно-желудочно-кишечные кровотечения.
- Внутрь или через назогастральный зонд лактулозу 60–80 мг в 3 приема в день.
- Внутривенное капельное введение электролитов (раствор Рингера с добавлением сульфата магния при выявленном его дефиците) в количестве 500–700 мл/сут.
- Комбинированное парентеральное введение эссенциале по 10–20 мл с назначением капсул внутрь по 2–3 капсулы 3 раза в день. Курс комбинированного лечения от 3 недель до 2 месяцев. По мере улучшения состояния больных назначают только капсулы внутрь, курс лечения продолжается 3–6 месяцев.
- Антибиотики широкого спектра действия (неомицин сульфат 1,0 г или ампициллин 1,0 г 4 раза в сутки в течение 5 дней) назначают внутрь или вводят через назогастральный зонд.
Интенсивная терапия проводится в период декомпенсации. Базисная терапия, включая диету, режим и лекарства, проводится пожизненно. Лекарственные средства, рекомендуемые для длительного применения, полиферментные препараты перед едой постоянно, верошпирон 100 мг в день постоянно, фуросемид 40–80 мг/нед; лактулозу внутрь 60 мл/сут постоянно; неомицин сульфат или ампициллин 0,5 г 4 раза в день, курс 5 дней каждые 2 месяца.
Особенности медикаментозного лечения некоторых форм цирроза печени. При циррозе печени, развившемся и прогрессирующем на фоне хронического активного вирусного гепатита В или С, при выявлении репликации вируса и высокой активности процесса проводят лечение интерферонами.
При циррозе печени, развившемся на фоне аутоиммунного гепатита, назначают преднизолон 5–10 мг/сут (постоянная поддерживающая доза) и азатиоприн 25 мг/сут при отсутствии противопоказаний – гранулоцитопении и тромбоцитопении.
При гемохроматозе (пигментный цирроз печени) назначают диету, богатую белками, без продуктов, содержащих железо, используют кровопускания 1 раз в неделю по 500 мл для удаления железа из организма. Кровопускания проводят до развития легкой анемии, гематокрита менее 0,5 и общей железосвязывающей способности сыворотки крови менее 50 ммоль/л. Применяют дефероксамин (десферал, десферин) по 10 мл 10% раствора внутримышечно или капельно внутривенно, курс лечения 20–40 дней. Одновременно проводят лечение сахарного диабета и сердечной недостаточности.
Лечение болезни Вильсона–Коновалова направлено на ограничение поступления меди с продуктами питания (баранина, куры, утки, колбасы, рыба, шампиньоны, щавель, лук-порей, редис, бобовые, орехи, чернослив, какао и др.) и выведение избытка меди из организма препаратами, связывающими медь. Используют Д-пеницилламин в средней дозе 1000 мг/сут. Лечение проводят пожизненно.
Лечение осложнений цирроза печени
Лечение асцита и отеков
Асцит и отеки при циррозе печени развиваются в результате задержки натрия почками, уменьшения онкотического давления плазмы, повышения гидростатического давления в воротной вене или в печеночных синусоидах и увеличения висцерального лимфотока.
Диета предусматривает ограничение поваренной соли до 1,5–2 г/сут и назначение белка до 1 г/кг массы тела. В начале лечения показана госпитализация для ежедневного контроля за массой тела и уровня электролитов в сыворотке. Если после ограничения потребления натрия диурез не нормализуется, и масса тела не уменьшается, следует начать лечение диуретиками.
При циррозе печени задержка натрия в организме обусловлена гиперальдостеронизмом. Поэтому препаратами выбора являются антагонисты альдостерона – калийсберегающие диуретики: спиронолактон, амилорид и триамтерен. Спиронолактон (верошпирон, альдактон) блокирует работу натриевого насоса, обеспечивающего реабсорбцию натрия и воды, и подавляет секрецию ионов калия. Спиронолактон вначале назначают внутрь по 25 мг 2 раза в день с ежедневным увеличением дозы на 100 мг/сут в течение нескольких дней до достижения максимальной дозы 600 мг/сут.
При отсутствии увеличения диуреза следует добавить петлевой диуретик фуросемид, блокирующий реабсорбцию натрия и хлора на всем протяжении толстой части восходящего отдела петли Генли и обладающий мощным и быстрым диуретическим эффектом. Назначают фуросемид в дозе 40–80 мг ежедневно. Следует тщательно контролировать у больных, принимающих фуросемид, уменьшение объема циркулирующей крови, нарушения электролитного баланса, нарастание симптомов энцефалопатии и почечной недостаточности. Ограничение приема жидкости обычно не требуется, но у больных с гипонатриемией на фоне внеклеточной гипергидратации потребление жидкости ограничивают до 1–1,5 л/сут.
Парацентез производят с диагностической целью или у больных с напряженным асцитом, нарушающим функцию дыхания. Допустимо удаление до 5 л асцитической жидкости при наличии отеков и медленном (30–60 мин) выведении жидкости. В дальнейшем ограничивают прием жидкости для предупреждения гипонатриемии. В редких случаях удаление всего 1 л жидкости приводит к коллапсу, энцефалопатии или почечной недостаточности.
Изредка у больных с рефрактерным асцитом применяют раствор альбумина с низким содержанием солей и дофамин. Альбумин вызывает кратковременный эффект, так как быстро выводится из сосудистого русла. Дофамин назначают в дозах, улучшающих почечный кровоток за счет вазодилатирующего эффекта (1–5 мкг/кг/мин).
Больным с асцитом, рефрактерным к лекарственной терапии, показано перитонеовенозное шунтирование по Ле Вину. Пластмассовый шунт с работающим в одну сторону клапаном позволяет асцитической жидкости оттекать из брюшной полости в более высоко расположенную полую вену. Но этот метод показан 5–10% больных из-за частых осложнений, таких как синдром диссеминированного внутрисосудистого свертывания, тромбоз шунта и инфекции. Шунтирование противопоказано больным с инфицированным асцитом, гепаторенальным синдромом, геморроидальным кровотечением в анамнезе, коагулопатией и выраженной билирубинемией.
Лечение пищеводно-желудочных кровотечений при циррозе печени
Кровотечение из варикозных вен пищевода и желудка при циррозе печени характеризуется высокой летальностью и требует экстренного вмешательства. Больных с кровотечение помещают в блок интенсивной терапии, в котором при необходимости (обеспечение проходимости дыхательных путей, предотвращение аспирации) выполняют интубацию трахеи.
Показано срочное переливание одногруппной цельной свежезаготовленной крови внутривенно капельно 300–500 мл со скоростью до 1 л/ч, при продолжающемся кровотечении переливают до 2 л/сут до остановки кровотечения под контролем за центральным венозным давлением, диурезом, электролитами, кислотно-щелочным балансом и психическим состоянием. Возможно внутривенное введение плазмозамещающих растворов (раствора Рингера, желатиноля, 5% раствора глюкозы с витаминами) капельно до 2 л/сут для устранения гиповолемии и подавления белкового катаболизма. Одновременно вводят гемостатические препараты: E-аминокапроновую кислоту, глюконат кальция, викасол, дицинон до 2,5–3 г/сут, свежезамороженную плазму.
При продолжающемся кровотечении внутривенно вводят вазопрессин в дозе 100 МЕ в 250 мл 5% раствора глюкозы (что соответствует 0,4 МЕ/мл) с помощью дозатора по схеме: 0,3 МЕ в течение 30 мин с последующим повышением на 0,3 МЕ каждые 30 мин вплоть до остановки кровотечения, развития осложнений или достижения максимальной дозы – 0,9 МЕ/мин. Вазопрессин, введенный внутривенно, суживает сосуды в брюшных органах и печеночные артериолы, в результате чего снижается кровоток в системе воротной вены. Опасные осложнения лечения вазопрессином – ишемия и инфаркт миокарда, ишемия и инфаркт кишечника, острая почечная недостаточность и гипонатриемия. Кровотечение купируется в 20% случаев, но рецидивирует более чем у половины больных после уменьшения дозы или прекращения введения вазопрессина.
После стабилизации состояния больного для уточнения источника кровотечения проводят эндоскопию и приступают к специальным, но потенциально опасным лечебным мероприятиям, если кровотечение продолжается.
Эндоскопическое склерозирование может быть проведено у постели больного, как только подтвержден диагноз кровотечения из варикозных вен пищевода. В варикозно расширенную вену вводят склерозирующее вещество (например, моруат натрия) через катетер с игольчатым наконечником, введенный через эндоскоп. Склеротерапия купирует кровотечение в 90% случаев. Повторное кровотечение после склеротерапии возникает у 50% больных и может быть остановлено повторным склерозированием. При неэффективности повторных инъекций применяют другие методы лечения. Осложнения склеротерапии – изъязвления, стриктуры и перфорация пищевода, сепсис, плевральный выпот и дистресс-синдром взрослых.
Баллонная тампонада варикозно расширенных вен позволяет воздействовать непосредственно на кровоточащий узел или на кардиальный отдел желудка для остановки кровотечения. Используют несколько типов зондов: зонд Сенгстейкена–Блейкмора имеет и желудочный, и пищеводный баллоны, зонд Линтона имеет только большой желудочный баллон, миннесотский зонд имеет большой желудочный и пищеводный баллоны. После введения в желудок баллон заполняют воздухом и немного выводят назад. Если кровотечение не прекращается, для дополнительной тампонады заполняют воздухом пищеводный баллон. Временный гемостаз наступает быстро, но окончательной остановки кровотечения удается добиться редко. Возможно серьезное осложнение – разрыв пищевода.
Операция шунтирования состоит в создании портокавального или дистального спленоренального шунта. Кровотечение из варикозных вен останавливается у 95% больных. Но интраоперационная и госпитальная летальность достигает 12–15%, часто развивается тяжелая энцефалопатия, особенно у больных с тяжелым поражением печени. Показаниями для шунтирования у больных с сохраненной функцией печени являются кровотечения, не поддающиеся склеротерапии, и повторные кровотечения, угрожающие жизни больных вследствие болезней сердечно-сосудистой системы. Профилактическое шунтирование у больных с некровоточащими варикозно расширенными венами не рекомендуется.
Лечение печеночной энцефалопатии
Лечение следует начинать как можно раньше. Необходимо устранить провоцирующие факторы и исключить белок из диеты, сохраняя ее калорийность (25–30 ккал/кг) за счет углеводов, которые назначают внутрь или внутривенно. При клиническом улучшении состояния больного добавляют белок по 20–40 г/кг/сут с последующим увеличением по 10–20 г/сут каждые 3–5 сут.
Медикаментозное лечение направлено на устранение влияния токсических продуктов, всасывающихся из кишечника, и включает лактулозу (дюфалак), неомицин, метронидазол.
Лактулоза – синтетический дисахарид, слабо всасывающийся в кишечнике, вызывает осмотическую диарею и изменяет кишечную флору. Лактулозу назначают внутрь по 15–45 мл сиропа 2–4 раза в сутки. Поддерживающую дозу подбирают так, чтобы вызвать опорожнение кишечника мягким калом 2–3 раза в сутки. Лактулоза внутрь противопоказана при предполагаемой или подтвержденной кишечной непроходимости. Передозировка может привести к выраженной диарее, метеоризму, дегидратации и гипернатриемии. Некоторым больным назначают клизмы с лактулозой. К 700 мл воды добавляют 300 мл лактулозы и вводят 2–3 раза в сутки.
Для лечения печеночной энцефалопатии применяют неомицин. Препарат назначают внутрь по 1 г каждые 4–6 часов. Неомицин относится к аминогликозидам, активен в отношении большинства грамположительных и грамотрицательных микроорганизмов, уменьшает образование и всасывание бактериальных токсинов. Примерно 1–3% введенного неомицина всасывается, поэтому в редких случаях возможно его ототоксическое и нефротоксическое действие. При почечной недостаточности риск этих осложнений возрастает. При печеночной энцефалопатии вместо неомицина назначают ампициллин 1,0 г 4 раза в сутки.
Одновременно проводят дезинтоксикационную терапию – внутривенно капельно вводят 5% раствор глюкозы с витаминами (аскорбиновая кислота, кокарбоксилаза) и электролитами (хлорид калия, глюконат кальция, панангин). За сутки вводят 2,5–3 л жидкости.
Источник
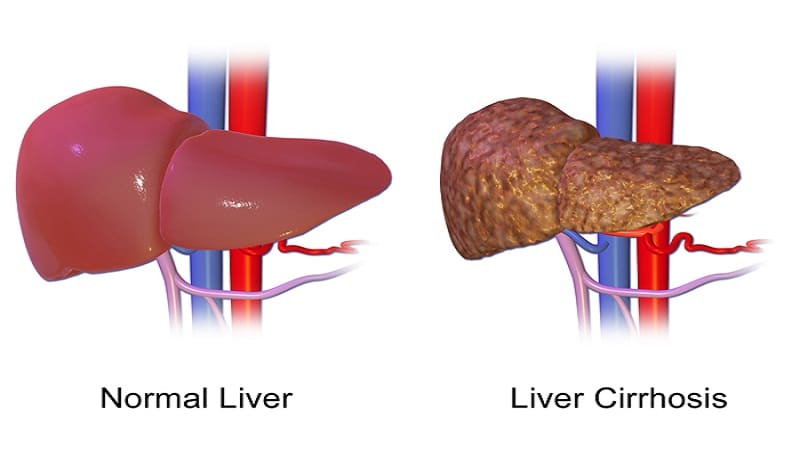
 При хроническом гепатите, который длится более полугода, болезнь может перейти в цирроз печени. Цирроз печени также является хроническим заболеванием при прогрессировании и избыточном образовании соединительной ткани в печени, протекаемом с печеночной недостаточностью различной степени тяжести.
При хроническом гепатите, который длится более полугода, болезнь может перейти в цирроз печени. Цирроз печени также является хроническим заболеванием при прогрессировании и избыточном образовании соединительной ткани в печени, протекаемом с печеночной недостаточностью различной степени тяжести.
Цирроз печени может развиваться по причине:
• Хронического вирусного гепатита (вирусов В, С, D).
• Воздействия ядов и некоторых лекарств.
• Хронического алкоголизма.
• Эндокринных заболеваний (тиреотоксикоза, сахарного диабета).
• Заболевания желчных протоков и пр.
Заболевание часто в самом начале протекает бессимптомно, затем появляются следующие симптомы:
• Снижается аппетит, появляется отвращение к еде.
• Ощущается тупая, ноющая боль в правом подреберье.
• Изменяются размеры (увеличиваются или уменьшаются) и уплотняется печень.
• Увеличивается селезенка.
• Увеличивается объем живота, так как скапливается жидкость в брюшной полости (асцит).
• Увеличиваются молочные железы у мужчин (гинекомастия).
• Атрофируются яички.
• Возникает варикозное расширение вен в пищеводе, прямой кишке, в подкожных венах живота.
• Появляются сосудистые «звездочки» на коже, ладони краснеют.
• Кожа начинает чесаться (зудеть), склеры и кожа становятся желтушными, темнеет моча.
• Повышается кровоточивость (кровоподтеки, частые носовые кровотечения, кровоточивость десен).
При циррозе печени самыми опасными осложнениями могут быть:
• Асцит.
• Кровотечение из вен пищевода.
• Печеночная энцефалопатия.
• Печеночная недостаточность.
При обследовании необходимо определить:
• Уровень трансаминаз (АСТ и АЛТ), билирубина, промтомбина, белков и электролитов (калия, натрия) в крови.
• Выявить антитела против гепатитов В, С, D и соответствующие антигены (иммунологический тест).
• Исследовать ультразвуком печень и селезенку.
• Пункционную биопсию печени под контролем ультразвукового исследования.
• Лапароскопию с прицельной биопсией печени и др.
Методы консервативного лечения:
• Воздействовать на причину заболевания, полностью исключая употребление алкоголя и медикаментов, что влияют на печень — аминазина, мерказолила, метилтестостерона, вольтарена, индометоцина, левомицетина, кордарона.
• При активном циррозе печени в условиях стационара назначается постельный режим и диета, глюкокортикоидные гормоны (преднизолон, триамцинолон).
• При развитии асцита назначается бессолевая диета и мочегонные средства. Если не наступает эффект выполняется эвакуация жидкости из брюшной полости через прокол брюшной стенки (лапапароцентез).
• Внутривенно вводят белковые препараты, выполняющие по показаниям плазмаферез.
• При кожном зуде применяется холестирамин, который связывает желчные кислоты в кишечнике, препятствуя их обратному всасыванию.
• Проводятся сифонные и очистительные клизмы
• При остром кровотечении из вен пищевода необходимо интенсивное консервативное лечение и операция.
• При неактивном циррозе необходимо ограничить физические нагрузки и соблюдать безалкогольную диету, а также применять такие лекарственные средства как гепатопротекторы и мочегонные препараты.
Диета при циррозе печени:
• При неактивном циррозе печени (отсутствие признаков печеночной недостаточности) придерживаться специальной диеты и вводить ограничение в питании нет необходимости. Нужно рационально употреблять белковую и витаминизированную пищу. При резком похудении – разнообразить меню вкусными блюдами, но небольшими порциями.
 • При тошноте, рвоте, горечи во рту, вздутии живота, поносах необходимо резко ограничить потребление жиров и индивидуально подобрать такие пищеварительные препараты, как креон, панцитрат, дигестал, фестал.
• При тошноте, рвоте, горечи во рту, вздутии живота, поносах необходимо резко ограничить потребление жиров и индивидуально подобрать такие пищеварительные препараты, как креон, панцитрат, дигестал, фестал.
• При асците (накопление жидкости в брюшной полости) готовьте пищу без соли, не подсаливайте ее во время еды, исключив продукты, которые содержат соль. При этом ограничивается потребление свободной жидкости до 1 литра в день и менее.
• Чтобы улучшить вкус бессолевой пищи, пользуйтесь лимонным и томатным соками, уксусом, луком и чесноком, бессолевой горчицей и бессолевым кетчупом, перцем, тмином, лавровым листом и иными пряностями и пряными овощами.
• При печеночной недостаточности ограничьте потребление белка в питании, очищайте кишечник клизмами или слабительными.
Лекарственные средства при консервативном лечении цирроза печени:
• Принимайте внутрь гепатопротекторы: адеметионин (гептрал), галстену, лив-52, силибнин (карсил), тиоктовую кислоту (берлитон 300, эспа-липон), эссенциале, эссливер форте.
• Пользуйтесь мочегонными средствами: фуросемидом (лазиксом), спиронолактоном (верошпироном).
При частых пищеводных кровотечениях воспользуйтесь хирургическим лечением, включающим в себя реконструктивные операции на сосудах, называемые портокавальными шунтированиями, выполняемые без большого разреза, через прокол сосуда под рентгенологическим контролем. При необходимости назначается пересадка печени.
воспользуйтесь хирургическим лечением, включающим в себя реконструктивные операции на сосудах, называемые портокавальными шунтированиями, выполняемые без большого разреза, через прокол сосуда под рентгенологическим контролем. При необходимости назначается пересадка печени.
Народные методы лечения:
• Настой: залейте корни лопуха (5 г) горячей водой (100 мл), кипятите полчаса, настаивайте 2 часа. Принимайте по 2 ст.л. через час после еды 3 раза в день. Настой способствует восстановлению гликогена в печени. Курс – 30 дней.
• Смешайте сок чистотела со спиртом (70%) в равных частях и принимайте по 15-20 капель 3 раза в день после еды. Курс 30 дней.
• Получите из майского одуванчика (все растение) сок и смешайте его со спиртом (70%) в равных количествах. Пейте по 20-30 капель трижды в день после еды. Курс 25-30 дней.
• Свежевыжатый сок чистотела большого пейте по 20-25 капель с молоком (0,5 ст.), трижды в день.
• Настой: смешайте череду трехраздельную, измельченные плоды шиповника – по 1 ч.л. и залейте в термосе кипятком (1 ст.). Настаивайте 1 час и принимайте по четверть стакана до 4-х раз в день, 30 дней.
• Получите из черной редьки сок и смешайте с медом(на 1 л – 400 г меда). Пейте по 2 ст.л. перед едой и вечером перед сном.
• Смешайте сок моркови (2 части) и сок сельдерея и петрушки (по 1 части). Пейте в течение дня по 2 ст.л.
• Пейте длительное время сок капустного рассола с соком из свежих помидоров (по полстакана) трижды в день после еды.
(8).jpg) • Заваривайте кукурузные рыльца, как чай (из спелой кукурузы).
• Заваривайте кукурузные рыльца, как чай (из спелой кукурузы).
• При болях в печени пейте смесь оливкового масла и сока грейпфрута (по четверть стакана) на ночь через 2 часа после еды, предварительно сделайте клизму для очистки желудка. Ложитесь спать на правом боку. Утром повторите клизму. Проведите лечение через 4-5 дней.
• Воспользуйтесь рекомендациями статьи «Очитка печени».
Добавить в любимые (0) | Просмотров: 362403
Ваш коментарий будет первым |
Источник