Лечение холецистита при гепатите с
Одновременное проявление симптомов воспалительных процессов с локализацией очагов поражения в печени и желчном пузыре называется гепатохолециститом. Заболевание развивается у пациентов различных возрастных групп, включая детей и пожилых людей. Учитывая его сложный характер, схема лечения подбирается с учетом особенностей организма, наличия других заболеваний.
Взаимосвязь и причины холецистита при гепатите
Воспаление желчного пузыря и печени развивается практически одновременно, когда отмечается нарушение ряда процессов в организме. Прослеживается связь между малоподвижным образом жизни и ухудшением работы внутренних органов. При гиподинамии снижается интенсивность кровообращения, развиваются застойные явления. На фоне нарушения кровоснабжения уменьшается концентрация полезных веществ в клетках.
В результате ухудшается работа внутренних органов. К числу первых симптомов относят затруднение отведения желчи, что может быть связано с уменьшением просвета желчных протоков. Одновременно отмечается нарушение процесса пищеварения, возникает застой желчи. Последний из факторов является основной причиной развития холецистита. Вследствие этого по цепной реакции нарушается функция печени, т. к. негативное влияние внешних факторов может привести к ухудшению работы всей пищеварительной системы.
В зависимости от состояния организма на разных этапах развиваются 2 формы заболевания:
Нарушение работы печени может носить разный характер, включая вирусный. В данном случае воспаление желчного пузыря развивается на фоне хронического гепатита. Спровоцировать появление признаков гепатохолецистита при этом могут и другие заболевания печени. Еще данное патологическое состояние развивается на фоне образования камней в желчном пузыре. Существует и бескаменная форма заболевания. В данном случае конкременты не образуются.
Воспалительный процесс может иметь разные формы:
- катаральный;
- флегмозный;
- гангренозный.
В первом случае острый холецистит развивается вследствие нарушения режима питания. Эта форма наиболее легкая. Симптомы проходят через несколько дней.
Флегмозное воспаление сопровождается увеличением печени. Вместе с тем отмечается изменение размера стенок желчного пузыря. На их поверхностях возникают гнойные образования, нехарактерный налет.
Наиболее тяжелой формой является гангренозный воспалительный процесс. При этом многократно увеличивается риск развития перитонита, что создает угрозу для жизни. В данном случае нарушается работа кишечника (перистальтика отсутствует), возникают острые боли. Такая форма заболевания сопровождается некротическими процессами. На фоне поражения печени воспаление желчевыводящих путей и желчного пузыря может привести к летальному исходу.
Основные факторы, провоцирующие развитие гепатохолецистита:
- прием препаратов, из-за чего изменяется состав желчи;
- застой желчи;
- спазмы;
- вирусные инфекции;
- нарушение рациона: употребление копченой, жирной, соленой пищи;
- ухудшение моторики желчевыводящих путей;
- употребление избыточного количества пищи;
- механическая желтуха;
- холестатический гепатит;
- стрессы, нервные расстройства;
- заселение желчных протоков болезнетворными микроорганизмами.
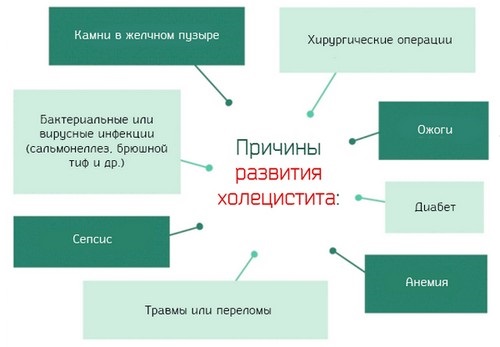
Перечисленные причины могут негативно влиять на состояние тканей и работу только желчного пузыря или печени, но иногда происходит одновременное нарушение функции двух органов. Дополнительно отмечают и ряд косвенных факторов, способствующих развитию гепатохолецистита:
- малоподвижный образ жизни;
- злоупотребление алкоголем (негативно влияет на печень);
- избыточный вес;
- курение (способствует образованию дефицита полезных веществ).
Симптомы
Гепатохолецистит проявляется признаками, которые сопровождают нарушение работы пищеварительной системы:
- боль в области правого подреберья, причем ее характер может меняться, начиная с тупой, ноющей при хроническом холецистите, гепатите и заканчивая приступообразной в период обострения заболевания;
- слабость в теле;
- сонливое состояние;
- побледнение наружных покровов;
- металлический или горький привкус во рту;
- изменение структуры кала: может появиться диарея или запор;
- тошнота, связанная с употреблением пищи: возникает непосредственно во время или сразу после еды;
- на фоне тошноты появляются рвотные позывы;
- увеличивается температура, на начальном этапе развития заболевания изменения незначительные, в острый период температура может подняться до 39 °C и выше.
Дополнительно отмечают изменение состава крови, часто на фоне воспаления увеличиваются такие показатели, как СОЭ, лейкоциты. Характер данных изменений зависит от причины заболевания.
Какие бывают осложнения
Если своевременно не начать лечение, могут возникнуть негативные проявления:
- сепсис – ответ организма на распространение инфекции, сопровождается воспалением;
- гнойные процессы;
- задержка крови и лимфы в тканях, при этом появляются признаки воспаления, отека;
- патологическое состояние, сопровождающееся воспалительным процессом поджелудочной железы;
- холангит, в данном случае развивается воспаление с очагом поражения в желчных протоках.
Еще отмечается изжога. На фоне повышения температуры возникает озноб, дыхание становится поверхностным.

Диагностика
Чтобы подтвердить развитие гепатохолецистита, проводится полное обследование. Врач назначает такие анализы и аппаратные исследования внутренних органов, как:
- анализ мочи, крови (общий, биохимический);
- УЗИ органов брюшной полости;
- компьютерная томография;
- холецистохолангиография – метод, основанный на выполнении рентгенографии, позволяет выявить конкременты и оценить состояние желчных протоков, преимуществом этого способа исследования является возможность обнаружить камни, которые не видны на стандартном рентгеновском снимке;
- зондирование желудка, при этом производится забор секрета из двенадцатиперстной кишки для определения степени соответствия основных показателей норме.
Последний из методов еще и способствует ускорению отведения застойной желчи.
Что делать при обострении
 Последовательность действий зависит от степени поражения внутренних органов. Играет роль причина, спровоцировавшая развитие заболевания. Например, при употреблении неподходящей пищи часто возникают признаки обострения. В данном случае достаточно перейти на щадящий режим питания.
Последовательность действий зависит от степени поражения внутренних органов. Играет роль причина, спровоцировавшая развитие заболевания. Например, при употреблении неподходящей пищи часто возникают признаки обострения. В данном случае достаточно перейти на щадящий режим питания.
При более тяжелой форме заболевания пациент начинает придерживаться диеты при гепатите и холецистите не сразу. В течение первых 2-3 суток следует полностью исключить пищу. Тяжелые формы заболевания требуют лечения в стационаре.
Как лечить гепатохолецистит
Помимо диеты, рекомендуется пройти курс терапии. Причем не существует стандартной схемы лечения при гепатохолецистите. Курс терапии может включать в себя ряд препаратов различных групп. Их выбор зависит от причины развития заболевания. Распространенные медикаменты, которые чаще назначают при гепатохолецистите:
- антибактериальные средства;
- противовирусные;
- спазмолитики;
- препараты, способствующие выведению желчи;
- иммуномодуляторы;
- средства, поддерживающие функцию пищеварения, устраняющие тошноту.
Антибиотики назначают для устранения симптомов и причины бактериальной инфекции. Предпочтение отдают средствам широкого спектра действия. Благодаря антибактериальным препаратам устраняют не последствия, а источник заболевания. Значит, наряду с ними требуется принимать лекарства других групп, чтобы облегчить состояние пациента. Распространены антибиотики Ципрофлоксацин и Норфлоксацин. Они относятся к группе фторхинолонов.
Высокая эффективность обусловлена бактерицидным действием. Значит, положительный результат при лечении достигается за счет нарушения ДНК-гиразы вредоносных микроорганизмов. Это способствует снижению интенсивности синтеза бактерий. Препараты эффективны при различных нарушениях внутренних органов, если источником заболеваний является бактериальная инфекция.
Противовирусные средства назначаются при вирусном гепатите. В данном случае комплекс препаратов подбирается индивидуально с учетом состояния печени и организма пациента.
Спазмолитики позволяют устранить спазм на разных участках тканей, за счет чего увеличивается просвет желчных протоков, проходит боль. Назначаются такие препараты:
- Но-шпа;
- Максиган;
- Спазмалгон.
Спазмолитические средства относятся к группе миорелаксантов, однако действуют менее агрессивно. Во время приема расслабляются ткани на локальном участке. Такие средства действуют быстро, но эффект оказывают временный и не влияют на причину заболевания, но при условии, что задержка желчи не была спровоцирована сужением просвета желчевыводящих путей на фоне спазма.

Средства, способствующие ускорению процесса отведения желчи:
- Гепабене;
- Аллохол.
Препараты, поддерживающие функцию пищеварительной системы:
- Мотилиум;
- Церукал;
- Зофетрон.
Иммуномодуляторы в большей мере эффективны при бактериальной или вирусной инфекции. В данном случае поддерживается способность организма самостоятельно бороться с заболеванием.
Иногда требуется проведение операции. Удаление желчного пузыря при гепатите позволяет восстановить работу пищеварительной системы, если стенки этого органа сильно поражены или образовался крупный конкремент.
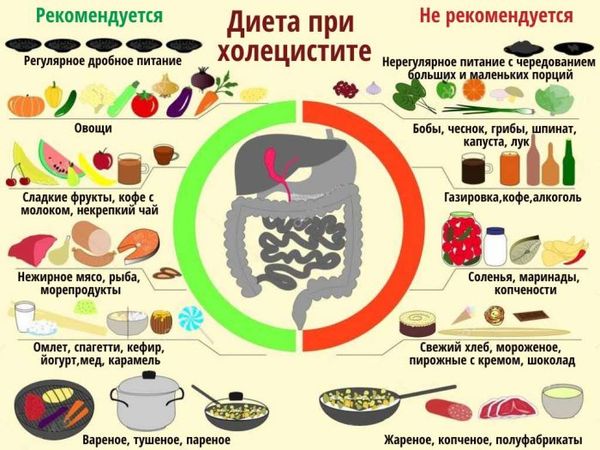
Какую диету соблюдать
Рекомендации по составлению рациона:
- хлеб – только пшеничный, подсушенный;
- мясо должно быть нежирным, рекомендуется готовить суфле, паровые котлеты;
- рыба тоже нежирная;
- мясо птицы можно подавать к столу в рубленом виде, мягкие сорта разрешено не измельчать;
- супы готовятся только перетертые, причем бульон должен иметь вязкую, слизистую консистенцию;
- овощи отваривают, готовят пюре, запеканки;
- нежирный сыр;
- творог употребляют в свежем виде или готовят запеканки;
- разрешен чай с молоком, отвар шиповника;
- кисель, печеные яблоки, компот;
- суточное количество сливочного масла – 30 г.
Следует исключить жирные сорта мяса и творог с повышенной жирностью, белый хлеб, рассыпчатые каши, макароны, мясной и рыбный бульон, сладости, кислые ягоды и фрукты.
Источник
Воспалительный процесс, развивающийся в желчном пузыре человека, называют холецистит. Данное заболевание протекает схоже с вирусным гепатитом С – в острой и хронической формах. Известно, что острое течение недуга представляет наибольшую опасность, поэтому ее лечением занимаются стационарно. Холецистит нередко проявляется и в качестве мочекаменной болезни, так как провоцирует формирование камней в желчном пузыре.
Симптоматика холецистита напрямую зависит от формы заболевания. Если у пациентов острая форма холецистита, в 80% случаев возникает острая боль с правой стороны живота, которая быстро распространяется по разным участкам тела. Появляются приступы тошноты и рвоты, как правило, желчью, стремительно растет температура тела. Пациент ощущает сильную слабость, у него появляется во рту горький привкус, в некоторых случаях развивается желтуха. При пальпации пациент ощущает сильную боль, в ряде случаев к животу больного даже нельзя прикоснуться.
Что касается хронического холецистита, то признаки заболевания зависят от его фазы – ремиссия или обострение. При обострении возникает тупая и ноющая боль, особенно, если пациент не соблюдает диету. Нередко возникают ощущения тошноты, сильное вздутие, появляется привкус во рту, а также ощущение дискомфорта после приема пищи. В некоторых случаях у пациента появляются боли в сердце.
Для того, чтобы поставить точный диагноз при холецистите, необходимо пройти ряд лабораторных проверок и обследований. В первую очередь, следует сдать общий анализ крови, чтобы проверить уровень лейкоцитов, который при обострении болезни повышается. Также пациенту необходимо пройти процедуру УЗИ. С помощью УЗИ можно будет увидеть признаки воспалительного процесса в желчном пузыре.
Лечение холецистита делится на медикаментозное и оперативное. При остром течении заболевания может потребоваться удаление желчного пузыря, но только в тех случаях, когда все остальное лечение не помогает, обостряется желтуха и в пузыре возникают камни. Если же холецистит вызван инфекцией, к примеру, вирусным гепатитом С, то применяется медикаментозная терапия, которая направлена на уничтожение инфекции. Пациент принимает антибиотики, а также препараты, нормализующие отток желчи. Обязательно нужно соблюдать строгую диету, составленную врачом, а также пить мочегонные препараты.
Существуют также группы риска развития холецистита. В такие группы входят женщины старше сорока лет, пациенты с избыточным весом и те, кто неправильно питается и злоупотребляет вредной пищей, пациенты с хроническими заболеваниями или инфекциями, а также те, у кого обнаружены камни в желчном пузыре. Профилактика заболевания представляет собой, в первую очередь, соблюдение строгой диеты или принципов здорового питания, постоянный контроль за весом пациентов, ежедневная физическая активность, а также обильное питье.
Диета играет очень важную роль при терапии холецистита, следовательно, не стоит пренебрегать здоровым питанием. Питание должно быть разнообразное и частое, но дробное. Пациенту необходимо полностью исключить из рациона жирные и жареные блюда, а также ту еду, в составе которой содержится много соли, сахара или пряностей. Очень важно много двигаться и заниматься хотя бы самыми простыми физическими упражнениями, не будет лишним также отказ от употребления алкогольных напитков.
Источник
Хронический калькулезный холецистит: симптомы и лечение
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Калькулезный холецистит – воспаление стенки желчного пузыря, сопровождающееся образованием желчных конкрементов. Это заболевание чаще встречается у женщин. Предрасполагающими факторами могут быть эндокринные заболевания, климактерический синдром, низкая физическая активность, неправильное питание и другие.
В патогенезе каменного холецистита выделяют три основополагающих звена:
- замедление оттока желчи из желчных путей,
- нарушение реологических и физико-химических свойств желчи;
- повреждение стенки органа.
С одной стороны, хронический холецистит сам по себе способствует образованию желчных конкрементов. С другой, воспаление может развиться на фоне уже существующей желчекаменной болезни (ЖКБ). Рассмотрим основные признаки калькулезного холецистита и способы лечения болезни.
Симптоматика каменного холецистита
Обострение заболевания могут спровоцировать употребление жирной и острой пищи, алкоголя, переохлаждение, чрезмерная физическая нагрузка, а иногда оно возникает без видимых причин. Как и для других видов воспаления желчного пузыря, для хронического калькулезного холецистита главным симптомом служит боль в животе. Она обычно носит тупой, тянущий или ноющий характер и в большинстве случаев локализуется в зоне правого подреберья. 20-30% больных беспокоят боли в зоне эпигастрия или болевой синдром не имеет четкой локализации.
Характерна иррадиация боли в правую поясничную область, плечо, под лопатку и боковую поверхность шеи справа. Отличительная особенность калькулезного холецистита — возникновение так называемой желчной колики. Это состояние характеризуется внезапно возникающей острой схваткообразной болью под правым ребром. Каменный холецистит часто протекает латентно, и его первым признаком становится печеночная колика.
Вообще, воспаление пузыря на фоне ЖКБ имеет большее разнообразие клинических проявлений, чем бескаменная форма заболевания. Так, для калькулезного холецистита характерны симптомы желтухи и интоксикации организма желчными кислотами. Кожа, склеры, слизистые оболочки приобретают желтоватый оттенок. Больные часто предъявляют жалобы на кожный зуд, а при осмотре на коже можно заметить следы расчесов. При значительном нарушении оттока желчи моча становится темной, а кал, наоборот, обесцвечивается. К проявлениям желчной интоксикации относят:
- низкое артериальное давление,
- урежение сердечных сокращений,
- раздражительность, частую смену настроения,
- головную боль,
- нарушения сна (днем больные сонливы, а ночью их мучает бессонница).
В результате недостаточного поступления желчи в 12-перстную кишку нарушается процесс пищеварения, что проявляется диспепсическими симптомами:
- неустойчивым стулом;
- тошнотой;
- отрыжкой;
- металлическим или горьким привкусом, сухостью во рту.
Когда желчный пузырь резко опорожняется, возможны изжога, рвота желчью. Подробнее о проявлениях и профилактике заболевания можно узнать из видео в конце статьи.
Осложнения каменного холецистита
Среди осложнений калькулезного холецистита наиболее значимыми являются:
- холедохолитиаз (закупорка конкрементами общего желчного протока);
- стеноз фатерова сосочка;
- острый или хронический панкреатит;
- реактивный холангит, гепатит;
- поддиафрагмальный абсцесс;
- эмпиема и перфорация желчного пузыря;
- перитонит.
Важно: чтобы избежать серьезных осложнений, необходимо обратиться к врачу при первых же признаках воспаления.
Лечение калькулезного холецистита
При диагнозе хронический калькулезный холецистит лечение может быть как консервативным, так и хирургическим. Выбор метода зависит от выраженности симптомов, частоты обострений, состава, размера и количества конкрементов, а также от наличия осложнений.
Консервативное лечение
Безоперационное лечение включает в себя:
- соблюдение диеты,
- медикаментозные средства.
У больных калькулезным холециститом диета подразумевает отказ от продуктов, провоцирующих излишнюю секрецию желчи и вызывающих обострение. Из рациона следует исключить жирные продукты (свинину, баранину, сало, копчености), острые блюда, желтки яиц. Основную часть жиров должны составлять растительные масла (оливковое, подсолнечное). Для более подробной информации рекомендуем прочитать статью: Как не навредить своему здоровью или что нельзя есть при холецистите.
Можно употреблять тушеные и отварные овощи, крупы, нежирную птицу (курицу), говядину, яичные белки. Нельзя пить алкоголь, газированную воду. В целом количество выпиваемой жидкости за сутки должно быть не менее полутора литров, иначе густая желчь будет застаиваться. Одним из главных принципов питания является дробность: есть надо не менее 5-6 раз в сутки, но при этом не переедать.
Из лекарственных препаратов врач может назначить спазмолитики, гепатопротекторы, фитопрепараты, ферменты, антибиотики (если присоединилась инфекция). При калькулезном холецистите лечение без операции возможно, если камни имеют небольшие размеры (до 15 мм) и состоят из холестерина. Для их растворения используют препараты желчных кислот. Другое важное условие консервативного лечения – нормальная моторная активность желчного пузыря. Если эти нюансы не учесть, то литолитическая терапия может ухудшить состояние пациента и даже привести к осложнениям.
Важно: при холецистите на фоне желчнокаменной болезни противопоказаны любые желчегонные препараты, так как они могут вызвать закупорку пузыря и развитие опасных осложнений.
Способы хирургического лечения
Довольно часто у пациентов с калькулезным холециститом лечение проводится оперативным путем. Суть операции обычно заключается в холецистэктомии – удалении желчного пузыря вместе с находящимися в нем конкрементами. В зависимости от клинической ситуации доступ может быть лапароскопическим и лапаротомическим. Чаще всего проводят лапароскопию как менее травматичный способ вмешательства.
Если возникают осложнения ЖКБ или хронического калькулезного холецистита, прибегают к открытой лапаротомии. Вскрытие брюшной полости также показано при резкой деформации пузыря, наличии спаек с окружающими органами. Указанные операции проводятся под общей анестезией.
Существуют и малоинвазивные вмешательства, которые заключаются в измельчении конкрементов и последующем их удалении. Камни разрушают направленным ультразвуком, лазером или с помощью специальной петли.
Диета после холецистэктомии
Прооперированным по поводу калькулезного холецистита больным назначается диета после операции. В отсутствие желчного пузыря, который служит физиологическим резервуаром, необходима частая разгрузка желчных путей. Поэтому пациент в течение всей дальнейшей жизни вынужден соблюдать дробное питание. В противном случае камни могут образовываться вновь в культе пузыря или в самих ходах. Приемы пищи должны быть не реже 5-6 раз в сутки.
После холецистэктомии наблюдается дефицит желчных кислот, ответственных за переваривание жиров. Поэтому из меню необходимо исключить свиное сало, бараний и говяжий жир. Употребление жирных молочных продуктов и сливочного масла следует ограничить. Чтобы возместить недостаток липидов, в рацион включают больше растительного масла. Им можно заправлять каши, салаты, овощные пюре.
В целом диета в послеоперационном периоде схожа с питанием при хроническом калькулезном холецистите, принципы которого описаны выше.
Но возможно правильнее лечить не следствие, а причину?
Рекомендуем прочитать историю Ольги Кировцевой, как она вылечила желудок… Читать статью >>
Где находится и как болит поджелудочная железа?
Где находится поджелудочная железа?
Анатомическое расположение поджелудочной железы – в брюшной полости, на уровне I – II позвонков поясничного отдела. Орган плотно прилегает к задней стенке желудка. Двенадцатиперстная кишка огибает поджелудочную железу в виде «подковы». У взрослого размер поджелудочной железы составляет 20 – 25 см, вес – 70 – 80 граммов.
Орган имеет 3 отдела: головку, тело и хвост. Головка находится возле желчного протока, тело – за желудком и немного ниже его, возле поперечно-ободочной кишки, хвост – около селезенки. При проекции на переднюю поверхность брюшной стенки железа располагается над пупком в 5 – 10 см. Головка – с правой стороны от срединной линии, хвост – уходит под левое подреберье.
Две важнейшие функции поджелудочной железы – экзокринная и эндокринная. Экзокринная функция состоит в выработке (секреции) панкреатического сока, необходимого для переваривания пищи в двенадцатиперстной кишке. Пищеварительные ферменты панкреатического сока, выделяемого поджелудочной железой:
- трипсин и химотрипсин, участвующие в процессах переваривания белков;
- лактаза и амилазы, необходимые для расщепления углеводов;
- липазы, расщепляющие уже подвергшиеся действию желчи жиры.
Кроме ферментов, панкреатический сок содержит вещества, нейтрализующие кислую среду желудочного сока для предохранения слизистой кишечника от воздействия кислоты. Эндокринная функция железы состоит в выработке инсулина и глюкагона – гормонов, которые участвуют в углеводном обмене. Под влиянием инсулина глюкоза в крови понижается, под влиянием глюкагона – повышается. При норме инсулина и глюкагона углеводный обмен протекает адекватно, при сдвигах – может возникнуть сахарный диабет.
Боли в животе и симптомы нарушения пищеварительных процессов возникают при различных заболеваниях. Важно понять, когда болезненные проявления связаны с патологией поджелудочной железы, и вовремя принять необходимые меры.
Основные симптомы при болезни поджелудочной железы
Любые проблемы, связанные со сниженной выработкой поджелудочной железой ферментов, сопровождаются типичными симптомами. Наиболее частые признаки – боль и нарушение пищеварения. У женщин и у мужчин симптомы одинаковы. В зависимости от остроты процесса интенсивность болей, так же, как и выраженность диспепсических явлений, может быть разной. Наиболее показательные расстройства при нарушении работы поджелудочной железы:
- наличие болевого синдрома; локализация боли – верхняя часть брюшной полости, левое подреберье; боли могут быть связанными либо не связанными с приемом пищи;
- частая тошнота, возможна рвота;
- нарушение аппетита в сторону снижения вплоть до полного отсутствия;
- вздутие и урчание в животе (возникновение метеоризма);
- расстройства стула, чаще – диарея; в кале могут быть примеси непереваренных волокон, жира;
- признаки интоксикации (учащенное сердцебиение, повышенная утомляемость, общая слабость, потливость, головные боли);
- увеличение размеров печени;
- изменение цвета кожных покровов (желтушность), часто – в области проекции поджелудочной железы.
Заболевания, связанные со снижением выработки ферментов:
- острый панкреатит (воспаление поджелудочной железы, часто сопровождается отеком);
- хронический панкреатит;
- опухолевые процессы в поджелудочной железе;
- развитие сахарного диабета;
- панкреонекроз.
Как болит поджелудочная железа у человека?
Боль, возникшая из-за изменений в поджелудочной железе, может быть различного характера – тянущей тупой или режущей острой, вплоть до кинжальной (при перитоните). Это зависит от характера и объема поражения железы, а также от вовлечения в воспалительный процесс листков брюшины (перитонит).
Острый панкреатит с отеком характеризуется резкой внезапной болью, часто опоясывающей, распространяющейся на верхний отдел живота, левый бок и поясничную область. Из-за отека появляется чувство распирания в месте нахождения поджелудочной железы, давление на внутреннюю поверхность ребер. В таких случаях прием спазмолитиков оказывается неэффективным. Боль может немного уменьшиться только в положении сидя с наклоном корпуса вперед и к низу.
На высоте боли (а иногда и до ее возникновения) может начаться рвота, которая повторяется несколько раз и не всегда приносит облегчение. Содержимое рвотных масс может быть съеденной пищей или желчью (в случае пустого желудка), вкус – кислый или горький.
Схожие симптомы (резкая боль, рвота) могут наблюдаться и при обострениях остеохондроза в поясничном отделе позвоночника, при заболеваниях почек и опоясывающем лишае. Определить подозрение на панкреатит поможет дополнительное исследование. При поясничном остеохондрозе наблюдается болезненность позвонков при их пальпации, при проблемах с почками – нарастание боли при поколачивании по пояснице, при опоясывающем лишае на коже имеется характерная сыпь. Для панкреатита характерно отсутствие всех перечисленных симптомов.
Хронический панкреатит характеризуется болями несколько меньшей интенсивности, и возникают они чаще всего из-за нарушений диетического режима. Опасность обострений хронического панкреатита состоит в возникновении опухолей поджелудочной железы, в том числе злокачественных (рак).
Диагностика
Лечение должен назначить врач-специалист после тщательной диагностики. При болевом приступе обязательно обращение в медицинское учреждение за квалифицированной помощью. Необходимо провести:
1. Лабораторные исследования:
- общий и развернутый анализ крови;
- уровень ферментов поджелудочной железы в сыворотке крови;
- биохимические анализы крови на содержание глюкозы, активность печеночных ферментов и билирубина;
- анализ мочи на уровень амилазы;
- анализ кала на уровень содержания ферментов и жиров.
2. Ультразвуковое исследование брюшной полости для выявления состояния структуры, определения контуров поджелудочной железы, проходимости желчных ходов, наличия или отсутствия камней в желчном пузыре или протоках.
3. Рентгенография – при отсутствии возможности провести УЗИ с той же целью.
4. Компьютерная послойная томография либо МРТ для получения более точных данных по состоянию органов брюшной полости.
Как лечить заболевания поджелудочной железы?
После тщательного обследования, даже если не требуется срочной операции, необходима госпитализация. Острый приступ панкреатита лечится в условиях стационара созданием покоя с соблюдением постельного режима. Назначается полное голодание на 1 – 2 суток. Вводятся инъекционные растворы обезболивающих и спазмолитических препаратов (Баралгина, Платифиллина), холинолитиков (Атропина). На область эпигастрии несколько раз по 0,5 часа прикладывается пузырь со льдом.
Какие лекарства принимать – решает лечащий врач. Внутривенно капельно вводятся препараты, снижающие ферментативную активность поджелудочной железы (Трасилол, Контрикал, Гордокс, Апротинин). Для профилактики обезвоживания капельно вводятся и специальные солевые растворы в назначенной врачом дозировке. Уже после снятия острых симптомов назначается щадящая специальная диета и заместительная ферментная терапия – препараты для приема внутрь, улучшающие пищеварение (Креон, Мезим-форте, Панкреатин, Панзинорм, Фестал, Энзистал).
Как питаться?
В острый период заболевания разрешаются слабые бульоны и отвары, каши на воде, пища либо отварная, либо приготовленная на пару:
- протертая;
- в виде пюре;
- в виде суфле.
В дальнейшем для приготовления блюд следует использовать мясо, рыбу, птицу с низким содержанием жира. В рацион постепенно вводятся кисломолочные продукты, яйца, компоты, кисели. Строгая диета назначается на 3 месяца. В периоды ремиссий хронического панкреатита диета также должна соблюдаться. Индивидуальные рекомендации лучше узнать у лечащего врача.
Рекомендуются мясные блюда из нежирных сортов мяса, птицы, особенно – мясо кролика, телятина. Молочные продукты должны быть со сниженным содержанием жира. Супы лучше готовить на овощных бульонах. Из напитков полезны травяные отвары, компоты, чаи, кисели. При хроническом панкреатите, а также после перенесенного острого заболевания необходимо дробное питание: от 6 до 8 раз в день небольшими порциями.
Что исключить из рациона?
С проблемами поджелудочной железы категорически противопоказаны следующие продукты и напитки:
- алкоголь;
- газированные напитки;
- кофе и какао;
- сладкие соки;
- субпродукты;
- копчености;
- острые, соленые, маринованные, жареные продукты;
- шоколад и кондитерские изделия, особенно с высоким содержанием жира (пирожные и торты с кремом).
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Source: helik.gastrit-i-yazva.ru
Читайте также
Вид:


Источник


