Могут ли быть увеличены лимфоузлы при гепатите в
Вирусный гепатит C – опасное заболевание, десятки лет протекающее без видимых внешних признаков. Почти у 70% заразившихся развивается хроническая, не имеющая симптомов форма (особенно на ранних стадиях). Латентное течение приводит к поздней диагностике и несвоевременному началу лечения. У 15-20% пациентов увеличиваются лимфоузлы при гепатите С (чаще всего на шее).
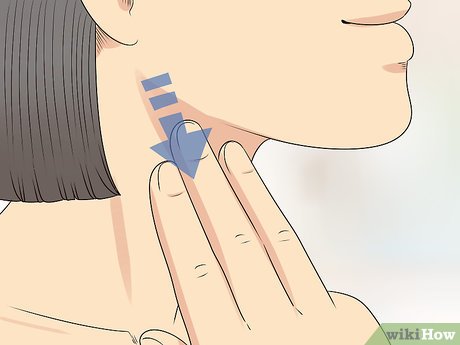
Почему воспаляются лимфоузлы?
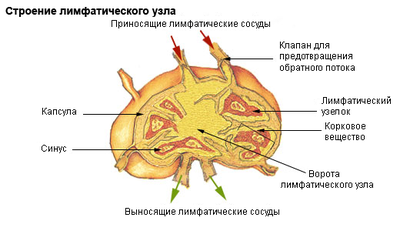
Лимфатические узлы – периферические органы иммунной защиты – фильтруют лимфу, циркулирующую в организме. Внутренняя область продуцирует B-лимфоциты и плазматические клетки. Узлы выполняют барьерную функцию, противодействуя диссеминации инфекционных агентов и злокачественных клеток. При этом происходит их увеличение – лимфаденопатия (ЛАП).
Формы ЛАП:
- Локализованная: вовлечение одной группы – подмышечные, паховые и т. д.
- Регионарная: увеличение нескольких узлов в 1 или 2 соседних зонах.
- Генерализованная: вовлечение 2 и более несмежных групп.
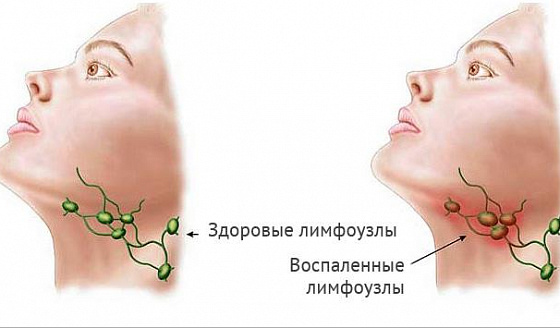
Факторы, вызывающие гипертрофию или воспаление лимфоузлов:
- Тесное общение с кошками: доброкачественный лимфоретикулез, токсоплазмоз.
- Нарушение норм термообработки мясных и молочных продуктов: бруцеллезная инфекция.
- Инфицирование туберкулезной микобактерией.
- Курение: гистиоцитоз легких.
- Незащищенные половые контакты, наркомания.
- Переливание крови, трансплантация органов и другие оперативные вмешательства.
- Сифилис, цитомегаловирусная инфекция, ВИЧ, инфекционные гепатиты, генитальный герпес, мягкий шанкр.
- Присасывание иксодового клеща: боррелиоз, туляремия, риккетсиозные инфекции.
- Совместное пребывание большого количества людей в общежитиях, интернатах, лагерях отдыха, детских учреждениях, школах: доброкачественный лимфобластоз.
- Аутоиммунные заболевания (болезнь Стилла, системная красная волчанка, синдром Шарпа).
- Метастазирование злокачественных новообразований (молочной железы, легких, кожи, толстого кишечника, гениталий).
- Распространение герминогенных опухолей.
- Глубокие микозы с вовлечением лимфатической системы.
Увеличенные лимфоузлы – симптом побочных эффектов приема некоторых медикаментов:
- Противосудорожные: фенитоин, карбамазепин, примидон.
- Противоподагрическое: аллопуринол.
- Гипотензивные: гидралазин, каптоприл, атенолол.
- Антибактериальные средства: цефалоспориновые, пенициллиновые, сульфаниламидные препараты.
- Лекарства, применяемые для лечения и профилактики малярии: хинин, пириметамин.
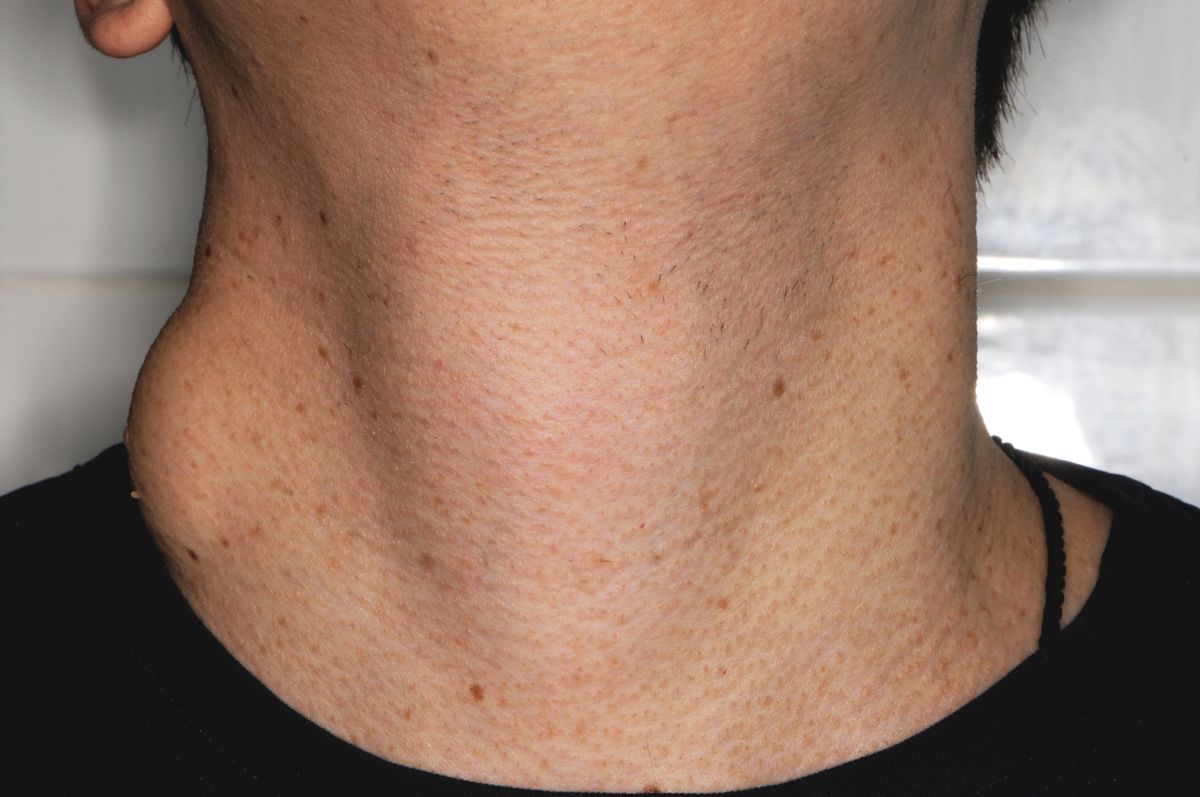
Если воспалились лимфоузлы на шее, причиной могут быть бактериальные или вирусные инфекции (ОРВИ, ангина, фарингит), стоматологические заболевания. Длительная лимфаденопатия с постепенным увеличением количества и размеров пораженных узлов может быть признаком опухолевых заболеваний лимфатической системы:
- хронический лимфоцитарный лейкоз;
- волосатоклеточный лейкоз;
- лимфоцитома и лимфосаркома.
Новообразования достигают 4 см в диаметре и более. Перерожденные ткани уплотнены и безболезненны. Многолетнее персистирование возбудителя как в гепатоцитах, так и в иммунных клетках вызывает хромосомные мутации, приводящие к развитию лимфомы, чаще всего В-клеточной. При снижении вирусной нагрузки наступает ремиссия гематологического заболевания.
Временное увеличение лимфоузлов в подмышках и паху при проведении противовирусной терапии (ПВТ) гепатита С вызвано снижением количества белых кровяных клеток, из-за чего сопротивляемость сопутствующим заболеваниям (вирусным, грибковым, бактериальным) падает. Через несколько недель после окончания лечения размеры узлов нормализуются.
Что нужно делать?
Для начала нужно определиться с причиной воспаления: произошло ли оно из-за гепатита или другого параллельного заболевания.
Для снижения риска побочных эффектов в период ПВТ гепатита С рекомендуется:
- избегать физических перегрузок и стрессовых ситуаций;
- принимать медикаменты перед сном (если схема лечения это допускает);
- употреблять большое количество жидкости (минеральная вода, осветленные соки, зеленый чай без сахара, отвар шиповника).
При появлении симптомов ЛАП обращаются к гепатологу, который при необходимости направляет пациента к терапевту, гематологу или онкологу для проведения диагностики и назначения терапии.
Источник
Опасность гепатита С в том, что заболевание протекает практически бессимптомно на протяжении многих лет. Конечно же, симптомы у него есть, но они настолько маскируются под привычные всем болезни, что распознать в них присутствие вируса гепатита С в крови под силу лишь опытным медицинским специалистам. У 70% больных на планете гепатит перетекает в хроническую форму. А латентная форма болезни длящаяся на протяжении 10-15 лет приводит подчас к необратимым последствиям в печени. У 20% пациентов с диагнозом гепатит С в анамнезе увеличение лимфоузлов, в основном шейных.
По какой причине воспаляются шейные лимфоузлы?
Лимфоузлы – иммунные защитники организма человека. Их увеличение сигнализирует о возникновении воспалительных процессов в организме и появлении патологий различного генеза. Лимфоденопатия (увеличение лимфоузлов) может быть различной формы:
- локализованная – паховой или подмышечный узел;
- регионарная – увеличение нескольких узлов в соседних зонах;
- генерализованная – когда воспалены более 2 групп лимфоузлов.
Существует немало причин, вызывающих увеличение лимфоузлов. Самыми распространенными являются следующие:
- токсоплазмоз;
- бруцеллез;
- туберкулез;
- наркомания;
- переливание крови и трансплантация органов;
- герпес;
- сифилис;
- ВИЧ-инфекция;
- гепатит;
- цитомегаловирус;
- боррелиоз, красная волчанка, болезнь Стилла;
- онкология – метастазы кишечника, молочной железы, легких.
На увеличение узлов также влияет прием некоторых медицинских препаратов – противосудорожных, гипотензивных, антибактериальных, противомалярийных. Длительное воспаление лимфоузлов на шее свидетельствует о наличии гепатита С в крови. Лимфоузлы болезненны, в отличие от вызванных ОРВИ, ангиной и фарингитом долгое время не проходят. Их уменьшение наблюдается лишь с падением вирусной нагрузки в крови.
Воспаление лимфоузлов при терапии гепатита С интерферонами
До недавнего времени для лечения гепатита С в нашей стране применялся интерфероновый метод. На фоне приема уколов интерферона в подмышках и паху увеличивались лимфоузлы. Лимфоденопатия была вызвана снижением количества белых кровяных клеток в крови пациентов. Соответственно падал иммунитет в отношении вирусных, грибковых и бактериальных инфекций. После окончания терапии лимфоузлы приходили в норму.
В наши дни терапия интерферонами сменилась приемом противовирусных препаратов нового поколения для лечения гепатита С. В методике лечения задействованы такие препараты как – «Софосбувир», «Ледипасвир», «Даклатасвир», «Велпатасвир». Это лекарственные средства прямого действия на вирус гепатита С. Они не вызывают побочных эффектов, в том числе проявлений лимфденопатии.
Во время терапии рекомендуется избегать чрезмерных физических нагрузок. Общие рекомендации включают в себя полноценный отдых, прием большого количества жидкости и соблюдение правил диетического питания.
Если же вы заметили в организме изменения и длительное воспаление лимфоузлов – это повод обследоваться на наличие в организме вируса гепатита С.
Источник
Уже устал от поисков и хождения по врачам. Никто не может определить что у меня. Может здесь кто-то подскажет хотя бы в какую сторону «копать»? А теперь по порядку.
Исходные данные: 32 года, хронических заболеваний нет (по крайней мере диагнозов нет и причин обращаться к врачам раньше не было). Курю уже более 15 лет.
1,5 года (январь 09г) назад появились периодические не сильные болевые ощущения, похожие на жжение, в груди (справой стороны, ближе к центру груди, около тела грудины ближе к мочевидному отростку). Примерно через 2 недели после появления болей в груди, появилось ощущение комка в горле, больше справой стороны. При этом дискомфорт был только при «сухом» глотании, во время приема пищи или пития никаких неприятных ощущений не было. Была общая слабость и повысилась утомляемость.
С этими симптомати я обратился в первую очередь к пульманологу (февраль 09г), т.к. в юности был астматический компонент, который с возрастом (23 года) прошел. Пульманолог по своей части ничего не обнаружил: снимок легких чистый, есть незначительное утолщение корней легких, но без патологии и вопросов не вызывает. Спирограмма отличная (по словам врача — такое впечатление, что никогда и не курил), ЭКГ в норме, гастроэндоскопия в норме. В общем, пульманолог сделал предположение, что это у меня невралгия (боли в груди), а комок в горле на нервной почве (примерно за 2 месяца до этого был тяжелый период в жизни с сильной нервной нагрузкой).
Через какой-то период времени боли прошли и комок почти перестал ощущаться. Но, в апреле 2009г. заболел (толи ОРВИ, толи грипп — горло опять болело, темпартура была небольшая 37,5-37,9), после чего на протяжении 3-х недель после болезни держалась субфебрильная темпаратура (37,0-37,4) уже без каких-то симптомов простуды, и опять появилось ощущения комка в горле. Добавились боли в шее справа над ключицей. При этом если механически сдвигал кадык в левую сторону — боли, ощущение комка и дискомфорт на какое-то время проходили.
Обратился к лору, который направил к эндокринологу (апрель,09г) с подозрением на увеличение щитовидной железы. Обледование у эндокринолога показало, что у меня немного выходят за рамки референтных значений результаты анализов на ТТГ и АТТГ, а узи выявило незначительное (если правильно помню на 0,3 мм увеличение правой доли щитовидной железы, без других патологий). Так же на УЗИ было видно, что увеличен шейный лимфоузел справа (он даже при пальпации прощупывался). Эндокринолог поставил диагноз — тереоидит в начальной степени, порекомендовал пить йодомарин и есть больше йодосодержащих продуктов + творог и т.д. Все эти процедуры какого-либо очевидного результата не принесли. Ощущение комка и болей в шее справа периодически то стихали, то усиливались. При этом субфебрильная температура продолжала держаться (утром обычно 36,6, а уже к 11 часам 37,4. Иногда (чаще вечером) поднималась до 37,7).
В июне 09г. обратился к другому лору. Сделали промывание миндалин (были незначительные пробки), проколол курс траумель с + полоскание флорфилиптом + еще какие-то таблетки гомеопатические. Стало чуть полегче, чувство комка стало меньше. Примерно на месяц было улучшение. Потом опять все вернулось на круги своя.
В августе 09г. снова появились боли в груди (на этот раз они были как бы «плавающие» — иногда болело там же, где и первые разы, иногда ближе к плечу, иногда ближе к ключице, т.е. боли как бы блуждали по грудной клетке, при этом ощущение что болит (иногда похожее на жжение) не внутри груди, а как бы ближе к повержности кожи и мышц. На дыхании это никак не сказывалось и боли от вдоха/выдоха не зависели) + опять усилилось ощущение комка в горле. Сделали еще раз промывание мендалин + уколы траумель С + полоскание + амексин IC. Со стороны самого горла особых претензий у ЛОРа не было. Незначительные пробки были, но вцелом состояние горла вполне удовлетворительное. Сделал повторный снимок легких (на хорошем оборудовании) — все чисто, без паталогии. Сдал повторно анализы на ТТГ и АТТГ — показатели вернулись в пределы референтных значений. ЛОР высказала предположение, что с щитовидкой скорее всего все в норме, т.к. щитовидка не может так быстро то увеличиваться, то уменьшаться, чтобы давать комок в горле. А комок который у меня — дает шейный лимфоузел, боли в груди — невралгия + нервные нагрузки (переутомление), а субфебралитет — возможно, какой-то вирусной инфекцией в организме. Порекомендовала пропить валерьянку и отдохнуть. В сентябре удалось на 3 недели вырваться на отдых и действительно в это время общее состояние было лучше: комка в горле почти не ощущал, температура выше 37.0 не поднималась, болей в груди не было.
В ноябре 09г. состояние опять ухудшилось. Опять усилилось чувство комка в горле (лифоузел увеличился и пальпировался), температура постоянно была на уровне 37.0 — 37,6 (кроме утра), периодически появлялись и исчезали боли в груди (опять «плавающие» — иногда жжение, иногда просто покалывание, все справой стороны груди), повысилась утомляемость, добавились боли в лимфоузлах по всему телу (подколенные, подмышечные, затылочные), иногда «крутило» суставы рук и ног, общая тревожность и раздрожительность.
В декабре 09г. обратился в еще одну клинику. При общем осмотре терапевт ничего не выявил. Назначил различные анализы и направил к урологу и лору. Сделали УЗИ щитовидки и почек — все в норме. Транспорт солей и анализ мочи в норме. ПСА — в норме. Уролог ничего не обнаружил. Печеночные пробы — в норме. Ревмопробы — в норме. Сдал целую кучу анализов и ПЦР-ов (СРБ, HSV 12, EBV, CMV, Герпес 6 типа, CXV, гепатит С и В, фактор ингибирования лейкоцитов, реакция Вассермана, малярийный плазмодий, мукоплазма, уреоплазма, скрининг ДНК ВПЛ ВКР, ПЛР, ДНК ВПЛ 6 и 11 типов, ДНК тризомонады, ДНК Neisseria gonorrhoea, ДНК Gardnerella vaginalis, ДНК хмидии трахоматис — все отрицательные.
ЛОР опять назначил промывание миндалин + ультразвук + кварц + полоскание хлорфилиптом + лимфомиозот + еще какая-то гомеопатия для горла. Сделал бак-посев из зева и носа. Бак пасев показал наличие золотистого стафилокока в зеве. ЛОР назначил пропить в таблетках 5 дней Клацид СР 500. В целом по горлу у него претензий не было. Предположил наличие какой-то инфекции в организме, которая дает мою общую картину недомогания, т.к. только золотистый стафилокок по его словам всего что меня беспокоит давать не может. Порекомендовал обратиться к инфекицонисту и онкологу-гематологу и стоматологу (по зубам все нормально).
В январе 10г. сделал повторный бак-посев — опять выявил золотистый стафилокок. Обратился к инфекционисту, который назначил анализы еще и на токсоплазмоз (igG и IgM), кровь на стерильность и иммунограмму. Токсоплазмоз — отрицательно (даже никогда не болел), кровь — стерильна. По иммунограмме тоже никаких отклонений, все значения в пределах референтных, функциональный резерв — 92% (рефернт 50-200%), признаков имунодефицита не выявлено. По стафилококу инфекционист назначил проколоть 14 дней по 2 р./день цефтриаксон. Через 2 недели после окончания лечения (конец февраля — начало марта) повторвно делал бак-посев — чистый, золотистого стафилокока не выялено (вроде победили).
С онокологом-гематологом тоже общался (февраль 10г). По анализам крови она не видит каких-либо причин для беспокойства в области онокологии крови. Анализ крови я делал регулярно (примерно каждые 1.5-2 месяца) на протяжении всего периода плохого самочувствия делал развернутые анализы крови. Вцелом они все примерно одинаковые были. Есть повторяющиеся отклонения по некоторым параметрам, но по словам гематолога, эти отклонения незначительны и не вызывают опасений. Вот что выходит за границы референтных значений в последнем анализе (25/03/10): эритроциты — 5,6 (реф 4.0-5.0); гемоглабин — 165 (реф 130-160); ширина распределения тромбоцитов по объемам — 12,4 (реф 6-10); нейтрофильные гранулоциты — 37,4 (реф 47-72); лимфоциты — 47 (06/02/10 были 42.1) (реф 19-37), при чем лимфоциты повышены на протяжении всего периода; моноциты — 10.4 (реф 3-10).
В марте 10г. еще делал УЗИ органов брюшной полости — все нормально, без паталогии. Повторно сделал снимок легких — без паталогии, все как и раньше.
Примерно 1,5-2 недели назад опять начало побаливать горло (иногда отдает в уши, но редко), снова было жжение в груди справа (3-4 дня держалось, потом прошло), комок в горле после того как вылечили стафилокок не появлялся. Часто стала возникать изжога (иногда по 3-4 раза в день, чаще к вечеру, проходит сама.)Температура так и продолжает держаться на уровне 37.0 — 37,5, иногда пропадает, иногда держится по 3-4 дня. Последние 5 дней есть постоянное першение в горле (желание прокашляться и постоянное сглатывание, как будто там скопилась мокрота), во рту (на слизистой в подъязычной области появились, а потом через 2 дня прошли маленькие пузырьки как волдырики, бесцветные, прозрачные). Есть ощущение как-бы восполенности горла, но явных болей нет, просто ощущется дискомфорт.
Резюмируя все симптомы за 1,5 года, с той или иной периодичностью было следующее:
1. Боли в груди с правой стороны, чаще в области мочевидного отростка и тела грудины. Иногда ощущалось как жжение, иногда как покалывание. Ощущения чувствуются не внутри груди, а как бы на поверхности — в мышцах или под кожей. Иногда болевые ощущения как бы»блуждают» по правой стороне груди — к плечу, к ключице, вбок. На дыхании эти боли никак не сказываются и от интенсивности вдоха/выдоха не зависят.
2. Практически постоянная субфебрильная темпаратура — утром 36.6, к обеду 37,0-37,2, к вечеру иногда поднималась до 37,7 (редко). В последнее время уж престал даже мерять, т.к. она есть почти постоянно и я ее уже иногда даже не замечаю.
3. Комок в горле. То появляется, то исчезает. Бывали болевые ощущения в шее справа над ключицей (лимфоузел)
4. Боли в лимфоузлах по телу и «крутило» суставы
5. Боли в пояснице (обычно совместно с болями в лимфоузлах по телу, как будто это один общий приступ)
6. Боли и появление небольших язвочек или волдыриков (было 2 раза за 1,5 года) в горле (+ першение, чувство заложенности, припухлости), которые иногда отдают в уши.
7. Общее недомогание, повышенная утомляемость, иногда бывает слабость, тревожность, раздражительность.
Иногда эти симптомы были по-отдельности, иногда 2-3 вместе. Какой-либо системности мне выявить не удалось.
Соответственно главный вопрос — что происходит с моим организмом и что делать? Все врачи с которыми общался до сих пор просто разводят руками, т.к. судя по результатам анализов и обследований, меня можно хоть сейчас в космос посылать. Но почему тогда я себя постоянно плохо чувствую?
Подскажите какие возможны диагнозы в моем случае и/или куда «копать» дальше (анализы, обследованиея)?
P.S. о себе: не паникер, каких-то фобий за собой не замечал ???? если бы не плохое самочувствие, то не дергался бы (тем более, что и так уже времени и денег потратил много на все эти хождения по врачам и больницам). Но неизвестность причины все больше беспокоит.
Source: www.health-ua.org
Читайте также
Вид:


Источник
Лимфаденопатия – часто встречающееся состояние, характеризующееся увеличением лимфатических узлов
Синдром лимфаденопатии может свидетельствовать о наличии серьёзных заболеваний у пациента, поэтому данному состоянию следует уделить особое внимание при диагностике больного.
Увеличение лимфатических узлов может быть вызвано рядом причин, среди которых:
— Инфекционное поражение лимфоузлов;
— Бактериальное инфицирование (чаще всего встречается при болезнях кошачьих царапин, бруцеллезе, сифилисе, туберкулёзе и др.);
— Поражение лимфоузлов вирусами различного происхождения. Например, при гепатитах, ВИЧ-инфекции, цитомегаловирусной инфекции и др.
— Грибковое инфицирование (гистоплазмоз, кокцидиомикоз, актиномикоз);
— Паразитарные инфекции, например, при токсоплазмозе, трипаносомозе, лямблиозе, филяриозе, токсокарозе и др.
— Хламидийные инфекции (при венерической лимфогранулёме);
— Опухолевидные процессы и системные болезни соединительной ткани;
— Саркоидоз, эндокринопатия, ревматоидный артрит;
— Метастазирование в лимфатические узлы при раковых процессах;
— Поражение лимфоузлов, вызванное применением лекарственных препаратов (сывороточная болезнь и др.).
Симптомы и разновидности лимфаденопатии
В теле человека всего располагается около 600 лимфатических узлов, из которых в нормальном состоянии должны прощупываться только подмышечные узлы, подчелюстные и паховые. Основной симптоматикой лимфаденопатии является неспецифическое увеличение лимфоузлов, как тех, которые можно обнаружить при прощупывании, так и тех, которые при нормальном состоянии больного, не определяются. Дополнительными симптомами заболевания являются: потеря веса, повышенная потливость (преимущественно в ночное время), длительное повышение температуры тела, увеличение размеров печени, увеличение размеров селезёнки.
В зависимости от расположения и распространённости пораженных лимфатических узлов различают несколько разновидностей лимфаденопатии:
— Локальную лимфаденопатию, при которой происходит локальное увеличение одного лимфатического узла в одной из областей. Такая разновидность лимфаденопатии встречается в 75% случаев.
— Регионарную лимфаденопатию, в ходе которой увеличивается несколько лимфоузлов в одной либо двух смежных областях (например, шейные и надключичные лимфоузлы).
— Генерализованную лимфаденопатию, при которой увеличиваются лимфатические узлы в нескольких областях (более чем в трёх областях). Например, при цитомегаловирусной инфекции, токсоплазмозе, ВИЧ-инфекциях, бруцеллезе, туберкулезе и др.
По характеру течения различают острую и хроническую лимфаденопатию. Острая форма болезни характеризуется выраженной болезненностью лимфоузлов, наличием отёков, стремительным повышением температуры. Хроническая форма заболевания характеризуется длительным течением, слабо выраженной болезненностью лимфоузлов (либо полным отсутствием болезненности).
Диагностика синдрома лимфаденопатии
Как правило, диагностика заболевания не проводится, пока не проведен первичный осмотр пациента. Это связано с тем, что во время первичного осмотра получается информация необходимая для начала диагностики. Первичный осмотр включает в себя общий анализ крови с определением содержания эритроцитов, ретикулоцитов, СОЭ и тромбоцитов, биохимию крови с определением острофазных белков, определение маркеров ВИЧ и гепатитов B и C, ультразвуковое исследование брюшной полости, а так же рентген органов грудной клетки.
К общим диагностическим критериям болезни относятся возраст больных, данные анамнеза, характер лимфаденопатии, показатели периферической крови, а так же наличие других клинических признаков. Рассмотрим подробнее каждый из этих критериев.
— Возраст пациента.
Возраст используется для определения предварительного диагноза. Например, диагноз инфекционный мононуклеоз зачастую выявляется у пациентов в детском или юношеском возрасте. Среди пациентов в более старшем возрасте, чаще всего встречается хронический лимфолейкоз. Если речь идет о региональной лимфаденопатии, то в 80% случаев данное заболевание имеет инфекционное происхождение. При этом возраст пациентов не превышает 30 лет. У пациентов в возрасте старше 50 лет в 60% случаев выявляется неопластический генез. Во всяком случае, только возраст не может быть единственным критерием для постановки диагноза и последующего лечения.
— Данные анамнеза.
Под этими данными понимают сведения о развитие болезни, перенесенные заболевания, условия жизни пациента, перенесенные травмы, наследственность, имеющиеся аллергические реакции и прочее. Все эти сведения играют далеко не последнюю роль во время диагностики.
— Характер лимфаденопатии.
В диагностике лимфаденопатии так же особую роль играет характер пораженных лимфоузлов и их локализация. Не менее важны такие параметры лимфатических узлов, как: болезненность, подвижность, размеры и консистенция лимфатических узлов.
— Размеры лимфатических узлов.
По размерам лимфатических узлов, как правило, невозможно определить причину заболевания. Тем не менее, если при обследовании детей выявляются патологические изменения в органах грудной клетки и при этом лимфатические узлы увеличены больше чем на 2 сантиметра, то этот факт может означать, что у ребенка, возможно, есть гранулематозные процессы или злокачественные заболевания.
— Болезненность лимфатических узлов.
Во время заболевания капсулы лимфатических узлов могут растягиваться, что в свою очередь вызывает их болезненность. Болевые ощущения возникают в результате кровоизлияния в некротический центр лимфатических узлов, а также в результате воспалительных процессов с их нагноением. Тем не менее, отсутствие или наличие болевых ощущений не позволяет отличить злокачественные процессы от доброкачественных процессов в лимфатических узлах.
— Расположение лимфатических узлов.
При локализованной лимфаденопатии круг поиска в некоторых случаях может сузить расположение лимфатических узлов. Например, при инфекциях передающихся половым путём, лимфатические узлы, как правило, поражаются в паховой области, в свою очередь для болезни кошачьих царапин характерно увеличение и подмышечных и шейных лимфатических узлов. Злокачественные процессы могут быть при надключичной лимфаденопатии, а так же при увеличении параумбиликальных лимфатических узлов брюшной полости и в тазу.
— Другие клинические признаки.
Иногда ключевыми признаками при проведении диагностического поиска может стать наличие некоторых клинических симптомов. В частности при диагностике имеет значение увеличение печени или селезенки, лихорадка, поражение легких, наличие суставного синдрома. Часть этих признаков могут быть получены от врача-эндокринолога.
Диагностика болезней, проявляющихся лимфоденопатией
— Неспецифический лимфаденит.
При этом заболевании поражаются лимфатические узлы в паховой и подмышечной зоне. Они увеличиваются и становятся неподвижными и неспаянными между собой. При прогрессировании заболевания могут появляться такие симптомы как головная боль, лихорадка, озноб. В результате забора анализов крови видно увеличение СОЭ. Заболевание может дать осложнение в виде абсцесса, флеботромбоза, сепсиса и лимфостаза.
— Туберкулез периферических лимфатических узлов.
Это заболевание чаще всего проявляется у детей и подростов. Чаще всего болезнь сочетается с туберкулезом, имеющим другую локализацию. При этом лимфатические узлы увеличиваются в диаметре до 1,5 сантиметров. Заболевание может начаться внезапно, что нередко сопровождается повышением температуры тела и выраженной общей интоксикацией организма. Гемограмма показывает повышенное СОЭ и умеренно выраженный лейкоцитоз.
— Инфекционный мононуклеоз.
Заболевание вызывается вирусом Эпштейна-Барр. Болезнь обычно начинается остро и сопровождается лихорадкой, интоксикацией, общей слабостью, головной болью. Позже могут появиться боли в горле при глотании. Температура тела может повышаться до 38-40 градусов. Во время заболевания может проявляться катаральный или лакунарный тонзиллит. При желтушных формах мононуклеоза у пациентов определяются выраженные изменения печени.
— Лимфома Ходжкина.
Клинически заболевание проявляется увеличением различных групп лимфатических узлов, которые имеют плотно-эластическую консистенцию, безболезненны и при этом не спаяны с кожей. У большинства пациентов первичное поражение локализуется выше диафрагмы. Первыми симптомами болезни являются: затруднение дыхания, кашель, потеря веса на 10%, повышение температуры выше 38 градусов.
— Неходжкинские лимфомы.
Это группа злокачественных опухолей. Первым признаком болезни является поражение одного лимфатического узла и дальнейшее метастазирование опухоли. Лимфатические узлы безболезненные, плотные, не спаяны с кожей. Их увеличение может привести к возникновению синдрома верхней полой вены, портальной гипертензии, динамической кишечной непроходимости, так же механической желтухи.
— Болезнь Стилла.
Симптомы заболевания: лихорадка, увеличение селезенки и лимфатических узлов, кожные папулезные и геморрагические высыпания и др. В крови больных наблюдается увеличение СОЭ и нейтрофильный лейкоцитоз. Лихорадка устойчива к лечению антибиотиками.
— Хронический вирусный гепатит.
Симптомами заболевания может быть лихорадка, геморрагический васкулит, лимфаденопатия, поражение легких, синдром Шегрена и полисерозиты. Эти внепеченочные симптомы часто могут стать первыми симптомами печеночного заболевания.
— Болезнь Гоше.
В основе заболевания лежит наследственный дефект метаболизма цереброзидов и фосфолипидов. Ролиферация макрофагальных клеток приводит к увеличению лимфатических узлов, а так же селезенки. При проведении пункции лимфатических узлов, селезенки и костного мозга выявляется наличие так называемых клеток Гоше.
— Макроглобулинемия Вальденстрема.
Заболевание является одним из видов хронического лейкоза. При заболевании в результате выработки моноклонального макроглобулина опухолевыми лимфоидными клетками развивается поражение сосудов. Симптомами заболевания является увеличение селезенки, мочевой синдром и геморрагические кожные высыпания. Так же характерна анемия и значительное увеличение СОЭ.
— Саркоидоз.
Гранулематозное воспаление, которое характеризуется увеличением лимфатических узлов, а так же поражением легких, кожи, глаз, суставов, печени и миокарда. Увеличенные шейные лимфатические узлы безболезненны и не спаяны. На внутрикожное введение туберкулина происходит негативная реакция, что объясняется угнетением клеточного иммунитета.
— Туляремия.
Возбудители данного заболевания попадают в организм через микротравмы на коже. Первые симптомы болезни: повышение температуры до 38-40 градусов, головная боль, боли в мышцах, слабость, отсутствие аппетита. В тяжелых формах: психомоторное возбуждение, заторможенность, бред.
— Болезнь Лайма.
Начало заболевания сопровождается зудом, болезненностью, отеком и покраснением на месте присасывания клеща. Так же характерна головная боль, общая слабость, тошнота, недомогание, озноб, повышение температуры тела до 38 градусов, потеря чувствительности в месте присасывания клеща.
— Стрептококковое поражение кожи.
Заболеванию характерно появление фликтены, которая распространяется по периферии. Фликтена наполнена желтоватым содержимым в виде серы и на ощупь болезненна. В дальнейшем на месте фликтены появляется эрозия.
— Болезнь кошачьих царапин.
Заболевание возникает при контакте с инфицированными кошками. Болезнь проявляется в виде появлениея на месте царапины язвы или пустулы. Типичные симптомы: лихорадка, гепатоспленомегалия, регионарный лимфаденит и экзантема.
Статья защищена законом об авторских и смежных правах. При использовании и перепечатке материала активная ссылка на портал о здоровом образе жизни hnb.com.ua обязательна!
Source: hnb.com.ua
Читайте также
Вид:


Источник
