Может ли быть рак печени от гепатита
Рак при гепатите – частое явление. Воспаление печени при длительном течении заболевания и отсутствии должной терапии нередко приводит к злокачественному перерождению тканей. Нередко появлению опухоли предшествует цирроз, который затем переходит в онкологию. Раком болеют преимущественно мужчины старше 50 лет. Данное состояние часто выявляется на поздних стадиях и плохо поддается лечению.
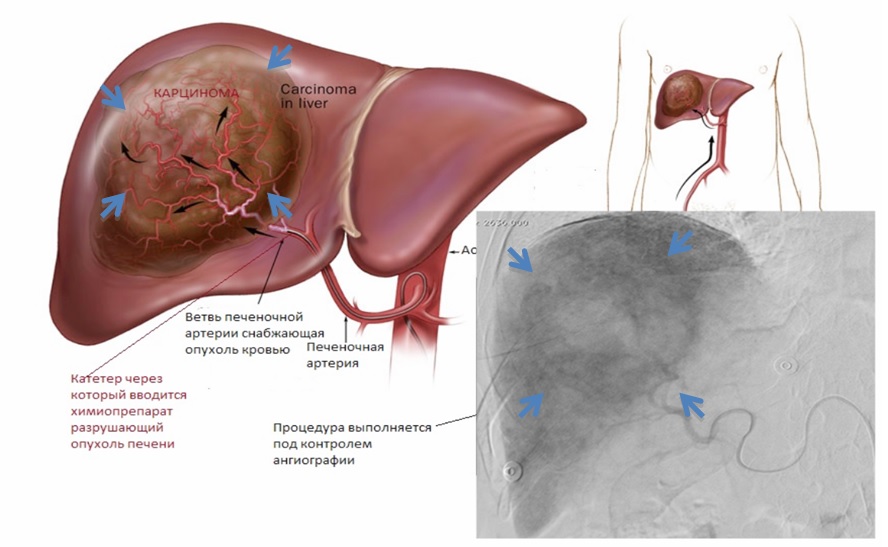
Определение гепатита, цирроза и рака
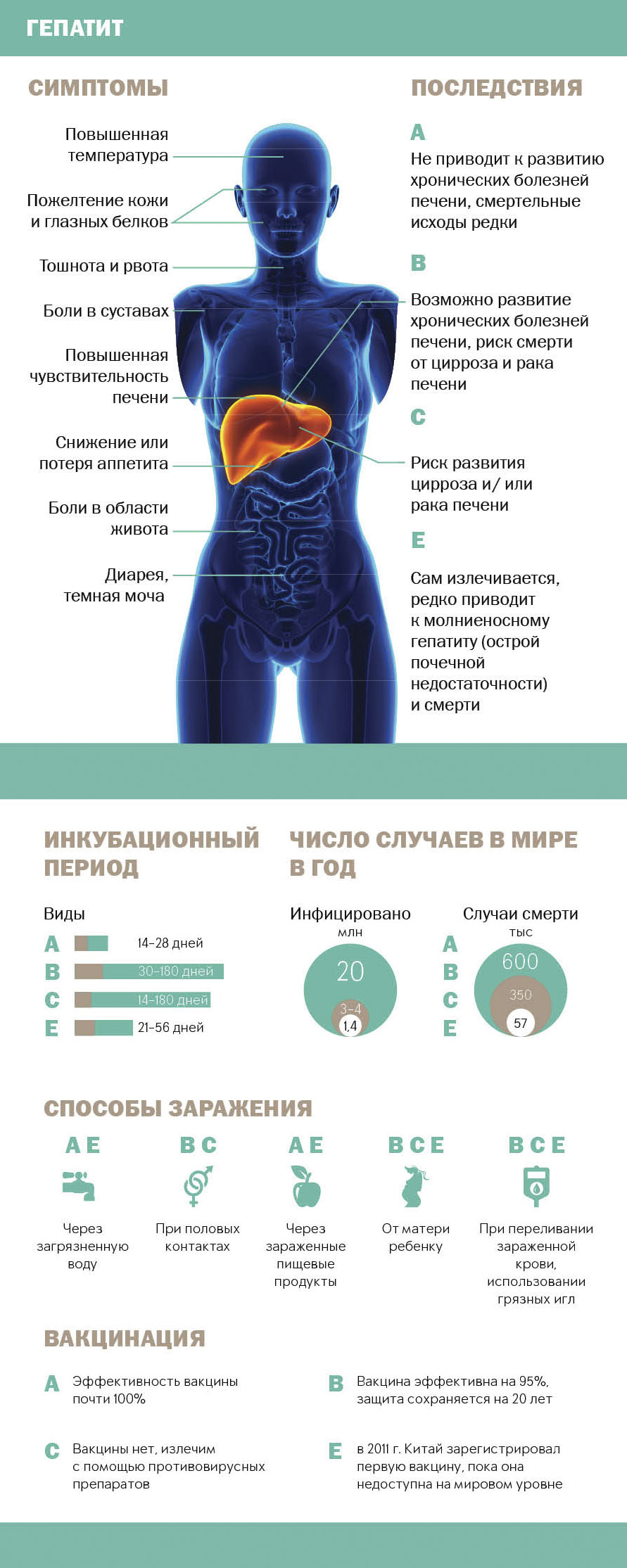
Гепатитом называется диффузное воспаление тканей печени вирусной или токсической природы. Выделяют энтеральные (гепатит A и E), токсические и гепатиты преимущественно с парентеральным механизмом (B, С и D). Заражению и воспалению печени способствуют:
- хронический алкоголизм;
- воздействие на печень токсических веществ;
- бесконтрольный прием медикаментов;
- пользование одним шприцом при введении инъекционных наркотических средств;
- нанесение татуировок и прокалывание пирсинга при несоблюдении стерильности;
- незащищенные половые связи;
- переливание крови.
 Заражение вирусным гепатитом C и B чаще всего происходит парентеральным способом. Длительное течение гепатита становится причиной цирроза печени. При нем паренхима органа перерождается в соединительную ткань. Наблюдается фиброз. Нарушается трофика и возникает некроз тканей.
Заражение вирусным гепатитом C и B чаще всего происходит парентеральным способом. Длительное течение гепатита становится причиной цирроза печени. При нем паренхима органа перерождается в соединительную ткань. Наблюдается фиброз. Нарушается трофика и возникает некроз тканей.
Данная патология проявляется:
- тупой болью в подреберье справа;
- желтухой;
- увеличением живота;
- кожным зудом;
- сосудистыми звездочками на коже;
- потемнением мочи;
- покраснением ладоней;
- частыми кровотечениями;
- признаками портальной гипертензии;
- изменением пальцев.
Раком печени называется злокачественная опухоль. Чаще развиваются гепатокарцинома и холангиокарцинома. При раке в тканях печени появляются атипичные клетки, склонные к бесконтрольному делению. На поздних стадиях они разносятся по организму, образуя вторичные (метастатические) опухоли. При раке прогноз наименее благоприятный, в отличие от гепатита и цирроза.
Вероятность и этапы развития рака
Риск развития рака резко возрастает при наличии у человека гепатита B или C. У 80% больных раком в организме обнаруживается вирус гепатита. Малигнизация чаще всего развивается в течение 20 лет с момента воспаления печени. Способствуют этому несоблюдение рекомендаций врача, диеты и ведение нездорового образа жизни. Фактором риска является пожилой возраст. Рак развивается через 8-10 лет с начала цирроза.
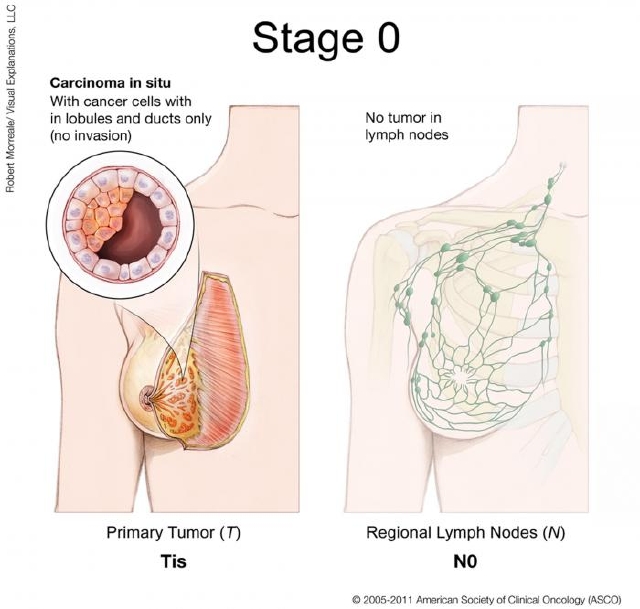
Заболевание протекает в 4 стадии:
- При раке I стадии новообразование может быть любого диаметра. Оно не затрагивает соседние органы и находится в пределах печени. Метастазы в регионарных лимфоузлах и других органах отсутствуют.
- При раке II стадии опухолей может быть несколько. Их диаметр менее 5 см. Метастазы не определяются.
- На III стадии возможно наличие нескольких новообразований. В зависимости от подстадии (A, B или C) они могут прорастать в сосуды и другие органы. Метастазы отсутствуют.
- IV стадия отличается поражением лимфатических узлов и отдаленными метастатическими очагами. Последние появляются в поджелудочной железе, легких, сальнике, костях, позвоночнике, плевре, брюшине, почках и других органах. Терапия на этой стадии малоэффективна.
Как можно выявить рак
При наличии симптомов рака следует обратиться к врачу. Чтобы обнаружить злокачественную опухоль понадобятся:
- Опрос.
- Пальпация, перкуссия и выслушивание.
- Внешний осмотр. При осмотре часто выявляется желтушность кожных покровов.
- Общий анализ крови.
- Биохимический анализ. При гепатоцеллюлярной карциноме или другой форме рака наблюдаются повышение уровня ферментов печени (трансаминаз), билирубина и щелочной фосфатазы.
- Анализ на онкомаркеры. При этой патологии повышается концентрация в крови альфа-фетопротеина.
- Коагулограмма.

- Общий анализ мочи.
- КТ и МРТ. Наиболее точные исследования. С их помощью можно определить величину, локализацию и тип опухоли, а также выявить метастатические очаги.
- Прицельная биопсия. Необходима для уточнения морфологического диагноза (гистологического типа опухоли).
- Цитологический и гистологический анализы.
- УЗИ.
- Спленопортография (контрастное исследование сосудов печени и селезенки).
- Лапароскопия.
- Сцинтиграфия.
 Для выявления метастазов и оценки состояния других органов могут понадобиться ФЭГДС, ирригоскопия, рентгенография, экскреторная урография и колоноскопия.
Для выявления метастазов и оценки состояния других органов могут понадобиться ФЭГДС, ирригоскопия, рентгенография, экскреторная урография и колоноскопия.
Дифференциальная диагностика проводится с гепатитом, циррозом, доброкачественными опухолями, кистами, эхинококкозом, патологией желчного пузыря и поджелудочной железы.
Как можно уменьшить риски онкологии
Для снижения риска развития данной злокачественной патологии требуется:
- своевременно лечить заболевания печени (гепатит и цирроз);
- отказаться от употребления алкоголя;
- вести здоровый образ жизни;
- полноценно питаться;
- исключить контакт с химикатами и канцерогенными соединениями.
При выявленной опухоли следует придерживаться рекомендаций врача по лечению. В противном случае возможен неблагоприятный прогноз. Повысить длительность жизни можно посредством своевременной операции, химиотерапии или облучения.
Особенности лечения гепатита и рака
При наличии хронического вирусного гепатита B или C необходимо:
- Соблюдать диету №5. Больным нужно отказаться от соленой, жареной и жирной пищи, консервов, обогатить рацион пектином и клетчаткой, содержащимися в овощах, ягодах и фруктах.
- Отказаться от алкоголя.
- Принимать противовирусные средства и производные интерферона. Наиболее часто используются Виферон, Интрон А, Альтевир, Лайфферон, Роферон-А, Рибавирин, Ребетол и Триворин.
- Принимать желчегонные (препараты урсодезоксихолевой кислоты) и гепатопротекторы (Эссливер, Гептрал, Карсил, Гепабене, Лив-52).
Дополнительно может проводиться инфузионная терапия, назначаться ферменты, витамины, антигистаминные средства, обезболивающие и иммуномодуляторы.
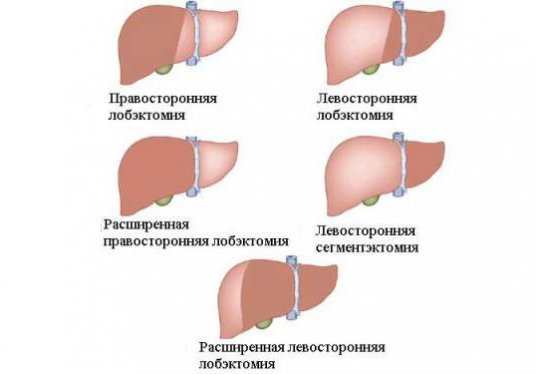 Лечение рака на фоне гепатита преимущественно хирургическое. Проводится резекция, лобэктомия (удаление доли печени) или гемигепатэктомия. Операцию часто сочетают с химиотерапией.
Лечение рака на фоне гепатита преимущественно хирургическое. Проводится резекция, лобэктомия (удаление доли печени) или гемигепатэктомия. Операцию часто сочетают с химиотерапией.
Возможны щадящие вмешательства (эмболизация сосудов и абляция). При эмболизации вводятся препараты, которые нарушают кровоснабжение раковой опухоли. Данный метод лечения применяется при новообразованиях величиной до 5 см.
Абляция представляет собой разрушение опухоли при помощи спирта. Возможно использование азота и радиоволн.
Эффективным методом терапии является применение противоопухолевых средств. К ним относятся 5-Фторурацил-Эбеве, Сорафениб-Натив и Нексавар. Данные лекарства используются в форме таблеток для приема внутрь и концентрата (5-Фторурацил-Эбеве) для инфузий.
Химиотерапия эффективна в комбинации с другими методами лечения. Как самостоятельный метод терапии она применяется при неоперабельных опухолях.
Лучевая терапия при печеночном раке применяется редко ввиду слабой эффективности. Дополнительно при раке могут применяться народные средства. К ним относятся настойка чистотела, болиголов, чага, прополис и овсяный отвар.
Важным аспектом лечения при раке является питание. Рекомендуется:
- не переедать;
- разделить суточный рацион на 4-6 приемов;
- обогатить рацион фруктами, овощами, злаками, зеленью и молочными продуктами;
- отказаться от шоколада и других кондитерских изделий;
- пить компоты, травяной чай, минеральную воду, настой шиповника, натуральные морсы и соки;
- отказаться от жирного мяса и рыбы, копченостей, маринадов и острой пищи.
Прогноз при данной патологии относительной неблагоприятный. После операции пятилетняя выживаемость составляет 10-20%. При неоперабельной опухоли большинство больных умирает в первые полгода.
Источник
Онкологические заболевания – это страшный диагноз для любого человека. Без грамотного лечения избавиться от проблемы невозможно. Рак печени не является исключением. Он полностью разрушает соответствующий орган, вследствие чего наступает смерть. К сожалению, в последнее время от этого недуга умирает довольно много человек. Медики констатируют рак печени все чаще и чаще. Почему так происходит? Некоторые специалисты выявили взаимосвязь между массовым распространением гепатитов в хронической форме.
Как гепатит влияет на развитие рака печени?
Могут ли инфицированному гепатитом С пациенту поставить еще один диагноз «рак»? Безусловно, это возможно и встречается не так уж и редко. В случае перехода гепатита С в цирроз печени риски развития онкологического заболевания увеличиваются. Трудно сказать, сколько пациентов приобрело онкологию вследствие развития вируса гепатита С.
Известно одно, гепатит С выявляется у 80% пациентов с раком печени. Также у них встречается гепатит В или оба вируса одновременно. Тандем двух гепатитов – довольно распространенное явление среди раковых больных, поэтому сложно выявить, какой именно вирус способствовал развитию самого худшего сценария. По некоторым данным, приблизительно в 10% случаев онкология появляется из-за «ласкового убийцы». Так ли это на самом деле, сказать сложно.
Почему этой проблеме уделяют так много внимания?
В рейтинге онкологических заболеваний по частоте диагностирования рак печени занимает следующие места:
- У мужчин – пятое;
- У женщин – восьмое.
Приблизительно 80% пациентов с гепатитами В и С становятся обладателями злокачественной опухоли в течение 20-25 лет. Лечить такое состояние крайне сложно, поэтому надо всеми силами стараться предотвратить такие события.
Цирроз печени: что это такое?
Негласный союз между гепатитами В или С с циррозом печени увеличивает на 15-20% риск развития рака. Согласно мировой статистике, ежегодно в мире выявляет приблизительно 500 миллионов новых случаев инфицирования вирусными гепатитами. Рак печени становится причиной летального исхода среди 250 миллионов человек за один год. Это удручающие факты, которые заставляют задуматься прямо сейчас.
Злокачественные образования выявляются и при воздействии других канцерогенов. Что касается гепатитов, то они занимают второе место по значимости причин, согласитесь, это печально, если учитывать широкое распространение в нынешнее время вируса HCV.
Как обстоят дела с лечением?
При онкологических заболеваниях медики используют комплексный подход – это хирургическое и химиотерапевтическое лечения. Рак печени сложно поддается лечению. Даже если полностью удалить опухоль, говорить о полном выздоровлении слишком рано. Ремиссия – это труднодостижимая цель для таких больных.
Лучевая терапия – это метод, к которому прибегают в редких ситуациях. Обусловлено это тем, что данный способ приводит к более быстрому разрушению клеток печени по сравнению с самой опухолью. Диагностику рака следует доверить профессионалом. Также важно найти специалиста, который сможет подобрать подходящую схему терапию с заболеванием. Для этого необходимо быть настоящим знатоком врачебного дела.
В настоящее время от вируса гепатита В есть вакцина, эффективность которой не стоит игнорировать. Препараты от гепатита С из Индии позволяют вылечить соответствующий вирус. Что касается онкологии, то тут обстоят дела намного хуже. Важно не допустить его развития, поскольку вылечить будет уж очень сложно.
Источник
Печень отваливается не только у алкоголиков. Хронический гепатит, жировая инфильтрация, цирроз, опухоль печени и даже печеночная кома могут поразить вполне здорового человека #8212; стоит только выпить неудачное, гепатотоксичное лекарство.
Перечень лекарств, губящих нашу печень, насчитывает уже более 1000 препаратов. В нём есть и пресловутый аспирин, и флуконозол с ибупрофеном, и даже витамин А.
Все гепатотоксичные препараты (смотрите список ниже) условно можно разделить на две группы:
Первые, чем больше и дольше принимать #8212; тем хуже будет (например, аспирин, парацетамол). Но их негативное действие вполне предсказуемо.
Вторые можно принять единожды и разрушить печень навсегда. Предсказать это сложно, так как влияние может оказать слишком много факторов, вплоть до генетических и экологических. Особенно непредсказуемо действие новых препаратов, с момента появление которых прошло менее 5 лет.
Лекарственное повреждение печени можно отследить по анализам крови: повышается уровень трансаминазы АСТ, АЛТ, ГГТП, билирубина. Могут проявиться признаки желтухи с пожелтением белков глаз и кожи и потемнением мочи.
Следовательно, принимая подобные лекарства необходимо регулярно сдавать анализы и контролировать работу печени.
Кроме того, есть факторы, значительно увеличивающие ваши шансы остаться без печени. после приема гепатотоксичных лекарств:
- Алкоголь и сигареты в разы повышают гепатотоксичность всех лекарств, даже совсем безобидных.
- Женский пол. Печень у женщин гораздо чаще разрушается под действием лекарств, чем у мужчин.
- Детский и пожилой возраст. Например, аспирин категорически НЕЛЬЗЯ давать детям.
- Избыточный вес.
- Генетическая предрасположенность к нарушениям лекарственного метаболизма в печени.
- Превышение дозировки практически всегда пропорционально повышает токсичное действие лекарства на печень.
- Длительное применение.
- ВИЧ-инфекция и наличие Гепатита С.
- Одновременное применение нескольких препаратов, плохо взаимодействующих между собой.
- Аутоимунные заболевания, такие как красная волчанка, ревматоидный артрит.
- Прием на голодный желудок.
- Болезни почек.
Если у вас был или есть гепатит (A, B, C), то вы в группе риска по лекарственному гепатиту! Вам следует особенно внимательно относиться к выбору лекарств.
Что поможет сберечь вашу печень?
#8212; Отказ от лекарства, если его прием мало обоснован. 150 раз подумайте, прежде чем самим пить парацетамол и давать вашему малышу какой-нибудь Панадол – он проявляет гепатотоксичность даже в терапевтический дозах. Аккуратнее со средствами от молочницы: их нельзя пить без консультации с врачом и бесконтрольно.
#8212; Внимательно читайте аннотацию перед приемом лекарства на предмет противопоказаний, действия на печень и взаимодействия с другими лекарствами. На врачей в этом смысле не стоит рассчитывать – они с фармакологией знакомы шапочно, и назначают чаще то, что сами видели в рекламе или чей мед. представитель им больше пообещал.
-Учитывайте факторы, повышающие гепатотоксичность.
-Никогда не запивайте лекарства соком, особенно яблочным, грейпфрутовым или апельсиновым.
Внимательно ознакомьтесь со списком гепатоксичных лекарств (он постоянно пополняется).
Содержание статьи:
Чем именно опасен алкоголь для печени
Здоровье печени – это результат образа жизни. К сожалению, не всегда он бывает правильным. И алкоголь здесь – один из главных негативных факторов. Именно он часто вредит и разрушает главный фильтр нашего организма. Насколько он опасен для печени, каковы последствия постоянных возлияний? Попробуем разобраться.
Может ли алкоголь вызвать заболевание печени?
Большинство людей считает, что алкоголь не причиняет печени вреда, а все зависит от его количества. Однако специалистам известно, что неконтролируемое попадание спиртного в организм может привести к жировой дистрофии печени, алкогольному гепатиту и циррозу. Последние два имеют особо тесную взаимосвязь с хроническим алкоголизмом. Даже трансплантация печени не будет спасением для людей, продолжающих употреблять алкоголь.
Трудно сказать, почему одни люди, будучи алкоголиками, сохраняют довольно сносное здоровье, а другие за короткое время приобретают огромное количество заболеваний. Можно только предположить, что это связано с наследственностью каждого отдельно взятого человека.
Какое количество алкоголя разрушает печень?
Здесь все зависит от срока, количества спиртного и, как ни странно, пола человека. Например, для женской печени 80 грамм спиртного ежедневно в течение 5 лет может быть губительно и привести к ее разрушению. Для мужчин этот срок удваивается.
Почему женщины более подвержены влиянию алкоголя, чем мужчины?
Ответ на этот вопрос неизвестен. Существует гипотеза, что, по сравнению с мужским, женский организм вырабатывает недостаточное количество дегидрогеназы – фермента, расщепляющего алкоголь до того, как он успел попасть в кровь, и таким образом уменьшающего его концетрацию в крови. Это может объяснять, почему в сравнении с мужчинами женщинам требуются меньшие дозы спиртного для определенного уровня интоксикации. Также это означает, что нарушения работы печени у женщин вызывают меньшие количества алкоголя.
Какие виды поражения печени вызывает алкоголь?
Жировая дистрофия печени
Клетки печени накапливают жиры, которые ее и разрушают. Если воздерживаться от спиртного, то клетки печени очистятся.
Это весьма серьезное заболевание. Клетки печени погибают, и разрастается волокнистая соединительная ткань. Вы можете чувствовать слабость, тошноту, боль в области печени. Коварство алкогольного гепатита в том, что его легко спутать с заболеванием желчного пузыря. Только врач при помощи анализа крови может провести правильную диагностику.
Это последняя стадия разрушения печени. На этом этапе печень теряет свою функциональность, и лечение в таком случае, к сожалению, зачастую уже бесполезно.
Как можно провести диагностику?
Конечно, анализ крови и ультразвук играют немаловажную роль при диагностике заболевания, однако на сегодняшний день наиболее точные результаты может дать только биопсия. Такая процедура проводится в больнице под местной анастезией, она не занимает много времени и не вызывает болевых ощущений.
Какие побочные заболевания несет алкоголизм печени ?
Проблемы с печенью могут послужить развитию гепатита С, возникновению камней в желчном пузыре, язве и многим другим болезням.
Нужно помнить, что важнейшая функция печени – расщепление лекарств и различных ферментов. Соответственно, при больной печени этот процесс усложняется. Поэтому необходимо внимательно изучать перед употреблением все лекарственные препараты и советоваться со своим лечащим врачом. Будьте особенно внимательны, если вы продолжаете употреблять спиртные напитки.
Конечно, главное лекарство – полный отказ от алкоголя. Иногда этого вполне достаточно для восстановления клеток печени. В том случае, если болезнь запущена, необходима трансплантация органа. Многое при лечении алкогольного поражения печени зависит от правильного психологического настроя человека, его готовности четко выполнять все медицинские предписания.
Электронное периодическое издание «Здоровье инфо»
Зарегистрировано в Федеральной службе по надзору в сфере связи, информационных технологий и массовых коммуникаций 21 октября 2010 г. Свидетельство о регистрации Эл № ФС77–42371.
Юридический адрес: 129301 г. Москва, ул. Космонавтов, д. 18 корп. 2
Почтовый адрес: 129301 г. Москва, ул. Космонавтов, д. 18 корп. 2
Телефон: +7 (495) 989-29-91
Редакция не несет ответственности за достоверность информации, содержащейся в рекламных объявлениях. Редакция не предоставляет справочной информации.
Нужно ли придерживаться особой диеты при гепатите С?
Вирусный гепатит С — одно из наиболее сложных вирусных заболеваний, поражающих печень. В кругах медиков этот вирус носит название #171;ласковый убийца#187; благодаря своему незаметному хроническому течению. Именно скрытое прогрессирование болезни постепенно, в течение десятилетий способно полностью разрушить печень больного. А поэтому, для снятия дополнительной нагрузки с больного органа пациенту показана специальная диета при гепатите С.
Правильное питание при гепатите С
Если не придерживаться строгой диеты при гепатите С, то нагрузка на и без того пострадавшую печень будет колоссальной, что ускорит процесс её поражения.
Как результат — цирроз или рак печени. Поэтому необходимо тщательно скорректировать рацион больного с тем, чтобы обеспечить оптимальные условия для возможного выздоровления и продуктивного лечения.
Итак, основные принципы питания для пациента с гепатитом С:
- Обеспечение организму достаточного количества белка (при этом в период обострения заболевания его количество нужно сократить до минимума, но не выводить полностью из рациона);
- Насыщение организма углеводами для обеспечения энергии;
- Исключение из рациона жареных и жирных продуктов и блюд;
- Нельзя допускать в меню использования различных специй (кроме соли и сахара);
- Не допускать в меню пациента с гепатитом С тяжелые сорта мяса или рыбы;
- Полностью отказаться от любого алкоголя при гепатите С и наркотиков.
Вообще, медики рекомендуют как в период ремиссии, так и в периоды острой формы заболевания придерживаться диеты номер 5. Этот рацион позволит обеспечить организму поступление всех необходимых минералов, витаминов и микроэлементов в нужном количестве.
Особенности диеты при гепатите С
К основным правилам питания при заболевании гепатитом С можно отнести такие:
- Суточная норма потребляемых калорий должна равняться 3100 кКал. Именно такое количество позволяет обеспечить организму достойные условия для борьбы с вирусом;
- В рационе больного должно быть такое соотношение белков, жиров и углеводов — 100/100/450 соответственно;
- Соли — не более 10-15 гр в сутки.
- Стоит помнить, что при гепатите С кушать необходимо небольшими порциями пять-шесть раз в сутки. При этом вся пища должна быть приблизительно одной температуры.
- Блюда в рационе больного гепатитом С должны быть приготовлены или на пару, или методом тушения и варки. Жаренное полностью исключить.
В период обострения необходимо перевести пациента на более строгую диету — стол 5а, которая подразумевает уменьшение суточного количества соли до 7-8 гр. и уменьшение жира до 70 гр. вместо 100.
Какие продукты запрещены при гепатите С
При обострении вирусного гепатита С необходимо полностью отказаться от таких блюд:
- Жареное мясо жирных сортов (и вообще все жареные блюда);
- Маринованные или копченые блюда;
- Наваристые мясные и грибные блюда, которые имеют повышенный уровень концерогенности, тем самым отравляя организм еще больше;
- Нельзя употреблять острые овощи (лук, перец, редис, редька);
- Свежая выпечка и любые жиры кондитерского происхождения;
- Кислые фрукты;
- Шоколад;
- Горячий крепкий кофе и чай;
- Любые газированные напитки;
- Категорически нельзя алкоголь при гепатите С в любом виде.
Есть все эти продукты больному с гепатитом С строго запрещено.
Что можно есть пациенту с гепатитом С
Несмотря на большое количество запретных блюд рацион пациента с гепатитом С может быть достаточно разнообразным и, что немаловажно, вкусным.
Так, в меню больного с гепатитом С могут присутствовать такие продукты:
- Молоко и молочные продукты нежирные;
- Твердый сыр (неострый и нежирный);
- Можно есть нежирные сорта мяса и рыбки;
- Любые крупы и каши на водичке или молоке;
- Фрукты и овощи в свежем или отварном (тушеном, бланшированном, запеченном) виде;
- Можно есть орехи, семечки, сухофрукты;
- Травяные отвары, зеленый чай, компоты, кисели, вода;
- Вчерашняя выпечка;
- Мармелад, желе, мусс, карамельки.
Какой должна быть диета при обострении гепатита С
В период рецидива пациент с гепатитом С полностью переводится на строгую диету — стол 5а. Рецепты блюд при таком питании подразумевают приготовление только на пару или методом запекания/отваривания.
При такой щадящей диете соотношение белков, жиров и углеводов должно быть таким: 80/70/350. При этом калорийность общего суточного рациона необходимо снизить с 3100 до 2300-2500.
Меню пациента с острым гепатитом С должны составлять такие блюда:
- Белые сухарики;
- Овощные легкие супы;
- Можно есть перетертые каши;
- Перетертые в пюре нежирные сорта мяса или птицы;
- Перетертый творог с сахаром;
- Можно отварные перетертые овощи;
- Свежевыжатый фруктовый сок, разбавленный небольшим количеством воды;
- Отвар шиповника;
- Компот или кисель;
- Чай, вода.
Диета номер 5а предполагает рецепты приготовления блюд с тщательным их перетиранием. Это позволит обеспечить механический и химический щадящий режим для всех органов ЖКТ пациента с гепатитом С на период лечения.
При этом стоит помнить, что голодание в период острого гепатита С крайне не рекомендовано.
Диета в период реабилитации после гепатита С
Если лечение прошло удачно и пациент стоит на пути к полному выздоровлению, необходимо обеспечить организму достойные условия для закрепления результата и полного восстановления функции печени. В этом случае необходимо снова перевести пациента на лечебную диету номер 5. Она также подразумевает суточную норму содержания жиров белков и углеводов в организме пациента в соотношении 100/100/450. Причём 50 из общей нормы углеводов должны быть простыми, то есть можно обыкновенные сладости.
В период восстановления и после перенесённого гепатита С общая суточная норма калорий должна приравниваться к показателю 3100. При этом блюда можно уже не перетирать и сократить приемы пищи до 4-5 раз.
Пациентам, перенесшим гепатит С или являющимся его носителями можно придерживаться менее строгой диеты. Однако при этом все равно нужно полностью исключить алкоголь.
В любом случае питание должно быть здоровым и частым. В периоды затяжной ремиссии или уже после перенесенной болезни можно употреблять некоторые из запрещенных в диете 5 продуктов. Однако в небольших количества.
И стоит помнить, что ваше здоровье и самочувствие исключительно в ваших руках. Оставайтесь здоровы и счастливы!
Автор. Гайворонская Виолетта Владимировна,
специально для сайта moizhivot.ru
Полезное видео о гепатите С
Гастроэнтерологи в вашем городе
Источники: https://meduzhastiki.ru/vrednye-lekarstva/lekarstva-ubivayushhie-pechen/, https://www.zdorovieinfo.ru/zhabotsya_o_pecheni/stati/pechen_i_alkogolizm/, https://moizhivot.ru/pechen/gepatit/dieta-s.html
Комментариев пока нет!
Источник: hepc.nextpharma.ru
Читайте также
Вид:


Источник

