Можно ли удалять катаракту при гепатите с
При современном уровне медицины массивные хирургические вмешательства давно уже стали привычными и, как правило, хорошо переносятся пациентами. Но это всегда большой риск, так как иногда человеческий организм дает сбои, после чего проявляются различные патологии, в том числе печеночные.
Разрешено ли делать операции при гепатитах
Хирургическое вмешательство
Гепатиты B и C передаются гематогенным путем, то есть через кровь, однако это не может стать причиной отказа пациенту, нуждающемуся в оперативном лечении. Есть некоторые ограничения, связанные с состоянием здоровья человека, когда организм не выдерживает чрезмерной нагрузки, что приводит к неблагоприятному исходу.
По срочности операции делятся на две категории: экстренные, плановые. Если лечение запланировано заранее, все вопросы с хирургом урегулированы, то больному остается лишь пройти полное обследование на предмет состояния печени, нарушения в работе других органов и систем, которые могут вызвать осложнения. Рекомендуется сдать АСТ, АЛТ, ГГТП, билирубин. Особое внимание обращают на вирусную нагрузку. При минимальной активности заболевания в организме риск нежелательных эффектов незначительный.
Никто не имеет права отказать больному в проведении необходимой операции по причине выявления вируса гепатита B или C. Нежелание оперировать – это сугубо человеческий фактор, продиктованный страхом заражения, не имеющий под собой юридической почвы. Носителей заболевания лечат на общих основаниях, как и других пациентов.
В экстренных случаях, когда есть угроза жизни человека, обследование на гепатит не проводится вовсе. Анализ требует времени, которого у пациента нет. Даже незначительная заминка может стать фатальной. При этом назначают следующие обследования:
- определение группы крови и резус-фактора;
- тест на свертываемость;
- биохимический, общий анализ крови.
Общий анализ крови
Общеклинические показатели помогут оценить состояние больного и учесть риски. Если точных сведений о наличии вируса гепатита и прочих, передающихся через кровь инфекций, нет, то хирург воспринимает пациента как потенциально опасного. К тому же гепатит имеет продолжительный инкубационный период, когда человек уже заражен, а выявить антитела еще нельзя.
Гепатит B
Хирургия подразумевает использование наркоза, что выступает дополнительной нагрузкой для больной печени. Вероятность возникновения угрозы для жизни и здоровья пациента с гепатитом B зависит от многих факторов:
- вида операции;
- применяемой анестезии;
- степени поражения печени;
- наличия сопутствующих патологических процессов в организме.
Обычно наркоз переносится больными гепатитом B неплохо, а вот послеоперационная терапия лекарственными препаратами вредна и дает значительную гепатонагрузку.
Категорически запрещено делать операции при гепатитах C и B, если диагностированы: острая печеночная недостаточность, энцефалопатия, вирусный или алкогольный гепатит в стадии обострения, цирроз, особенно отягощенный почечной или дыхательной недостаточностью, нарушение свертываемости крови. Хирургическое вмешательство проводится только в случае острой необходимости и реальной угрозы жизни.
Гепатит C
Ограничения и противопоказания для хирургических манипуляций пациентам с гепатитом C такие же, как и при гепатите B. Лучше всего для операции «подходит» HCV в хронической стадии. При отсутствии острых воспалительных процессов в печени, нормальной температуре тела и приемлемом уровне трансаминазы, запрета на плановое вмешательство нет.
Обострение заболевания требует сначала комплексной терапии, установления ремиссии и максимальной компенсации поврежденных функций органа. Любые дополнительные патологии, протекающие параллельно с гепатитом, также необходимо вылечить. В противном случае острые признаки и тяжелая симптоматика осложняет проведение операции.
При хроническом гепатите C исследуется активность АЛТ (аланинаминотрансферазы) и АСТ (аспартатаминотрансферазы). Эти показатели наиболее точно определяют степень поражения печени, прогрессирования болезни. Повышение печеночных ферментов в несколько раз является противопоказанием к операции. Если поставлен диагноз цирроз печени, то степень тяжести проверяется по шкале MELD (Model for End-stage Liver Disease). Показатель, превышающий 11, говорит о декомпенсированном заболевании, а индекс свыше 15 не позволяет выполнять хирургические манипуляции.
Регионарная анестезия
Лучше всего для пациентов с гепатитом подходят местная и регионарная анестезии, которые блокируют болевые ощущения на определенном участке тела. Не рекомендуется применять Галотан, так как препарат токсичен для печени. В 20% случаев вызывает ухудшение печеночных показателей, вплоть до некроза.
Возможные последствия
Предварительное обследование призвано максимально оградить пациента от возможных послеоперационных осложнений. Не следует скрывать от лечащего врача информацию о хронических заболеваниях, лекарственных препаратах, принимаемых на постоянной основе. Эти сведения помогут избежать ошибок в результатах лабораторных исследований.
Частота возникновения различных осложнений составляет порядка 35%. Чаще всего наблюдаются:
- обильные кровопотери;
- занесение инфекции, переходящее в сепсис;
- развитие воспалительных процессов;
- тромбоз вен;
- печеночная недостаточность.
Избежать дыхательных расстройств позволит ранняя активизация пациента и проведение специальной дыхательной гимнастики. Реактивный плеврит может развиться во время операции на фоне недостаточного дренирования, плохого оттока лимфы от печени, поддиафрагмального абсцесса.
Асцит
Довольно часто при хирургических вмешательствах наблюдаются кровотечения и пониженное давление, что вызывает снижение циркуляции крови и доставки кислорода в печень. Это может привести к асциту (скоплению свободной жидкости в брюшной полости) и гидротораксу (застою транссудата в плевральной полости).
В случае удаления части печени, длительная гипоксия и гипотония вызывают кровотечения, аллергию, сердечно-сосудистую недостаточность, что, в свою очередь, приводит к печеночной недостаточности культи органа.
Отдельно следует остановиться на рисках для медицинского персонала, связанных с возможностью заражения вирусами гепатита B и C. Биологическая безопасность при работе с режущими, колющими инструментами зависит от различных факторов: стажа (чем меньше опыта, тем чаще ранения), загруженности (усталость плохо сказывается на внимательности, координации), обеспеченности персонала средствами индивидуальной защиты (кольчужные перчатки, очки, аптечки, прививки).
Огромное значение в работе с носителями вирусных инфекций, передающихся гематогенным путем, имеет техника проведения операций. В этом случае действия должны быть максимально безопасными: иглу держать не пальцами, а зажимом, осторожно передавать инструменты от врача медсестре, при вязании узлов применять метод одной руки, не проверять пальцами куда «ушла» игла. Выполнение требований техники безопасности позволит предупредить инфицирование.
Перед операцией лечащий врач предупреждает пациента о возможных рисках и осложнениях. Решение о целесообразности хирургического вмешательства может принять только опытный доктор на основании комплексной диагностики.
Источник
В статье проведен анализ особенностей формирования, клинического течения и результатов хирургического лечения катаракты у пациентов с хроническими гепатитами, вызванными вирусами гепатита В и С
Первыми отечественными публикациями, рассматривающими вирус гепатита В (ВГВ) в качестве одного из факторов раннего катарактогенеза, является серия работ, появившихся в конце 1990-х гг. [1]. Чуть ранее S. Kobayakawa et al. опубликовали результаты изучения наличия антител к вирусу гепатита С (ВГС) во влаге передней камеры глаза, взятой во время операции по удалению катаракты, с использованием метода полимеразной цепной реакции (ПЦР) [2]. В последующие годы, одновременно с бурным внедрением молекулярно-биологических методов, данная междисциплинарная тематика стала предметом постоянного разностороннего научного обсуждения, в основном среди зарубежных исследователей [3–14]. Ряд авторов прицельно анализируют удельный вес инфицированных ВГВ и ВГС среди контингента, направленного на плановую хирургию катаракты [9, 15]. S. Park et al. поднимают вопросы патогенеза катаракты, а именно связи ее формирования со степенью цитолиза гепатоцитов и уровнями печеночных ферментов [12]. J.Y. Ku et al. обсуждают вопросы возможного влияния противовирусной терапии при вирусном гепатите на более ранние сроки катарактогенеза [6, 13].
В нашей клинической практике мы столкнулись с двумя случаями развития набухающей катаракты у пациентов, как выяснилось позднее, инфицированных ВГВ и ВГС. Взаимосвязь этих анамнестических данных мы расценили как закономерную. Дефицит современных отечественных публикаций, отражающих состояние данного вопроса, а также возникший у нас научно-практический интерес к данной проблематике обусловили дизайн данного пилотного исследования.
Цель исследования: анализ особенностей клинического течения и результатов хирургического лечения катаракты у пациентов с хроническими гепатитами В и С, поиск возможных взаимосвязей между формированием катаракты (в т. ч. и ее осложненных форм) и фактом хронической инфекции, вызванной ВГВ/ВГС.
Материал и методы
В исследование были включены 20 пациентов (20 глаз), из них 9 мужчин и 11 женщин в возрасте от 29 до 85 лет (65,6±3,08 года), госпитализированных в филиал № 1 ГКБ им. С.П. Боткина (офтальмологический стационар) в плановом порядке (за исключением 2 пациентов с набухающей катарактой, поступивших по экстренным показаниям) в период с ноября 2017 г. по февраль 2018 г. с целью оперативного лечения катаракты.
Основную группу составили 10 пациентов, инфицированных ВГВ или ВГС (6 человек были инфицированы ВГВ, 4 — ВГС). Критериями включения в основную группу были: возраст старше 18 лет, наличие у пациента незрелой катаракты на 1 глазу (в т. ч. осложненных форм — набухающей катаракты в 2 случаях), отсутствие острых инфекционных заболеваний, положительный результат определения антител к ВГВ или ВГС методом иммуноферментного анализа (ИФА) в сыворотке крови (по данным исследований, проведенных по месту жительства при подготовке к операции на хрусталике). Группу сравнения (контрольную) составили 10 пациентов с отсутствием диагностически значимых уровней антител к ВГВ и ВГС в сыворотке крови
(метод ИФА).
Всем пациентам в обеих группах дважды (за 1 день до хирургического вмешательства и спустя 1 мес. после него) проводилось стандартное офтальмологическое исследование, включавшее визометрию (определение максимально корригированной остроты зрения (МКОЗ)), пневмотонометрию (HNT-7000, Корея) или пальпаторное определение внутриглазного давления (ВГД), ультразвуковое исследование оболочек глаза (UD-6000, Япония). Оптическую когерентную томографию (ОКТ) макулярной зоны и диска зрительного нерва (Cirrus OCT, США), компьютерную периметрию Humphrey (США) и визоконтрастометрию (компьютерная программа ZEBRA) проводили на 9-й день после хирургического вмешательства.
Экстракция катаракты проведена при помощи факоэмульсификатора Laureate (США). Для формирования парацентезов и тоннеля роговицы использовали одноразовые копья и кератомы Clear Cut размерами 1,2 и 2,2 мм. Во время факоэмульсификации катаракты (ФЭК) использовали стандартные расходные материалы (вискоэластики, сбалансированный солевой раствор BSS). Всем пациентам имплантировали заднекамерную интраокулярную линзу (ИОЛ) модели SN60WF AcrySof IQ (США). Во всех случаях были взяты пробы слез и влаги передней камеры на наличие ДНК ВГВ, РНК ВГС, HBsAg, анти-HCV. В послеоперационном периоде назначалась местная терапия в виде глазных капель: антибиотик группы фторхинолонов 3–4 р./сут в течение 2–3 нед., дексаметазон 0,1% в течение 1 мес. с постепенным уменьшением кратности закапывания, нестероидные противовоспалительные препараты (НПВП).
Всем пациентам (в основной группе и группе сравнения) определяли уровни биохимических показателей функционального состояния печени — аланинаминотрансферазы (АЛАТ) и аспартатаминотрансферазы (АСАТ).
Статистический анализ (определение средних, сравнение величин в 2 группах) проводили с помощью программы SPSS версии 20 с использованием непараметрических критериев (U-критерий Манна — Уитни, многофакторный дисперсионный анализ ANOVA).
Результаты и обсуждение
Средний возраст пациентов в основной группе составил 61,9±5,23 года, в контрольной группе — 69,4±3,12 года. Несмотря на то, что на первый взгляд имеется тенденция к «омолаживанию» катаракты при наличии инфицирования ВГВ/ВГС, тем не менее статистический анализ не подтвердил этих различий. Возможно, при большем количестве наблюдений разница в среднем возрасте будет достоверна.
Средний показатель уровня АЛАТ в группе пациентов, инфицированных вирусами гепатитов, составил 44,5±4,54 Ед/л, в группе здоровых лиц — 22,45±2,08 Ед/л, а уровень АСАТ — 38,9±3,48 Ед/л и 18,7±2,43 Ед/л соответственно. Разница между средними уровнями АЛАТ и АСАТ между группами статистически достоверна (U-критерий Манна — Уитни для независимых выборок U=0,01 при уровне значимости 0,05). Мы можем предполагать, соглашаясь с S. Park et al., что у больных с вирусным гепатитом, у которых отмечается периодическое повышение уровней АЛАТ и АСАТ, имеются предпосылки для формирования катаракты в более раннем возрасте и в осложненных формах (набухающая катаракта) [12].
У пациентов в исследуемых группах и оперативное вмешательство, и послеоперационный период протекали без осложнений. Было установлено, что средние значения МКОЗ в основной группе до операции были несколько ниже, чем в группе контроля. Однако данные различия не достигают уровня статистической значимости. МКОЗ после операции в группе пациентов, инфицированных вирусами гепатитов, также была ниже, чем в группе здоровых лиц, но данный факт не является статистически значимым (табл. 1).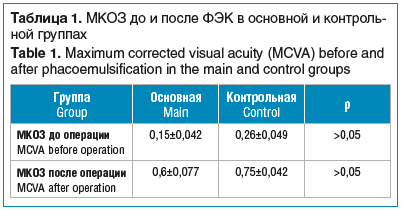
Клиническое наблюдение
Мы посчитали целесообразным привести более подробную информацию о клиническом случае с осложненным вариантом катаракты.
Пациент С., 58 лет, поступил в отделение неотложной помощи ГКБ им. С.П. Боткина (филиал № 1) с жалобами на покраснение, боль и отсутствие предметного зрения на правом глазу. Из анамнеза — вышеперечисленные жалобы беспокоят в течение 1 нед.
Visus OD на момент поступления — proectio lucis certae, Visus OS=1,0. Уровень ВГД (пальпаторно) OD «+», OS — N.
Из анамнеза следует отметить контузию OD (удар клюшкой) в детском возрасте, после чего острота зрения OD не определялась выше 0,5. При биомикроскопическом осмотре OD роговица отечная, на эндотелии в нижней половине — преципитаты. Передняя камера — средней глубины, влага прозрачная. Радужка — субатрофична, множественные задние синехии. Передняя капсула хрусталика напряжена, передние кортикальные слои белого цвета, с признаками оводнения. Глубжележащие среды не офтальмоскопируются. При биомикроскопии OS состояние сред — в пределах возрастной нормы.
По данным ультразвукового исследования оболочек OD: плавающие помутнения в стекловидном теле.
Со слов пациента, ВГВ впервые выявлен в стационаре филиала № 1 ГКБ им. С.П. Боткина. Из вредных привычек отмечает злоупотребление алкоголем. Биохимический анализ крови — все показатели в норме, за исключением АЛАТ — 45 Ед/л и АСАТ — 56 Ед/л. При ИФА сыворотки пациента от 12.06.2017 г. обнаружили HBsAg.
Больной был госпитализирован в офтальмологический стационар ГКБ им. С.П. Боткина 11.10.2017 г. с диагнозом: OD — набухающая катаракта. Вторичная офтальмогипертензия. Подострый иридоциклит. OS — начальная катаракта.
В течение 5 дней проводилась гипотензивная и противовоспалительная терапия. После достигнутой стабилизации ВГД и купирования явлений иридоциклита 16.10.2017 г. проведены ФЭК и ИОЛ.
При выписке Visus OD=0,5 н/к, среды прозрачны, ИОЛ в правильном положении в просвете зрачка.
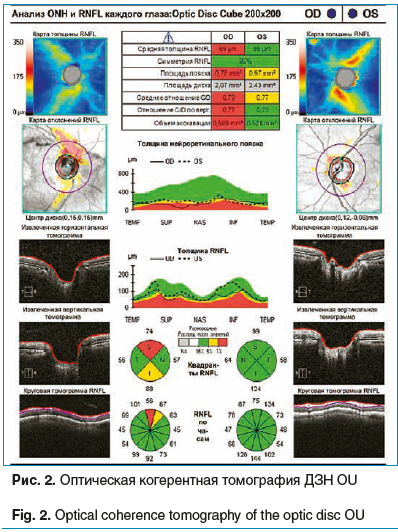
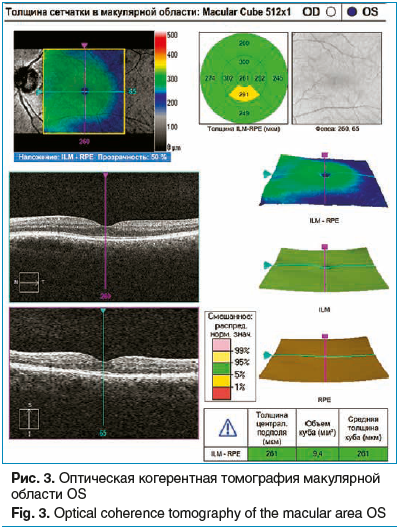
По данным ОКТ (25.10.2017 г.): OD — в парафовеолярной области участок атрофии пигментного эпителия сетчатки и разрушения слоя фоторецепторов (рис. 1). Данные изменения, по-видимому, можно расценить как постконтузионные, обусловленные травмой глаза в детстве. Архитектоника вышележащих слоев сетчатки также нарушена, слои подтянуты книзу. Толщина fovea centralis — 197 мкм. ДЗН — истончение нейроретинального пояска, экскавация диска составляет 0,6 (рис. 2). OS — ретинальный профиль не изменен. Толщина fovea centralis — 261 мкм (рис. 3). ДЗН — нейроретинальный поясок не изменен, объем экскавации — 0,5 (см. рис. 2).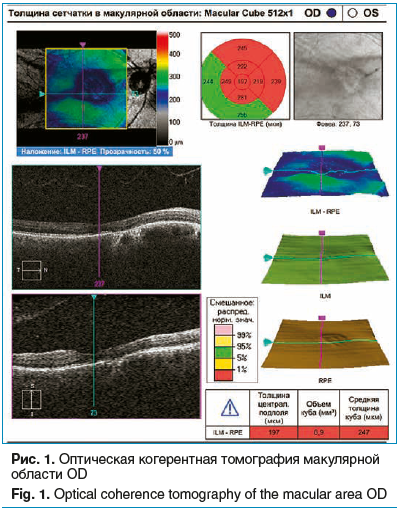
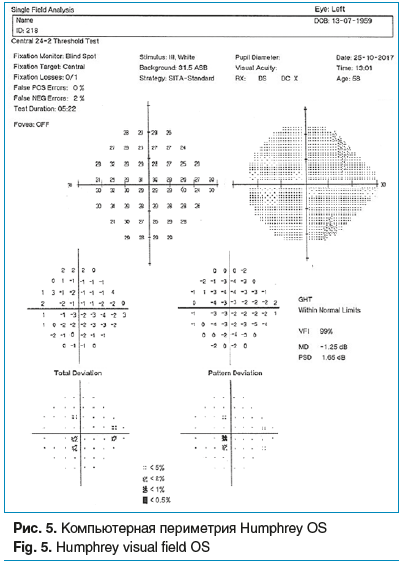
Компьютерная периметрия Humphrey от 25.10.2017 г.: OD — расширение слепого пятна, концентрическое сужение поля зрения. MD=-10,27 dB, PSD=7,77 dB (рис. 4). OS — слепое пятно без признаков расширения. MD=-1,25 dB, PSD=1,65 dB (рис. 5).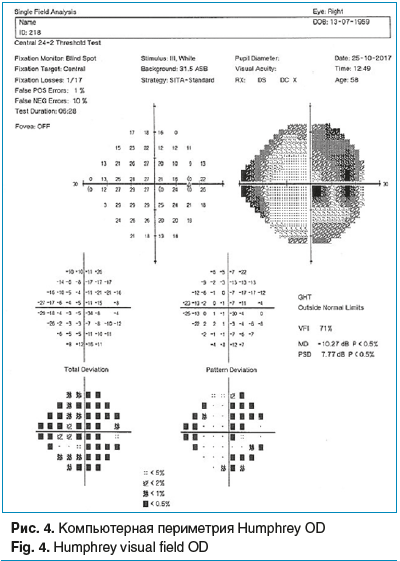
Визоконтрастометрия от 25.10.2017 г.: OD — снижение контрастной чувствительности в диапазоне высоких пространственных частот на 100%, средних — на 10–85%, низких — на 5–20%; OS — высоких — на 15–35%, средних — на 5–10%, низких — на 5%.
Пациент в настоящее время продолжает оставаться под нашим наблюдением.
Заключение
Несмотря на то, что в приведенном клиническом примере на формирование катаракты, по-видимому, оказали влияние несколько факторов (старая контузионная травма, злоупотребление алкоголем, хронический вирусный гепатит), тем не менее скрупулезный анализ подобных случаев может дополнить наши представления о патогенезе осложненных вариантов катаракты.
Результаты пилотного исследования, проведенного в 2 группах пациентов, позволяют предположить наличие определенной взаимосвязи если не между катарактогенезом и хроническим инфицированием ВГВ и ВГС, то между катарактогенезом и измененным биохимическим статусом (гиперферментемией) с большей вероятностью. В следующей серии исследований мы предпримем попытку обнаружения маркеров ВГВ и ВГС в интраоперационных образцах влаги передней камеры, что позволит судить не только о прямом повреждающем действии вирусов, но и о вероятном риске контаминации хирургического инструментария. Результаты находятся в обработке.
Сведения об авторах:1Хацукова Бэлла Нальбиевна — аспирант кафедры офтальмологии; 2Чернакова Галина Мэлсовна — к.м.н., доцент научно-образовательного центра; 1Кочергин Сергей Александрович — д.м.н., профессор, заведующий учебной частью кафедры офтальмологии; 1Клещева Елена Александровна — к.м.н., ассистент кафедры офтальмологии; 1Малинникова Елена Юрьевна — д.м.н., доцент, заведующая кафедрой вирусологии; 3Кюрегян Карен Каренович — д.б.н., профессор РАН, руководитель отдела изучения вирусных гепатитов; 3Михайлов Михаил Иванович — член-корреспондент РАН, профессор, д.м.н., руководитель. 1ФГБОУ ДПО РМАНПО Минздрава России. 123995, Россия, г. Москва, ул. Баррикадная, д. 2/1. 2ФГАУ «НМИЦ «МНТК «Микрохирургия глаза» им. акад. С.Н. Федорова» Минздрава России. 127486, Россия, г. Москва, Бескудниковский бульвар, д. 59а. 3НИЦ ФГБОУ ДПО РМАНПО Минздрава России. 125284, Россия, г. Москва, 2-й Боткинский проезд, д. 7/2. Контактная информация: Хацукова Бэлла Нальбиевна, e-mail: bella-0191@mail.ru. Прозрачность финансовой деятельности: никто из авторов не имеет финансовой заинтересованности в представленных материалах или методах. Конфликт интересов отсутствует. Статья поступила 07.09.2018.
About the authors:1Bella N. Hatsukova — graduate student of Department of Ophthalmology; 2Galina M. Chernakova — MD, PhD, Associate Professor of the Scientific and Educational Center; 1Sergey A. Kochergin — MD, PhD, Professor, Head of the Department of Ophthalmology; 1Elena A. Kleshcheva — MD, PhD, Assistant to Department of the Ophthalmology; 1Elena Y. Malinnikova — MD, PhD, Associate Professor, Head of Department of Virology; 3Karen K. Kuregyan — MD, PhD, Professor of the Russian Academy of Sciences, Head of the Department for the Study of Viral Hepatitis; 3Mikhail I. Mikhaylov — MD, PhD, Corresponding Member of the Russian Academy of Sciences, Professor, Head of CIS. 1Russian Medical Academy of Continuous Professional Education. 2/1, Barrikadnaya str., Moscow, 123995, Russian Federation. 2S. Fyodorov Eye Microsurgery Federal State Institution. 59а, Beskudnikovskaya str., Moscow, 127486, Russian Federation. 3SIC Russian Medical Academy of Continuous Professional Education. 7/2, 2-nd Botkin passage, Moscow, 125284, Russian Federation. Contact information: Bella N. Hatsukova, e-mail: bella-0191@mail.ru. Financial Disclosure: no author has a financial or property interest in any material or method mentioned. There is no conflict of interests. Received 07.09.2018.
Источник