Некалькулезный холецистит при гепатите с
Некалькулезный холецистит это — воспаление стенки желчного пузыря с рецидивирующим течением и дальнейшим нарушением его функции.
Желчный пузырь — важный компонент пищеварительной системы. Он служит резервуаром для желчи, которую вырабатывает печень, и в нужный момент выделяет ее в кишечник.
Некалькулезный означает лишь то, что камни в желчном пузыре еще не образовались. Но коварство этой болезни в том, что со временем камни в желчном пузыре таки могут образоваться, а процесс не будет никак проявляться. Кстати, за рубежом хронический некалькулезный холецистит не считают отдельным заболеванием — его рассматривают как одну из стадий образования холестериновых камней.
Симптомы возникновения
В клинике преобладает болевой синдром, который возникает в области правого подреберья, реже — в подложечной области. Боль иррадиирует в правую лопатку, ключицу, плечевой сустав, имеет ноющий характер, продолжается в течение многих часов, дней, иногда недель. Нередко на этом фоне возникает острая схваткообразная боль, обусловленная обострением воспаления в желчном пузыре.
Возникновение боли и ее усиление чаще связано с нарушением диеты, физическим напряжением, охлаждением, интеркуррентной инфекцией. Обострению болевого приступа обычно сопутствуют повышение температуры тела, тошнота, рвота, отрыжка, понос или чередование поносов и запоров, вздутие живота, чувство горечи во рту.

Рвота — необязательный симптом хронического бескаменного холецистита и наряду с другими диспепсическими расстройствами (тошнота, отрыжка горечью или постоянный горький вкус во рту) может быть связана не только с основным заболеванием, но и с сопутствующей патологией — гастритом, панкреатитом, перидуоденитом, гепатитом.
Часто в рвотных массах обнаруживают примесь желчи, при этом они окрашиваются в зеленый или желто-зеленый цвет.
Наблюдаются вялость, раздражительность, нарушение сна. Преходящая желтушная окраска склер и кожных покровов может наблюдаться в связи с затруднением оттока желчи из-за скопления слизи, эпителия или паразитов (в частности, лямблий) в холедохе.
При пальпации живота у больных хроническим холециститом определяются следующие симптомы.
- Симптом Кера — в области проекции желчного пузыря, расположенной у места пересечения наружного края правой прямой мышцы живота с краем ложных ребер, появляется болезненность при глубокой пальпации во время вдоха.
- Симптом Грекова–Ортнера–Рашбы — болезненность при поколачивании ребром кисти по правой реберной дуге.
- Симптом Мерфи — осторожное, мягкое введение руки в зону желчного пузыря, и при глубоком вдохе пальпирующая рука вызывает резкую болезненность.
- Симптом Мюсси — болезненность при надавливании на диафрагмальный нерв между ножками грудинно-ключично-сосцевидной мышцы справа.
Течение болезни у взрослых
Воспаление тканей желчного пузыря может появляться в любом возрасте и протекать в острой или хронической форме. Такая болезнь является одной из самых распространенных, если брать во внимание органы пищеварения. К тому же, часто такое заболевание начинает развиваться у людей, которые имеют лишний вес или страдают от желчнокаменной болезни.
Хотя у худых людей воспаление желчного пузыря тоже не редкость. Холецистит у взрослых может являться осложнением желчнокаменной болезни, хотя существует и бескаменная форма заболевания. По статистике молодой организм (до 20 лет) менее подвержен образованию камней в желчном пузыре, если сравнивать, например, с людьми преклонного возраста.
Чем больше человеку лет, тем больше вероятность того, что диагност обнаружит камни на фоне холецистита уже на первом УЗИ.
Некалькулезный холецистит при беременности
Обострение хронического холецистита во время вынашивания малыша – довольно распространенное явление в медицинской практике. Чаще всего это происходит в третьем триместре.
Также во время беременности в желчном пузыре могут формироваться гиперэхогенные образования с эхотенью (камни разных размеров). Спровоцировать такой факт может:
- Изменение метаболизма, которое часто влечет за собой обострение болезни.
- В период беременности может возникнуть застой желчи, из-за нарушения моторики желчевыводящих протоков, что иногда приводит к образованию камней.
- Гиподинамичный образ жизни, который ведут чаще всего беременные девушки.
- Повышение внутрибрюшного давления, происходящее из-за увеличения плода. Активный рост (особенно в третьем триместре) может провоцировать сдавливание печени и желчного пузыря. Если в нем лоцируются камни, то они могут переместиться в желчный проток и закупорить его, что вызовет обострение.
- В период вынашивания малыша у многих женщин меняются вкусы и предпочтения в еде, что влечет за собой смену рациона питания, что, соответственно, может повлиять на микрофлору кишечника, нарушить моторику желчевыводящих путей. Как следствие появится обострение.

Обострение холецистита во время беременности опасно не только для здоровья женщины, но и для плода. При подозрении на холецистит в острой форме пациентку госпитализируют для проведения тщательной диагностики и назначения лечения.
Холецистит при беременности опасен из-за:
- возможных инфекционных осложнений;
- интоксикации плода или нарушения его питания.
Важно вовремя обратиться к врачу, и не в коем случае не применять альтернативную медицину или медикаменты из «домашней аптечки» самостоятельно.
В случае необходимости беременной женщине могут сделать операцию, если ее жизни угрожает опасность, например, начался гнойный процесс или врачи подозревают разрыв желчного пузыря.
Течение болезни у детей
Если у ребенка диагностируется холецистит, то лечением этого заболевания занимается педиатр и детский гастроэнтеролог. Обратиться за врачебной помощью важно как можно скорее, чтобы исключить риски развития каких-либо осложнений.
Воспаление органов пищеварения сегодня встречается у детей часто. Холецистит у малышей и подростков может быть острым или хроническим. Заболевание редко затрагивает один орган, в данном случае желчный пузырь, ведь чаще всего при таком воспалительном процессе поражена вся система желчевыводящих путей.

У детей часто диагностируют гепато- и ангиохолецистит, а также холецистохолангит. Гнойные формы заболевания встречаются крайне редко. Как правило, в детском возрасте обнаруживают хроническую форму воспаления, которая протекает с ремиссиями и обострениями.
Спровоцировать развитие воспаления в желчном пузыре и его протоках могут протеи, кокки и кишечные палочки. Чтобы хронический холецистит смог развиться, в организме ребенка должны быть созданы благоприятные для такого факта условия, например, глистная инвазия.
Причины развития заболевания условно делят на микробные и паразитарные, к тому же холецистит может быть связан с другими проблемами: тонзиллитом, ангиной, аппендицитом или даже гриппом. Может появиться воспалительное заболевание желчного пузыря и на фоне неправильного питания, если например, в рационе ребенка постоянно присутствует пища с большим содержанием углеводов и жиров.
Если у ребенка диагностируют холецистит, симптомы могут незначительно отличаться от признаков болезни у взрослых. Дети чаще всего жалуются на горький привкус во рту, неустойчивый стул, тошноту и отсутствие аппетита. Боль в животе может быть приступообразной и беспокоить от нескольких минут до 4-5 часов.
Лечение холецистита у взрослых
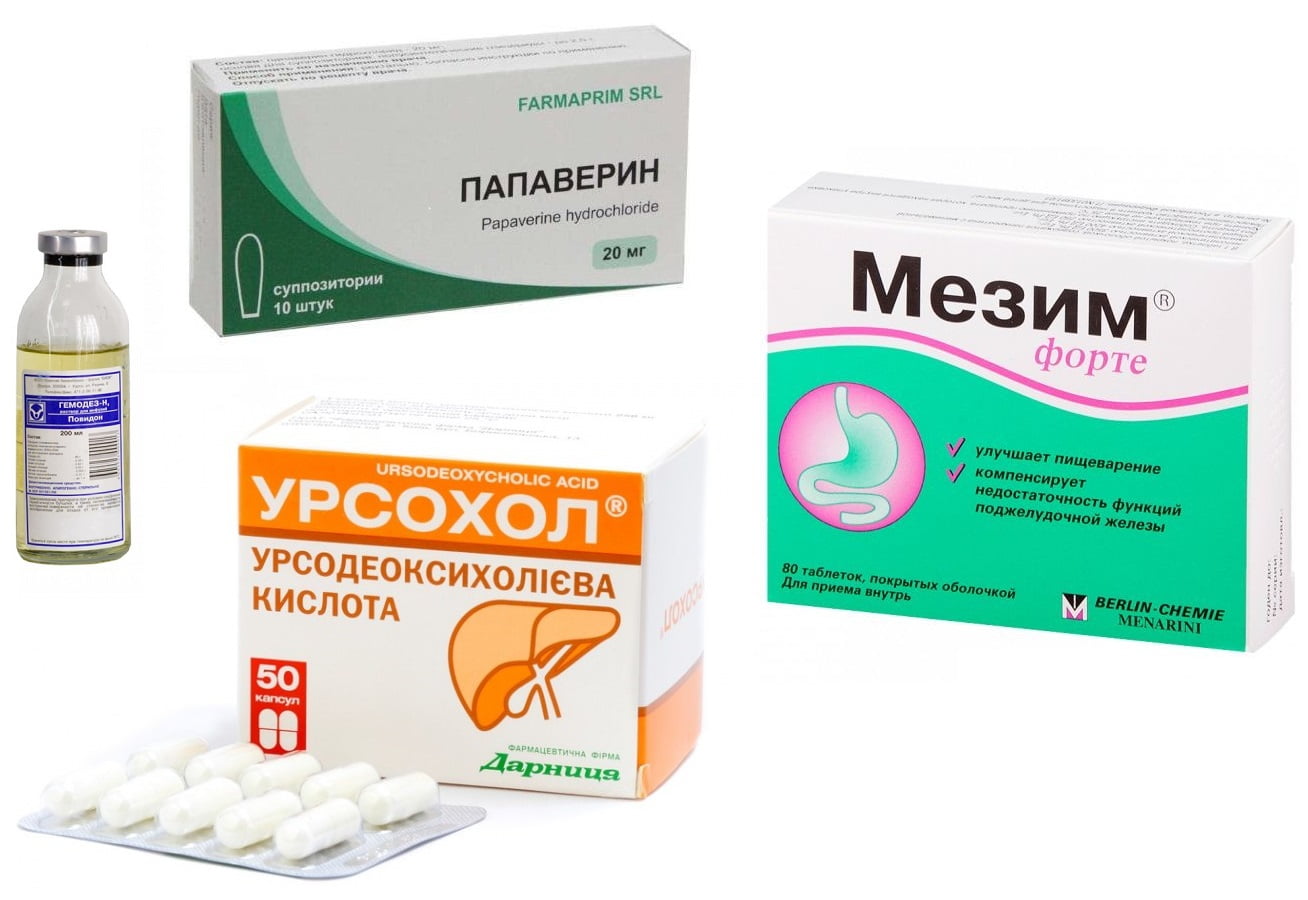
С целью лечения острого и хронического бескаменного холецистита назначаются лекарственные препараты, методы народной медицины, проводится хирургическое вмешательство. Вне обострения при отсутствии симптомов некалькулезного холецистита показано лечение физиотерапевтическими методами. Лечение препаратами включает обезболивающие, спазмолитики, средства, улучшающие отток желчи.
- Для купирования острой боли, спазмов используются спазмолитики. Это Но-Шпа, Анальгин, Платифиллин, Папаверин.
- При сильных длительных болях и наличии в анализах признаков воспаления показано применять антибиотики широкого круга действия: Эритромицин, Цефантрал, Ампициллин.
- Для устранения признаков интоксикации (рвоты, тошноты) внутривенно назначается Гемодеза.
- Нормализовать пищеварение помогут ферменты. Это Фестал, Мезим Форте.
- Для повышения секрета желчи используется Аллохол, Холензтм, Урсохол.
- Желчегонным действием обладают холекинетики: Холагол, Уролесан Н.
- При лямблиозе пьют Фуразолидон.
- В комплексную терапию включаются витамины B, C. Во время обострения больному рекомендуется соблюдать постельный режим, стол № 5.
Лечение холецистита у беременных
Существует стандартная схема лечения холецистита при беременности, которая включает диету, прием легких желчегонных препаратов и использование народных рецептов. Различают консервативный и оперативный метод терапии:
- К первой группе относится лечение холецистита домашними средствами, гомеопатические методы и медикаментозные препараты.
- Второй способ подразумевает проведение операции, которая крайне нежелательна при беременности.

Одним из самых важных этапов лечения холецистита является соблюдение режима и правил питания. Девушка не должна перенагружать себя физически, но и не исключать активность полностью, ведь это важно для правильной работы ЖКТ, выделения желчи. Диета – основной метод не только эффективного лечения, но и профилактики.
Необходимо придерживаться следующих рекомендаций для лечения холецистита во время беременности:
- исключить из рациона соленую, жареную, острую пищу;
- полностью отказаться от алкоголя (что важно при беременности даже без признаков холецистита);
- кушать маленькими порциями по 5 раз за сутки;
- сократить или полностью исключить животные жиры;
- в вашем рационе должны быть желтки яйца, сливочное,
оливковое масло в небольших количествах.
Лечение холецистита у детей
Лечение холецистита у детей может проводиться хирургическим либо консервативным методами. В первом случае орган полностью удаляют, после чего организм уже за несколько месяцев полностью адаптируется к новому режиму.

Показаниями к хирургическому вмешательству могут быть крупные конкременты в полости органа, частые рецидивы и аномалии строения желчного пузыря, которые препятствуют оттоку жидкости. Период восстановления после операции проводится по аналогии со стандартным консервативным лечением холецистита:
- щадящая диета с преобладанием отварных и приготовленных на пару пюрированных овощей, нежирных сортов мяса и рыбы, а также молочной продукции;
- постельный режим — физические нагрузки со временем можно будет восстановить;
- антибиотики для уничтожения бактериальной инфекции;
- спазмолитические средства для снятия боли;
- специфические средства против паразитов (по показаниям);
- желчегонные лекарства — можно заменить таблетки травяными сборами;
- гепатопротекторы — препараты для защиты печени.
Основные меры профилактики
Профилактика калькулёзного холецистита заключается, прежде всего, в предотвращении образования камней в желчном пузыре, то есть в профилактике желчно-каменной болезни.
Первичная профилактика камнеобразования заключается в предотвращений, предрасполагающих к развитию желчнокаменной болезни (например, ожирение и приём эстрогенсодержащих препаратов- гормональных контрацептивов).
Автор статьи врач-инфекционист, гепатолог
© 2019 – 2020. Все права защищены.
Источник
Õðîíè÷åñêèé íåêàëüêóëåçíûé
(áåñêàìåííûé) õîëåöèñòèò — ýòî çàáîëåâàíèå, êîòîðîå õàðàêòåðèçóåòñÿ
õðîíè÷åñêèì âîñïàëåíèåì æåë÷íîãî ïóçûðÿ è ìîæåò ñîïðîâîæäàòüñÿ íàðóøåíèÿìè
åãî æåë÷åâûäåëèòåëüíîé ôóíêöèè. Êàìíè ïðè ýòîì íå îáðàçóþòñÿ.
- ×òî íåîáõîäèìî çíàòü î õðîíè÷åñêîì íåêàëüêóëåçíîì
õîëåöèñòèòå?Îñíîâíûìè ïðîÿâëåíèÿìè õðîíè÷åñêîãî
íåêàëüêóëåçíîãî (áåñêàìåííîãî) õîëåöèñòèòà ÿâëÿþòñÿ áîëè â ïðàâîì
ïîäðåáåðüå, íîþùåãî õàðàêòåðà (ìîãóò ïðîäîëæàòüñÿ â òå÷åíèå
íåñêîëüêèõ ÷àñîâ, äíåé, èíîãäà íåäåëü), îòäàþùèå (èððàäèèðóþùèå) â
ïðàâóþ ïîÿñíè÷íóþ îáëàñòü, ïðàâóþ ëîïàòêó, ïðàâîå ïëå÷î. Êðîìå òîãî,
ïàöèåíòû ìîãóò æàëîâàòüñÿ íà òîøíîòó, îòðûæêó, ãîðüêèé ïðèâêóñ âî
ðòó. Ïðè îáîñòðåíèè çàáîëåâàíèÿ ïîâûøàåòñÿ òåìïåðàòóðà òåëà.Äèàãíîç çàáîëåâàíèÿ îñíîâûâàåòñÿ íà
æàëîáàõ ïàöèåíòîâ, äàííûõ èõ îñìîòðà; ðåçóëüòàòàõ òàêèõ ìåòîäîâ
îáñëåäîâàíèÿ, êàê îáùèé àíàëèç êðîâè, äóîäåíàëüíîå çîíäèðîâàíèå,
ðåíòãåíîëîãè÷åñêèå èññëåäîâàíèÿ, ÓÇÈ è ñöèíòèãðàôèÿ æåë÷íîãî ïóçûðÿ.×àñòîòà ðàçâèòèÿ õðîíè÷åñêîãî
íåêàëüêóëåçíîãî (áåñêàìåííîãî) õîëåöèñòèòà ñîñòàâëÿåò (6-7):1000
íàñåëåíèÿ.Æåíùèíû áîëåþò â 3-4 ðàçà ÷àùå ìóæ÷èí.
- Ïî÷åìó çàáîëåâàþò õðîíè÷åñêèì íåêàëüêóëåçíûì
õîëåöèñòèòîì?Ê ôàêòîðàì, ñïîñîáñòâóþùèì ðàçâèòèþ
õðîíè÷åñêîãî íåêàëüêóëåçíîãî (áåñêàìåííîãî) õîëåöèñòèòà îòíîñÿòñÿ:- Çàñòîé æåë÷è (â ðåçóëüòàòå íàðóøåíèÿ ñòðîåíèÿ æåë÷íîãî
ïóçûðÿ, ñíèæåíèÿ òîíóñà æåë÷íîãî ïóçûðÿ è æåë÷íûõ ïóòåé,
ìàëîïîäâèæíîãî îáðàçà æèçíè, îïóùåíèÿ îðãàíîâ áðþøíîé ïîëîñòè,
áåðåìåííîñòè, ðåäêèõ, íî îáèëüíûõ ïðèåìîâ ïèùè). - Ðàññòðîéñòâà äâèãàòåëüíîé (ìîòîðíîé) ôóíêöèè æåë÷íîãî ïóçûðÿ
(ãèïîòîíè÷åñêè-ãèïîêèíåòè÷åñêèå äèñêèíåçèè). - Ïàðàçèòàðíûå çàáîëåâàíèÿ (ëÿìáëèîç, îïèñòîðõîç, àìåáèàç,
àñêàðèäîç). - Ýíäîêðèííûå ðàññòðîéñòâà (îæèðåíèå, íàðóøåíèÿ ìåíñòðóàëüíîé
ôóíêöèè).
 íà÷àëå çàáîëåâàíèÿ íàðóøàåòñÿ
äâèãàòåëüíàÿ (ìîòîðíàÿ) ôóíêöèÿ æåë÷íîãî ïóçûðÿ.  äàëüíåéøåì
ïðèñîåäèíÿåòñÿ èíôåêöèÿ. Âîçáóäèòåëÿìè åå ÿâëÿþòñÿ ðàçëè÷íûå
áîëåçíåòâîðíûå ìèêðîîðãàíèçìû (ýøåðèõèè, ñòðåïòîêîêêè, ñòàôèëîêîêêè,
ñèíåãíîéíàÿ ïàëî÷êà, ýíòåðîêîêêè).Ðàçâèâàåòñÿ õðîíè÷åñêèé, âÿëîòåêóùèé
âîñïàëèòåëüíûé ïðîöåññ, êîòîðûé ìîæåò ëîêàëèçîâàòüñÿ íå òîëüêî â
æåë÷íîì ïóçûðå, íî è â æåë÷íûõ ïðîòîêàõ. Ïî ìåðå ïðîãðåññèðîâàíèÿ
âîñïàëåíèÿ æåë÷íûé ïóçûðü ïîñòåïåííî óòðà÷èâàåò ñâîè ôóíêöèè, îòòîê
æåë÷è íàðóøàåòñÿ. äàëüíåéøåì ïîÿâëÿþòñÿ èçìåíåíèÿ ôîðìû
(äåôîðìàöèÿ) æåë÷íîãî ïóçûðÿ, â íåêîòîðûõ ñëó÷àÿõ îáðàçóþòñÿ ñïàéêè
ñ áëèçëåæàùèìè îðãàíàìè (íàïðèìåð, ñ êèøå÷íèêîì). - Çàñòîé æåë÷è (â ðåçóëüòàòå íàðóøåíèÿ ñòðîåíèÿ æåë÷íîãî
- Êàê ïðîÿâëÿåòñÿ õðîíè÷åñêèé íåêàëüêóëåçíûé
õîëåöèñòèò?Çàáîëåâàíèå ïðîòåêàåò äëèòåëüíî, ñ
ïåðèîäàìè îáîñòðåíèé è ðåìèññèé.Îñíîâíûìè ïðîÿâëåíèÿìè õðîíè÷åñêîãî
íåêàëüêóëåçíîãî (áåñêàìåííîãî) õîëåöèñòèòà ÿâëÿþòñÿ áîëè â ïðàâîì
ïîäðåáåðüå, íîþùåãî õàðàêòåðà (ìîãóò ïðîäîëæàòüñÿ â òå÷åíèå
íåñêîëüêèõ ÷àñîâ, äíåé, èíîãäà íåäåëü), îòäàþùèå â ïðàâóþ ïîÿñíè÷íóþ
îáëàñòü, ïðàâóþ ëîïàòêó, ïðàâîå ïëå÷î. Õàðàêòåðíî âîçíèêíîâåíèå èëè
óñèëåíèå áîëåé ïîñëå ïðèåìà æèðíûõ è æàðåíûõ áëþä, ÿèö, õîëîäíûõ è
ãàçèðîâàííûõ íàïèòêîâ, âèíà, ïèâà, îñòðûõ çàêóñîê. Êðîìå òîãî, ó
ïàöèåíòîâ íàáëþäàþòñÿ òîøíîòà, îòðûæêà, ãîðüêèé ïðèâêóñ âî ðòó. Ïðè
îáîñòðåíèè çàáîëåâàíèÿ ìîæåò ïîâûøàòüñÿ òåìïåðàòóðà òåëà. Ýòè
ïðîÿâëåíèÿ õàðàêòåðíû äëÿ òèïè÷íîé ôîðìû çàáîëåâàíèÿ. íåêîòîðûõ ñëó÷àÿõ äèàãíîñòèðóþòñÿ
íåòèïè÷íûå âàðèàíòû õðîíè÷åñêîãî íåêàëüêóëåçíîãî (áåñêàìåííîãî)
õîëåöèñòèòà. Îíè ìîãóò ïðîÿâëÿòüñÿ äëèòåëüíûìè, òóïûìè áîëÿìè â
îáëàñòè ñåðäöà (êîòîðûå âîçíèêàþò ïîñëå îáèëüíîãî ïðèåìà ïèùè,
íåðåäêî â ïîëîæåíèè ëåæà), èçæîãîé, íàðóøåíèÿìè ãëîòàíèÿ (äèñôàãèåé),
âçäóòèåì æèâîòà, ñêëîííîñòüþ ê çàïîðàì.- Îñëîæíåíèÿ õðîíè÷åñêîãî íåêàëüêóëåçíîãî õîëåöèñòèòà
Õðîíè÷åñêèé íåêàëüêóëåçíûé
õîëåöèñòèò ìîæåò ïðèâîäèòü ê òàêèì îñëîæíåíèÿì, êàê
õðîíè÷åñêèé õîëàíãèò, ãåïàòèò (ðåàêòèâíûé); æåë÷íîêàìåííàÿ
áîëåçíü, ïðîáîäåíèå ñòåíêè æåë÷íîãî ïóçûðÿ, ýìïèåìà æåë÷íîãî
ïóçûðÿ .
- Îñëîæíåíèÿ õðîíè÷åñêîãî íåêàëüêóëåçíîãî õîëåöèñòèòà
-  êàêèõ ñëó÷àÿõ íåîáõîäèìî îáðàòèòüñÿ ê âðà÷ó?
Îñíîâíîé æàëîáîé ïàöèåíòîâ ÿâëÿþòñÿ
äëèòåëüíûå, íîþùèå áîëè â ïðàâîì ïîäðåáåðüå, îòäàþùèå â ïðàâóþ
ïîÿñíè÷íóþ îáëàñòü, ïðàâóþ ëîïàòêó, ïðàâîå ïëå÷î. Êðîìå òîãî,
ïàöèåíòîâ ìîãóò æàëîâàòüñÿ íà òîøíîòó, îòðûæêó, ãîðüêèé ïðèâêóñ âî
ðòó. Ïðè îáîñòðåíèè çàáîëåâàíèÿ ïîâûøàåòñÿ òåìïåðàòóðà òåëà. Ïîýòîìó
ïðè ïîÿâëåíèè óêàçàííûõ ïðèçíàêîâ, ñëåäóåò îáðàòèòüñÿ çà ìåäèöèíñêîé
ïîìîùüþ.
- Êàê ïîäòâåðæäàåòñÿ èëè èñêëþ÷àåòñÿ
õðîíè÷åñêèé íåêàëüêóëåçíûé õîëåöèñòèò?Äèàãíîç çàáîëåâàíèÿ îñíîâûâàåòñÿ íà
æàëîáàõ ïàöèåíòîâ, äàííûõ èõ îñìîòðà; ðåçóëüòàòàõ òàêèõ ìåòîäîâ
îáñëåäîâàíèÿ, êàê îáùèé àíàëèç êðîâè, äóîäåíàëüíîå çîíäèðîâàíèå,
ðåíòãåíîëîãè÷åñêèå èññëåäîâàíèÿ, ÓÇÈ è ñöèíòèãðàôèÿ æåë÷íîãî ïóçûðÿ.Íåîáõîäèìî âûÿñíèòü ôàêòîðû, êîòîðûå
ìîãóò ñïîñîáñòâîâàòü ðàçâèòèþ çàáîëåâàíèÿ, à èìåííî: çàñòîé æåë÷è,
íàðóøåíèÿ äâèãàòåëüíîé (ìîòîðíîé) ôóíêöèè æåë÷íîãî ïóçûðÿ;
ïàðàçèòàðíûå çàáîëåâàíèÿ (ëÿìáëèîç, îïèñòîðõîç, àìåáèàç, àñêàðèäîç);
ýíäîêðèííûå ðàññòðîéñòâà (îæèðåíèå, íàðóøåíèÿ ìåíñòðóàëüíîé
ôóíêöèè).Çàñòîé æåë÷è ìîæåò áûòü êàê ðåçóëüòàòîì
ðàçëè÷íûõ íàðóøåíèé ñòðîåíèÿ æåë÷íîãî ïóçûðÿ (ïåðåãèáû, ïåðåòÿæêè),
òàê è ñëåäñòâèåì ìàëîïîäâèæíîãî îáðàçà æèçíè, îïóùåíèÿ îðãàíîâ
áðþøíîé ïîëîñòè, áåðåìåííîñòè, ðåäêèõ, íî îáèëüíûõ ïðèåìîâ ïèùè.Âàæíî òàêæå óòî÷íèòü õàðàêòåð áîëè,
óñòàíîâèòü åå ëîêàëèçàöèþ.  áîëüøèíñòâå ñëó÷àåâ ó ïàöèåíòîâ ìîæíî
îáíàðóæèòü îáëîæåííûé ÿçûê, ñ îòïå÷àòêàìè çóáîâ ïî êðàÿì, ÷òî
ñâèäåòåëüñòâóåò î çàñòîéíûõ ÿâëåíèÿõ â æåë÷íîì ïóçûðå. Êðîìå òîãî,
ñóùåñòâóåò öåëûé ðÿä ïðèçíàêîâ (íàïðèìåð, ñèìïòîìû, Ìåðôè, Ìþññè,
Øîôôàðà), êîòîðûå ïîçâîëÿþò âðà÷ó ïðè îñìîòðå áîëüíîãî ñ áîëüøîé
äîëåé âåðîÿòíîñòè äèàãíîñòèðîâàòü õðîíè÷åñêèé íåêàëüêóëåçíûé
õîëåöèñòèò.- Ëàáîðàòîðíûå ìåòîäû äèàãíîñòèêè
- Îáùèé àíàëèç êðîâè.
 îáùèõ àíàëèçàõ êðîâè â
íåêîòîðûõ ñëó÷àÿõ (ïðè îáîñòðåíèè) ìîæåò ïîâûøàòüñÿ
êîëè÷åñòâî ëåéêîöèòîâ è ÑÎÝ . Âíå îáîñòðåíèé ýòè
èçìåíåíèÿ íå îáíàðóæèâàþòñÿ. - Áèîõèìè÷åñêèé àíàëèç êðîâè.
Ìîãóò ïîâûøàòüñÿ ïîêàçàòåëè
ïå÷åíî÷íîé ôóíêöèè ( àëàíèíàìèíîòðàíñôåðàçà ,
àñïàðòàòàìèíîòðàíñôåðàçà , ùåëî÷íàÿ ôîñôàòàçà ,
ãàììàãëóòàìèëòðàíñïåïòèäàçà ).
- Îáùèé àíàëèç êðîâè.
- Èíñòðóìåíòàëüíûå ìåòîäû äèàãíîñòèêè
- Äóîäåíàëüíîå çîíäèðîâàíèå.
 õîäå ýòîãî èññëåäîâàíèÿ
ìîæíî âûÿâèòü íàðóøåíèÿ äâèãàòåëüíîé (ìîòîðíîé) ôóíêöèè
æåë÷íîãî ïóçûðÿ.  íåêîòîðûõ ñëó÷àÿõ ïîñåâ æåë÷è ìîæåò
ïîìî÷ü â óñòàíîâëåíèè âèäà âîçáóäèòåëÿ, âûçâàâøåãî
âîñïàëèòåëüíûé ïðîöåññ â æåë÷íîì ïóçûðå.- Ïðè õðîíè÷åñêîì íåêàëüêóëåçíîì (áåñêàìåííîì)
õîëåöèñòèòå â ïåðèîä îáîñòðåíèÿ îáùåå êîëè÷åñòâî
æåë÷íûõ êèñëîò â ïóçûðíîé æåë÷è ñíèæàåòñÿ äî 70%. Ó
áîëüøèíñòâà áîëüíûõ îòìå÷àåòñÿ óìåíüøåíèå óðîâíåé
òàóðîêîíúþãàòîâ, ïîâûøåíèå êîíöåíòðàöèè ëèòîõîëåâîé
êèñëîòû. - Õàðàêòåðíûì äëÿ îáîñòðåíèé çàáîëåâàíèÿ ñ÷èòàåòñÿ
î íàðàñòàíèå ñîäåðæàíèÿ áåëêà â æåë÷è. Âíå
îáîñòðåíèÿ óðîâåíü áåëêà â æåë÷è ìîæåò ñíèæàòüñÿ â
1,3 ðàçà. - Ó áîëüíûõ õðîíè÷åñêèì íåêàëüêóëåçíûì (áåñêàìåííûì)
õîëåöèñòèòîì â æåë÷è óâåëè÷åíû ïàðàìåòðû áèëèðóáèíà
(â 2-3 ðàçà) è êîíöåíòðàöèÿ ñâîáîäíûõ àìèíîêèñëîò. - Ïðè õðîíè÷åñêîì õîëåöèñòèòå, â ïóçûðíîé æåë÷è,
îïðåäåëÿþòñÿ êðèñòàëëû õîëåñòåðèíà.
- Ïðè õðîíè÷åñêîì íåêàëüêóëåçíîì (áåñêàìåííîì)
- Ïåðîðàëüíàÿ õîëåöèñòîãðàôèÿ.
Ïåðîðàëüíàÿ õîëåöèñòîãðàôèÿ
ïîìîãàåò îïðåäåëèòü ñîñòîÿíèå äâèãàòåëüíîé (ìîòîðíîé) è
êîíöåíòðàöèîííîé ôóíêöèé æåë÷íîãî ïóçûðÿ, à òàêæå åãî
ôîðìó è ðàñïîëîæåíèå. Â íàñòîÿùåå âðåìÿ ýòî èññëåäîâàíèå
ïðèìåíÿåòñÿ ðåäêî. - Âíóòðèâåííàÿ õîëåãðàôèÿ.
Ðåçóëüòàòû âíóòðèâåííîé
õîëåãðàôèè áîëåå èíôîðìàòèâíû, ïî ñðàâíåíèþ ñ
ïåðîðàëüíîé õîëåöèñòîãðàôèåé.Ïðè òÿæåëîì òå÷åíèè
õðîíè÷åñêèõ íåêàëüêóëåçíûõ (áåñêàìåííûõ) õîëåöèñòèòîâ
òåíü æåë÷íîãî ïóçûðÿ ïðè õîëåãðàôèè ìîæåò îòñóòñòâîâàòü.
 ïåðèîä îáîñòðåíèÿ áîëåçíè îòìå÷àåòñÿ óäëèíåíèå ïåðèîäà
îïîðîæíåíèÿ æåë÷íîãî ïóçûðÿ, îñëàáëåíèå òåìïà è ñèëû
ñîêðàùåíèÿ åãî ñòåíîê; íàðàñòàåò îáúåì îñòàòî÷íîé æåë÷è
â ïóçûðå. Âíå îáîñòðåíèé äâèãàòåëüíàÿ ôóíêöèÿ æåë÷íîãî
ïóçûðÿ ïðèáëèæàåòñÿ ê íîðìå. - Àðòåðèîãðàôèÿ (öåëèàêîãðàôèÿ).
Íà ïîëó÷åííûõ ñíèìêàõ ìîæíî
îáíàðóæèòü ïóçûðíóþ àðòåðèþ. Ñòåíêè æåë÷íîãî ïóçûðÿ
óòîëùåíû (áîëåå 2-3 ìì). Ìîæåò âûÿâëÿòüñÿ ðàçðàñòàíèå
ñåòè ñîñóäîâ â ñòåíêàõ äâåíàäöàòèïåðñòíîé êèøêè è ïÿòîãî
ñåãìåíòà ïå÷åíè. - ÓÇÈ æåë÷íûõ ïóòåé.
Óëüòðàçâóêîâîå èññëåäîâàíèå
ÿâëÿåòñÿ îäíèì èç èíôîðìàòèâíûõ ìåòîäîâ âûÿâëåíèÿ
ïàòîëîãèè æåë÷íîãî ïóçûðÿ è, â ÷àñòíîñòè, äèàãíîñòèêè
õðîíè÷åñêîãî íåêàëüêóëåçíîãî (áåñêàìåííîãî) õîëåöèñòèòà.Ïðè õðîíè÷åñêîì
íåêàëüêóëåçíîì (áåñêàìåííîì) õîëåöèñòèòå ðàçìåðû
æåë÷íîãî ïóçûðÿ ìîãóò áûòü êàê óâåëè÷åííûìè, òàê
íîðìàëüíûìè è äàæå óìåíüøåííûìè. Îäíèì èç îñíîâíûõ
óëüòðàçâóêîâûõ ïðèçíàêîâ õðîíè÷åñêîãî íåêàëüêóëåçíîãî (áåñêàìåííîãî)
õîëåöèñòèòà ÿâëÿåòñÿ óòîëùåíèå åãî ñòåíîê (áîëåå 3 ìì).
 áîëüøèíñòâå ñëó÷àåâ ñîêðàòèòåëüíàÿ ôóíêöèÿ æåë÷íîãî
ïóçûðÿ ñíèæåíà. - Ñöèíòèãðàôèÿ æåë÷íîãî ïóçûðÿ.
Äëÿ õðîíè÷åñêîãî
íåêàëüêóëåçíîãî õîëåöèñòèòà õàðàêòåðíî áûñòðîå âûâåäåíèå
ðàäèîôàðìàöåâòè÷åñêîãî ïðåïàðàòà ÷åðåç æåë÷íûå ïóòè.
Òåíü æåë÷íîãî ïóçûðÿ íà ñíèìêàõ íå âèçóàëèçèðóåòñÿ.
- Äóîäåíàëüíîå çîíäèðîâàíèå.
- Ëàáîðàòîðíûå ìåòîäû äèàãíîñòèêè
- Êàê ëå÷èòü õðîíè÷åñêèé íåêàëüêóëåçíûé õîëåöèñòèò?
 áîëüøèíñòâå ñëó÷àåâ ëå÷åíèå
çàáîëåâàíèÿ êîíñåðâàòèâíîå. Ñõåìà òåðàïèè ìîæåò áûòü ðàçëè÷íîé â
ïåðèîäå îáîñòðåíèÿ çàáîëåâàíèÿ è âíå îáîñòðåíèÿ.- Ëå÷åíèå â ïåðèîä îáîñòðåíèÿ çàáîëåâàíèÿ
- Ñïàçìîëèòè÷åñêèå ïðåïàðàòû.
Ìîãóò íàçíà÷àòüñÿ
ñïàçìîëèòèêè — ïðåïàðàòû, óñòðàíÿþùèå ñïàçì æåë÷íîãî
ïóçûðÿ, êóïèðóþùèå áîëè: àòðîïèí, ïëàòèôèëëèí (
Ïëàòèôèëëèíà ã/ò ð-ð ).Ïðè ñèëüíûõ áîëÿõ ìîæíî
òàêæå ïðèìåíÿòü ìåòàìèçîë íàòðèÿ (Àíàëüãèí),
äðîòàâåðèí (Íî-øïà) âíóòðèìûøå÷íî èëè âíóòðèâåííî,
ïàïàâåðèí (Ïàïàâåðèíà ãèäðîõëîðèä) ïîäêîæíî. - Àíòèáàêòåðèàëüíûå ïðåïàðàòû.
Àíòèáàêòåðèàëüíûå ïðåïàðàòû
ïðè õðîíè÷åñêîì íåêàëüêóëåçíîì õîëåöèñòèòå íàçíà÷àþòñÿ
òîëüêî â ñëó÷àå òÿæåëîãî îáîñòðåíèÿ, î êîòîðîì áóäóò
ñâèäåòåëüñòâîâàòü òàêèå ïðèçíàêè, êàê äëèòåëüíûå áîëè,
ïîâûøåíèå ëåéêîöèòîâ â àíàëèçàõ êðîâè, íàëè÷èå
óëüòðàçâóêîâûõ èçìåíåíèé, õàðàêòåðíûõ äëÿ îáîñòðåíèÿ
ïàòîëîãè÷åñêîãî ïðîöåññà â æåë÷íîì ïóçûðå.  ýòèõ
ñëó÷àÿõ ëå÷åíèå íà÷èíàåòñÿ ñ ââåäåíèÿ (âíóòðèìûøå÷íî èëè
âíóòðèâåííî) àíòèáèîòèêîâ øèðîêîãî ñïåêòðà äåéñòâèÿ:
öåôàçîëèíà (Öåôàçîëèíà íàòðèåâàÿ ñîëü) èëè öåôîòàêñèìà
(Êëàôîðàí, Öåôîòàêñèì ïîð.ä/èí.).Ïðè ìåíåå òÿæåëîì
îáîñòðåíèè àíòèáèîòèêè ìîæíî ïðèíèìàòü âíóòðü (
êëàðèòðîìèöèí (Ôðîìèëèä, Êëàðèòðîìèöèí-Âåðòå),
ýðèòðîìèöèí (Ýðèòðîìèöèí), öèïðîôëîêñàöèí ( Öèïðîáàé,
Öèïðèíîë), àìïèöèëëèí (Àìïèöèëëèíà òðèãèäðàò).Êóðñ ëå÷åíèÿ ýòèìè
ïðåïàðàòàìè ñîñòàâëÿåò 8-10 äíåé. - Äåçèíòîêñèêàöèîííàÿ òåðàïèÿ.
Ïðè âûðàæåííîé èíòîêñèêàöèè
ðåêîìåíäóåòñÿ âíóòðèâåííîå, êàïåëüíîå ââåäåíèå Ãåìîäåçà
(3-4 âëèâàíèÿ íà êóðñ). - Ôåðìåíòíûå ïðåïàðàòû.
Äëÿ âîññòàíîâëåíèÿ
ïèùåâàðåíèÿ íàçíà÷àþòñÿ òàêèå ôåðìåíòíûå ïðåïàðàòû, êàê
Ôåñòàë, Ìåçèì ôîðòå, Ïàíöèòðàò, Êðåîí â òå÷åíèå 2-3
íåä. - Õîëåðåòè÷åñêèå ïðåïàðàòû.
Ê õîëåðåòèêàì îòíîñÿòñÿ
ëåêàðñòâåííûå ñðåäñòâà, óñèëèâàþùèå îáðàçîâàíèå æåë÷è:
ëèîáèë, Àëëîõîë, Õîëåíçèì, Õîëàãîë, Õîëîñàñ,
Ãåïàòîñàí, Òûêâåîë, Îêñàôåíàìèä.Ýòè ïðåïàðàòû ïðèìåíÿþòñÿ ñ
îñòîðîæíîñòüþ, ÷òîáû íå âûçâàòü óñèëåíèå áîëåé. - Õîëåöèñòîêèíåòè÷åñêèå ïðåïàðàòû.
Ê õîëåöèñòîêèíåòèêàì
îòíîñÿòñÿ ëåêàðñòâåííûå ñðåäñòâà, ñïîñîáñòâóþùèå
âûäåëåíèþ æåë÷è, ñòèìóëèðóþùèå ñîêðàùåíèå æåë÷íîãî
ïóçûðÿ. Õîëåöèñòîêèíåòèêè (â ñî÷åòàíèè ñ æåë÷åãîííûìè
ñðåäñòâàìè) ðåêîìåíäóþòñÿ ïàöèåíòàì ñî ñíèæåííîé
äâèãàòåëüíîé ôóíêöèåé æåë÷íîãî ïóçûðÿ.Ïðèìåíÿþòñÿ îáëåïèõîâîå,
ïîäñîëíå÷íîå èëè îëèâêîâîå ìàñëî, êñèëèò, ñîðáèò,
ñóëüôàò ìàãíèÿ (Ìàãíèÿ ñóëüôàò ïîð.îðàë.). - Ôèòîòåðàïèÿ.
 ïåðèîä îáîñòðåíèÿ ïîêàçàí
ïðèåì îòâàðîâ ñëåäóþùèõ òðàâ: ìÿòà ïåðå÷íàÿ, âàëåðèàíà
ëåêàðñòâåííàÿ, ðîìàøêà àïòå÷íàÿ, îäóâàí÷èê
ëåêàðñòâåííûé, öâåòêè êàëåíäóëû.
- Ñïàçìîëèòè÷åñêèå ïðåïàðàòû.
- Ëå÷åíèå çàáîëåâàíèÿ âíå îáîñòðåíèÿ
Ïîñëå óñòðàíåíèÿ áîëåé è
ñòèõàíèÿ âîñïàëèòåëüíûõ ÿâëåíèé ïàöèåíòû ñ õðîíè÷åñêèì
íåêàëüêóëåçíûì õîëåöèñòèòîì (ïðè ïîíèæåííîé äâèãàòåëüíîé
ôóíêöèè æåë÷íîãî ïóçûðÿ) ìîãóò äåëàòü ñëåïûå òþáàæè ñ
êñèëèòîì, ñîðáèòîì, 30% ðàñòâîðîì ñåðíîêèñëîé ìàãíåçèè èëè
ìèíåðàëüíîé âîäîé.Òþáàæè ðåêîìåíäóåòñÿ ïðîâîäèòü
ñ ÷àñòîòîé 1 ðàç â íåäåëþ, â êîëè÷åñòâå 6-8 ïðîöåäóð íà
êóðñ. Òåõíèêà ïðîâåäåíèÿ òþáàæåé çàêëþ÷àåòñÿ â ñëåäóþùåì:
ïîðîøîê ìàãíåçèè â êîëè÷åñòâå äåñåðòíîé èëè ñòîëîâîé ëîæêè ñ
âå÷åðà ðàçâîäèòñÿ â ñòàêàíå ãîðÿ÷åé âîäû. Óòðîì, íàòîùàê,
ðàñòâîð íåîáõîäèìî âûïèòü. Ïîñëå ýòîãî ïàöèåíò äîëæåí ëå÷ü â
ïîñòåëü íà ïðàâûé áîê, ñ òåïëîé,íî íå ãîðÿ÷åé ãðåëêîé íà
îáëàñòü ïå÷åíè, è îñòàâàòüñÿ â òàêîì ïîëîæåíèè â òå÷åíèå
1-1,5 ÷àñîâ.Âíå îáîñòðåíèÿ ðåêîìåíäóþòñÿ
îòâàðû ñëåäóþùèõ òðàâ: òûñÿ÷åëèñòíèê, àëòåé ëåêàðñòâåííûé,
ïèæìà îáûêíîâåííàÿ, êðóøèíà, ñîëîäêà ãîëàÿ.Áîëüíûì ïîêàçàíî
ñàíàòîðíî-êóðîðòíîå ëå÷åíèå (Åññåíòóêè, Æåëåçíîâîäñê,
Ïÿòèãîðñê, Òðóñêàâåö). Ïîäðîáíåå:
Ëå÷åíèå
ìèíåðàëüíûìè âîäàìè .
- Ëå÷åíèå â ïåðèîä îáîñòðåíèÿ çàáîëåâàíèÿ
- Ïèòàíèå ïàöèåíòîâ ñ õðîíè÷åñêèìè íåêàëüêóëåçíûìè
õîëåöèñòèòàìèÊàê â ïåðèîäû îáîñòðåíèé áîëåçíè, òàê è
âíå îáîñòðåíèé ïàöèåíòû äîëæíû ïðèäåðæèâàòüñÿ îïðåäåëåííûõ ïðàâèë,
êàñàþùèõñÿ ðåæèìà ïèòàíèÿ è ñîñòàâà äèåòû.Ïðèåìû ïèùè äîëæíû áûòü ÷àñòûìè (4-6
ðàç â äåíü) è äðîáíûì è(íåáîëüøèìè ïîðöèÿìè), ÷òî ñïîñîáñòâóåò
ðåãóëÿðíîìó îïîðîæíåíèþ æåë÷íîãî ïóçûðÿ.Èç ïèùåâîãî ðàöèîíà íåîáõîäèìî
èñêëþ÷èòü æèðíóþ, æ(ïîäðîáíåå)àðåíóþ, îñòðóþ ïèùó, ãàçèðîâàííûå
íàïèòêè, âèíî, ïèâî, ÿè÷íûå æåëòêè, îðåõè, ñäîáó, áëþäà â õîëîäíîì
âèäå, êðåì, ñûðûå îâîùè è ôðóêòû.Ïðè îáîñòðåíèè ñëåäóåò óïîòðåáëÿòü
ñâåæåïðèãîòîâëåííóþ ïèùó â òåïëîì âèäå. Áëþäà ìîæíî ãîòîâèòü íà
ïàðó, çàïåêàòü èëè îòâàðèâàòü.Âíå îáîñòðåíèé ðåêîìåíäóþòñÿ îâîùè
(ìîðêîâü, ñâåêëà, àðáóç, äûíÿ, èçþì, ÷åðíîñëèâ, êóðàãà). Îíè
ñïîñîáñòâóþò âîññòàíîâëåíèþ ôóíêöèè æåë÷íîãî ïóçûðÿ è óñòðàíåíèþ
çàïîðîâ.Ïðèíöèïû äðîáíîãî ëå÷åáíîãî ïèòàíèÿ
äîëæíû ñîáëþäàòüñÿ áîëüíûìè äëèòåëüíî, ãîäàìè. Ïîäðîáíåå:
Ëå÷åáíîå ïèòàíèå ïðè
çàáîëåâàíèÿõ ïå÷åíè è æåë÷íûõ ïóòåé.
- Ïðîôèëàêòèêà õðîíè÷åñêîãî íåêàëüêóëåçíîãî
õîëåöèñòèòàÏðèåìû ïèùè äîëæíû áûòü ðåãóëÿðíûìè
(êàæäûå 3-4 ÷àñà); à îáùèé îáúåì âûïèòîé æèäêîñòè â òå÷åíèå äíÿ
äîëæåí ñîñòàâëÿòü íå ìåíåå 1,5 ë. Íåîáõîäèìî èñêëþ÷èòü èç ïèùåâîãî
ðàöèîíà ïðîäóêòû ñ âûñîêèì ñîäåðæàíèåì æèðà è óãëåâîäîâ. Âàæíî,
÷òîáû ïðèåì ïèùè ïðîèñõîäèë â îäíî è òî æå âðåìÿ â òå÷åíèå äíÿ.
Ðåêîìåíäóåòñÿ èçáåãàòü ïåðååäàíèÿ è óïîòðåáëåíèÿ àëêîãîëÿ íà íî÷ü.Íåîáõîäèìî òàêæå íîðìàëèçîâàòü ìàññó
òåëà, ïîääåðæèâàòü àäåêâàòíûé óðîâåíü ôèçè÷åñêîé àêòèâíîñòè;
èçáåãàòü ñòðåññîâ; ñâîåâðåìåííî âûÿâëÿòü è ëå÷èòü ïàðàçèòàðíûå
çàáîëåâàíèÿ (ëÿìáëèîçû, àñêàðèäîçû).
- ×òî äåëàòü ïàöèåíòó ñ õðîíè÷åñêèì íåêàëüêóëåçíûì
õîëåöèñòèòîì?Áîëüíûå õðîíè÷åñêèì íåêàëüêóëåçíûì
õîëåöèñòèòîì äîëæíû ñîñòîÿòü íà äèñïàíñåðíîì ó÷åòå ó
ãàñòðîýíòåðîëîãà èëè òåðàïåâòà. Îñìîòð ïðîâîäèòñÿ 2 ðàçà â ãîä.Òðóäîâàÿ äåÿòåëüíîñòü íå äîëæíà áûòü
ñâÿçàíà ñ áîëüøèìè ôèçè÷åñêèìè íàãðóçêàìè, âèáðàöèåé.
Çàïèñàòüñÿ íà ïðèåì ê âðà÷ó
Âûáåðèòå ñâîé ãîðîä, íåîáõîäèìóþ ñïåöèàëèçàöèþ âðà÷à (ãåïàòîëîã, ãàñòðîýíòåðîëîã…), óòî÷íèòå ðàéîí ñâîåãî ïðîæèâàíèÿ.
Источник