Невирусный гепатит печени чем опасна
Не вирусный гепатит представляет собой воспаление клеток печени. Недуг несвязан с проникновением в орган болезнетворных микроорганизмов. Гепатит является следствием лучевой болезни, нарушений метаболизма, аутоиммунных патологий, приёма лекарственных средств или злоупотребления алкоголем. Аналогично вирусным воспалениям печени, не инфекционное протекает бессимптомно и часто выявляется уже на поздних этапах развития, когда в организме больного произошли необратимые процессы.
Классификация не вирусных гепатитов

В зависимости от причины развития заболевания, выделяют такие формы не вирусного гепатита:
- Токсический невирусный гепатит. Заболевание развивается вследствии отравления организма. Яды содержат некоторые грибы, некачественный алкоголь, химические соединения. При попадании в организм токсины оказывают негативное влияние на состояние печени, на которую возложена функция переработки и нейтрализации ядов.
- Алкогольный гепатит. По сути, является подвидом токсического, на зачастую рассматривается отдельно. Причиной воспаления является продолжительное отравление организма спиртным. На долю алкогольного гепатита приходятся примерно 70% не вирусного характера патологии. У некоторых людей из-за особой чувствительности к спиртному к развитию болезни способно привести даже незначительное количество горячительного.
- Лекарственный невирусный гепатит. Тоже подтип токсического. Ядами могут стать компоненты некоторых препаратов, если принимать их длительно, особенно без рецепта. Чаще всего к воспалению приводят гормональные контрацептивы, антибиотики, лекарства, используемые для терапии туберкулёза. Вероятность развития гепатита, как и его интенсивность, зависит от индивидуальных особенностей конкретного организма.
- Аутоиммунный гепатит. Причиной его развития становится заболевание иммунной системы человека. Начинается разрушение собственного организма. Клетки печени начинают восприниматься чужеродными. Медики не смогли выяснить природу аутоиммунного гепатита. Но известно, что встречается он преимущественно у женщин.
- Первичный билиарный не вирусный гепатит. Возникает из-за нарушения оттока из печени синтезируемой ею жёлчи. Секрет начинает накапливаться в клетках органа, распирая их и вызывая воспалительный процесс.
- Метаболический гепатит. Его причиной становится нарушение обменных процессов.
- Реактивное воспаление печени. Заболевание сопровождает различные эндокринные нарушения и язву желудка.
- Аллергический не вирусный вид гепатита. Связан с действием на организм различных аллергенов.
- Не верифицированный гепатит. Так называют заболевание, причина появления которого неясна. Не верифицированный недуг часто вызывает осложнения: цирроз печени или развитие злокачественных образований.
Хронический неинфекционный гепатит встречается намного реже, чем при вирусной природе заболевания.
Природа развития не вирусного гепатита
В большинстве случаев медики связывают заболевание с отравлением организма ядами или токсинами, проникшими в клетки печени.
Неинфекционный гепатит может развиться из-за:
- бесконтрольного приёма человеком различных медикаментов, в частности, противовирусных, противосудорожных, противотуберкулёзных препаратов, гормональных контрацептивов, сульфаниламидов и жаропонижающих средств;
- злоупотребления спиртными напитками, особенно сомнительного качества;
- действия на организм некоторых ядов, в частности, альдегидов, пестицидов и мышьяка;
- попадания в организм токсинов растительного происхождения.
Иногда к развитию не инфекционной формы болезни приводит радиоактивное излучение. Оно также способно спровоцировать начало поражений печёночной паренхимы. Причинами лучевого гепатита становятся:
- Облучение, которое целенаправленно проводится при лечении некоторых злокачественных опухолей.
- Радиация, которую организм получает в результате использования атомного оружия или вследствие аварий на атомных станциях.
Аутоиммунный гепатит зачастую развивается после перенесённого герпеса или вирусного гепатита.
Первичное билиарное воспаление медики также связывают с аутоиммунными процессами. Их нарушения, по мнению врачей, провоцируют сбои в оттоке жёлчи.
К аутоиммунным причинам возникновения билиарного недуга относят:
- генетическую предрасположенность;
- целиакию;
- ревматоидный артрит.
Реактивный вид патологии развивается, как ответ на другое внепечёночное заболевание.
Чаще всего это:
- заболевания пищеварительного тракта, к примеру, язва, гастрит и колит;
- сахарный диабет;
- ревматоидный артрит;
- системная красная волчанка.
Независимо от причины воспалительных заболеваний печени, они являются опасными, поскольку практически не имеют симптоматики и приводят к серьёзным осложнениям.
Стадии развития не инфекционного гепатита
Начинается развитие не инфекционной формы патологии с проникновения в организм различных токсинов, отравляющих веществ. Они поражают гепатоциты. Так именуют клетки печени.
К распространённым токсинам относятся:
- алкоголь;
- медикаменты;
- радиационное излучение.
После контакта с ними в клетках печени начинается воспалительный процесс. Если не лечить его, происходят необратимые изменения. В результате воздействия на печень гепатит приводит к развитию цирроза и рака.
Распространённость не вирусных гепатитов
Заболевание не вирусного характера может поразить любого человека. Пол, возраст и социальный статус значения не имеют. Однако чаще других не вирусному воспалению подвержены:
- Люди, которые злоупотребляют алкоголем.
- Пациенты, бесконтрольно принимающие различные медикаменты.
- Больные сахарным диабетом или аутоиммунными патологиями.
- Люди с лишним весом.
Находящимся в группе риска медики рекомендуют вести здоровый образ жизни, периодически проходить обследование.
Среди всех случаев гепатита на невирусный приходятся 30%. Семьдесят процентов из этих тридцати — алкогольное воспаление.
Симптомы не вирусных гепатитов
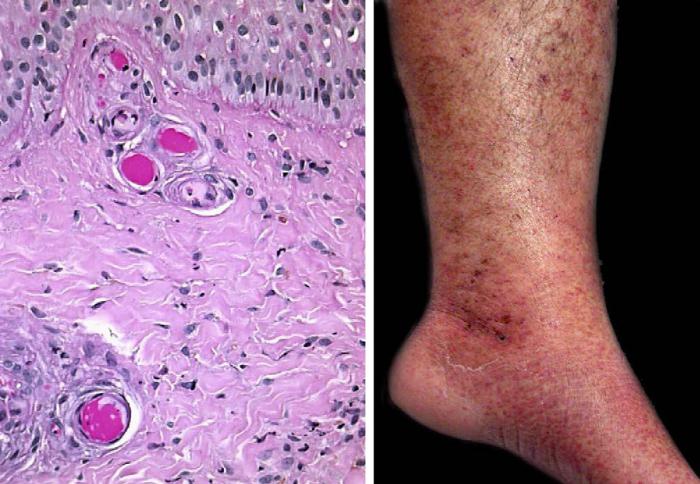
Так как в результате развития воспаления не инфекционного характера происходит поражение печени, все виды недуга имеют схожие клинические проявления. Токсическое поражение практически не имеет симптомов. Обнаружить болезнь удаётся случайно, во время обследования по поводу других патологий.
Обычно течение не вирусного гепатита характеризуется:
- общим недомоганием;
- возникновением боли справа под рёбрами;
- зудом кожи, иногда сильным;
- снижением работоспособности;
- болезненностью в области суставов и их отёчностью;
- нарушением аппетита, что приводит к резкому снижению массы тела;
- повышением температуры;
- желтушностью кожи и глазных склер;
- кровоизлияниями на коже;
- носовым кровотечением.
Как видно, симптомы неспецифические, то есть свойственны и некоторым другим болезням. Это путает пациентов, да и врачей.
Выявить аутоиммунное воспаление, как правило, удаётся уже после возникновения осложнений.
Среди клинических проявлений болезни можно выделить:
- повышение температуры тела;
- пожелтение кожи, слизистых оболочек;
- увеличение лимфоузлов, печени и селезёнки;
- утомляемость;
- тяжесть и болезненные ощущения справа под рёбрами;
- отёчность в области суставов;
- нарушение аппетита;
- сыпь на коже угревого типа;
- появление метеоризма.
При лучевой форме воспаления, больных мучает сильный кожный зуд. Пациенты расчёсывают себя до ран. Кроме того, больные жалуются на дискомфорт в правом подреберье. Возможно приобретение кожей и склерами глаз жёлтого оттенка.
При первичном билиарном гепатите, пациент испытывает:
- зуд кожи;
- снижение артериального давления;
- общее недомогание и повышенную сонливость;
- частое появление на теле синяков и мелких кровоизлияний;
- покраснение стоп и ладоней;
- увеличение размеров селезёнки и слюнных желёз;
- возникновение белесых точек и пятен на ногте;
- желтушность кожи и слизистых оболочек.
 Реактивный недуг обычно имеет бессимптомный характер развития. Иногда бывают головная боль, повышенная слабость, тошнота, нарушение аппетита, неприятные ощущения справа под рёбрами. Наблюдается также изменение окраса каловых масс и мочи. Симптомы схожи с проявлениями холецистита, рефлюкс-гастрита, жёлчекаменной болезни. Это осложняет диагностику гепатита.
Реактивный недуг обычно имеет бессимптомный характер развития. Иногда бывают головная боль, повышенная слабость, тошнота, нарушение аппетита, неприятные ощущения справа под рёбрами. Наблюдается также изменение окраса каловых масс и мочи. Симптомы схожи с проявлениями холецистита, рефлюкс-гастрита, жёлчекаменной болезни. Это осложняет диагностику гепатита.
Диагностика не вирусного гепатита
Определяют недуг после осмотра, опроса и обследования. В последнее входят:
- Базовые исследования крови. Проводят клиническое, биохимическое, иммунологическое.
- Коагулограмма, определяющая свёртываемость крови.
- Копрограмма, то есть анализ кала.
- УЗИ (ультразвуковое исследование), показывающее состояние печени.
- Исследование образцов кала на наличие гельминтов и простейших микроорганизмов.
- КТ (компьютерная томография).
- Эластография, которая проводится при наличии в печени опухоли и определяет её локализацию, форму, контуры.
- Эзофагогастродуоденоскопия, исследующая влияние болезни на состоянии кишечника и пищевода.
- Биопсия, позволяющая детализировать и дополнить результаты УЗИ.
При диагностике лучевого гепатита подтверждают фактор воздействия радиации. После, назначают проведение исследования крови, УЗИ, МРТ (магниторезонансную томографию), биопсию и лапароскопию.
Для подтверждения первичного билиарного поражения печени, кроме исследования крови и осмотра пациента, необходимо оценить его психическое состояние, провести УЗИ, КТ, эзофагогастродуоденоскопию, копрограмму, эластографию и биопсию.
Схемы лечения
Лечение любого вида гепатита должно быть своевременным и назначенным врачом на основании проведённого комплексного обследования.
Каждый вид патологии не инфекционного характера имеет свои особенности терапии. При токсическом гепатите необходимо:
- Промыть пациенту желудок, удалив оставшиеся в нём яды.
- Соблюдать строгий постельный режим и диету.
- Пройти капельное введение электролитов и приём сорбентов.
- Пропить курс витаминов и минералов, антидотов, гепатопротекторов и желчегонных средств.
- Пройти гемосорбцию или плазмоферез.
В случае аутоиммунной формы патологии терапия заключается в следующем:
- Соблюдении определённой диеты.
- Приёме препаратов, основанных на урсодезоксихолевой кислоте.
- Курсе иммунодепресантов и глюкокортикоидов.
- В сложных случаях может потребоваться пересадка печени.
При лучевой форме гепатита назначают:
- введение инфузионных растворов;
- гепатопротекторы;
- витамины.
Первичный билиарный вид воспаления лечат:
- цитостатиками;
- жёлчегонными препаратами;
- гепатопротекторами;
- антиоксидантами;
- иммуномодуляторами;
- диуретиками;
- противовоспалительными медикаментами.
Терапию необходимо дополнить соблюдением строгой диеты, приёмом ферментов и витаминно-минеральных комплексов.
Для излечения реактивного гепатита, следует устранить первопричину. Дополнительно назначаются:
- сорбенты;
- дезинтоксикационные лекарства;
- гепатопротекторы;
- витамины.
 Во время лечения важно соблюдать постельный режим и строго ограничить физические нагрузки. Чтобы снять нагрузку на печень нужно соблюдать специальную диету. Если не инфекционный гепатит связан с приёмом лекарственных препаратов, важно использовать в терапии только назначенные доктором. Дополнительно следует полностью отказаться от употребления спиртных напитков.
Во время лечения важно соблюдать постельный режим и строго ограничить физические нагрузки. Чтобы снять нагрузку на печень нужно соблюдать специальную диету. Если не инфекционный гепатит связан с приёмом лекарственных препаратов, важно использовать в терапии только назначенные доктором. Дополнительно следует полностью отказаться от употребления спиртных напитков.
Осложнения не вирусного гепатита
При выявлении не вирусного гепатита, важно своевременно начать лечение. Если этого не сделать, начинают развиваться осложнения. Так, токсический гепатит способен спровоцировать:
- Печёночную недостаточность и кому.
- Цирроз.
Аутоиммунный вид заболевания приводит к:
- Циррозу.
- Язвенному колиту.
- Диабету.
- Анемии.
- Миокардиту.
- Плевриту.
Среди осложнений лучевого гепатита выделяют:
- Цирроз
- Общий токсикоз.
- Печёночную недостаточность.
- Летальный исход.
В результате первичного билиарного гепатита могут развиться:
- Гепаторенальный синдром.
- Печёночная гастропатия или колопатия.
- Гепатоцеллюлярная карцинома.
- Варикозное расширение вен пищевода.
- Асцит.
- Бесплодие.
Чтобы избежать серьёзных осложнений, важно своевременно начать адекватную терапию. Её должен назначить инфекционист. Народные методы тоже должен одобрить доктор.
Профилактика болезни
Любой гепатит, в том числе и не инфекционный, опасен. Это связано с тем, что клинических проявлений у недуга практически нет. При этом гепатит целенаправленно поражает клетки печени и может отразиться на работе сердечно-сосудистой, эндокринной систем. Чтобы не допустить этого, нужно придерживаться определённых профилактических правил:
- регулярно проходить профилактическое обследование у врача;
- отказаться или свести к минимуму употребление алкоголя;
- своевременно проводить терапию любых заболеваний, особенно вирусных патологий;
- уменьшить количество потребляемых медикаментов и принимать их только по назначению доктора;
- снизить вероятность контактов с пестицидами, ядами и другими токсинами;
- вести здоровый образ жизни.
Прогноз заболевания в большинстве случаев благоприятный. Около 90% пациентов полностью излечиваются. У 9% больных гепатит переходит в хроническую форму. Осложнения развиваются примерно у 1%.
Причиной осложнений в основном становится несвоевременно начатая терапия.
Самым опасным из осложнений медики называют печёночную кому. Железа перестаёт функционировать. Из-за этого в организме начинают скапливаться вредные вещества и токсины, что влечёт за собой повреждение тканей головного мозга, летальный исход.
Не менее опасным может быть цирроз. В результате него происходит гибель гепатоцитов, печень перестаёт выполнять свои функции.
Источник
Гепатитом называют как самостоятельное заболевание, вызванное соответствующими вирусами, так и часть общего болезненного процесса, поражающего многие органы, в том числе и печень. Вирусный гепатит – самый распространенный из них. Однако этот недуг может быть вызван и другими причинами.
Гепатит – общее название воспалительных заболеваний печени. По этиологии (происхождению) различают токсический, лучевой и аутоиммунный гепатит.
Токсический гепатит
Что такое токсический гепатит?
Токсический гепатит – это поражение печени, вызванное воздействием отравляющих веществ: алкоголем, лекарствами, различными ядами.
Кому грозит опасность?
Алкогольным гепатитом страдают люди, хронически употребляющие алкоголь.
Помимо этого, токсический гепатит чаще всего бывает вызван приемом следующих лекарств:
- Азатиоприн
- Аллопуринол
- Амиодарон
- Галотан
- Зидовудин
- Ибупрофен, Индометацин
- Изониазид, Рифампицин, Пиразинамид (и другие противотуберкулёзные препараты)
- Кетоконазол
- Гормональные контрацептивы
- Метилдопа
- Нифедипин
- Фенитоин, Вальпроат натрия
Эта болезнь может возникнуть из-за отравления такими веществами, как:
- Белый фосфор
- Винилхлорид
- Четыреххлористый углерод
- Промышленные яды
- Трихлорэтилен
А также при употреблении следующих ядовитых грибов:
- Бледная поганка
- Мухомор
- Сморчок
Люди имеют различную чувствительность к тем или иным веществам. Перед приемом лекарств посоветуйтесь с лечащим врачом, а в случае необходимости пройдите обследование.
Симптомы
Они в целом сходны с симптомами вирусного гепатита. Сюда входят вялость, тошнота, рвота, темный цвет мочи, боль в животе, глинистый цвет кала. В зависимости от количества принятого вещества или лекарства симптомы повреждения печени обычно появляются в течение двух суток.
Отравление некоторыми химическими веществами характеризуется определенными признаками. Например, при отравлении четыреххлористым углеродом возникают головная боль, головокружения, сонливость, ухудшается кровоснабжение. Передозировка фенотиазина (известен под разными названиями: хлорпромазин, ларгактил, торазин) вызывает повышение температуры, кожные высыпания, боли в животе.
Диагноз
Как правило, токсический гепатит диагностируется с помощью анализа крови, также может использоваться биопсия печени.
Как распространяется?
Токсический гепатит не передается от человека к человеку. Однако алкогольный гепатит может сочетаться с вирусными формами гепатита, и в этом случае возникает опасность заражения.
Протекание и результат
При токсических гепатитах в первую очередь следует исключить воздействие на человека того вещества или препарата, которое привело к воспалению печени. Нужно полностью отказаться от алкоголя или прекратить прием «виновного» лекарства. В некоторых случаях токсический гепатит быстро прогрессирует и вызывает цирроз печени, но большинство заболевших обычно выздоравливают. Прежде всего медики удаляют вредное вещество, используя промывание желудка, гипервентиляцию легких и вызывая рвоту. Обычно при отравлении лекарствами применяют кортикостероиды. Отравление грибами теперь успешно лечат тиоктовой кислотой – новым препаратом, проходящим клинические испытания.
Как предотвратить токсический гепатит?
Ни в коем случае не превышайте допустимой нормы алкоголя. Безопасная доза алкоголя составляет для мужчин не более 24 г этанола в сутки, что соответствует 60 мл водки, или 80-90 мл вина, или 240 мл пива. Для женщин безопасная доза в два раза ниже – 12 г этанола в сутки.
Соблюдайте правила предосторожности в случае контакта с токсичными веществами (включая аэрозоли, растворители, инсектициды и т.п.).
Не употребляйте в пищу несъедобные или неизвестные грибы, а также съедобные, но старые (они тоже могут вызвать тяжелое отравление).
Перед приемом лекарств обязательно консультируйтесь с лечащим врачом.
Никогда не принимайте лекарства одновременно с употреблением алкоголя.
Лучевой гепатит
Что такое лучевой гепатит?
Лучевой гепатит является следствием лучевой болезни.
Острая лучевая болезнь развивается под воздействием ионизирующей радиации на организм. Ионизирующая радиация представляет собой потоки частиц и электромагнитных квантов, образующихся в результате ядерных реакций или радиоактивного распада. Когда эти частицы или кванты проходят через биологическое вещество, происходят изменения на молекулярном уровне. В тканях образуются химически активные соединения. В результате нарушается обмен веществ, в крови появляются токсины, а живые клетки повреждаются или погибают.
Хроническая лучевая болезнь, как правило, не является продолжением острой. Она вызывается повторными облучениями организма в малых дозах.
Кому грозит опасность?
Опасности подвергаются люди в следующих ситуациях:
- Применение (испытания) ядерного оружия
- Несчастные случаи в промышленности и атомной энергетике
- Употребление в пищу радиоактивно зараженных продуктов (внутреннее облучение)
- Лучевая терапия (например, при трансплантации костного мозга, при лечении множественных опухолей)
- Работа в отделении лучевой диагностики и терапии (хроническая лучевая болезнь)
Симптомы
При дозах облучения выше 300-500 рад через 3-4 месяца развивается лучевой гепатит. Его проявления имеют некоторые особенности: желтуха возникает сразу в острой форме; содержание билирубина в крови повышено в меньшей степени, чем при желтухах другой этиологии; повышен уровень аминотрансфераз (ферментов, участвующих в азотистом обмене и синтезе аминокислот); выражен кожный зуд.
Диагноз
Лучевой гепатит является следствием лучевой болезни. В некоторых случаях может быть использована диагностическая лапароскопия.
Как распространяется лучевой гепатит?
Лучевой гепатит не является инфекционным заболеванием и не передается от человека к человеку.
Протекание и результат
Для лучевого гепатита характерно волнообразное течение на протяжении нескольких месяцев. “Волны” отличаются усилением зуда, некоторым подъемом уровня билирубина и выраженной активностью ферментов сыворотки крови. В дальнейшем процесс может прогрессировать и привести к циррозу печени. Но в целом прогноз для печеночных поражений благоприятный, хотя никаких специфических лекарств для лучевого гепатита в настоящий момент не создано.
Лечение этой болезни проводится только в комплексе с общим лечением лучевого поражения.
Как предотвратить лучевой гепатит?
Тщательно контролируйте источники радиации.
Соблюдайте технику безопасности в работе с рентгенологическими установками.
Аутоиммунный гепатит
Что такое аутоиммунный гепатит?
Аутоимунный гепатит – это разрушение тканей печени собственной иммунной системой организма.
Кому грозит опасность?
Аутоиммунный гепатит чаще встречается у женщин (71%), общая заболеваемость составляет примерно 15-20 человек на 100 тысяч населения. Это заболевание развивается в любом возрасте (от 9 месяцев до 77 лет), но обычно выявляется у пациентов моложе 40 лет. У 38% больных имеются сопутствующие иммунные заболевания. Наиболее часто встречаются: аутоиммунный тиреоидит, неспецифический язвенный колит, болезнь Грейвса (диффузный тиреотоксический зоб) и синовит.
Симптомы
На первых стадиях аутоиммунный гепатит может протекать без симптомов. У 25% больных аутоиммунный гепатит диагностируется уже на стадии цирроза печени.
Диагноз
Проводится специальный анализ крови для выявления характерных для этого заболевания антител.
Для постановки диагноза аутоиммунного гепатита необходимо исключить такие заболевания, как:
- Хронический вирусный гепатит
- Болезнь Вильсона
- Недостаточность альфа1-антитрипсина
- Гемохроматоз
- Лекарственный гепатит
- Алкогольный гепатит
- Неалкогольную жировую дистрофию печени
а также другие иммунные недуги – например, аутоиммунный холангит, первичный билиарный цирроз печени и первичный склерозирующий холангит. Тщательный сбор анамнеза, выполнение отдельных лабораторных тестов и квалифицированное исследование гистологических препаратов позволяют поставить правильный диагноз в большинстве случаев.
Как распространяется аутоиммунный гепатит?
Аутоиммунный гепатит является следствием заболевания иммунной системы. Сам по себе он не передается, но если заболевания иммунной системы вызывается инфекцией, возможно заражение здорового человека больным. Сообщается о возникновении аутоиммунного гепатита у пациентов, перенесших острый гепатит А или В, а также у больных, инфицированных вирусом иммунодефицита человека.
Протекание и результат
В случае аутоиммунного гепатита существует опасность развития осложнений. Поскольку это системное заболевание, помимо печени поражаются и другие органы и системы организма. Клинические исследования подтвердили эффективность лечения больных с тяжелой формой аутоиммунного гепатита преднизоном в сочетании с азатиоприном или только преднизоном в более высоких дозах. Схему лечения должен подбирать опытный врач. Своевременное начало лечения снижает риск развития цирроза печени или печеночной недостаточности.
Как предотвратить аутоиммунный гепатит?
Причины болезни до конца не исследованы. Можно предположить, что вакцинация против гепатитов А и В, тщательное соблюдение мер предосторожности при половых контактах, забота о личной гигиене существенно снижают риск заболевания. Регулярные обследования помогают выявить заболевание на ранней стадии и повышают шансы на успешное лечение.
Источник