Объективные данные при хроническом гепатите
Является частым заболеванием — 50% заболеваний. Он был выделен из циррозов печени когда появился новый метод исследований — лапароскопия и прицельная прижизненная биопсия. это воспалительно-дистрофическое заболевание. Течение более 6 месяцев, прогрессирование до различной степени. Критерием диагноза является ненарушенная дольковая структура печени.
Этиология:
1. В 50% случаев острый вирусный гепатит. Переходу в хронический способствует:
— несвоевременная диагностика;
— недостаточное лечение;
— нарушения питания, диеты, прием алкоголя;
— ранняя выписка, раннее начало физической деятельности после перенесенного заболевания;
— на фоне воспалительных заболеваний ЖКТ.
В 5% случаев даже при исключении вышеперечисленных факторов вирусный гепатит переходит в хронический.
2. Токсические влияния на печень.
— алкоголь (50-80% больных — алкоголики);
— бензол, четыреххлористый углерод, ДДТ;
— лекарственные гепатиты (при приеме противотуберкулезных, седативных, гипотензивных — допегит, цитостатических, наркотических средств, антибиотиков тетрациклинового ряда);
— анилиновые красители, соли тяжелых металлов;
— обменные гепатиты, связанные с нарушениями обмена веществ, с длительным неполноценным питанием.
Патогенез:
1. Длительное персистирование вируса в организме. Кровь с австралийским антигеном заразна. Возможно внутриутробное заражение плода через плаценту. Вирус гепатита относится к группе медленных вирусов.
2. Включение в процесс иммунологических реакций. Особенно большое значение имеют реакции по типу ГЗТ. Нарушается целостность мембраны гепатоцита, выходит мембранный липопротеин, который стимулирует Т-лимфоциты. Антигены могут через ряд трабекул попадать в кровь — начинается выработка антител. Появляется гистио-лимфоцитарная инфильтрация.
3. Возможна активация мезенхимальной ткани в процессе острого гепатита. Пролиферация идет настолько быстро, что мезенхима начинает обкрадывать гепатоциты, отнимать у них питательные вещества (так называемый феномен обкрадывания). Гепатоциты начинают отмирать целыми островками, возникает их недостаточность.
Морфология:
Печень увеличивается в размерах. Вначале это большая белая печень, а затем большая пестрая печень. По ходу портальных полей — воспалительная инфильтрация. Могут быть поля некробиоза. Могут поражаться внутрипеченочные ходы, явления холестаза. Морфологическое определение — хронический гепатит- воспалительно-дистрофическое поражение печени с гистиолимфоцитарной инфильтрацией по ходу портального тракта с гипертрофией купферовских клеток, атрофическими изменениями в паренхиме и сохранением дольковой структуры.
Классификация
1. По этиологии:
а) вирусные
б) токсические
в) токсико-аллергические (пи коллагенозах)
г) алкогольные.
2. По морфологии
а) персистирующий — гистологические изменения минимальны. Умеренный фиброз, иногда гистиолимфоцитарная инфильтрация, нет погибших клеток. Медленное доброкачественное течение. При устранении этиологического заканчивается фиброзом, но не циррозированием.
б) активный (агрессивный) гепатит — злокачественная форма с резко выраженной интоксикацией. Идет аутоагрессия, деструкция и некроз. Резкие изменения со стороны мезенхимы. Быстро прогрессирует, в 30-60% переходит в цирроз. Один из вариантов – люпоидный гепатит совсем недавно считали самостоятельной нозологической формой, но это крайне тяжелый случай хронического агрессивного гепатита. Бывает чаще у молодых женщин.
в) холестатический. Как правило наблюдается внутрипеченочный холестаз, доминируют симптомы холемии. Это один из очень злокачественных гепатитов. Чаще дает первичный биллиарный цирроз.
Клиника:
1. Астено-вегетативный синдром. Связан с нарушением дезинтоксикационной функции печени. Проявляется:
— общей слабостью, сонливостью, повышенной раздражительностью;
— снижением памяти;
— снижением интереса к окружающему.
2. Диспептический синдром. Особенно выражен при холестатическом гепатите.
— понижение аппетита;
— изменение вкуса;
— при хроническом алкоголизме — снижение толерантности к алкоголю;
— чувство горечи во рту;
— метеоризм особенно характерен;
— тупая ноющая боль в правом подреберье, чувство тяжести,
— отрыжка горечью, воздухом, рвота;
— стул чаще жидкий.
3. Холестатический синдром.
— темный цвет мочи;
— светлый кал;
— желтуха.
4. Синдром малой печеночной недостаточности. В 80% страдает транзитная функция печени, развивается печеночная желтуха. Кроме того нарушается синтез белков печенью и инактивация альдостерона.
— это приводит к отекам. Может быть геморрагический синдром из-за нарушения синтеза белков крови.
Объективно
1. Гепатомегалия.
2. Изменения со стороны крови.
3. Желтушность в 50%, иногда с грязноватым оттенком из-за избыточного отложения меланина и железа, вторичный гемохроматоз (чаще у алкоголиков).
4. Кожный зуд (расчесы).
5. Угри, иногда крапивница, иногда скопления жира (ксантоматоз склер).
6. Могут быть явления геморрагического диатеза.
7. печеночные ладони (ярко красные бывают и у здоровых).
8. Спленомегалия — чаще при активной форме гепатита.
Кроме того бывает лихорадка, аллергическая сыпь, плевриты, перикардит, нефрит (чаще при липоидном нефрите).
Диагностика:
1. Повышение уровня билирубина крови, особенно высоко при холестатическом варианте, при резком обострении хронического процесса.
2. Ферменты.
а) АЛТ (ГПТ). Это индикаторные ферменты, повышение активности которых обуславливается разрушением гепатоцитов и отражает степень некробиотических процессов в печени. Но нужно помнить, что некоторое повышение активности этих ферментов происходит и при инфаркте миокарда.
б) Молочная фосфатаза. Активность возрастает при нарушении оттока желчи (холестаза). В норме 5-7 ЕД.
в). Альдолаза. Лактатдегидрогеназа.
3. Холестерин. Повышается до 1000-1200 мг%.
4. Белковые фракции крови:
а) гипоальбуминемия, особенно при активной форме (норма 56,5-66,8%).
б) гипергаммаглобулинемия. Отражает активность иммунологических процессов течение воспаление (норма 21%).
в) гипофибринемия (2-4 г/л).
г) уменьшение протромбина (нарушается всасывание витамина К)
5. Гипергликемия.
6. Пробы для оценки антитоксической функции печени:
— проба Квика. Определение гиппуровой кислоты в моче после введения в организм бензойнокислого натрия. О нарушении говорят если выводится меньше 30% принятого внутрь бензойнокислого натрия.
7. Пробы для оценки нарушения белкового спектра:
— коагуляционная лента Вейхтмана.
— реакция Токата-Ара, в норме отрицательна.
— сулемовая проба;
— веронал-тимоловая проба (норма 5 ЕД)
8. Иммунологические реакции. Определение иммуноглобулинов. Печеночные антитела.
9. Пробы для оценки экскреторной функции печени
— с бромсульфалеином (через час должно выводиться 60-80% вещества.
10. Радиоизотопное исследование с меченым золотом, бенгальским розовым.
11. Пункционная биопсия печени.
12. Лапароскопия
13. Холангиография.
Особенности клиники
1. Персистирующий гепатит. Часто обнаруживается австралийский антиген. Вне обострения клинических проявлений может и не быть, но больные являются вирусоносителями. Печеночные пробы изменены незначительно, крайне поздно изменяются белковые фракции крови.
2. Активный гепатит. Антигеннезависимый. Яркая клиника:
— лихорадка, желтушность;
— спленомегалия, иногда с явлениями гиперспленизма;
— тромбоцитопения;
— гипергаммаглобулинемия;
— повышение активности ферментов
— повышение титра иммуноглобулинов
— иногда обнаруживается антинуклеарные антитела, иногда есть бластотрансформации лимфоцитов.
3. Люпоидный вариант. Длительность около 1 года.
— чаще болеют молодые женщины;
— часто есть артралгии
— аллергические проявления, крапивница.
— лимфоаденопатия (в реакциях участвуют В-лимфоциты);
— иногда тиреоидит;
— изменения со стороны сердца.
4. Холестатический вариант.
— часто у немолодых женщин, ближе к менопаузе.
— постепенно нарастает выраженный кожный зуд.
— выраженная желтуха с гипербилирубинемией.
— увеличение активности щелочной фосфатазы.
— нарушается всасывание витамина Д. поэтому остеопороз, патологическая ломкость костей.
5. Хронический алкогольный гепатит.
— длительный анамнез.
— чаще болеют мужчины (раньше соотношение между мужчинами и женщинами было 10:1, сейчас 4:1).
— вначале может протекать как другие форму, но затем будет тремор, потеря интереса к окружающему, чувство униженности, импотенция, гинекомастия, выпадение волос, вторичный гемохроматоз, резко выраженная анемия (обычно гиперхромная — влияние этанола на костный мозг), гиперлейкоцитоз, гипоальбуминемия.
Дифференциальный диагноз:
Хронический гепатит иногда протекает как острый. Распознавать помогает анамнез. Кроме того, при остром гепатите активность ферментов достигает очень высоких цифр, при хроническом гепатите активность ферментов повышается умеренно. При остром гепатите по данным протеинограммы нет нарушений белковых фракций крови.
При хроническом гепатите в отличие от цирроза печени нет признаков портальной гипертензии. Помогает также метод биопсии — при хроническом гепатите сохранена дольковая структура.
Синдром Дубина-Джонсона. Доброкачественная гипербилирубинемия. Другое название — юношеская перемежающаяся желтуха. При этом есть дефект фермента, осуществляющего транспорт билирубина. В отличие от хронического гепатита нет увеличения печени, энзимопатия наследуется по аутосомно-доминантному типу. Заболевание появляется впервые после пубертатного периода. Жалобы на тяжесть и тупые боли в области печени, эпигастрии, непонятные диспептические расстройства. Спленомегалия отсутствует, желтуха умеренная, общий билирубин повышен и составляет 60-90% от общего. Наблюдается постоянная билирубинурия, уробилиновые тела остаются в норме. Один из характерных признаков — увеличение ретенции бромсульфалеина после 30 минут его введения. Для заболевания патогномонично увеличение в моче копропоририна I более 90%. Почти каждого больного с синдромом госпитализируют с подозрением на острый вирусный гепатит. Заболевание почти не влияет на трудоспособность и специального лечения, кроме диеты, не требует.
Лечение:
1. Устранить повреждающий этиологический фактор.
2. В случае обострения госпитализация, постельный режим. Диета — достаточное количество белков, углеводов, ограничение жиров, умеренное количество поваренной соли.
3. Патогенетическое лечение:
а) Кортикостероиды — преднизолон 30-40 мг в сутки.
б) Цитостатики
— имуран 100-200 мг в сутки.
— 6-меркаптопурин;
— плаквенил 0,5 1 раз в сутки.
Из цитостатиков предпочтение отдают имурану (азотиоприну). Длительность такой комбинированной терапии несколько месяцев, а при люпоидном варианте нескоько лет. Дозы препаратов снижают медленно и не раньше, чем через 20-3 месяца переходят на поддерживающие дозы (преднизолон 10 мг в сутки, имуран 50 мг в сутки — дают в течение года).
Показания — активный холестатический гепатит, персистирующий в фазе обострения.
Противопоказания — обнаружение австралийского антигена. Вместе с преднизолоном можно назначить делагил 0,25-0,5.
4. Симптоматическое лечение:
— глюкоза внутрь, а при тяжелом течении внутривенно из расчета 50 грамм в сутки — уменьшает интоксикацию.
— витамины групп В, С и другие.
— С при наличии признаков геморрагического диатеза.
— К при геморрагическом диатезе и снижении протромбина.
— D и А при холестазе, так как нарушено их всасывание.
— В 1, 2, 6, 12.
5. Гидролизаты печени:
— Сирепар 2,0 внутривенно. На курс 50 инъекций.
6. При нарушении белкового обмена:
— раствор альбумина 10% 50-100 мл,
— белковые гидролизаты и анаболики (осторожно) — ретаболил, вливания плазмы.
— Глютаминовая кислота.
7. При внутрипеченочном холестазе:
— фенобарбитал 0,01 (улучшает строение желчной мицеллы)
— желчегонные (острожно) — лучше растительные (кукурузные рыльца и др.).
— холестирамин — ионообменная смола, образует в кишечнике растворимые комплексы с желчными кислотами, что ведет к усилению выделения желчных кислот из организма и уменьшает всасывание в кишечнике холестерина. Уменьшается зуд и желтуха. Дают 10-15 грамм в сутки.
Источник
Хронический гепатит – это воспалительное заболевание, характеризующееся фиброзными и некротическими изменениями ткани и клеток печени без нарушения структуры долек и признаков портальной гипертензии. В большинстве случаев пациенты жалуются на дискомфорт в области правого подреберья, тошноту, рвоту, нарушение аппетита и стула, слабость, снижение работоспособности, похудение, желтушность, зуд кожи. Диагностические мероприятия заключаются в проведении биохимического анализа крови, УЗИ органов брюшной полости, биопсии печени. Терапия направлена на нейтрализацию причины патологии, улучшение состояния пациента и достижение стойкой ремиссии.
Общие сведения
Хронический гепатит – это воспалительное поражение паренхимы и стромы печени, развивающееся под действием различных причин и продолжающееся больше 6 месяцев. Патология представляет серьезную социально-экономическую и клиническую проблему в связи с неуклонным ростом заболеваемости. По данным статистики, в мире зафиксировано 400 млн. больных хроническим гепатитом В и 170 млн. пациентов с хроническим гепатитом С, при этом ежегодно добавляется более 50 млн. впервые выявленных гепатитов В и 100-200 млн. гепатитов С. Все хронические гепатиты занимают примерно 70% в общей структуре патологических процессов печени. Болезнь встречается с частотой 50-60 случаев на 100 000 населения, заболеваемости в большей степени подвержены мужчины.
За последние 20-25 лет накоплено немало важных сведений о хроническом гепатите, стал понятен механизм его развития, поэтому разработаны более эффективные способы терапии, которые постоянно совершенствуются. Изучением вопроса занимаются врачи инфекционисты, терапевты, гастроэнтерологи и другие специалисты. Исход и эффективность терапии напрямую зависят от формы гепатита, общего состояния и возраста пациента.
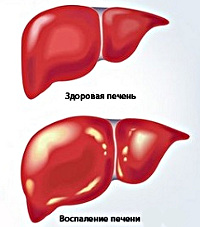
Хронический гепатит
Причины
Причиной хронического гепатита чаще всего является ранее перенесенный вирусный гепатит В, С, Д, иногда А. Каждый возбудитель по-разному воздействует на печень: вирус гепатита В не вызывает разрушения гепатоцитов, механизм развития патологии связан с иммунной реакцией на микроорганизм, который активно размножается в клетках печени и других тканях. Вирусы гепатита С и Д оказывают непосредственное токсическое воздействие на гепатоциты, вызывая их гибель.
Второй распространенной причиной патологии считается интоксикация организма, вызванная воздействием алкоголя, лекарственных препаратов (антибиотики, гормональные средства, противотуберкулезные медикаменты и т. п.), тяжелых металлов и химикатов. Токсины и их метаболиты, накапливаясь в клетках печени, вызывают сбой в их работе, накопление желчи, жиров и обменные нарушения, которые приводят к некрозу гепатоцитов. Помимо этого, метаболиты являются антигенами, на которые активно реагирует иммунная система. Также хронический гепатит может сформироваться в результате аутоиммунных процессов, которые связаны с неполноценностью Т-супрессоров и образованием токсичных для клеток Т-лимфоцитов.
Факторы риска
Спровоцировать развитие патологии может:
- нерациональное питание;
- злоупотребление алкоголем;
- неправильный образ жизни;
- инфекционные заболевания;
- малярия;
- эндокардит;
- различные болезни печени, которые вызывают метаболические нарушения в гепатоцитах.
Патогенез
Патогенез различных форм хронического гепатита связан с повреждением ткани и клеток печени, формированием иммунного ответа, включением агрессивных аутоиммунных механизмов, которые способствуют развитию хронического воспаления и поддерживают его в течение длительного времени.
Классификация
Хронический гепатит классифицируется по нескольким критериям: этиологии, степени активности патологии, данным биопсии. По причинам возникновения выделяют хронический вирусный гепатит В, С, Д, А, лекарственный, аутоиммунный и криптогенный (неясной этиологии). Степень активности патологических процессов может быть различной:
- минимальной — АСТ и АЛТ выше нормы в 3 раза, увеличении тимоловой пробы до 5 Ед, росте гамма-глобулинов до 30%;
- умеренной — концентрация АЛТ и АСТ повышаются в 3-10 раз, тимоловая проба 8 Ед, гамма-глобулины 30-35%;
- выраженной — АСТ и АЛТ выше нормы более чем в 10 раз, тимоловая проба больше 8 Ед, гамма-глобулины больше 35%.
На основе гистологического исследования и биопсии выделяют 4 стадии хронического гепатита:
- 0 стадия – фиброз отсутствует
- 1 стадия — незначительный перипортальный фиброз (разрастание соединительной ткани вокруг клеток печени и желчных протоков)
- 2 стадия — умеренный фиброз с порто-портальными септами: соединительная ткань, разрастаясь, образует перегородки (септы), которые объединяют соседние портальные тракты, сформированные ветвями воротной вены, печеночной артерии, желчными протоками, лимфатическими сосудами и нервами. Портальные тракты располагаются на углах печеночной дольки, которая имеет форму шестиугольника
- 3 стадия – сильный фиброз с порто-портальными септами
- 4 стадия — признаки нарушения архитектоники: значительное разрастание соединительной ткани с изменением структуры печени.
Симптомы хронического гепатита
Общие проявления
Симптомы хронического гепатита вариабельны и зависят от формы патологии. Признаки при малоактивном (персистирующем) процессе слабо выражены либо совсем отсутствуют. Общее состояние пациента не меняется, но ухудшение вероятно после злоупотребления алкоголем, интоксикации, витаминной недостаточности. Возможны незначительные боли в области правого подреберья. Во время осмотра обнаруживается умеренное увеличение печени.
Клинические признаки при активной (прогрессирующей) форме хронического гепатита ярко выражены и проявляются в полном объеме. У большинства больных регистрируется диспепсический синдром (метеоризм, тошнота, рвота, нарушение аппетита, вздутие живота, изменение стула), астеновегетативный синдром (резкая слабость, утомляемость, снижение работоспособности, похудение, бессонница, головные боли), синдром печеночной недостаточности (желтуха, лихорадка, появление жидкости в брюшной полости, кровоточивость тканей), длительные или периодические боли в области живота справа.
На фоне хронического гепатита увеличиваются размеры селезенки и регионарные лимфатические узлы. Из-за нарушения оттока желчи развивается желтуха, зуд. Также на кожных покровах можно обнаружить сосудистые звездочки. Во время осмотра выявляется увеличение размеров печени (диффузное либо захватывающее одну долю). Печень плотная, болезненная при пальпации.
Хронические вирусные гепатиты
Хронический вирусный гепатит Д протекает особенно тяжело, для него характерна ярко выраженная печеночная недостаточность. Большинство пациентов жалуются на желтуху, зуд кожных покровов. Помимо печеночных признаков, диагностируются внепеченочные: поражение почек, мышц, суставов, легких и пр.
Особенность хронического гепатита С – длительное персистирующее течение. Более 90% острых гепатитов С завершаются хронизацией. У пациентов отмечается астенический синдром и незначительное увеличение печени. Течение патологии волнообразное, через несколько десятков лет она заканчивается циррозом в 20-40% случаев.
Хронические неинфекционные гепатиты
Аутоиммунный гепатит встречается у женщин от 30 лет и старше. Для патологии характерна слабость, повышенная утомляемость, желтушность кожи и слизистых, болезненность в правом боку. У 25 % больных патология имитирует острый гепатит с диспепсическим и астеновегетативным синдромом, лихорадкой. Внепеченочные признаки встречаются у каждого второго пациента, они связаны с поражением легких, почек, сосудов, сердца, щитовидной железы и других тканей и органов.
Лекарственный хронический гепатит характеризуется множественными признаками, отсутствием специфических симптомов, иногда патология маскируется под острый процесс или механическую желтуху.
Диагностика
Диагностика хронического гепатита должна быть своевременной. Все процедуры проводятся в отделении гастроэнтерологии. Окончательный диагноз ставят на основании клинической картины, инструментального и лабораторного обследования: анализа крови на маркеры, УЗИ органов брюшной полости, реогепатографии (исследование кровоснабжения печени), биопсии печени.
Лабораторные исследования
Анализ крови позволяет определять форму патологии благодаря обнаружению специфических маркеров – это частицы вируса (антигены) и антитела, которые образуются в результате борьбы с микроорганизмом. Для вирусного гепатита А и Е характерны маркеры только одного типа — anti-HAV IgM или anti-HЕV IgM.
При вирусном гепатите В можно обнаружить несколько групп маркеров, их количество и соотношение указывают на стадию патологии и прогноз: поверхностный антиген В (HBsAg), антитела к ядерному антигену Anti-HBc, Anti-HBclgM, НВеАg, Anti-HBe (он появляется только после завершения процесса), Anti-HBs (формируется при адаптации иммунитета к микроорганизму). Вирус гепатита Д идентифицируется на основании Anti-HDIgM, суммарных Anti-HD и РНК этого вируса. Главный маркер гепатита С — Anti-HCV, второй – РНК вируса гепатита С.
Функции печени оцениваются на основании биохимического анализа, а точнее, определении концентрации АЛТ и АСТ (аминотрансферазы), билирубина (желчного пигмента), щелочной фосфатазы. На фоне хронического гепатита их количество резко увеличивается. Поражение клеток печени приводит к резкому снижению концентрации альбуминов в крови и значительному увеличению глобулинов.
Инструментальная диагностика
УЗИ органов брюшной полости – безболезненный и безопасный способ диагностики. Он позволяет определить размеры внутренних органов, а также выявить произошедшие изменения. Самый точный метод исследования – биопсия печени, она позволяет определить форму и стадию патологии, а также подобрать наиболее эффективный метод терапии. На сновании результатов можно судить о степени распространенности процесса и тяжести, а также о вероятном исходе.
Лечение хронического гепатита
Лечение преследует цель устранения причины возникновения патологии, купирования симптомов и улучшения общего состояния. Терапия должна быть комплексной. Большинству пациентов назначают базисный курс, направленный на снижение нагрузки на печень. Всем больным с хроническим гепатитом необходимо сократить физические нагрузки, им показан малоактивный образ жизни, полупостельный режим, минимальное количество лекарственных препаратов, а также полноценная диета, обогащенная белками, витаминами, минералами (диета № 5). Необходимо исключить жирные, жареные, копченые, консервированные продукты, пряности, крепкие напитки (чай и кофе), а также алкоголь.
Медикаментозная терапия
При возникновении запоров показаны мягкие слабительные средства, для улучшения пищеварения – ферментные препараты без содержания желчи. Для защиты клеток печени и ускорения процессов восстановления назначают гепатопротекторы. Их следует принимать до 2-3 месяцев, желательно повторять курс приема таких лекарств несколько раз в год. При выраженном астеновегетативном синдроме используют поливитамины, природные адаптогены. Нередко применяют витамины в инъекциях: В1, В6, В12.
Интерферонотерапия
Вирусные хронические гепатиты плохо поддаются терапии, большую роль играют иммуномодуляторы, которые косвенно воздействуют на микроорганизмы, активизируя иммунитет пациента. Использовать самостоятельно эти медикаменты запрещено, так как они обладают противопоказаниями и особенностями.
Особое место среди таких препаратов занимают интерфероны. Их назначают в виде внутримышечных или подкожных инъекций до 3 раз в неделю; при этом возможно повышение температуры тела, поэтому перед инъекцией необходим прием жаропонижающих средств. Положительный результат после лечения интерфероном наблюдается в 25 % случаев хронических гепатитов. В детском возрасте эта группа препаратов используется в виде ректальных свечей. Если позволяет состояние пациента, проводят интенсивную терапию: применяют препараты интерферона и противовирусные средства в больших дозировках, например, комбинируют интерферон вместе с рибавирином и ремантадином (особенно при гепатите С).
Постоянный поиск новых лекарственных препаратов привел к разработке пегилированных интерферонов, в которых молекула интерферона соединена с полиэтиленгликолем. Благодаря этому лекарство может дольше находиться в организме и длительно бороться с вирусами. Такие медикаменты высокоэффективны, они позволяют сократить частоту их приема и продлить период ремиссии хронического гепатита.
Дезинтоксикационная терапия
Если хронический гепатит вызван интоксикацией, то следует провести дезинтоксикационную терапию, а также исключить проникновение токсинов в кровь (отменить лекарственный препарат, алкоголь, уйти с химического производства и т. п.).
Терапия аутоиммунного гепатита
Аутоиммунный хронический гепатит лечится глюкокортикоидами в комбинации с азатиоприном. Гормональные средства принимают внутрь, после наступления эффекта их дозу понижают до минимально допустимой. При отсутствии результатов назначают пересадку печени.
Профилактика и прогноз
Прогноз хронического гепатита зависит от вида болезни. Лекарственные формы практически полностью излечиваются, аутоиммунные также хорошо поддаются терапии, вирусные редко разрешаются, чаще всего они трансформируются в цирроз печени. Совмещение нескольких возбудителей, например, вируса гепатита В и Д, вызывает развитие наиболее тяжелой формы заболевания, которая быстро прогрессирует. Отсутствие адекватной терапии в 70% случаев приводит к циррозу печени.
Больные и носители вирусов гепатита не представляют большой опасности для окружающих, так как заражение воздушно-капельным и бытовым путем исключается. Заразиться можно только после контакта с кровью или другими биологическими жидкостями. Чтобы снизить риск развития патологии, нужно использовать барьерную контрацепцию во время полового акта, не брать чужие предметы гигиены. Для экстренной профилактики гепатита В в первые сутки после возможного заражения применяют человеческий иммуноглобулин. Также показана вакцинация против гепатита В. Специфическая профилактика других форм этой патологии не разработана.
Источник
