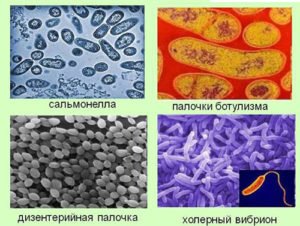
Особенности клинического течения кишечных инфекций у детей
Группа заболеваний, основными клиническими проявлениями которых являются диарея и рвота.
По этиологическомупринципу все ОКИ у детей можно разделить на две основные группы:
1. ОКИ бактериальной природы:
— вызываемые заведомо патогенными энтеробактериями (дизентерия, сальмонелез, холера и др.)
— вызываемые условно – патогенными микроорганизмами (клебсиеллой, протеем, клостридиями, синегнойной палочкой и др.)
2. Вирусные диареи (вызываются энтеровирусами, ротавирусами, аденовирусами и др.)
В последние годы большое значение придается условно – патогенным микроорганизмам особенно у детей раннего возраста и новорожденных.
Возбудители ОКИ устойчивы во внешней среде, могут длительное время сохраняться на руках, на посуде, игрушках и предметах обихода, а также в почве и воде, инфицированных фекалиями больного.
Эпидемиология
· Источник заболеваний – больной или носитель.
Наиболее опасны больные легкими или бессимптомными формами ОКИ. В детских коллективах источниками эпидемических вспышек нередко бывают работники пищеблоков.
· Механизм передачи ОКИ – фекально-оральный, который реализуется контактно – бытовым, пищевым, водным путями передачи.
· Восприимчивость к инфекции высокая, особенно детей младшего возраста, недоношенных и, находящихся на искусственном вскармливании
· Иммунитет типоспецифический, нестойкий, в связи, с чем высока возможность повторных заболеваний.
Клиническая картина.
Инкубационный период до 7 дней.
Опорные признаки
Все ОКИ независимо от этиологии клинически проявляются тремя основными синдромами:
Синдром интоксикации
· повышение температуры
· недомогание, слабость, вялость
· бледно – серый цвет кожных покровов, нередко с «мраморным рисунком»;
· снижение аппетита вплоть до анорексии (отсутствие аппетита)
Синдром поражения желудочно – кишечного тракта – «местный синдром»
· боль в животе, тенезмы (болезненные ложные позывы на дефекацию);
· урчание по ходу кишечника, метеоризм;
· тошнота, рвота;
· диарея (частый, жидкий стул с патологическими примесями);
Синдромэксикоза (обезвоживания):
· сухость слизистых оболочек и кожи
· снижение эластичности, тургора тканей
· потеря массы
· западение большого родничка у грудных детей
· заостренные черты лица, «запавшие» глаза
· олигурия
Особенности клинических проявлений ОКИ, связанные с этиологическим фактором.
| Шигеллез | Сальмонеллез | Эшерихиоз |
| Стул в виде «ректального плевка» скудный со слизью, кровью, нередко с гноем) ». Сигма спазмирована, при пальпации болезненна Тенезмы Податливость Или зияние ануса | Стул типа «болотной тины» (водянистый, с примесью большого количества слизи, зелени) Выраженная интоксикация Особую опасность как источник инфекции представляют водоплавающие птицы, куры | Стул обильный, брызжущий с большим количеством воды, светло – желтого цвета, с прозрачной слизью Упорные срыгивания и рвоты Быстрое в течение суток и даже часов, развитие эксикоза |
Лабораторная диагностика
Копрологическое исследование
Бактериологическое исследование
Вирусологическое исследование (ротавирусная инфекция)
Серологическое исследование
Принципы лечения
Лечение ОКИ можно проводить в домашних условиях.
Госпитализации подлежат дети с тяжелыми формами заболевания, дети с выраженной болью в животе, требующие наблюдения хирурга для исключения острых хирургических заболеваний, дети с сопутствующей патологией – пневмония, отит и др., а также дети из закрытых детских учреждений.
Комплексная терапия включает лечебное питание, борьбу с возбудителями и токсикозом, обезвоживанием, повышение иммунных и защитных сил организма.
Режим — постельный.
Диета
У детей раннего возраста уменьшают суточный объем пищи, кратность кормлений увеличивают до 8 – 10 раз в сутки.
Оптимальным продуктом питания является материнское молоко, при его отсутствии – кисломолочные смеси.
У детей старше года ограничивают количество жиров и отдают предпочтение кисломолочных смесей.
У детей старше года ограничивают количество жиров и отдают предпочтение кисломолочным смесям, пюре, овощным супам, кашам. С 3 – 4 дня добавляется мясо. К 5 – 7 дню лечение объем и состав пищи должен соответствовать норме с исключением продуктов усиливающих брожение и перистальтику кишечника.
Наряду с диетотерапией назначают ферментные препараты.
Медикаментозная терапия
Антибактериальную терапию назначают только при бактериальной природе заболевания.
Значительное место в лечении отводятся восстановлению водно – электролитного баланса. С этой целью ребенку назначают жидкость в виде питья (оральной регидратации).
Оральная регидратация проводится бессолевыми растворами: сладким чаем, рисовым изюмными отварами, каротиновой смесью, глюкозосолевыми растворами («Оралит», «Регидрон», «Глюкосалан» «Цитроглюкосалан»);
Для коррекции дисбактериоза назначают биопрепараты: лактобактерин, бифидумбактерин, бификол, колибактерин.
Важное место в лечении занимает витаминотерапия и иммунотерапия.
Противоэпидемические мероприятия в очаге кишечных инфекций:
1. Раннее выявление и изоляция больного до полного клинического выздоровления и отрицательного бактериологического обследования кала.
2. Регистрация больного в СЭС.
3. Выявление контактных, наложение карантина на 7 дней.
4. Бактериологическое обследование контактных.
5. Проведение текущей и заключительной дезинфекции.
Контрольные вопросы.
1.Какие симптомы обезвоживания должна выявить медсестра?
2. Какие анатомо – физиологические особенности органов пищеварения у детей способствуют возникновению острых кишечных заболеваний
3. Назовите клинические проявления местного синдрома при шигеллезе.
4. Расскажите о лечебном питании, методике оральной регидротации и уходе за больным при ОКИ.
5. Какие противоэпидемические мероприятия необходимо провести в очаге ОКИ.
СПИСОК ЛИТЕРАТУРЫ.
Педиатрия Н.В. Ежова с соавторами Минск «Вышэйшая школа» 2003г
Семейная медсестра. Педиатрия В.Д. Тульчинская Ростов- на –Дону «Феникс»2003г
Педиатрия с детскими инфекциями Г.В. Егибарьянц Ростов- на-Дону «Феникс» 2004г
Детские инфекционные болезни В.Н.Самарина Санкт – Петербург»007г

Не нашли то, что искали? Воспользуйтесь поиском гугл на сайте:
Источник
Кишечная инфекция у детей – группа инфекционных заболеваний различной этиологии, протекающих с преимущественным поражением пищеварительного тракта, токсической реакцией и обезвоживанием организма. У детей кишечная инфекция проявляется повышением температуры тела, вялостью, отсутствием аппетита, болями в животе, рвотой, диареей. Диагностика кишечной инфекции у детей основана на клинико-лабораторных данных (анамнезе, симптоматике, выделении возбудителя в испражнениях, обнаружении специфических антител в крови). При кишечной инфекции у детей назначаются антимикробные препараты, бактериофаги, энтеросорбенты; в период лечения важно соблюдение диеты и проведение регидратации.
Общие сведения
Кишечная инфекция у детей – острые бактериальные и вирусные инфекционные заболевания, сопровождающиеся кишечным синдромом, интоксикацией и дегидратацией. В структуре инфекционной заболеваемости в педиатрии кишечные инфекции у детей занимают второе место после ОРВИ. Восприимчивость к кишечной инфекции у детей в 2,5-3 раза выше, чем у взрослых. Около половины случаев кишечной инфекции у детей приходится на ранний возраст (до 3 лет). Кишечная инфекция у ребенка раннего возраста протекает тяжелее, может сопровождаться гипотрофией, развитием дисбактериоза и ферментативной недостаточности, снижением иммунитета. Частое повторение эпизодов инфекции вызывает нарушение физического и нервно-психического развития детей.
Кишечная инфекция у детей
Причины
Спектр возбудителей кишечных инфекций у детей крайне широк. Наиболее часто патогенами выступают грамотрицательные энтеробактерии (шигеллы, сальмонеллы, кампилобактеры, эшерихии, иерсинии) и условно-патогенная флора (клебсиеллы, клостридии, протей, стафилококки и др.). Кроме этого, встречаются кишечные инфекции, вызываемые вирусными возбудителями (ротавирусами, энтеровирусами, аденовирусами), простейшими (лямблиями, амебами, кокцидиями), грибами. Общими свойствами всех возбудителей, обусловливающих развитие клинических проявлений, являются энтеропатогенность, способность к синтезу эндо- и экзотоксинов.
Заражение детей кишечными инфекциями происходит посредством фекально-орального механизма алиментарным (через пищу), водным, контактно-бытовым путями (через посуду, грязные руки, игрушки, предметы обихода и т. д.). У ослабленных детей с низкой иммунологической реактивностью возможно эндогенное инфицирование условно-патогенными бактериями. Источником ОКИ может выступать носитель, больной со стертой или манифестной формой заболевания, домашние животные. В развитии кишечной инфекции у детей большую роль играет нарушение правил приготовления и хранения пищи, допуск на детские кухни лиц-носителей инфекции, больных тонзиллитом, фурункулезом, стрептодермией и пр.
Наиболее часто регистрируются спорадические случаи кишечной инфекции у детей, хотя при пищевом или водном пути инфицирования возможны групповые и даже эпидемические вспышки. Подъем заболеваемости некоторыми кишечными инфекциями у детей имеет сезонную зависимость: так, дизентерия чаще возникает летом и осенью, ротавирусная инфекция — зимой.
Распространенность кишечных инфекций среди детей обусловлена эпидемиологическими особенностями (высокой распространенностью и контагиозностью возбудителей, их высокой устойчивостью к факторам внешней среды), анатомо-физиологическими особенностями пищеварительной системы ребенка (низкой кислотностью желудочного сока), несовершенством защитных механизмов (низкой концентрацией IgA). Заболеваемости детей острой кишечной инфекцией способствует нарушение нормальной микробиоты кишечника, несоблюдение правил личной гигиены, плохие санитарно-гигиенические условия жизни.
Классификация
По клинико-этиологическому принципу среди кишечных инфекций, наиболее часто регистрируемых в детской популяции, выделяют шигеллез (дизентерию), сальмонеллез, коли-инфекцию (эшерихиозы), иерсиниоз, кампилобактериоз, криптоспоридиоз, ротавирусную инфекцию, стафилококковую кишечную инфекцию и др.
По тяжести и особенностям симптоматики течение кишечной инфекции у детей может быть типичным (легким, средней тяжести, тяжелым) и атипичным (стертым, гипертоксическим). Выраженность клиники оценивается по степени поражения ЖКТ, обезвоживания и интоксикации.
Характер местных проявлений при кишечной инфекции у детей зависит от поражения того или иного отдела ЖКТ, в связи с чем выделяют гастриты, энтериты, колиты, гастроэнтериты, гастроэнтероколиты, энтероколиты. Кроме локализованных форм, у грудных и ослабленных детей могут развиваться генерализованные формы инфекции с распространением возбудителя за пределы пищеварительного тракта.
В течении кишечной инфекции у детей выделяют острую (до 1,5 месяцев), затяжную (свыше 1,5 месяцев) и хроническую (свыше 5-6 месяцев) фазы.
Симптомы у детей
Дизентерия у детей
После непродолжительного инкубационного периода (1-7 суток) остро повышается температура (до 39-40° C), нарастает слабость и разбитость, снижается аппетит, возможна рвота. На фоне лихорадки отмечается головная боль, ознобы, иногда – бред, судороги, потеря сознания. Кишечная инфекция у детей сопровождается схваткообразными болями в животе с локализацией в левой подвздошной области, явлениями дистального колита (болезненностью и спазмом сигмовидной кишки, тенезмами с выпадением прямой кишки), симптомами сфинктерита. Частота дефекации может варьировать от 4-6 до 15-20 раз за сутки. При дизентерии стул жидкий, содержащий примеси мутной слизи и крови. При тяжелых формах дизентерии возможно развитие геморрагического синдрома, вплоть до кишечного кровотечения.
У детей раннего возраста при кишечной инфекции общая интоксикация преобладает над колитическим синдромом, чаще возникают нарушения гемодинамики, электролитного и белкового обмена. Наиболее легко у детей протекает кишечная инфекция, вызванная шигеллами Зоне; тяжелее — шигеллами Флекснера и Григорьеза-Шига.
Сальмонеллез у детей
Наиболее часто (в 90% случаев) развивается желудочно-кишечная форма сальмонеллеза, протекающая по типу гастрита, гастроэнтерита, гастроэнтероколита. Характерно подострое начало, фебрильный подъем температуры, адинамия, рвота, гепатоспленомегалия. Стул при сальмонеллезе жидкий, обильный, каловый, цвета «болотной тины», с примесями слизи и крови. Обычно данная форма кишечной инфекции заканчивается выздоровлением, однако у грудных детей возможен летальный исход вследствие тяжелого кишечного токсикоза.
Гриппоподобная (респираторная) форма кишечной инфекции встречается у 4-5% детей. При данной форме сальмонеллы обнаруживаются в посеве материала из зева. Ее течение характеризуется фебрильной температурой, головной болью, артралгией и миалгией, явлениями ринита, фарингита, конъюнктивита. Со стороны сердечно-сосудистой системы отмечаются тахикардия и артериальная гипотония.
На тифоподобную форму сальмонеллеза у детей приходится 2% клинических случаев. Она протекает с длительным периодом лихорадки (до 3-4-х недель), выраженной интоксикацией, нарушением функции сердечно-сосудистой системы (тахикардией, брадикардией).
Септическая форма кишечной инфекции обычно развивается у детей первых месяцев жизни, имеющих неблагоприятный преморбидный фон. На ее долю приходится около 2-3% случаев сальмонеллеза у детей. Заболевание протекает крайне тяжело, сопровождается септицемией или септикопиемией, нарушением всех видов обмена, развитием тяжелых осложнений (пневмонии, паренхиматозного гепатита, отоантрита, менингита, остеомиелита).
Эшерихиозы у детей
Данная группа кишечных инфекций у детей крайне обширна и включает коли-инфекци, вызываемые энтеропатогенными, энтеротоксигенными, энтероинвазивными, энтерогеморрагическими эшерихиями.
Кишечная инфекция у детей, вызванная эшерихиями, протекает с субфебрильной или фебрильной температурой, слабостью, вялостью, снижением аппетита, упорной рвотой или срыгиваниями, метеоризмом. Характерна водянистая диарея (обильный, брызжущий стул желтого цвета с примесью слизи), быстро приводящая к дегидратации и развитию эксикоза. При эшерихиозе, вызываемом энтерогеморрагическими эшерихиями, диарея носит кровавый характер.
Вследствие обезвоживания у ребенка возникает сухость кожи и слизистых оболочек, снижается тургор и эластичность тканей, западает большой родничок и глазные яблоки, снижается диурез по типу олигурии или анурии.
Ротавирусная инфекция у детей
Обычно протекает по типу острого гастроэнтерита или энтерита. Инкубационный период в среднем длится 1-3 дня. Все симптомы кишечной инфекции у детей разворачиваются в течение одних суток, при этом поражение ЖКТ сочетается с катаральными явлениями.
Респираторный синдром характеризуется гиперемией зева, ринитом, першением в горле, покашливанием. Одновременно с поражением носоглотки развиваются признаки гастроэнтерита: жидкий (водянистый, пенистый) стул с частотой дефекаций от 4-5 до 15 раз в сутки, рвотой, температурной реакцией, общей интоксикацией. Длительность течения кишечной инфекции у детей – 4-7 дней.
Стафилококковая кишечная инфекция у детей
Различают первичную стафилококковую кишечную инфекцию у детей, связанную с употреблением пищи, обсемененной стафилококком, и вторичную, обусловленную распространением возбудителя из других очагов.
Течение кишечной инфекции у детей характеризуется тяжелым эксикозом и токсикозом, рвотой, учащением стула до 10-15 раз в день. Стул жидкий, водянистый, зеленоватого цвета, с небольшой примесью слизи. При вторичной стафилококковой инфекции у детей кишечные симптомы развиваются на фоне ведущего заболевания: гнойного отита, пневмонии, стафилодермии, ангины и пр. В этом случае заболевание может принимать длительное волнообразное течение.
Диагностика
На основании осмотра, эпидемиологических и клинических данных педиатр (детский инфекционист) может лишь предположить вероятность кишечной инфекции у детей, однако этиологическая расшифровка возможна только на основании лабораторных данных.
Главную роль в подтверждении диагноза кишечной инфекции у детей играет бактериологическое исследование испражнений, которое следует проводить как можно ранее, до начала этиотропной терапии. При генерализованной форме кишечной инфекции у детей проводится посев крови на стерильность, бактериологическое исследование мочи, ликвора.
Определенную диагностическую ценность представляют серологические методы (РПГА, ИФА, РСК), позволяющие выявлять наличие Ат к возбудителю в крови больного с 5-х суток от начала болезни. Исследование копрограммы позволяет уточнить локализацию процесса в ЖКТ.
При кишечной инфекции у детей требуется исключить острый аппендицит, панкреатит, лактазную недостаточность, дискинезию желчевыводящих путей и др. патологию. С этой целью проводятся консультации детского хирурга и детского гастроэнтеролога.
Лечение кишечной инфекции у детей
Комплексное лечение кишечных инфекций у детей предполагает организацию лечебного питания; проведение оральной регидратации, этиотропной, патогенетической и симптоматической терапии.
Диета детей с кишечной инфекцией требует уменьшения объема питания, увеличения кратности кормлений, использования смесей, обогащенных защитными факторами, употребление протертой легкоусвояемой пищи. Важной составляющей терапии кишечных инфекций у детей является оральная регидратация глюкозо-солевыми растворами, обильное питье. Она проводится до прекращения потерь жидкости. При невозможности перорального питания и употребления жидкости назначается инфузионая терапия: внутривенно вводятся растворы глюкозы, Рингера, альбумина и др.
Этиотропная терапия кишечных инфекций у детей проводится антибиотиками и кишечными антисептиками (канамицин, гентамицин, полимиксин, фуразолидон, налидиксовая кислота), энтеросорбентами. Показан прием специфических бактериофагов и лактоглобулинов (сальмонеллезного, дизентерийного, колипротейного, клебсиеллезного и др.), а также иммуноглобулинов (антиротавирусного и др.). Патогенетическая терапия предполагает назначение ферментов, антигистаминных препаратов; симптоматическое лечение включает прием жаропонижающих, спазмолитиков. В период реконвалесценции необходима коррекция дисбактериоза, прием витаминов и адаптогенов.
Прогноз и профилактика
Раннее выявление и адекватная терапия обеспечивают полное выздоровление детей после кишечной инфекции. Иммунитет после ОКИ нестойкий. При тяжелых формах кишечной инфекции у детей возможно развитие гиповолемического шока, ДВС-синдрома, отека легких, острой почечной недостаточности, острой сердечной недостаточности, инфекционно-токсического шока.
В основе профилактики кишечных инфекций у детей – соблюдение санитарно-гигиенических норм: правильное хранение и термическая обработка продуктов, защита воды от загрязнения, изоляция больных, проведение дезинфекции игрушек и посуды в детских учреждениях, привитие детям навыков личной гигиены. При уходе за грудным ребенком мама не должна пренебрегать обработкой молочных желез перед кормлением, обработкой сосок и бутылочек, мытьем рук после пеленания и подмывания ребенка.
Дети, контактировавшие с больным кишечной инфекцией, подлежат бактериологическому обследованию и наблюдению в течение 7 дней.
Источник