Острая кишечная инфекция холера
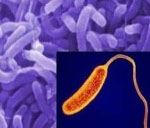
Холера – это острая кишечная инфекция, возникающая при поражении человека холерным вибрионом. Холера проявляется выраженной частой диареей, обильной многократной рвотой, что приводит к значительной потере жидкости и обезвоживанию организма. Признаками дегидратации служат сухость кожных покровов и слизистых, снижением тургора тканей и сморщивание кожи, заострение черт лица, олигоанурия. Диагноз холеры подтверждается результатами бактериологического посева каловых и рвотных масс, серологическими методиками. Лечение включает изоляцию холерного больного, парентеральную регидратацию, терапию тетрациклиновыми антибиотиками.
Общие сведения
Холера – особо опасная инфекция, вызываемая энтеропатогенной бактерией Vibrio cholerae, протекающая с развитием тяжелого гастроэнтерита и выраженным обезвоживанием вплоть до развития дигидратационного шока. Холера имеет тенденцию к эпидемическому распространению и высокую летальность, поэтому отнесена ВОЗ к высокопатогенным карантинным инфекциям.
Наиболее часто эпидемические вспышки холеры регистрируются в странах Африки, Латинской Америки, Юго-Восточной Азии. По оценкам ВОЗ, ежегодно холерой заражается 3-5 млн. человек, около 100-120 тыс. случаев заболевания заканчивается смертельно. Т. о., на сегодняшний день холера остается глобальной проблемой мирового здравоохранения.
Холера
Причины холеры
Характеристика возбудителя
На сегодняшний день обнаружено более 150 типов холерных вибрионов, различающихся по серологическим признакам. Холерные вибрионы разделяют на две группы: А и В. Холеру вызывают вибрионы группы А. Холерный вибрион представляет собой грамотрицательную подвижную бактерию, выделяющую в процессе жизнедеятельности термостабильный эндотоксин, а также термолабильный энтеротоксин (холероген).
Возбудитель устойчив к действию окружающей среды, сохраняет жизнеспособность в проточном водоеме до нескольких месяцев, до 30 часов в сточных водах. Хорошей питательной средой является молоко, мясо. Холерный вибрион погибает при химическом дезинфицировании, кипячении, высушивании и воздействии солнечного света. Отмечается чувствительность к тетрациклинам и фторхинолонам.
Пути передачи
Резервуаром и источником инфекции является больной человек или транзиторный носитель инфекции. Наиболее активно выделяются бактерии в первые дни с рвотными и фекальными массами. Тяжело выявить инфицированных лиц с легко протекающей холерой, однако они представляют опасность в плане заражения. В очаге обнаружения холеры обследованию подвергаются все контактировавшие, вне зависимости от клинических проявлений. Заразность с течением времени уменьшается, и обычно к 3-й неделе происходит выздоровление и освобождение от бактерий. Однако в некоторых случаях носительство продолжается до года и более. Удлинению срока носительства способствуют сопутствующие инфекции.
Холера передается бытовым (грязные руки, предметы, посуда), пищевым и водным путем по фекально-оральному механизму. В настоящее время особое место в передаче холеры отводится мухам. Водный путь (загрязненный источник воды) является наиболее распространенным. Холера является инфекцией с высокой восприимчивостью, наиболее легко происходит заражение людей с гипоацидозом, некоторыми анемиями, зараженных гельминтами, злоупотребляющих алкоголем.
Симптомы холеры
Диспепсия
Инкубационный период при заражении холерным вибрионом продолжается от нескольких часов до 5 дней. Начало заболевания острое, обычно ночью или утром. Первым симптомом выступает интенсивный безболезненный позыв к дефекации, сопровождающийся дискомфортным ощущением в животе. Первоначально стул имеет разжиженную консистенцию, но сохраняет каловый характер. Довольно быстро частота дефекаций увеличивается, достигает 10 и более раз за сутки, при этом стул становится бесцветным, водянистым.
При холере испражнения обычно не зловонны в отличие от других инфекционных заболеваний кишечника. Повышенная секреция воды в просвет кишечника способствует заметному увеличению количества выделяемых каловых масс. В 20-40% случаев кал приобретает консистенцию рисового отвара. Обычно испражнения имеют вид зеленоватой жидкости с белыми рыхлыми хлопьями, похожими на рисовые.
Нередко отмечается урчание, бурление в животе, дискомфорт, переливание жидкости в кишечнике. Прогрессирующая потеря жидкости организмом приводит к проявлению симптомов обезвоживания: сухость во рту, жажда, затем появляется ощущение похолодания конечностей, звон в ушах, головокружение. Эти симптомы говорят о значительном обезвоживании и требуют экстренных мер по восстановлению водно-солевого гомеостаза организма.
Поскольку к диарее зачастую присоединяется частая рвота, потеря жидкости усугубляется. Рвота возникает обычно спустя несколько часов, иногда на следующие сутки после начала диареи. Рвота обильная, многократная, начинается внезапно и сопровождается интенсивным ощущением тошноты и болью в верхней части живота под грудиной. Первоначально в рвотных массах отмечаются остатки непереваренной пищи, затем желчь. Со временем, рвотные массы также становятся водянистыми, приобретая иногда вид рисового отвара.
При рвоте происходит быстрая потеря организмом ионов натрия и хлора, что приводит к развитию мышечных судорог, сначала в мышцах пальцев, затем всех конечностей. При прогрессировании дефицита электролитов мышечные судороги могут распространиться на спину, диафрагму, брюшную стенку. Мышечная слабость и головокружение нарастает вплоть до невозможности подняться и дойти до туалета. При этом сознание полностью сохраняется.
Выраженной болезненности в животе, в отличие от большинства кишечных инфекций, при холере не отмечается. 20-30% больных жалуются на умеренную боль. Не характерна и лихорадка, температура тела остается в нормальных пределах, иногда достигает субфебрильных цифр. Выраженная дегидратация проявляется снижением температуры тела.
Дегидратация
Сильное обезвоживание характеризуется побледнением и сухостью кожных покровов, снижением тургора, цианозом губ и дистальных фаланг пальцев. Сухость характерна и для слизистых оболочек. С прогрессированием дегидратации отмечают осиплость голоса (снижается эластичность голосовых связок) вплоть до афонии. Черты лица заостряются, живот втягивается, под глазами проявляются темные круги, сморщивается кожа на подушечках пальцев и ладонях (симптом «рук прачки»). При физикальном исследовании отмечается тахикардия, артериальная гипотензия. Снижается количество мочи.
Дегидратация организма различается по стадиям:
- на первой стадии потеря жидкости не превышает 3% от массы тела;
- на второй — 3-6%;
- на третьей — 6-9%;
- на четвертой стадии потеря жидкости превышает 9% массы тела.
При потере более 10% массы тела и ионов происходит прогрессирование дегидратации. Возникает анурия, значительная гипотермия, пульс в лучевой артерии не прощупывается, периферическое артериальное давление не определяется. При этом диарея и рвота становятся менее частыми в связи с параличом кишечной мускулатуры. Данное состояние называют дегидратационным шоком.
Нарастание клинических проявлений холеры может прекратиться на любом этапе, течение может быть стертым. В зависимости от тяжести дегидратации и скорости нарастания потери жидкости различают холеру легкого, среднетяжелого и тяжелого течения. Тяжелая форма холеры отмечается у 10-12% пациентов. В случаях молниеносного течения развитие дегидратационного шока возможно в течение первых 10-12 часов.
Осложнения
Холера может осложняться присоединением других инфекций, развитием пневмонии, тромбофлебита и гнойного воспаления (абсцесс, флегмона), тромбозом сосудов брыжейки и ишемией кишечника. Значительная потеря жидкости может способствовать возникновению расстройств мозгового кровообращения, инфарктом миокарда.
Диагностика
Тяжело протекающая холера диагностируется на основании данных клинической картины и физикального обследования. Окончательный диагноз устанавливают на основании бактериологического посева каловых или рвотных масс, кишечного содержимого (секционный анализ). Материал для посева необходимо доставить в лабораторию не позднее 3-х часов с момента получения, результат будет готов через 3-4 суток.
Существуют серологические методики выявления заражения холерным вибрионом (РА, РНГА, виброцидный тест, ИФА, РКА), но они не являются достаточными для окончательной диагностики, считаясь методами ускоренного ориентировочного определения возбудителя. Ускоренными методиками для подтверждения предварительного диагноза можно считать люминисцентно-серологический анализ, микроскопию в темном поле иммобилизованных О-сывороткой вибрионов.
Лечение холеры
Поскольку основную опасность при холере представляет прогрессирующая потеря жидкости, ее восполнение в организме является основной задачей лечения этой инфекции. Лечение холеры производится в специализированном инфекционном отделении с изолированной палате (боксе), оборудованной специальной койкой (койка Филипса) с весами и посудой для сбора испражнений. Для точного определения степени дегидратации ведут учет их объема, регулярно определяют гематокрит, уровень ионов в сыворотке, кислотно-щелочной показатель.
Первичные регидратационные мероприятия включают восполнение имеющегося дефицита жидкости и электролитов. В тяжелых случаях производится внутривенное введение полиионных растворов. После этого производят компенсаторную регидратацию. Введение жидкости происходит в соответствии с ее потерями. Возникновение рвоты не является противопоказанием к продолжению регидратации. После восстановления водно-солевого баланса и прекращения рвоты начинают антибиотикотерапию. При холере назначают курс препаратов тетрациклинового ряда, а в случае повторного выделения бактерий – хлорамфеникол.
Специфической диеты при холере нет, в первые дни могут рекомендовать стол №4, а после стихания выраженной симптоматики и восстановления кишечной деятельности (3-5-й день лечения) — питание без особенностей. Перенесшим холеру рекомендовано увеличить в рационе содержащие калия продукты (курага, томатный и апельсиновый соки, бананы).
Прогноз и профилактика
При своевременном и полном лечении после подавления инфекции наступает выздоровление. В настоящее время современные препараты эффективно действуют на холерный вибрион, а регидратационная терапия способствует профилактике осложнений.
Специфическая профилактика холеры заключается в однократной вакцинации холерным токсином перед посещением регионов с высоким уровнем распространения этого заболевания. При необходимости через 3 месяца производят ревакцинацию. Неспецифические меры профилактики холеры подразумевают соблюдение санитарно-гигиенических норм в населенных местах, на предприятиях питания, в районах забора вод для нужд населения. Индивидуальная профилактика заключается в соблюдении гигиены, кипячении употребляемой воды, мытье продуктов питания и их правильной кулинарной обработке. При обнаружении случая холеры эпидемиологический очаг подлежит дезинфекции, больные изолируются, все контактные лица наблюдаются в течение 5-ти дней на предмет выявления возможного заражения.
Источник
èÏÌÅÒÁ — ÜÔÏ ÏÓÔÒÁÑ ËÉÛÅÞÎÁÑ ÉÎÆÅËÃÉÑ, ×ÏÚÎÉËÁÀÝÁÑ ÐÒÉ ÐÏÒÁÖÅÎÉÉ ÞÅÌÏ×ÅËÁ ÈÏÌÅÒÎÙÍ ×ÉÂÒÉÏÎÏÍ. èÏÌÅÒÁ ÐÒÏÑ×ÌÑÅÔÓÑ ×ÙÒÁÖÅÎÎÏÊ ÞÁÓÔÏÊ ÄÉÁÒÅÅÊ, ÏÂÉÌØÎÏÊ ÍÎÏÇÏËÒÁÔÎÏÊ Ò×ÏÔÏÊ, ÞÔÏ ÐÒÉ×ÏÄÉÔ Ë ÚÎÁÞÉÔÅÌØÎÏÊ ÐÏÔÅÒÅ ÖÉÄËÏÓÔÉ É ÏÂÅÚ×ÏÖÉ×ÁÎÉÀ ÏÒÇÁÎÉÚÍÁ. ðÒÉÚÎÁËÁÍÉ ÄÅÇÉÄÒÁÔÁÃÉÉ ÓÌÕÖÁÔ ÓÕÈÏÓÔØ ËÏÖÎÙÈ ÐÏËÒÏ×Ï× É ÓÌÉÚÉÓÔÙÈ, ÓÎÉÖÅÎÉÅÍ ÔÕÒÇÏÒÁ ÔËÁÎÅÊ É ÓÍÏÒÝÉ×ÁÎÉÅ ËÏÖÉ, ÚÁÏÓÔÒÅÎÉÅ ÞÅÒÔ ÌÉÃÁ, ÏÌÉÇÏÁÎÕÒÉÑ. äÉÁÇÎÏÚ ÈÏÌÅÒÙ ÐÏÄÔ×ÅÒÖÄÁÅÔÓÑ ÒÅÚÕÌØÔÁÔÁÍÉ ÂÁËÔÅÒÉÏÌÏÇÉÞÅÓËÏÇÏ ÐÏÓÅ×Á ËÁÌÏ×ÙÈ É Ò×ÏÔÎÙÈ ÍÁÓÓ, ÓÅÒÏÌÏÇÉÞÅÓËÉÍÉ ÍÅÔÏÄÉËÁÍÉ. ìÅÞÅÎÉÅ ×ËÌÀÞÁÅÔ ÉÚÏÌÑÃÉÀ ÈÏÌÅÒÎÏÇÏ ÂÏÌØÎÏÇÏ, ÐÁÒÅÎÔÅÒÁÌØÎÕÀ ÒÅÇÉÄÒÁÔÁÃÉÀ, ÔÅÒÁÐÉÀ ÔÅÔÒÁÃÉËÌÉÎÏ×ÙÍÉ ÁÎÔÉÂÉÏÔÉËÁÍÉ.
èÏÌÅÒÁ — ÜÔÏ ÏÓÔÒÁÑ ÉÎÆÅËÃÉÏÎÎÁÑ ÂÏÌÅÚÎØ. èÁÒÁËÔÅÒÉÚÕÅÔÓÑ ÐÏÒÁÖÅÎÉÅÍ ÔÏÎËÏÇÏ ËÉÛÅÞÎÉËÁ, ÎÁÒÕÛÅÎÉÅÍ ×ÏÄÎÏ-ÓÏÌÅ×ÏÇÏ ÏÂÍÅÎÁ, ÒÁÚÌÉÞÎÏÊ ÓÔÅÐÅÎØÀ ÏÂÅÚ×ÏÖÉ×ÁÎÉÑ ÉÚ-ÚÁ ÐÏÔÅÒÉ ÖÉÄËÏÓÔÉ Ó ×ÏÄÑÎÉÓÔÙÍÉ ÉÓÐÒÁÖÎÅÎÉÑÍÉ É Ò×ÏÔÎÙÍÉ ÍÁÓÓÁÍÉ. ïÔÎÏÓÉÔÓÑ Ë ÞÉÓÌÕ ËÁÒÁÎÔÉÎÎÙÈ ÉÎÆÅËÃÉÊ. ÷ÏÚÂÕÄÉÔÅÌØ — ÈÏÌÅÒÎÙÊ ×ÉÂÒÉÏÎ × ×ÉÄÅ ÉÚÏÇÎÕÔÏÊ ÐÁÌÏÞËÉ (ÚÁÐÑÔÏÊ). ðÒÉ ËÉÐÑÞÅÎÉÉ ÐÏÇÉÂÁÅÔ ÞÅÒÅÚ 1 ÍÉÎÕÔÕ. îÅËÏÔÏÒÙÅ ÂÉÏÔÉÐÙ ÄÌÉÔÅÌØÎÏ ÓÏÈÒÁÎÑÀÔÓÑ É ÒÁÚÍÎÏÖÁÀÔÓÑ × ×ÏÄÅ, × ÉÌÅ, × ÏÒÇÁÎÉÚÍÁÈ ÏÂÉÔÁÔÅÌÅÊ ×ÏÄÏÅÍÏ×. éÓÔÏÞÎÉËÏÍ ÉÎÆÅËÃÉÉ Ñ×ÌÑÅÔÓÑ ÞÅÌÏ×ÅË (ÂÏÌØÎÏÊ É ÂÁÃÉÌÌÏÎÏÓÉÔÅÌØ). ÷ÉÂÒÉÏÎÙ ×ÙÄÅÌÑÀÔÓÑ Ó ÆÅËÁÌÉÑÍÉ, Ò×ÏÔÎÙÍÉ ÍÁÓÓÁÍÉ. üÐÉÄÅÍÉÉ ÈÏÌÅÒÙ ÂÙ×ÁÀÔ ×ÏÄÎÙÅ, ÐÉÝÅ×ÙÅ, ËÏÎÔÁËÔÎÏ-ÂÙÔÏ×ÙÅ É ÓÍÅÛÁÎÎÙÅ. ÷ÏÓÐÒÉÉÍÞÉ×ÏÓÔØ Ë ÈÏÌÅÒÅ ×ÙÓÏËÁÑ.
óÉÍÐÔÏÍÙ É ÔÅÞÅÎÉÅ:
÷ÅÓØÍÁ ÒÁÚÎÏÏÂÒÁÚÎÙ — ÏÔ ÂÅÓÓÉÍÐÔÏÍÎÏÇÏ ÎÏÓÉÔÅÌØÓÔ×Á ÄÏ ÔÑÖÅÌÅÊÛÉÈ ÓÏÓÔÏÑÎÉÊ Ó ÒÅÚËÉÍ ÏÂÅÚ×ÏÖÉ×ÁÎÉÅÍ É ÌÅÔÁÌØÎÙÍ ÉÓÈÏÄÏÍ. éÎËÕÂÁÃÉÏÎÎÙÊ ÐÅÒÉÏÄ ÄÌÉÔÓÑ 1-6 ÄÎÅÊ. îÁÞÁÌÏ ÚÁÂÏÌÅ×ÁÎÉÑ ÏÓÔÒÏÅ. ë ÐÅÒ×ÙÍ ÐÒÏÑ×ÌÅÎÉÑÍ ÏÔÎÏÓÑÔ ×ÎÅÚÁÐÎÏ ÐÏÑ×É×ÛÉÊÓÑ ÐÏÎÏÓ, ÐÒÅÉÍÕÝÅÓÔ×ÅÎÎÏ × ÎÏÞÎÙÅ ÉÌÉ ÕÔÒÅÎÎÉÅ ÞÁÓÙ. óÔÕÌ ×ÎÁÞÁÌÅ ×ÏÄÑÎÉÓÔÙÊ, ÐÏÚÄÎÅÅ ÐÒÉÏÂÒÅÔÁÅÔ ×ÉÄ «ÒÉÓÏ×ÏÇÏ ÏÔ×ÁÒÁ» ÂÅÚ ÚÁÐÁÈÁ, ×ÏÚÍÏÖÎÁ ÐÒÉÍÅÓØ ËÒÏ×É. úÁÔÅÍ ÐÒÉÓÏÅÄÉÎÑÅÔÓÑ ÏÂÉÌØÎÁÑ Ò×ÏÔÁ, ÐÏÑ×ÌÑÀÝÁÑÓÑ ×ÎÅÚÁÐÎÏ, ÞÁÓÔÏ ÉÚ×ÅÒÇÁÀÝÁÑÓÑ ÆÏÎÔÁÎÏÍ. ðÏÎÏÓ É Ò×ÏÔÁ, ËÁË ÐÒÁ×ÉÌÏ, ÎÅ ÓÏÐÒÏ×ÏÖÄÁÀÔÓÑ ÂÏÌÑÍÉ × ÖÉ×ÏÔÅ.
ðÒÉ ÂÏÌØÛÏÊ ÐÏÔÅÒÅ ÖÉÄËÏÓÔÉ ÓÉÍÐÔÏÍÙ ÐÏÒÁÖÅÎÉÑ ÖÅÌÕÄÏÞÎÏ-ËÉÛÅÞÎÏÇÏ ÔÒÁËÔÁ ÏÔÓÔÕÐÁÀÔ ÎÁ ×ÔÏÒÏÊ ÐÌÁÎ. ÷ÅÄÕÝÉÍÉ ÓÔÁÎÏ×ÑÔÓÑ ÎÁÒÕÛÅÎÉÑ ÄÅÑÔÅÌØÎÏÓÔÉ ÏÓÎÏ×ÎÙÈ ÓÉÓÔÅÍ ÏÒÇÁÎÉÚÍÁ, ÔÑÖÅÓÔØ ËÏÔÏÒÙÈ ÏÐÒÅÄÅÌÑÅÔÓÑ ÓÔÅÐÅÎØÀ ÏÂÅÚ×ÏÖÅÎÎÏÓÔÉ.
1 ÓÔÅÐÅÎØ: ÄÅÇÉÄÒÁÔÁÃÉÑ ×ÙÒÁÖÅÎÁ ÎÅÚÎÁÞÉÔÅÌØÎÏ.
2 ÓÔÅÐÅÎØ: ÓÎÉÖÅÎÉÅ ÍÁÓÓÙ ÔÅÌÁ ÎÁ 4-6 %, ÕÍÅÎØÛÅÎÉÅ ÞÉÓÌÁ ÜÒÉÔÒÏÃÉÔÏ× É ÐÁÄÅÎÉÅ ÕÒÏ×ÎÑ ÇÅÍÏÇÌÏÂÉÎÁ, ÕÓËÏÒÅÎÉÅ óïü. âÏÌØÎÙÅ ÖÁÌÕÀÔÓÑ ÎÁ ÒÅÚËÕÀ ÓÌÁÂÏÓÔØ, ÇÏÌÏ×ÏËÒÕÖÅÎÉÅ, ÓÕÈÏÓÔØ ×Ï ÒÔÕ, ÖÁÖÄÕ. çÕÂÙ É ÐÁÌØÃÙ ÒÕË ÓÉÎÅÀÔ, ÐÏÑ×ÌÑÅÔÓÑ ÏÓÉÐÌÏÓÔØ ÇÏÌÏÓÁ, ×ÏÚÍÏÖÎÙ ÓÕÄÏÒÏÖÎÙÅ ÐÏÄÅÒÇÉ×ÁÎÉÑ ÉËÒÏÎÏÖÎÙÈ ÍÙÛÃ, ÐÁÌØÃÅ×, ÖÅ×ÁÔÅÌØÎÙÈ ÍÙÛÃ.
3 ÓÔÅÐÅÎØ: ÐÏÔÅÒÑ ÍÁÓÓÙ ÔÅÌÁ 7-9 %, ÐÒÉ ÜÔÏÍ ×ÓÅ ÐÅÒÅÞÉÓÌÅÎÎÙÅ ÓÉÍÐÔÏÍÙ ÏÂÅÚ×ÏÖÉ×ÁÎÉÑ ÕÓÉÌÉ×ÁÀÔÓÑ. ðÒÉ ÐÁÄÅÎÉÉ ÁÒÔÅÒÉÁÌØÎÏÇÏ ÄÁ×ÌÅÎÉÑ ×ÏÚÍÏÖÅÎ ËÏÌÌÁÐÓ, ÔÅÍÐÅÒÁÔÕÒÁ ÔÅÌÁ ÓÎÉÖÁÅÔÓÑ ÄÏ 35,5-36.ó, ÍÏÖÅÔ ÓÏ×ÓÅÍ ÐÒÅËÒÁÔÉÔØÓÑ ×ÙÄÅÌÅÎÉÅ ÍÏÞÉ. ëÒÏ×Ø ÏÔ ÏÂÅÚ×ÏÖÉ×ÁÎÉÑ ÓÇÕÝÁÅÔÓÑ, ÐÏÎÉÖÁÅÔÓÑ ËÏÎÃÅÎÔÒÁÃÉÑ × ÎÅÊ ËÁÌÉÑ É ÈÌÏÒÁ.
4 ÓÔÅÐÅÎØ: ÐÏÔÅÒÑ ÖÉÄËÏÓÔÉ ÓÏÓÔÁ×ÌÑÅÔ ÂÏÌÅÅ 10 % ÍÁÓÓÙ ÔÅÌÁ. úÁÏÓÔÒÑÀÔÓÑ ÞÅÒÔÙ ÌÉÃÁ, ÐÏÑ×ÌÑÀÔÓÑ «ÔÅÍÎÙÅ ÏÞËÉ» ×ÏËÒÕÇ ÇÌÁÚ. ëÏÖÁ ÈÏÌÏÄÎÁÑ, ÌÉÐËÁÑ ÎÁ ÏÝÕÐØ, ÓÉÎÀÛÎÁÑ, ÞÁÓÔÙ ÐÒÏÄÏÌÖÉÔÅÌØÎÙÅ ÔÏÎÉÞÅÓËÉÅ ÓÕÄÏÒÏÇÉ. âÏÌØÎÙÅ × ÓÏÓÔÏÑÎÉÉ ÐÒÏÓÔÒÁÃÉÉ, ÒÁÚ×É×ÁÅÔÓÑ ÛÏË. ôÏÎÙ ÓÅÒÄÃÁ ÒÅÚËÏ ÐÒÉÇÌÕÛÅÎÙ, ÁÒÔÅÒÉÁÌØÎÏÅ ÄÁ×ÌÅÎÉÅ ÒÅÚËÏ ÐÁÄÁÅÔ. ôÅÍÐÅÒÁÔÕÒÁ ÓÎÉÖÁÅÔÓÑ ÄÏ 34,5.ó. îÅÒÅÄËÉ ÌÅÔÁÌØÎÙÅ ÉÓÈÏÄÙ.
ïÓÌÏÖÎÅÎÉÑ:
ðÎÅ×ÍÏÎÉÑ, ÁÂÓÃÅÓÓÙ, ÆÌÅÇÍÏÎÙ, ÒÏÖÉÓÔÙÅ ×ÏÓÐÁÌÅÎÉÑ, ÆÌÅÂÉÔÙ.
òÁÓÐÏÚÎÁ×ÁÎÉÅ:
èÁÒÁËÔÅÒÎÙÅ ÜÐÉÄÁÎÁÍÎÅÚ, ËÌÉÎÉÞÅÓËÁÑ ËÁÒÔÉÎÁ. âÁËÔÅÒÉÏÌÏÇÉÞÅÓËÏÅ ÉÓÓÌÅÄÏ×ÁÎÉÅ ÉÓÐÒÁÖÎÅÎÉÊ, Ò×ÏÔÎÙÈ ÍÁÓÓ, ÖÅÌÕÄÏÞÎÏÇÏ ÓÏÄÅÒÖÉÍÏÇÏ, ÌÁÂÏÒÁÔÏÒÎÙÅ ÆÉÚÉËÏ-ÈÉÍÉÞÅÓËÉÅ ÁÎÁÌÉÚÙ ËÒÏ×É, ÓÅÒÏÌÏÇÉÞÅÓËÉÅ ÒÅÁËÃÉÉ.
ìÅÞÅÎÉÅ:
çÏÓÐÉÔÁÌÉÚÁÃÉÑ ×ÓÅÈ ÂÏÌØÎÙÈ. ÷ÅÄÕÝÁÑ ÒÏÌØ ÏÔ×ÏÄÉÔÓÑ ÂÏÒØÂÅ Ó ÏÂÅÚ×ÏÖÉ×ÁÎÉÅÍ É ×ÏÓÓÔÁÎÏ×ÌÅÎÉÀ ×ÏÄÎÏ-ÓÏÌÅ×ÏÇÏ ÂÁÌÁÎÓÁ. òÅËÏÍÅÎÄÕÀÔÓÑ ÒÁÓÔ×ÏÒÙ, ÓÏÄÅÒÖÁÝÉÅ ÈÌÏÒÉÄ ÎÁÔÒÉÑ, ÈÌÏÒÉÄ ËÁÌÉÑ, ÂÉËÁÒÂÏÎÁÔ ÎÁÔÒÉÑ, ÇÌÀËÏÚÕ. ðÒÉ ÔÑÖÅÌÏÍ ÏÂÅÚ×ÏÖÉ×ÁÎÉÉ — ÓÔÒÕÊÎÏÅ ××ÅÄÅÎÉÅ ÖÉÄËÏÓÔÉ ÄÏ ÎÏÒÍÁÌÉÚÁÃÉÉ ÐÕÌØÓÁ, ÐÏÓÌÅ ÞÅÇÏ ÒÁÓÔ×ÏÒ ÐÒÏÄÏÌÖÁÀÔ ××ÏÄÉÔØ ËÁÐÅÌØÎÏ.
÷ ÒÁÃÉÏÎ ÐÉÔÁÎÉÑ, ÄÏÌÖÎÙ ÂÙÔØ ×ËÌÀÞÅÎÙ ÐÒÏÄÕËÔÙ, ÓÏÄÅÒÖÁÝÉÅ ÂÏÌØÛÏÅ ËÏÌÉÞÅÓÔ×Ï ÓÏÌÅÊ ËÁÌÉÑ (ËÕÒÁÇÁ, ÔÏÍÁÔÙ, ËÁÒÔÏÆÅÌØ). áÎÔÉÂÉÏÔÉËÏÔÅÒÁÐÉÀ ÐÒÏ×ÏÄÑÔ ÌÉÛØ ÂÏÌØÎÙÍ Ó 3-4 ÓÔÅÐÅÎØÀ ÏÂÅÚ×ÏÖÉ×ÁÎÉÑ, ÉÓÐÏÌØÚÕÀÔÓÑ ÔÅÔÒÁÃÉËÌÉÎ ÉÌÉ ÌÅ×ÏÍÉÃÅÔÉÎ × ÓÒÅÄÎÅÓÕÔÏÞÎÙÈ ÄÏÚÉÒÏ×ËÁÈ. ÷ÙÐÉÓËÁ ÉÚ ÓÔÁÃÉÏÎÁÒÁ ÐÏÓÌÅ ÐÏÌÎÏÇÏ ×ÙÚÄÏÒÏ×ÌÅÎÉÑ ÐÒÉ ÎÁÌÉÞÉÉ ÏÔÒÉÃÁÔÅÌØÎÙÈ ÁÎÁÌÉÚÏ× ÂÁËÔÅÒÉÏÌÏÇÉÞÅÓËÏÇÏ ÉÓÓÌÅÄÏ×ÁÎÉÑ.
ðÏÓËÏÌØËÕ ÏÓÎÏ×ÎÕÀ ÏÐÁÓÎÏÓÔØ ÐÒÉ ÈÏÌÅÒÅ ÐÒÅÄÓÔÁ×ÌÑÅÔ ÐÒÏÇÒÅÓÓÉÒÕÀÝÁÑ ÐÏÔÅÒÑ ÖÉÄËÏÓÔÉ, ÅÅ ×ÏÓÐÏÌÎÅÎÉÅ × ÏÒÇÁÎÉÚÍÅ Ñ×ÌÑÅÔÓÑ ÏÓÎÏ×ÎÏÊ ÚÁÄÁÞÅÊ ÌÅÞÅÎÉÑ ÜÔÏÊ ÉÎÆÅËÃÉÉ. ìÅÞÅÎÉÅ ÈÏÌÅÒÙ ÐÒÏÉÚ×ÏÄÉÔÓÑ × ÓÐÅÃÉÁÌÉÚÉÒÏ×ÁÎÎÏÍ ÉÎÆÅËÃÉÏÎÎÏÍ ÏÔÄÅÌÅÎÉÉ Ó ÉÚÏÌÉÒÏ×ÁÎÎÏÊ ÐÁÌÁÔÅ (ÂÏËÓÅ), ÏÂÏÒÕÄÏ×ÁÎÎÏÊ ÓÐÅÃÉÁÌØÎÏÊ ËÏÊËÏÊ (ËÏÊËÁ æÉÌÉÐÓÁ) Ó ×ÅÓÁÍÉ É ÐÏÓÕÄÏÊ ÄÌÑ ÓÂÏÒÁ ÉÓÐÒÁÖÎÅÎÉÊ. äÌÑ ÔÏÞÎÏÇÏ ÏÐÒÅÄÅÌÅÎÉÑ ÓÔÅÐÅÎÉ ÄÅÇÉÄÒÁÔÁÃÉÉ ×ÅÄÕÔ ÕÞÅÔ ÉÈ ÏÂßÅÍÁ, ÒÅÇÕÌÑÒÎÏ ÏÐÒÅÄÅÌÑÀÔ ÇÅÍÁÔÏËÒÉÔ, ÕÒÏ×ÅÎØ ÉÏÎÏ× × ÓÙ×ÏÒÏÔËÅ, ËÉÓÌÏÔÎÏ-ÝÅÌÏÞÎÏÊ ÐÏËÁÚÁÔÅÌØ.
ðÅÒ×ÉÞÎÙÅ ÒÅÇÉÄÒÁÔÁÃÉÏÎÎÙÅ ÍÅÒÏÐÒÉÑÔÉÑ ×ËÌÀÞÁÀÔ ×ÏÓÐÏÌÎÅÎÉÅ ÉÍÅÀÝÅÇÏÓÑ ÄÅÆÉÃÉÔÁ ÖÉÄËÏÓÔÉ É ÜÌÅËÔÒÏÌÉÔÏ×. ÷ ÔÑÖÅÌÙÈ ÓÌÕÞÁÑÈ ÐÒÏÉÚ×ÏÄÉÔÓÑ ×ÎÕÔÒÉ×ÅÎÎÏÅ ××ÅÄÅÎÉÅ ÐÏÌÉÉÏÎÎÙÈ ÒÁÓÔ×ÏÒÏ× (äÉÓÏÌØ, ôÒÉÓÏÌØ, èÌÏÒÓÏÌØ, ìÁËÔÁÓÏÌØ, ë×ÁÒÔÁÓÏÌØ). ðÏÓÌÅ ÜÔÏÇÏ ÐÒÏÉÚ×ÏÄÑÔ ËÏÍÐÅÎÓÁÔÏÒÎÕÀ ÒÅÇÉÄÒÁÔÁÃÉÀ. ÷×ÅÄÅÎÉÅ ÖÉÄËÏÓÔÉ ÐÒÏÉÓÈÏÄÉÔ × ÓÏÏÔ×ÅÔÓÔ×ÉÉ Ó ÅÅ ÐÏÔÅÒÑÍÉ. ÷ÏÚÎÉËÎÏ×ÅÎÉÅ Ò×ÏÔÙ ÎÅ Ñ×ÌÑÅÔÓÑ ÐÒÏÔÉ×ÏÐÏËÁÚÁÎÉÅÍ Ë ÐÒÏÄÏÌÖÅÎÉÀ ÒÅÇÉÄÒÁÔÁÃÉÉ. ðÏÓÌÅ ×ÏÓÓÔÁÎÏ×ÌÅÎÉÑ ×ÏÄÎÏ-ÓÏÌÅ×ÏÇÏ ÂÁÌÁÎÓÁ É ÐÒÅËÒÁÝÅÎÉÑ Ò×ÏÔÙ ÎÁÞÉÎÁÀÔ ÁÎÔÉÂÉÏÔÉËÏÔÅÒÁÐÉÀ. ðÒÉ ÈÏÌÅÒÅ ÎÁÚÎÁÞÁÀÔ ËÕÒÓ ÐÒÅÐÁÒÁÔÏ× ÔÅÔÒÁÃÉËÌÉÎÏ×ÏÇÏ ÒÑÄÁ, Á × ÓÌÕÞÁÅ ÐÏ×ÔÏÒÎÏÇÏ ×ÙÄÅÌÅÎÉÑ ÂÁËÔÅÒÉÊ — ÌÅ×ÏÍÉÃÅÔÉÎ.
óÐÅÃÉÆÉÞÅÓËÏÊ ÄÉÅÔÙ ÐÒÉ ÈÏÌÅÒÅ ÎÅÔ, × ÐÅÒ×ÙÅ ÄÎÉ ÍÏÇÕÔ ÒÅËÏÍÅÎÄÏ×ÁÔØ ÓÔÏÌ N4, Á ÐÏÓÌÅ ÓÔÉÈÁÎÉÑ ×ÙÒÁÖÅÎÎÏÊ ÓÉÍÐÔÏÍÁÔÉËÉ É ×ÏÓÓÔÁÎÏ×ÌÅÎÉÑ ËÉÛÅÞÎÏÊ ÄÅÑÔÅÌØÎÏÓÔÉ (3-5-Ê ÌÅÎØ ÌÅÞÅÎÉÑ) — ÐÉÔÁÎÉÅ ÂÅÚ ÏÓÏÂÅÎÎÏÓÔÅÊ. ðÅÒÅÎÅÓÛÉÍ ÈÏÌÅÒÕ ÒÅËÏÍÅÎÄÏ×ÁÎÏ Õ×ÅÌÉÞÉÔØ × ÒÁÃÉÏÎÅ ÓÏÄÅÒÖÁÝÉÅ ËÁÌÉÑ ÐÒÏÄÕËÔÙ (ËÕÒÁÇÁ, ÔÏÍÁÔÎÙÊ É ÁÐÅÌØÓÉÎÏ×ÙÊ ÓÏËÉ, ÂÁÎÁÎÙ).
ðÒÏÇÎÏÚ ÐÒÉ Ó×ÏÅ×ÒÅÍÅÎÎÏÍ É ÁÄÅË×ÁÔÎÏÍ ÌÅÞÅÎÉÉ ÂÌÁÇÏÐÒÉÑÔÎÙÊ.
ðÒÏÆÉÌÁËÔÉËÁ:
ïÈÒÁÎÁ É ÏÂÅÚÚÁÒÁÖÉ×ÁÎÉÅ ÐÉÔØÅ×ÏÊ ×ÏÄÙ. áËÔÉ×ÎÏÅ ÎÁÂÌÀÄÅÎÉÅ ×ÒÁÞÏÍ ÌÉÃ, ÎÁÈÏÄÉ×ÛÉÈÓÑ × ËÏÎÔÁËÔÅ Ó ÂÏÌØÎÙÍÉ × ÔÅÞÅÎÉÅ 5 ÄÎÅÊ. ó ÃÅÌØÀ ÓÐÅÃÉÆÉÞÅÓËÏÊ ÐÒÏÆÉÌÁËÔÉËÉ ÐÏ ÐÏËÁÚÁÎÉÑÍ ÐÒÉÍÅÎÑÅÔÓÑ ËÏÒÐÕÓËÕÌÑÒÎÁÑ ÈÏÌÅÒÎÁÑ ×ÁËÃÉÎÁ É ÈÏÌÅÒÏÇÅÎ-ÁÎÁÔÏËÓÉÎ.
Источник
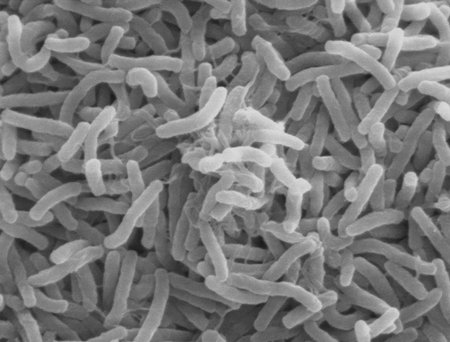
Холера относится к особо-опасным инфекциям, это острое бактериальное заболевание с алиментарным механизмом передачи, которое характеризуется диспепсическим синдромом с выраженным обезвоживанием организма.
Историческая справка
Первые упоминания о холере появились в письменностях античных времен. Симптомы, характерные для холеры, в своих трудах упоминал Гиппократ. Впервые выделил чистую культуру и изучил холерный вибрион немецкий микробиолог Роберт Кох в 1906 году. Холера за всю историю человечества унесла миллионы жизней и сопровождала всевозможные катастрофы и катаклизмы (землетрясения, наводнения, войны). На сегодняшний день единичные случаи холеры регистрируются в неблагополучных районах Индии. Возбудитель холеры был обнаружен в воде Азовского моря.
Этиология
Возбудитель холеры – холерный вибрион (Vibrio cholerae). Это бактерия, относится к роду кишечных бактерий, изогнутой формы (отсюда название — вибрион), подвижная, имеет жгутики, спор и капсул не образует. Существует 2 подвида холерного вибриона:
- классический — Vibrio cholerae classica;
- Ель-Тор — Vibrio cholerae eltor.
Возбудитель холеры выделяет эндотоксин при гибели и разрушении бактериальной клетки и термолабильный экзотоксин – холероген, который вызывает обезвоживание организма.
Холерный вибрион достаточно устойчив во внешней среде при наличии жидкости. В сточных водах, которые имеют щелочную среду, может активно размножаться. Подвид вибриона холеры Ель-Тор обладает большей устойчивостью, чем классический вибрион. Высушивание, действие прямых солнечных лучей, кипячение, дезинфицирующие средства, кислая среда действуют на микроорганизм губительно.
Эпидемиология
Холера – это антропонозная инфекция, то есть ее источником является только больной человек или бактерионоситель. Возбудитель выделяется из организма больного человека с первых дней заболевания с калом и рвотными массами при рвоте. Особую эпидемиологическую опасность представляют бактерионосители и больные со стертой формой заболевания, которые не обращаются за медицинской помощью и продолжают выделять холерный вибрион в окружающую среду.
Механизм передачи инфекции алиментарный с водным путем передачи. Вспышки холеры сопровождают низкую санитарию при катастрофах, войнах, природных катаклизмах. Отмечается летне-осенняя сезонность заболевания, что связано с благоприятными условиями во внешней среде, при которых холерный вибрион может размножаться в сточных водах, канализации и водоемах. Наблюдались вспышки холеры при авариях в трубопроводе, при которых канализационные воды попадали в систему водоснабжения.
Механизм развития заболевания при холере
Входными воротами инфекции является желудочно-кишечный тракт человека. При этом значительная часть бактерий погибает в желудке, благодаря воздействию соляной кислоты. Однако при сниженной кислотности желудка бактерии выживают и попадают в тонкий кишечник, где щелочная среда является благоприятной для их размножения. Здесь холерный вибрион активно выделяет экзотоксин – холероген. Он приводит к обратной секреции жидкости и солей из крови в просвет тонкой кишки, что приводит к таким нарушениям:
- снижение объема циркулирующей крови;
- сгущение крови, из-за чего нарушается работа почек и развивается острая почечная недостаточность;
- снижение содержания солей в организме, особенно калия и натрия, что приводит к нарушениям деятельности нервной системы и сердечного ритма;
- гиповолемический шок – крайне тяжелое состояние, связанное с критическим снижением свободной жидкости и солей в организме, без адекватного лечения может привести к летальному исходу.
После перенесенного заболевания развивается нестойкий и недлительный типоспецифический иммунитет к возбудителю холеры.
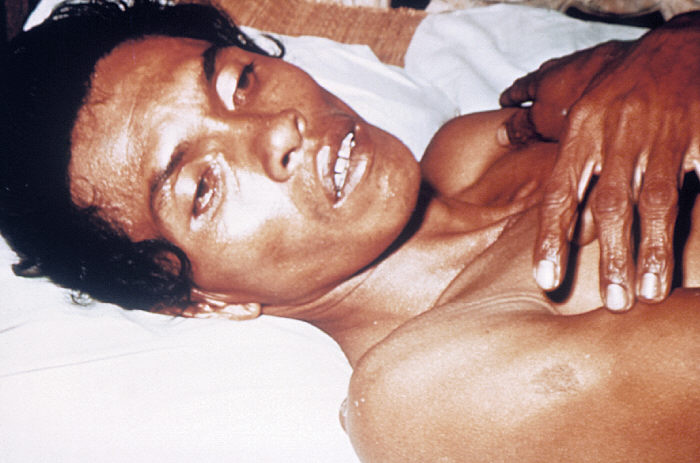
Клиническая картина холеры
Инкубационный период длится от нескольких часов до 5 дней. Зависит от количества, попавших в организм бактериальных клеток холерного вибриона. Самыми характерными симптомами инфекции являются рвота, диарея и обезвоживание.
Особенности рвоты, позволяющие заподозрить холеру:
- возникает внезапно, без предшествующей тошноты;
- не облегчает состояние больного;
- рвота большим количеством жидкости без запаха и пищевых остатков (могут быть в самом начале заболевания) – «рвота фонтаном».
Также диарея при холере имеет отличительные особенности:
- диарея развивается без боли в животе (основное отличие от других кишечных инфекций);
- нет каловых испражнений (могут быть только в начале заболевания), стул представляет собой прозрачную жидкость без запаха;
- на 2-3-й день (иногда и на 1-й) заболевания стул приобретает характерный вид «рисового отвара» — прозрачная жидкость с комочками белой слизи (погибшие клетки эпителия слизистой оболочки тонкой кишки).
Проявления обезвоживания при холере такие:
- снижение тургора и эластичности кожи – при собирании кожи в складку, она расправляется в течение 0,5 – 1 минуты (в норме – сразу);
- «руки прачки» — морщинистость кожи ладоней рук (бывает у прачек при длительном нахождении рук в воде);
- нарушения работы центральной нервной системы (связано с потерей солей) – проявляется нарушением сознания, вплоть до комы;
- резкое снижение диуреза – редкое мочеиспускание со сниженным количеством мочи, моча при этом темная, концентрированная.
Выделяют несколько форм течения холеры:
- типичная форма – присутствуют основные симптомы – рвота и диарея;
- атипичная форма – могут отсутствовать рвота или диарея;
- стертая форма – характеризуется разовой рвотой и диареей, обезвоживание не развивается, инфицированный человек чувствует себя хорошо, за медицинской помощью не обращается (опасная в эпидемиологическом отношении форма);
- холерный алгид – тяжелый вариант течения холеры, уже через несколько часов развивается непрерывная рвота и диарея, обезвоживание, температура тела снижается до 34-35° С, через несколько дней наступает гиповолемическая кома и смерть;
- молниеносная форма – от появления первых симптомов до развития гиповолемического шока проходит несколько часов;
- сухая форма – отмечается быстрое развитие обезвоживания, при этом рвота и диарея не выражены.
Тяжесть течения холеры зависит от степени обезвоживания (дегидратации) организма:
- І степень – обезвоживание не выражено, потеря воды составляет 1-3% от массы тела, нет изменений со стороны нервной системы и сердца;
- ІІ степень – потеря воды составляет 4-6% от массы тела, могут быть небольшие изменения в нервной системе (повышенная возбудимость) и сердце (аритмия);
- ІІІ степень – 7-9% от массы тела потеряно воды, тяжелая степень обезвоживания, со стороны нервной системы появляется спутанность сознания, возможны судороги, выраженная аритмия, начинается развитие почечной недостаточности;
- IV степень – очень тяжелое обезвоживание, потеря воды более 10% от массы тела, сознание отсутствует, развивается гиповолемическая кома, выраженная почечная недостаточность.
У детей и пожилых людей течение холеры проходит более тяжело.
Осложнением холеры может быть холерный тифоид, который развивается вследствие проникновения других микроорганизмов из кишечника в кровь на фоне снижения иммунитета. Проявляется тем, что на фоне симптомов холеры, присоединяется общая интоксикация с повышением температуры тела до 39-40° С, это значительно утяжеляет течение холеры.
Диагностика холеры
Основными являются бактериологический и микроскопический методы. При бактериологическом методе диагностики материал (рвотные массы, испражнения, остатки пищи, вода) собирается в стерильную посуду и засевается на щелочные питательные среды. После роста культур проводят биохимическую и серологическую (с помощью антител) идентификацию бактерий. Результат получают через 24-48 часов. Микроскопия материала является экспресс методом диагностики холеры. Положительным результат считается при выявлении изогнутых палочковидных бактерий, которые располагаются в мазке в виде стайки рыб.

Лечение
Проводится только в условиях инфекционного стационара с соблюдением противоэпидемических правил (тщательное обеззараживание испражнений и рвотных масс, работа медицинского персонала в противочумных костюмах).
В отличие от других инфекций, при холере на первый план выступает патогенетическая терапия, направленная на регидратацию (восстановление потерянной жидкости и солей):
- оральная регидратация – больной выпивает должное количество солевых растворов (регидрон), эффективна оральная регидратация только при отсутствии рвоты;
- внутривенная регидратация – подразумевает внутривенное введение солевых растворов, содержащих соли калия, натрия, кальция и др.
Регидратацию прекращают только при отсутствии рвоты и преобладания мочеиспускания над диареей в течение 12 часов.
Чем раньше начаты мероприятия, направленные на восстановление объема жидкости и солей в организме, тем лучшим будет прогноз заболевания.
Этиотропная терапия проводится для уничтожения вибриона холеры в организме больного. Для этого используются антибиотики – доксициклин, реже ципрофлоксацин или фуразолидон (в случае устойчивости возбудителя к доксициклину).
Выписку из стационара проводят после исчезновения симптомов холеры и 3-х отрицательных бактериологических результатов исследования материала от пациента. Работники пищевой промышленности и системы водоснабжения обследуются 5-кратно с интервалом в 24 часа. После выписки, перенесшие холеру люди, становятся на учет в санитарно-эпидемиологической станции и в кабинете инфекционных заболеваний по месту жительства, где ведется наблюдение 3 месяца. В течение первого месяца проводится бактериологическое исследование кала на наличие холерного вибриона 1 раз в 10 дней.
Профилактика холеры
Включает неспецифическую профилактику и противоэпидемические мероприятия, в случае выявления больного или бактерионосителя.
Неспецифическая профилактика холеры это:
- правила личной гигиены – мытье рук после посещения уборной, перед приемом пищи;
- нельзя пить воду из неизвестных источников, особенно из заброшенных колодцев, водоемов, если же нет возможности, то воду необходимо кипятить и добавлять в нее немного лимонной кислоты (холерный вибрион гибнет в кислой среде).
Противоэпидемические мероприятия направлены на недопущение распространения холеры в случае выявленного больного или бактерионосителя и включают:
- госпитализация больного в холерный госпиталь (развертывается в инфекционном стационаре);
- изоляция и лечение больного в отдельном боксе;
- помещение контактных (родственники, сожители больного) в отдельный изолятор с термином наблюдения 5 суток;
- развертывание провизорного госпиталя, где наблюдаются больные с диспепсическим синдромом до полного установления диагноза;
- контактным людям проводят экстренную профилактику холеры, для чего используются антибиотики (доксициклин);
- проводят вакцинопрофилактику в очаге заболевания – корпускулярной противохолерной вакциной и холероген-анатоксином, иммунитет после вакцинации сохраняется в течение 4-6 месяцев.
Для ограничения и ликвидации очага холеры проводятся такие мероприятия:
- ограничение въезда и выезда на неблагополучную территорию;
- подворовые обходы с целью выявления больных;
- выявление и изоляция людей, контактировавших с больными холерой, а также с зараженными объектами окружающей среды;
- текущая и заключительная дезинфекция.
Так как холера всемирной организацией здравоохранения отнесена к особо-опасным инфекциям соблюдение противоэпидемических правил регулируется в стране на законодательном уровне, поэтому больные при отказе от госпитализации и изоляции несут ответственность.
Важно помнить, что на современном этапе холера успешно лечится, но только при условии раннего обращения за медицинской помощью для адекватного патогенетического и этиотропного лечения.
Другие особо-опасные инфекции:
- чума;
- сибирская язва;
Источник

