Острая кишечная инфекция на догоспитальном этапе
Е.
И. Вовк, кандидат медицинских наук,
А.
А. Машарова, кандидат медицинских наук,
кандидат медицинских наук,
А. Л.
Верткин, доктор медицинских наук,
профессор,
МГМСУ,
Национальное научно-практическое
общество скорой медицинской помощи,
Москва
В
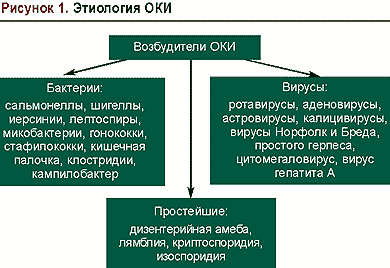
соответствии с рекомендациями ВОЗ
термин «острые кишечные инфекции» (ОКИ)
объединяет более 30 заболеваний
бактериальной, вирусной или протозойной
этиологии, основным симптомом которых
является острая диарея (рис. 1).
На
практике все зарегистрированные ОКИ
принято разделять на три основные
группы:
заболевания,
вызываемые неустановленным возбудителем
(около 70% случаев);острые
кишечные инфекции, вызываемые
установленным возбудителем (около
20%);бактериальная
дизентерия (около 10%).
Тот
факт, что 70% случаев ОКИ приходится на
заболевания с неустановленным
возбудителем, можно считать следствием
общепринятого для ОКИ «синдромального»
принципа формирования диагноза, который
полностью оправдывает себя при
заболеваниях, не носящих эпидемического
характера. В самом деле, при спорадических
ОКИ (а их большинство) сходство клинической
картины и течения заболеваний различной
этиологии позволяет не тратить время
на точное определение возбудителя,
поскольку это существенно не влияет на
выбор стратегии и тактики лечения. При
эпидемических ОКИ как можно более раннее
выделение и идентификация возбудителя
болезни, напротив, становятся важнейшей
задачей, требующей, к сожалению,
значительных затрат времени и наличия
хорошо оснащенной лаборатории.
Важно,
что в наиболее обширную группу ОКИ
неустановленной этиологии входят и
большинство так называемых пищевых
токсикоинфекций (ПТИ) — эту группу
составляют приблизительно 20 этиологически
разных, но патогенетически и клинически
сходных заболеваний, не представляющих
эпидемической опасности.
Более
чем в половине случаев этиологию ОКИ
не удается установить ни клинически,
ни лабораторно. Эта задача, равно как и
выбор патогенетического лечения, тем
более не может быть решена (да и не
ставится) на этапе догоспитальной
помощи. Усилия врача скорой медицинской
помощи (СМП) должны быть направлены на:
коррекцию
тяжелых нарушений жизненно важных
функций организма больного;дифференцирование
инфекционного, терапевтического или
хирургического генеза заболевания;решение
вопроса о необходимости госпитализации
больного для специализированного
лечения или проведения противоэпидемических
мероприятий.
Клиническая картина оки
ОКИ —
заболевания различной этиологии и
семиотики — объединяют общий для всех
этих состояний, преимущественно
фекально-оральный, способ передачи
возбудителя и развитие вследствие этого
характерного симптомокомплекса острой
диареи (табл. 1).
В то
же время выраженность диарейного
синдрома, равно как и степень тяжести
общего состояния, возможные исходы и
стратегия лечения заболевания определяются
возбудителем инфекции. При всей
относительности синдромальной
доклинической диагностики ОКИ можно
выделить признаки, наиболее характерные
для диареи различной этиологии. Так,
бактериальную диарею (БД) отличают более
тяжелое клиническое течение и более
неблагоприятный прогноз по сравнению
с вирусной диареей, поскольку
патофизиологические механизмы БД
заключаются в повреждении слизистой
оболочки желудочно-кишечного тракта
бактериальными энтеротоксинами или в
результате инвазии микроорганизмов в
клетки эпителия. Инкубационный период
при БД может длиться от 6-8 часов до 7-10
суток, однако чаще всего он составляет
около 3 дней. Самый короткий инкубационный
период — у кокковых инфекций и
сальмонеллеза. Дебют БД сопровождается
выраженной интоксикацией, значительным
ухудшением общего самочувствия,
дегидратацией, головной болью, лихорадкой
до 38-39°С, тошнотой и рвотой. При
генерализации инфекции возможно
появление симптомов раздражения мозговых
оболочек, мышечных и костно-суставных
болей. БД всегда сопровождается
болезненными тенезмами и схваткообразной
сильной болью в животе, а при дизентерии
приводит к появлению кровавого стула.
Нередко у мужчин при БД развивается
синдром Рейтера (артрит, конъюнктивит,
уретрит). В острой фазе болезни проявляются
и специфические симптомы того или иного
возбудителя БД. Прогноз БД всегда
тревожный, и при клинически очерченном
течении заболевание во всех случаях
требует госпитализации и эпидемиологической
оценки.
ПТИ
также относятся к БД, так как вызываются
условно-патогенными бактериями и в ряде
случаев имеют групповой, эксплозивный
характер. Однако в подавляющем большинстве
случаев ПТИ протекают спорадически с
развитием острого гастрита, гастроэнтерита
или гастроэнтероколита, с той или иной
степенью обезвоживания и интоксикации
и имеют благоприятный прогноз.
При
диарее вирусной этиологии (ВД) целостность
слизистой оболочки желудочно-кишечного
тракта в большинстве случаев не нарушается
и в процесс редко вовлекается толстая
кишка. Инкубационный период, как правило,
более короткий, чем при эпидемической
БД. Острый вирусный гастроэнтерит, хотя
и сопровождается лихорадкой и нарушением
общего состояния больного, редко приводит
к тяжелой интоксикации, развитию
выраженной воспалительной реакции и
дегидратации организма больного. К
числу значимых дифференциальных
критериев ВД можно отнести отсутствие
при этих заболеваниях выраженной боли
в животе, водянистый, а не слизисто-гнойный
и кровавый характер испражнений. ВД
нередко сопровождается острым
респираторным заболеванием, особенно
у детей. Продолжительность ВД редко
превышает 3 дня, и в целом заболевание
имеет благоприятный прогноз. Пациенты
с относительно легким течением ВД в
госпитализации не нуждаются.
Из ОКИ
паразитарного происхождения (ПД)
наибольшее клиническое значение имеют
амебиаз и лямблиоз. Известно, что
клиническая картина амебной дизентерии
развивается приблизительно у 10%
инфицированных амебой больных. Амебный
колит характеризуется сильнейшей болью
в животе, лихорадкой и кровавой диареей,
которая чревата перфорацией толстой
кишки. Генерализация амебиаза
сопровождается септикопиемией с
образованием абсцессов печени, легких
или головного мозга и крайне неблагоприятным
прогнозом для жизни больного. Заболевание
носит эндемичный характер. Лямблиоз на
территории России распространен очень
широко и в 25-50% случаев приводит к развитию
острого или хронического энтерита,
сопровождающегося диареей. Наибольшую
помощь в постановке доклинического
диагноза при ПД может оказать тщательный
сбор анамнеза настоящего заболевания
и анамнеза жизни пациента, поскольку
особую группу риска образуют лица,
практикующие анальные сексуальные
контакты.
В
современной классификации ОКИ выделяют
так называемые особые формы заболевания:
диарея
путешественников;диарея
у мужчин-гомосексуалов;диарея
у ВИЧ-инфицированных;антибиотико-ассоциированная
диарея;синдром
избыточного роста бактерий в
желудочно-кишечном тракте.
Из
особых форм ОКИ для практики врача СМП
имеет значение лишь один из вариантов
антибиотико-ассоциированной диареи —
псевдомембранозный колит. Это заболевание
развивается во время или значительно
после приема антибактериальных препаратов
и связано с колонизацией кишечника
условно-патогенным микроорганизмом
сlostridium difficile. Протекает псевдомембранозный
колит с высокой лихорадкой, кровавой
диареей, болью в животе и сопровождается
существенной интоксикацией со всеми
возможными осложнениями острой профузной
диареи. При подозрении на псевдомембранозный
колит больной должен быть госпитализирован
в инфекционный стационар.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Острые кишечные инфекции чаще протекают в виде двух синдромов — водянистой (энтерит) и слизисто-кровянистой (колит) диареи, что определяет два различных подхода к терапии острых кишечных инфекций.
Клинические синдромы кишечных инфекций и их возбудители
Доминирующие факторы | Диарея водянистая | Диарея слизисто-кровянистая |
Локализация инфекции | Тонкая кишка, просвет | Толстая кишка, стенка |
Патогенез | Действие токсинов | Инвазия |
Воспаление | Нет или поверхностное | Глубоких слоев стенки |
Секреция жидкости | Резко усилена | Усилена незначительно |
Всасывание жидкости | Резко нарушено | Нарушено мало |
Учащение стула | Значительное | Умеренное |
Примеси в стуле | Много воды | Слизь, часто кровь |
Физикальные данные | Обезвоживание, вздутие живота, урчание | Тенезмы, зияние ануса, схваткообразные боли, спазм сигмовидной кишки |
Возбудители | ||
Вирусы Бактерии | Рота-, астро-, калици- и энтеровирусы Vibrio cholerae, Salmonella spp., Escherichia coli — энтеропатогенные, энтероаггрегативные и энтеротоксигенные | Shigella spp., Salmonella spp., Campylobacter jejuni, E. coli, энтероинвазивные и энтерогеморрагические |
Простейшие | Крипто-, цикло- и микоспоридии | Entamoeba histolytica |
Оценка тяжести заболевания, особенно водянистой диареи, связана, в первую очередь, с установлением степени обезвоживания, а также его типа, что определяет тактику регидратации. При колитическом синдроме тяжесть состояния оценивают по степени интоксикации, уровню АД, кислотно-щелочному состоянию.
■ Регидратация. При эксикозе I и II степени применяют пероральную, при III степени — внутривенную регидратацию.
■ Антибактериальная терапия
□ Противомикробная терапия при большинстве острых кишечных инфекций, обусловленных вирусами и полирезистентной флорой, не даёт эффекта, часто затягивает период бацилловыделения, снижает внимание врача к регидратации и коррекции кислотно-щелочного состояния.
□ Антибиотики используют лишь при холере и при инвазивных инфекциях — тифах, тяжёлых формах сальмонеллёза, дизентерии в расчёте на их системное действие. К сожалению, устойчивость большинства возбудителей инвазивных инфекций к антибиотикам развивается очень быстро. Поэтому для эффективного применения антибиотиков важно знать спектр бактериальной устойчивости в данной местности.
□ Не всасывающиеся аминогликозиды и полимиксины при приёме внутрь лишь подавляют нормальную флору кишечника и могут утяжелить процесс.
□ Эффективность фагов (против шигелл, сальмонелл и др.) строго не доказана.
□ Коррекция дисбактериоза биопрепаратами (из бифидум- и лактобактерий) оправдана у больных, длительно получавших антибактериальные препараты.
■ Симптоматическая терапия
□ Средства, замедляющие моторику кишечника (например, препараты
белладонны, лоперамид) при острых диареях у детей опасны, так как
могут усилить интоксикацию.
□ Сорбенты (активированный уголь, смекта), по данным ВОЗ, не укорачивают течение водянистых диарей и не влияют на объём потерь жидкости.
□ Не показаны в остром периоде и панкреатические ферменты.
□ При спазмах используют дротаверин (например, но-шпа), у детей
старше 12 лет — пинаверия бромид (дицетел).
ОСОБЕННОСТИ ЛЕЧЕНИЯ ОСНОВНЫХ КИШЕЧНЫХ ИНФЕКЦИЙ У ДЕТЕЙ
Водянистые диареи составляют значительное большинство диарей в детском возрасте. Значительной части таких больных нужна госпитализация и внутривенная гидратация.
■ Ротавирусная инфекция имеет эпидемический характер (особенно в
зимнее время), передаётся контактным путём. Водянистую диарею не
редко сопровождает рвота и высокая температура тела.
Лечение. Описан эффект от приёма внутрь иммуноглобулина человеческого нормального (например, КИП*, пентаглобин*).
■ Коли-инфекция — частая причина водянистой диареи детей до 2 лет, а также внутрибольничной инфекции и диареи путешественников. Зачастую протекает без повышения температуры тела.
Лечение — Антибиотики малоэффективны, повышают риск гемолитико-уремического синдрома при инфекции энтерогеморрагическими штаммами (0157:Н7, 026:Н11), выделяющими веротоксин. Эффективна регидратационная терапия.
■ Криптоспоридиоз передаётся фекально-оральным путем, через воду и пищу. Возбудитель (Cryptosporidium parvum) резистентен к хлорной из
вести. Вызывает водянистую диарею, у ВИЧ-инфицированных — хронический понос. Диагноз: обнаружение ооцист в кале.
Лечение
—Иммунокомпетентные лица выздоравливают без лечения.
—У ВИЧ-инфицированных используют азитромицин (например,
сумамед), внутрь вводят иммуноглобулин человеческий нормальный.
■ Лямблиоз протекает с широким спектром проявлений: от носительства до водянистой диареи и тропической спру.
Лечение
■ фуразолидон (6—8 мг/кг/сут);
■ тинидазол или метронидазол, или орнидазол 30—40 мг/кг/сут.
■ Сальмонеллёз (кроме тифов) вызывают более 2000 серотипов сальмонелл, у человека, в основном, серотипы А—Е. Заражение: от человека или через пищевые цепи, от домашних животных, особенно рептилий и птиц. Сальмонеллы вызывают энтерит и/или пищевые токсикоинфекции, протекающие с водянистой диареей и рвотой. Реже наблюдают гемоколит или генерализованные формы, иногда без поноса с фокальными очагами, в частности в лёгких.
Лечение
— При тяжёлых инвазивных формах, а также детям групп риска (до 3 мес, с хроническими заболеваниями, СПИД) вводят амоксициллинили ко-тримоксазол внутрь, ампициллин или цефтриаксон в/м.
— У детей старше 12 лет при тяжёлых формах используют фторхинолоны, например ципрофлоксацин в дозе 25—50 мг/кг/сут.
Противопоказания — При водянистой диарее антибиотики не показаны.
—Антипиретики могут вызвать шоковую реакцию.
■ Холера. Лишь около 5% инфицированных холерным вибрионом дают
клиническую картину холеры, что способствует распространению инфекции. Типичны:
■ безболезненная обильная диарея,
■ эксикоз,
■ гипокалиемия,
■ ацидоз,
■ гиповолемический шок.
Лечение
■ пероральная или парентеральная регидратация;
■ тетрациклин 50 мг/кг/сут 3 дня, или
■ доксициклин 6 мг/кг — 1 доза, или
■ ципрофлоксацин 50 мг/кг/сут;
■ детям до 8 лет показан азитромицин или ко-тримоксазол: азитромицин 20 мг/кг однократно; ко-тримоксазол 8 мг/кг/сут. Инвазивные инфекции отличает значительная тяжесть, обусловленная не столько обезвоживанием, сколько токсикозом.
■ Дизентерия бактериальная обусловлена чаще S. sonneiflexneri, реже — S. disenteriaeГригорьева-Шига), последняя обычно протекает с выраженным токсикозом. Протекает как гемоколит, форма Зонне — так же, как гастроэнтероколит (пищевая инфекция).
Лечение
Лечение антибиотиками показано у тяжёлых больных. Шигеллы часто
устойчивы к ампициллину и ко-тримоксазолу. Рекомендуемые ЛС:
—налидиксовая кислота, 60 мг/кг/сут, или
—азитромицин, или
—цефалоспорины III поколения, например цефтриаксон 50—
80 мг/кг/сут (1 инъекция), цефотаксим в той же суточной дозе в 2
инъекциях;
—детям старше 12 лет — ципрофлоксацин 50 мг/кг/сут; курс лечения
— 5—6 дней;
—при дизентерии Григорьева—Шига у детей любого возраста — ципрофлоксацин 0,2 г 2 раза в день, курс 3 или 5 дней.
■ Иерсиниоз кишечный — инфекция, передаваемая грызунами при кон-такте с ними или через пищевые продукты. Протекает как гастроэнтерит (рвота, понос, боли) с общими симптомами, высокой температурой тела и иногда с папулёзно-пятнистой экзантемой, в том числе на ладонях и подошвах. Нередко возникает мезоаденит с картиной аппендицита. На
поздней стадии — артриты, гепатит, миокардит и др. Характерна
эозинофилия. Особо восприимчивы дети с избытком сывороточного
железа (гемолиз, дефицит трансферрина, избыточный пероральный
приём).
Лечение
—Иерсинии чувствительны к ■ цефотаксиму и ■ цефтриаксону, ■ доксициклину, ■ ко-тримоксазолу, ■ хлорамфениколу (левомицетину*), ■ фторхинолонам.
—При развития аллерго-септической формы необходимы
глюкокортикоиды.
■ Кампилобактериоз. С. jejuni обитает в кишечнике скота, заражение про исходит через продукты питания. Инкубация 2—7 дней, протекает в
виде острого гастроэнтерита и энтероколита.
Лечение: препарат выбора — эритромицин внутрь, 50 мг/кг/сут.
■ Тиф брюшной и паратифы А, В, С передаются контактным, пищевым и водным путем. Характерны ■ постоянная высокая температура тела, ■ грязный налёт на языке, ■ запоры, ■ розеолёзная сыпь (чаще на животе) на 2-й неделе болезни, ■ бред и другие проявления со стороны ЦНС, ■ у не леченых больных — перфорация кишечника. Понос чаше наблюдают при паратифе В.
Лечение
— препараты выбора — цефтриаксон или фторхинолоны (у детей
старше 12 лет;
— при поражении ЦНС — глюкокортикоиды.
Алгоритм оценки больного ребёнка.
НЕОТЛОЖНАЯ ПОМОЩЬ ПРИ ОСТРЫХ КИШЕЧНЫХ ИНФЕКЦИЯХ
Острые кишечные инфекции — группа острых инфекционных поражений
ЖКТ, проявляющихся гастроинтестинальным, интоксикационным и
Дегидратационным синдромами.
К состояниям, требующим неотложной терапии при острых кишечных цнфекциях, относят:
■ лихорадку;
■ шок.
Лихорадка
Лихорадка — повышение температуры тела выше 39 °С, сопровождающаяся
нарушениями гемодинамики и работы ЦНС.
ДЕЙСТВИЯ НА ВЫЗОВЕ
■ Медикаментозная терапия:
□ введение в/м литической смеси: метамизол натрия (анальгин*) 0,1 мл
50% р-ра на 1 год жизни, папаверин 0,1 мл 2% р-ра на год жизни, прометазин (пипольфен) 0,1 мл 2,5% р-ра на 1 год жизни.
■ Физические методы:
□ снятие одежды с ребёнка;
□ обтирание кожи 35% р-ром этанола;
□ прикладывание льда к голове (на 4-5 см выше области большого
родничка), паховым областям, области печени;
□ обдувание больного вентилятором.
Шок
Шок при острых кишечных инфекциях у детей может быть
дегидратационным (эксикоз) и инфекционно-токсическим. Вследствие
возрастных особенностей эксикозы у детей развиваются раньше и чаще, чем проявления инфекционно-токсического шока. В ряде случаев возможно развитие шока смешанного генеза.
■ Дегидратационный шок — крайнее проявление эксикоза. Неотложная терапия проводится в соответствии с типом и степенью эксикоза.
Клинические признаки различных типов дегидратации (эксикоза)
Система, орган, показатель | Тип дегидратации | ||
вододефицитный | изотонический | соледефицитный | |
Температура тела | Гипертермия | Субфебрильная | Нормальная или гипотермия |
Кожа | Тёплая, эластичность снижена | Сухая, холодная | Дряблая, цианотичная |
Слизистые оболочки | Очень сухие, запекшиеся | Сухие | Покрытые вязкой слизью |
Мышцы | Без изменений | Тестообразные | Низкий тонус |
Дыхание | Гипервентиляция | Без особенностей | Медленное дыхание, в лёгких влажные хрипы |
АД | Часто нормальное | Снижено или повышено | Низкое |
ЖКТ | Частый жидкий стул, рвота редкая | Жидкий стул, изредка рвота | Рвота частая, обильная, стул водянистый, парез кишечника |
Нервная система | Общее беспокойство, возбуждение | Вялость, сонливость | Судороги, сопор, кома |
Клинические признаки эксикоза различной степени тяжести
Признак | Степень эксикоза | ||
I | II | III | |
Потеря массы тела | До 5% | 6-10% | Более 10% |
Стул | Нечастый (4-6 раз) | До 10 раз в сутки | Частый (более 10 раз в сутки) водянистый |
Рвота | Однократная | Повторная (3—4 раза) | Многократная |
Жажда | Умеренная | Резко выраженная | Отказ от питья |
Тургор тканей | Сохранён | Снижен, складка не расправляется более 1 с | Снижен, складка не расправляется более 2 с |
Слизистые оболочки | Влажные или слегка суховаты | Суховаты | Сухие, яркие |
Цианоз | Отсутствует | Умеренный | Резко выраженный |
Большой родничок | Норма | Слегка запавший | Втянутый |
Глазные яблоки | Норма | Мягкие | Западают |
Голос | Норма | Ослаблен | Часто афония |
Тоны сердца | Громкие | Слегка приглушены | Глухие |
Тахикардия | Отсутствует | Умеренная | Выраженная |
Диурез | Сохранён | Снижен | Значительно снижен |
ДЕЙСТВИЯ НА ВЫЗОВЕ
■ Пероральная регидратационная терапия проводится при эксикозе —
II степени с использованием глюкозо-солевых растворов (регидрон ,
цитроглюкосолан, оралит, гастролит*) в два этапа. □ I этап (первые 6 ч
от начала лечения):
— при I степени эксикоза 50—80 мл/кг за 6 ч;
— при II степени 100 мл/кг.
□ II этап — поддерживающая терапия, адекватная продолжающимся
потерям.
—Средний объём жидкости 80-100 мл/кг/сут до прекращения потерь.
—Регидратация проводится дробно по 0,5 чайной — 1 столовой ложке
каждые 5—10 мин.
—Глюкозо-солевые растворы следует сочетать с бессолевыми (чай,
вода, рисовый отвар, отвар шиповника, каротиновая смесь) в соот-ношении: 1:1 при изотоническим типе; 2:1 — при соледефицитном;
1:2 — при вододефицитном типе эксикоза.
■ Парентеральная регидратация показана при □ эксикозе II—III степени,
□ его сочетании с инфекционно-токсическим шоком, □ олигурии или
анурии, не исчезающих в ходе пероральной регидратации, □ неукротимой рвоте,
□ нарастании объёма стула во время проведения пероральной регидратации,
□ сохранении клинических признаков обезвоживания на фоне пероральной регидратации.
□ Используют преимущественно кристаллоидные растворы, подогретые
до 38—39 *С (лактасоль, трисоль, квартасоль, хлосоль, ацесоль,
раствор Рингера) и 5—10% р-р глюкозы в соотношении 1:3 при
вододефицитном, 2:1 — при соледефицитном, 1:1 — при изотоническом типе эксикоза.
□ Общий объём вводимой за сутки жидкости рассчитывают по формуле:
V=ФП+ПП+Д, где ФП — физиологическая потребность в воде по нормограмме Абердина;
ПП — продолжающиеся патологические потери:
—со рвотными массами и жидким стулом (20—25 мл/кг);
—с одышкой на каждые 10 дыхательных движений выше возрастной нормы 10 мл/кг;
— с лихорадкой на каждый градус выше нормы 10 мл/кг.
Д — дефицит в связи с предыдущими потерями.
□ При осуществлении инфузионной терапии рекомендуется введение
10% р-ра хлористого кальция из расчёта 0,2 мл/кг/сут.
■ Инфекционно-токсическим шок — крайнее проявление синдрома интоксикации.
□ ИТШ I стадии:
—температура тела 38,5—40,5°;
—умеренная тахикардия;
—АД нормальное или повышенное;
—тахипное, гиперпное;
—диурез удовлетворительный или несколько снижен (25 мл/ч);
—шоковый индекс 0,7—1,0;
—сознание сохранено, возможно возбуждение, беспокойство.
□ ИТШ II стадии:
—температура тела нормальная или субнормальная;
—выраженная тахикардия, пульс слабый;
—АД снижено (60—90 мм рт.ст.);
—выраженное тахипное;
—диурез снижен (25—10 мл/ч);
—шоковый индекс 1,0—1,4;
—заторможенность, вялость.
□ ИТШ III стадии:
—резкая тахикардия, пульс нитевидный или не определяется;
—АД очень низкое или нулевое;
—резкое тахипное;
—диурез снижен (менее 10 мл/ч) или анурия;
—шоковый индекс 1,4—1,5;
—сознание помрачено.
□ ИТШ IV стадии (атональное состояние):
—сознание отсутствует (кома);
—шоковый индекс более 1,5;
—выраженные нарушения дыхания.
ДЕЙСТВИЯ НА ВЫЗОВЕ
■ Введение в/в (в/м при невозможности) глюкокортикоидов из расчёта преднизолона 5—10 мг/кг, при положительной динамике повторное введение через 6 ч, при недостаточной эффективности повторное введение в полной или половинной дозе с интервалом в 30—40 мин.
■ В/в инфузионная терапия для восстановления ОЦК — коллоидные р-ры
(реополиглюкин, альбумин) 15—20 мл/кг, кристаллоидные 130— 140
мл/кг/сут.
■ Кислородотерапия.
■ Госпитализация в инфекционное отделение.
Алгоритм этиотропной терапии ОКИ (острой кишечной инфекции) у детей с учетом типа диареи
I ОСМОТИЧЕСКАЯ ДИАРЕЯ
1. Лечение, альтернативное антибактериальным препаратам:
- Пробиотики (энтерол, линекс, бифидумбактерин форте, аципол, бифиформ и др.);
- Энтеросорбенты (смекта, фосфалюгель, полисорб и др.)
- Иммуномодуляторы (КИП, КИПферон, виферон и др.)
2. Противовирусные препараты (изоприназин, арбидол и др.)
3. Ферменты (лактазар, креон, мезим-форте, микрозим и др.) с первого дня болезни.
II СЕКРЕТОРНАЯ ДИАРЕЯ
1. Химиотерапия:
- Производные нитрофурана (энтерофурил, эрцефурил и др.);
- Налидиксовая кислота (невиграмон);
- Комбинированные препараты (интетрикс);
2. Лечение, альтернативное антибактериальным препаратам: пробиотики, энтеросорбенты, иммуномодуляторы.
3. Ферменты.
III ИНВАЗИВНАЯ ДИАРЕЯ
1. Химиотерапия: производные нитрофуранов (энтерофурил, эрцефурил, фуразолидон и др.), налидиксовая кислота и др.
2. Антибиотики (аминогликозиды, цефалоспорины, рифампицин, фторхинолоны, альфа-нормикс и др.)
3. Альтернативная антибиотикам терапия: пробиотики, энтеросорбенты, иммуномодуляторы.
4. Ферменты с 3-4 дня болезни.
IV СМЕШАННЫЙ ТИП ДИАРЕИ
(инвазивно-осмотический, инвазивно-секреторный)
1. Альтернативная антибиотикам терапия: пробиотики, энтеросорбенты, иммуномодуляторы.
2. Химиотерапия: производные нитрофуранов (энтерофурил, эрцефурил, фуразолидон и др.), налидиксовая кислота и др
3. Антибиотики (аминогликозиды, цефалоспорины, рифампицин и др.)
4. Противовирусные препараты (по показаниям).
5. Ферменты.
Источник

