Острые кишечные инфекции приказы
Документ или орган, утвердивший санитарные требования
Постановление Главного государственного санитарного врача РФ от 08.06.2017 N 84
Постановление Главного государственного санитарного врача РФ от 09.10.2013 N 53
Постановление Главного государственного санитарного врача РФ от 28.07.2011 N 107
Постановление Главного государственного санитарного врача РФ от 27.07.2011 N 106
Постановление Главного государственного санитарного врача РФ от 30.12.2010 N 190
СП 3.1.1.2521-09 «Общие требования к эпидемиологическому надзору за холерой на территории Российской Федерации»
Постановление Главного государственного санитарного врача РФ от 09.06.2009 N 43
Методические указания МУ 3.1.1.2969-11 «Эпидемиологический надзор, лабораторная диагностика и профилактика норовирусной инфекции»
Главный государственный санитарный врач РФ 15.11.2011
Методические указания МУ 3.1.1.2957-11 «Эпидемиологический надзор, лабораторная диагностика и профилактика ротавирусной инфекции»
Главный государственный санитарный врач РФ 29.07.2011
Методические указания МУ 3.1.2837-11 «Эпидемиологический надзор и профилактика вирусного гепатита A»
Главный государственный санитарный врач РФ 28.01.2011
Методические указания МУ 3.1.1.2438-09 «Эпидемиологический надзор и профилактика псевдотуберкулеза и кишечного иерсиниоза»
Роспотребнадзор 22.01.2009
Методические указания МУ 3.1.1.2232-07 «Профилактика холеры. Организационные мероприятия. Оценка противоэпидемической готовности медицинских учреждений к проведению мероприятий на случай возникновения очага холеры»
Роспотребнадзор 06.08.2007
Методические указания МУ 3.1.1.2363-08 «Эпидемиологический надзор и профилактика энтеровирусной (неполио) инфекции»
Главный государственный санитарный врач РФ 25.05.2008
Методические указания МУ 3.1.1.2360-08 «Эпидемиологический надзор за полиомиелитом и острыми вялыми параличами в постсертификационный период»
Главный государственный санитарный врач РФ 06.05.2008
Методические указания МУ 3.1.1.2363-08 «Эпидемиологический надзор и профилактика энтеровирусных (неполио) инфекций»
Роспотребнадзор 25.05.2008
Методические рекомендации N 99/42 «Ротавирусная инфекция у новорожденных»
Методические указания «Клиника, диагностика и лечение острого полиомиелита»
Методические рекомендации по мониторингу окружающей среды за контаминацией холерными вибрионами на территории Российской Федерации
Госкомсанэпиднадзор РФ 23.06.1995 N 01-19/55-17
Методические рекомендации по районированию территории СССР по типам эпидемиологических проявлений холеры»,
«Перечень профилактических и противоэпидемических мероприятий по эпиднадзору за холерой»,
«Порядок информации о выделенных культурах холерных вибрионов»
Приказ Минздрава СССР от 01.10.1990 N 390
Методические указания «Основные принципы организации санитарно-эпидемиологического надзора за острыми кишечными инфекциями»,
Инструкция о проведении противоэпидемических мероприятий в отношении острых кишечных инфекций,
Методические указания по комплексной терапии детей, больных острыми кишечными инфекциями, в условиях поликлиники
Приказ Минздрава СССР от 16.08.1989 N 475
Методические указания по эпидемиологической оценке санитарно-гигиенических условий в целях профилактики кишечных инфекций
Минздрав СССР 06.06.1986 N 28-6/20
Методические указания по определению остаточных количеств антибиотиков в продуктах животноводства
Минздрав СССР 29.06.1984 N 3049-84
Методические указания по иммуноглобулинопрофилактике гепатита A
Минздрав СССР 14.12.1983 N 28-6/31
Инструктивно-методические рекомендации «Брюшной тиф и паратифы A и B»
Методические указания «Лабораторная диагностика сыпного тифа»
Методика эпидемиологического анализа заболеваемости дизентерией
Источник
ПРОФИЛАКТИКА ОСТРЫХ КИШЕЧНЫХ ИНФЕКЦИЙ (ЗАБОЛЕВАНИЙ) СП

 Профилактика острых кишечных инфекций
Профилактика острых кишечных инфекций
Нормативные документы: приказ №475 и постановления об утверждении СП (санпин) :
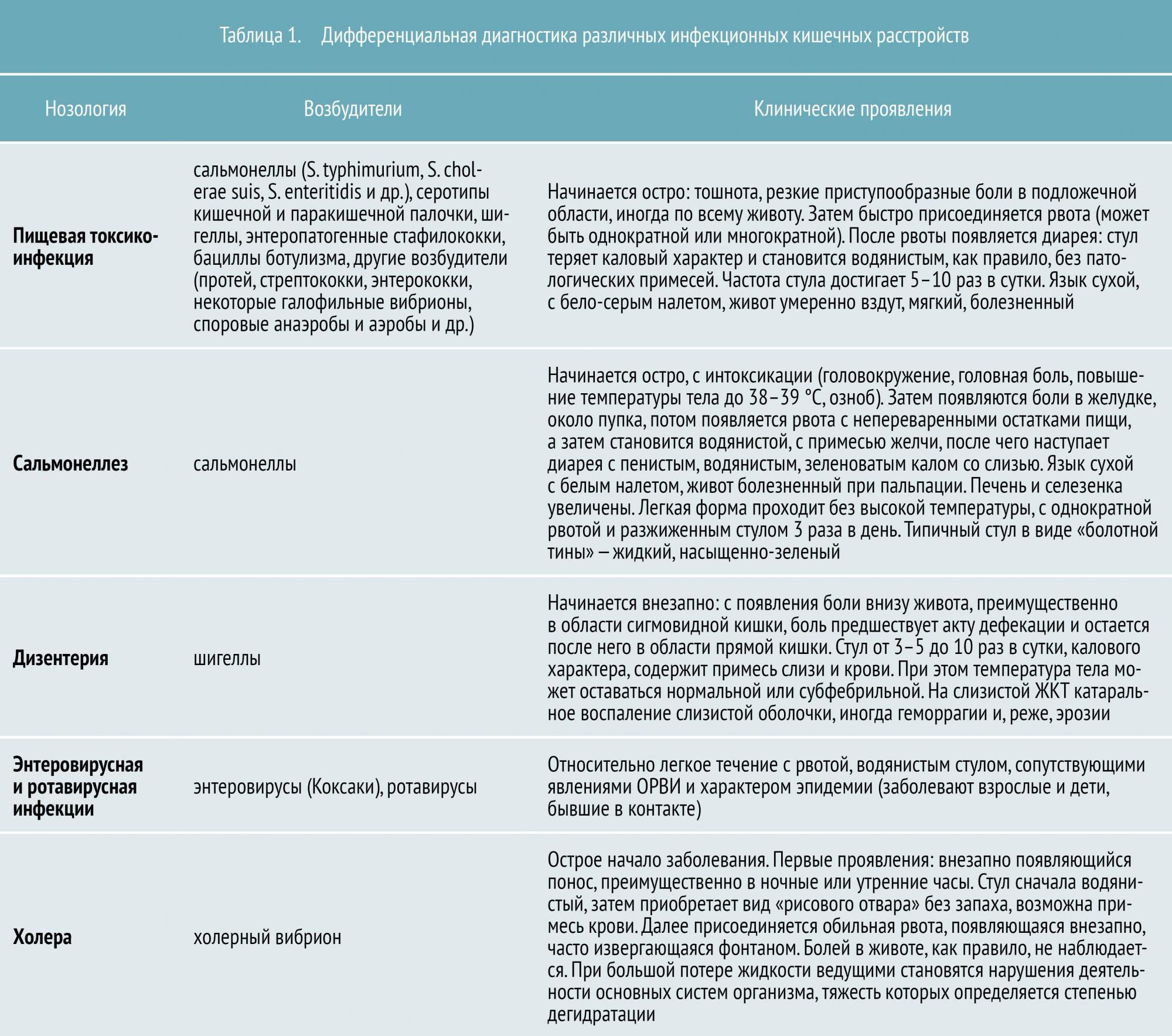
Острые кишечные инфекции – обширная группа заболеваний, вызванных различными патогенными возбудителями: вирусы, бактерии, простейшие, грибки и паразиты. Всего насчитывается более 5 тыс. различных форм. Наиболее распространенные: сальмонеллез, эшерихиоз, дизентерия, ротавирусные инфекции, амебиазы, коли-инфекции, шигеллез, паратиф, хеликобактериоз и другие.
Факторы и благоприятные условия для развития кишечной инфекции:
- сезонность – жаркое время года, период наиболее высокой вероятности инфицирования кишечными возбудителями
- нарушение правил гигиены, немытые руки
- прием некипяченой воды
- употребление в пищу продуктов без соответствующей обработки, низкого качества, неправильно хранившихся или с нарушенным сроком годности
- употребление уличного фастфуда
- прием пищи из грязной или общей посуды, питье из общей тары
- контакт с животными
- недосмотр за маленькими детьми во время прогулок, инфицирование при контакте с землей, песком, животными, грязными игрушками через рот
- прием неправильно хранившихся лекарственных средств, а также препаратов с нарушенной первичной упаковкой или истекшим сроком годности
- купание в загрязненных водоемах
- посещение экзотических стран с жарким климатом и высокой влажностью
Симптомы кишечных заболеваний могут развиться как в первые сутки после инфицирования, так и в продолжение 5-7 дней
- чувство острой боли в области желудка, возможны спазмы
- диарея, возможно изменение цвета фекалий
- тошнота, рвота
- повышенная температура тела
- общая слабость
- иногда озноб, гипотензия, учащенный пульс, головокружение, расстройство сознания
- в редких случаях возможны судороги
Базовые правила профилактики заболеваний, вызываемых кишечной инфекцией
- Соблюдение элементарных правил гигиены: регулярное мытье рук с мылом, влажная уборка помещений с использованием дезинфицирующих средств
- Быть внимательным, особенно в теплое время года, приобретая продукты питания. Проверять качество, сроки годности, правила хранения.
- Производить надлежащую обработку продуктов питания. Овощи и фрукты следует мыть проточной водой. Рыбу и мясо необходимо тщательно проваривать или прожаривать.
- Важно соблюдать правила хранения. Мясные, рыбные, молочные и другие скоропортящиеся продукты хранить при t 2-7°C отдельно от пищи готовой к употреблению. Не следует употреблять в пищу продукты, хранившееся длительное время при комнатной и более высокой температуре. После продолжительных поездок или отдыха на природе, оставшуюся еду лучше утилизировать.
- Не есть из грязной посуды. Для нарезки сырого мяса, овощей и хлеба применять отдельные ножи и доски. На природе использовать одноразовую посуду. Для маленьких детей необходима индивидуальная посуда, перед использованием следует обдавать кипятком.
- Не употреблять в пищу еду с которой контактировали домашние или дикие животные.
- Воздержаться от приобретения фастфуда особенно в поездах, возле вокзалов и на рынках.
- Для питья использовать только кипяченую или бутилированную воду проверенных производителей.
- В туристических походах для дезинфекции воды сомнительного качества, рекомендуется применять таблетки диоксида хлора.
- При купании в водоемах избегать попадания воды в нос и ротовую полость.
Нормативные документы: приказы и постановления:
Памятка для населения о профилактике острых кишечных инфекций
Навигация по записям
Источник
- Приложение. Нозологические формы с кодами МКБ-10, клиника которых может проявляться диарейным синдромом
-
 Приложение. Санитарно-эпидемиологические правила СП 3.1.1.3108-13 «Профилактика острых кишечных инфекций»
Приложение. Санитарно-эпидемиологические правила СП 3.1.1.3108-13 «Профилактика острых кишечных инфекций» - Приложение. Нозологические формы с кодами МКБ-10, клиника которых может проявляться диарейным синдромом
Постановление Главного государственного санитарного врача РФ
от 9 октября 2013 г. N 53
«Об утверждении СП 3.1.1.3108-13 «Профилактика острых кишечных инфекций»
С изменениями и дополнениями от:
5 декабря 2017 г.
В соответствии с Федеральным законом от 30.03.1999 N 52-ФЗ «О санитарно-эпидемиологическом благополучии населения» (Собрание законодательства Российской Федерации, 1999, N 14, ст. 1650; 2002, N 1 (ч. I), ст. 2; 2003, N 2, ст. 167; N 27 (ч. I), ст. 2700; 2004, N 35, ст. 3607; 2005, N 19, ст. 1752; 2006, N 1, ст. 10; N 52 (ч. I), ст. 5498; 2007, N 1 (ч. I), ст. 21; N 1 (ч. I), ст. 29; N 27, ст. 3213; N 46, ст. 5554; N 49, ст. 6070; 2008, N 24, ст. 2801; N 29 (ч. I), ст. 3418; N 30 (ч. II), ст. 3616; N 44, ст. 4984; N 52 (ч. I), ст. 6223; 2009, N 1, ст. 17; 2010, N 40, ст. 4969; 2011, N 1, ст. 6; N 30 (ч. I), ст. 4563; N 30 (ч. I), ст. 4590; N 30 (ч. I), ст. 4591; N 30 (ч. I), ст. 4596; N 50, ст. 7359; 2012, N 24, ст. 3069; N 26, ст. 3446; 2013, N 27, ст. 3477; N 30 (ч. I), ст. 4079) и постановлением Правительства Российской Федерации от 24.07.2000 N 554 «Об утверждении Положения о государственной санитарно-эпидемиологической службе Российской Федерации и Положения о государственном санитарно-эпидемиологическом нормировании» (Собрание законодательства Российской Федерации, 2000, N 31, ст. 3295; 2004, N 8, ст. 663; N 47, ст. 4666; 2005, N 39, ст. 3953) постановляю:
1. Утвердить санитарно-эпидемиологические правила СП 3.1.1.3108-13 «Профилактика острых кишечных инфекций» (приложение).
______________________________
* Зарегистрированы в Министерстве юстиции Российской Федерации 8 мая 2002 г., регистрационный N 3418.
Зарегистрировано в Минюсте РФ 14 марта 2014 г.
Регистрационный N 31602
Разработаны новые санитарно-эпидемиологические правила «Профилактика острых кишечных инфекций»(СП 3.1.1.3108-13).
Они устанавливают требования к комплексу мероприятий, которые помогут предупредить возникновение и распространение случаев заболевания среди населения.
Речь идет, в частности, о федеральном государственном санитарно-эпидемиологическом надзоре. О дезинфекционных мероприятиях. О гигиеническом воспитании и обучении населения по вопросам профилактики инфекций. О противоэпидемических мероприятиях при внутрибольничных очагах.
Урегулированы порядок выписки лиц, перенесших инфекцию, процедура их допуска к работе.
При выписке врач стационара оформляет и передает в поликлинику выписку из истории болезни, включающую диагноз, данные о лечении, результаты обследования, рекомендации по диспансеризации.
Лица, перенесшие острые формы инфекций, допускаются к работе после выписки из стационара или лечения на дому на основании справки о выздоровлении, выданной медорганизацией, и при наличии отрицательного результата лабораторного обследования.
Лица из числа декретированных категорий, перенесшие инфекции неустановленной этиологии, допускаются к работе не ранее 7 дня от начала заболевания.
Следует отметить, что лица с хронической формой заболевания не допускаются к работе, связанной с приготовлением, производством, транспортировкой, хранением, реализацией продуктов питания и обслуживанием водопроводных сооружений.
СП 3.1.1.1117-02 «Профилактика острых кишечных инфекций» признаны утратившими силу.
Постановление Главного государственного санитарного врача РФ от 9 октября 2013 г. N 53 «Об утверждении СП 3.1.1.3108-13 «Профилактика острых кишечных инфекций»
Зарегистрировано в Минюсте РФ 14 марта 2014 г.
Регистрационный N 31602
Настоящее постановление вступает в силу через 10 дней после его официального опубликования
Текст постановления опубликован в Бюллетене нормативных актов федеральных органов исполнительной власти от 28 апреля 2014 г. N 17
В настоящий документ внесены изменения следующими документами:
Постановление Главного государственного санитарного врача РФ от 5 декабря 2017 г. N 149
Изменения вступают в силу с 8 января 2018 г.
Источник
Проблема заболеваемости острыми кишечными инфекциями сохраняет свою актуальность до настоящего времени. Это многочисленная группа заболеваний. В 2009г. в Саратовской области было зарегистрировано более 14 тысяч случаев кишечных инфекций, за 4 месяца 2010г. — 5094 случая. Что же относится к данной группе заболеваний? В первую очередь к кишечным инфекциям относится дизентерия, сальмонеллез, кишечные инфекции, вызываемые разнообразной условно-патогенной флорой и вирусами (ротавирусы, гепатит А, энтеровирусы и др.). Заболеть может любой человек, но особенно подвержены инфекции страдающие заболеваниями желудочно-кишечного тракта. Чаще кишечные инфекции поражают детское население, до 80% от всей зарегистрированной заболеваемости. Причинами острых кишечных инфекций часто служат несоблюдение родителями элементарных правил при кормлении маленьких детей и приготовлении пищи для них, несоблюдении условий хранения продуктов, личной гигиены матери при грудном вскармливании. Бывает, что родители кормят детей несвойственными детскому питанию продуктами.
Возбудители острых кишечных инфекций попадают в организм человека через загрязненные пищевые продукты, если они плохо обработаны, хранились с нарушениями сроков реализации, не прошли термическую обработку. На руки возбудитель может попасть при уходе за больным острой кишечной инфекцией, при несоблюдении правил личной гигиены. Особенно опасен водный путь передачи инфекции, отличающийся массовостью заболевания. Распространению кишечных инфекций способствует жизнедеятельность человека. Это свалки мусора, загрязненные дворы, неочищенные туалеты, выгребные ямы или их отсутствие, сброс сточных вод в водоемы и на окружающую территорию.
Впереди у нас лето, теплое время года, когда вероятность заболеваний острыми кишечными инфекциями наиболее велика. Именно в этот период создаются благоприятные условия для жизнедеятельности возбудителей, активизация путей и факторов передачи инфекций. Возбудители кишечных инфекций обладают высокой устойчивостью во внешней среде. Все они хорошо размножаются во многих пищевых продуктах (молоке и молочных продуктах, мясе, яйцах).
В зависимости от возбудителя симптоматика заболеваний будет отличаться. Однако при острых кишечных инфекциях основными клиническими симптомами будут наличие диареи, повышение температуры, боли в животе, нередко рвота и обезвоживание.
Избежать заражения кишечными инфекциями можно только при соблюдении мер профилактики:
Необходимо выполнять простые гигиенические правила: тщательно мыть руки перед едой, приготовлением пищи и в процессе готовки, после прогулок, посещения туалета.
Овощи и фрукты употреблять только после мытья под проточной водой, а затем кипяченой.
Скоропортящиеся продукты (мясные, молочные, кондитерские) покупать только в том случае, если уверены в их безопасности и хранились они на холоде.
Не пить воду из неизвестных источников. Для питьевых целей использовать кипяченую воду или бутилированную промышленного производства.
При купании в открытых водоемах постарайтесь не заглатывать воду. Купаться необходимо в специально отведенных для этих целей местах.
Свое жилище и окружающую территорию необходимо содержать в чистоте.
Прививать навыки санитарной культуры себе и детям.
Кишечные инфекции легче предотвратить, чем лечить.
Источник
Приложение N 2
к приказу Минздрава СССР
от 16 августа 1989 г. N 475
Инструкция
о проведении противоэпидемических мероприятий в отношении острых кишечных инфекций
1. Порядок выявления больных
1.1. Выявление больных, подозрительных на заболевание ОКИ, проводится врачами (фельдшерами) всех учреждений здравоохранения во время амбулаторных приемов, посещений на дому, медицинских осмотров, диспансеризации и пр. Диагноз устанавливается на основании клинических проявлений заболевания, данных лабораторного исследования, эпидемиологического анамнеза.
На каждого выявленного больного ОКИ (или подозрении) заполняется и направляется в территориальную СЭС экстренное извещение (ф.58у) или сообщается по телефону.
1.2. Выявление больных среди работников пищевых предприятий и лиц к ним приравненных методами лабораторного обследования.
1.2.1. Контингент работников пищевых предприятий и лиц к ним приравненных определен «Инструкцией об обязательных предварительных при поступлении на работу и периодических медицинских обследованиях», утвержденной 21.12.1987 г. N 4538-87.
1.2.2. При поступлении на работу:
Проводится однократное бактериологическое обследование на группу энтеропатогенных бактерий. Обследование на носительство брюшного тифа проводится в соответствии с приказом Минздрава СССР N 139 от 02.03.89 г. «О мероприятиях по снижению заболеваемости брюшным тифом и паратифами в стране». Плановое обследование не проводится.
1.2.3. При подъеме заболеваемости острых кишечных инфекций на отдельной территории, выявлении эпидемиологически значимых нарушений на объектах.
Контингент, подлежащий обследованию, и объем исследований определяется врачом эпидемиологом.
1.2.4. При подъеме заболеваемости на территории, связанный с продукцией конкретного предприятия.
Прекращается эксплуатация данного предприятия или участка. Назначается 2-кратное бактериологическое обследование всех работающих. Возможно применение полного клинического обследования в условиях поликлиники, стационара.
1.3. Выявление больных среди детей детских дошкольных учреждений, школ-интернатов, летних оздоровительных учреждений.
Дети при оформлении в детские дошкольные коллективы принимаются без бактериологического обследования при наличии справки от участкового врача-педиатра о состоянии здоровья и отсутствии контакта с больными ОКИ.
Прием детей, возвращающихся в детские учреждения после любого перенесенного заболевания или длительного (5 дней и более) отсутствия, разрешается только при наличии справки от участкового врача или из стационара с указанием диагноза болезни или причины отсутствия.
При утреннем приеме ребенка необходимо проводить опрос родителей об общем состоянии ребенка, характере стула. При наличии жалоб и клинических симптомов, характерных для кишечных заболеваний, ребенок немедленно изолируется; при наличии стула (рвоты) у него берется материал для лабораторного исследования. Дальнейшее наблюдение и лечение (на дому или в стационаре) проводится участковым врачом-педиатром или инфекционистом.
2. Сбор материала для лабораторных исследований и доставка в лабораторию
Забор материала у больного ОКИ осуществляется до начала этиотропного лечения и возлагается на врача (фельдшера), поставившего первичный диагноз ОКИ.
Забранный материал (рвотные массы, промывные воды желудка, каловые массы) направляется на исследование для определения возбудителей группы энтеропатогенных бактерий.
Необходимость исследования на другие группы возбудителей (вирусы, условно-патогенные бактерии, иерсинии, кампилобактерии и др.) определяется врачом в зависимости от конкретных условий (клиническая картина, эпидситуация, сезонность и т.п.) и указывается в направлении отдельно.
При лечении больного на дому забор материала для исследования осуществляется персоналом лечебно-профилактических учреждений.
Во всех случаях забор материала для исследования у лиц, поступающих на работу в пищевые и приравненные к ним предприятия и учреждения, проводится медицинскими работниками лечебно-профилактических или санитарно-профилактических учреждений.
Забор материала от лиц, общавшихся с больным ОКИ, проводится медицинскими работниками лечебно-профилактических учреждений, детских дошкольных учреждений, школ, школ-интернатов, летних оздоровительных учреждений и других учреждений и предприятий.
У больных, поступающих в стационары для госпитализации, материал для бактериологического посева забирается в приемном отделении.
Забор испражнений производится в пробирки с глицериновой смесью или полужидкой средой Кери-Блера. Рвотные массы, промывные воды желудка и др. собираются в стерильную посуду. Для вирусологического исследования материал забирается в стерильную сухую пробирку.
Материал для бактериологического исследования в лабораторию доставляется в таре, исключающей повреждение пробирок, и сопровождается специальным направлением. Категорически запрещается доставка материала в лабораторию силами самих обследуемых. Срок доставки в лабораторию не позднее 2 часов после забора.
При невозможности своевременной доставки материала он помещается в холодильник и направляется на исследование не позднее 12 часов после забора. Пробы фекалий для исследования на ротавирусы, энтеровирусы, кампилобактерии обязательно хранить в морозильной камере холодильника.
Комплексное лабораторное обследование больных ОКИ с целью определения этиологии заболевания целесообразно при необходимости дополнить существующими современными методами диагностики (РПГА, ИФА, коагглютинация, иммунофлюоресценция и др.). Забор крови и доставка в лабораторию обычны как при любом серологическом исследовании.
3. Госпитализация больных ОКИ
Госпитализация больных ОКИ проводится по клиническим и эпидемиологическим показаниям.
3.1. Клинические показания:
3.1.1. все тяжелые и среднетяжелые формы у детей до года с отягощенным преморбидным фоном;
3.1.2. острые кишечные заболевания у резко ослабленных и отягощенных сопутствующими заболеваниями лиц;
3.1.3. затяжные и хронические формы дизентерии (при обострении).
3.2. Эпидемиологические показания.
3.2.1. Невозможность соблюдения необходимого противоэпидемического режима по месту жительства больного;
3.2.2. Работники пищевых предприятий и лица к ним приравненные подлежат госпитализации во всех случаях, когда требуется уточнение диагноза.
4. Порядок выписки больных из стационара
4.1. Работникам пищевых предприятий и лицам к ним приравненных, детям, посещающим детские дошкольные учреждения, школы-интернаты, летние оздоровительные учреждения проводится однократное бактериологическое обследование через 1-2 дня после окончания лечения в стационаре или на дому.
4.2. Категории больных, не относящихся к п.4.1, выписываются после клинического выздоровления. Необходимость их бактериологического обследования перед выпиской определяется врачом-инфекционистом.
4.3. При выписке выздоровевшего врач стационара обязан оформить и передать в поликлинику выписку из истории болезни, включающую клинический и этиологический диагнозы заболевания, данные о проведенном лечении, результаты всех исследований, рекомендации по диспансеризации.
5. Порядок допуска переболевших на работу, в ДДУ, школы-интернаты, летние оздоровительные учреждения
5.1. Работники пищевых объектов и лица к ним приравненные, дети, посещающие ДДУ, школы-интернаты, летние оздоровительные учреждения, допускаются на работу и к посещению этих учреждений после выписки из стационара или лечения на дому на основании справки о выздоровлении и при наличии отрицательного результата бактериологического анализа. Дополнительного бактериологического обследования не проводится.
5.2. Дети школ-интернатов и летних оздоровительных учреждений в течение месяца после перенесенного заболевания не допускаются к дежурству на пищеблоке.
5.3. В случае положительного результата бактериологического обследования, проведенного перед выпиской, курс лечения повторяется. При положительных результатах контрольного обследования, проведенного после повторного курса лечения, устанавливается диспансерное наблюдение с переводом на другую работу, не связанную с производством, хранением, транспортировкой и реализацией продуктов питания.
В случае, если у таких лиц обнаружение возбудителя дизентерии продолжается более трех месяцев после перенесенного заболевания, то решением ВКК они как больные хронической формой дизентерии переводятся на работу, не связанную с продуктами питания.
5.4. Дети, перенесшие обострение хронической дизентерии, допускаются в детский коллектив при нормализации стула в течение 5 дней, хорошем общем состоянии и нормальной температуре.
6. Организация эпидемиологического обследования
Целью эпидемиологического обследования является выявление условий, способствующих появлению и распространению заболеваний, раннее выявление источников инфекции и контактных лиц, определение границ очага и проведение необходимого комплекса противоэпидемических мероприятий по его ограничению и ликвидации.
Эпидемиологическое обследование проводится:
6.1. в квартирных очагах:
6.1.1. при заболевании (бактерионосительстве) ОКИ работников пищевых предприятий и лиц к ним приравненных;
6.1.2. при заболевании детей, посещающих детские дошкольные учреждения и неорганизованных детей до 2-х лет;
6.1.3. все очаги инфекции как с одновременно, так и повторно возникшими несколькими случаями заболевания;
при росте заболеваемости ОКИ проводится 100% обследование очагов до установления путей и факторов передачи инфекции, с проведением опроса больных в условиях стационара или на дому.
В остальных случаях необходимость обследования квартирных очагов определяется эпидемиологом с учетом эпидемиологической ситуации, материалов ретроспективного анализа;
6.1.4. В квартирных очагах однократному бактериологическому обследованию подлежат работники пищевых предприятий и лица к ним приравненные, дети, посещающие детские дошкольные учреждения, школы-интернаты, летние оздоровительные коллективы, а также неорганизованные дети до 2-х лет. От работы и от посещения организованных коллективов вышеуказанный контингент не отстраняется.
6.2. В детских дошкольных, лечебно-профилактических учреждениях, на пищевых предприятиях и приравненных к ним объектах, по месту работы, учебы.
При появлении первого случая ОКИ необходимость эпидемиологического обследования решается врачом-эпидемиологом. При появлении повторных заболеваний эпидемиологическое обследование проводится комплексно с участием специалистов соответствующего санитарно-гигиенического профиля.
При эпидемиологическом обследовании очагов как домашних, так и в ДДУ, пищевых объектах рекомендуется проводить забор проб пищевых продуктов, воды, смывов на определение энтеропатогенной и санитарно-показательной группы бактерий.
Бактериологическое обследование общавшихся с больными ОКИ проводится при регистрации:
— одномоментных заболеваний в коллективах взрослых и детей
— первого случая острого кишечного заболевания в детских яслях, ясельных группах детских дошкольных учреждений, эпидемиологически значимых объектах.
В остальных случаях объем и кратность бактериологического обследования определяется врачом-эпидемиологом.
Ректороманоскопия используется как дополнительный метод клинического обследования в стационаре и поликлинике. Детям ректороманоскопия проводится только по клинически обоснованным показаниям.
7. Медицинское наблюдение за общавшимися с больными острыми кишечными инфекциями
7.1. Наблюдение за общавшимися в детских дошкольных учреждениях, в больницах, санаториях, школах-интернатах, летних оздоровительных учреждениях на объектах, связанных с производством, хранением и реализацией пищевых продуктов проводится медицинскими работниками указанных учреждений и территориальных лечебно-профилактических учреждений.
7.2. Медицинскому наблюдению в квартирных очагах подлежат лица, относящиеся к контингенту работников пищевых предприятий и лиц к ним приравненных, дети, посещающие дошкольные учреждения, летне-оздоровительные коллективы.
Медицинское наблюдение осуществляется по месту работы, учебы общавшихся.
7.3. Длительность медицинского наблюдения при дизентерии и острых кишечных инфекциях неустановленной этиологии составляет 7 дней; осуществляется ежедневный опрос, осмотр, наблюдение за характером стула, термометрия.
7.4. Длительность и характер наблюдения при ОКИ установленной этиологии определяется соответствующими рекомендациями в зависимости от выделенного возбудителя.
7.5. Данные наблюдения отражаются в амбулаторных картах и историях развития ребенка.
7.6. В очагах кишечных инфекций детям раннего возраста недоношенным, ослабленным с отягощенным состоянием (гипотрофия, рахит, анемия и др.) можно рекомендовать применение биологических препаратов (бифидумбактерин) и продуктов детского питания, обогащенных бифидобактериями (бифидин).
7.7. Для детей более старшего возраста и взрослым, работающим на эпидзначимых объектах, с целью повышения неспецифической резистентности организма, предупреждения дисбактериоза и профилактики заражения ОКИ рекомендуется применение препаратов и пищевых продуктов со специально селекционированной комплексной культурой ацидофильной палочки (ацидофильное молоко, ацилакт, биофруктолакт и др.).
8. Дезинфекционные мероприятия
8.1. Дезинфекционные мероприятия осуществляются в соответствии с «Методическими указаниями по организации и проведению дезинфекционных мероприятий при острых кишечных инфекциях», утвержденных 18.04.89 года N 15-6/12.
8.2. Дезинфекционные мероприятия при острых кишечных инфекциях вирусной этиологии проводить по режимам и с использованием средств, рекомендуемых в приложении N 3 к приказу N 408 от 12.07.1989 года «О мерах по снижению заболеваемости вирусными гепатитами в стране».
9. Диспансеризация
9.1. Работники пищевых предприятий и лица к ним приравненные, переболевшие острыми кишечными инфекциями, подлежат диспансерному наблюдению в течение 1 месяца с 2-кратным бактериологическим обследованием, проведенным в конце наблюдения с интервалом в 2-3 дня.
9.2. Дети, посещающие дошкольные учреждения, школы-интернаты, переболевшие ОКИ подлежат клиническому наблюдению в течение 1 месяца после выздоровления с ежедневным осмотром стула.
Бактериологическое обследование назначается по показаниям (наличие длительного неустойчивого стула в период проведения лечения, выделение возбудителя после законченного курса лечения, снижение массы тела и др.).
Кратность и сроки бактериологического обследования определяются как в п.9.1.
9.3. Лица, переболевшие хронической дизентерией, подлежат диспансерному наблюдению в течение 6-ти месяцев (с момента установления диагноза) с ежемесячным осмотром и бактериологическим обследованием.
9.4. Остальным категориям, переболевшим острыми кишечными инфекциями, диспансерное наблюдение назначается по рекомендации врача стационара или поликлиники.
Материал для бактериологического исследования в период диспансерного наблюдения забирается медицинскими работниками лечебно-профилактических учреждений.
Приведенные выше сроки диспансерного наблюдения за различными категориями переболевших нужно считать ориентировочными. В каждом отдельном случае они должны назначаться специально для каждого наблюдаемого. В частности, неудовлетворительные санитарно-гигиенические бытовые условия, наличие в семье или квартире повторных заболеваний и больного хронической дизентерией, должны служить основанием для удлинения срока наблюдения.
По окончании установленного срока наблюдения, выполнения всех предусмотренных исследований, при условии полного клинического выздоровления наблюдаемого и эпидемиологического благополучия в окружении, наблюдаемый снимается с учета врачом инфекционистом поликлиники или участковым врачом.
В ф.ф. 025-У, 026-У, 112-У оформляется краткий эпикриз и делается отметка о снятии с учета.
Источник