От куда берется гепатит с
По данным Всемирной организации здравоохранения, от хронического вирусного гепатита С страдает 130-150 миллионов людей по всему миру. Значительная часть больных сталкивается с циррозом или раком печени. Ужасает и тот факт, что из-за заболеваний печени, причиной которых стал вирус гепатита, каждый месяц в мире умирает 58 000 человек. Откуда берется гепатит С, каковы способы его передачи и как защититься от этой инфекции? В этой статье вы получите ответы на все эти вопросы.
Под понятием «гепатит» подразумевается воспаление печени. Причиной воспалительного процесса могут быть токсины, вирусы и бактерии, некоторые болезни, приём медикаментов, алкоголизм.
Самые распространенные формы гепатита – А, В и С. Несмотря на то что каждый из них вызывает одинаковые симптомы, они имеют разные способы передачи и могут влиять на печень по-разному. Гепатит А проявляется лишь как острая или вновь возникающая инфекция, которая не переходит в хроническую форму. В большинстве случаев этот вирус «уходит» сам по себе – без лечения. Гепатит С и В могут появляться в виде острых инфекций, но часто вирус остается в организме и переходит в хроническую форму. В этом случае у человека возникают серьёзные проблемы с печенью.
Гепатит С – это инфекционное заболевание, которое в тяжелых формах атакует печень больного на протяжении всей жизни. Как правило, оно передается при контакте с кровью инфицированного человека. Существует 2 формы болезни:
- Острый гепатит С
Острая форма – это краткосрочная болезнь, которая возникает в течение первых 6 месяцев после того, как человек подвергся воздействию вируса. Иногда организм больного самостоятельно избавляется от инфекции. Однако у 75-85% людей острая форма переходит в хроническую.
- Хронический вирусный гепатит С
Это долгосрочная болезнь, которая возникает в случае, если инфекция не покидает организм человека. Именно эта форма гепатита способна преследовать больного всю жизнь. Часто она приводит к серьёзным заболеваниям печени. Раннее обнаружение и лечение хронического гепатита помогает предотвратить повреждение печени и дальнейшие осложнения.
Как передается гепатит С?
Как уже говорилось, вирус распространяется через контакт с кровью инфицированного. Это может произойти при таких условиях:
- Использование одного шприца с инфицированным человеком,
- Случайный укол иглой, которой пользовался носитель инфекции,
- Пирсинг или нанесение татуировок инструментами, которые использовались на инфицированном человеке и не прошли надлежащей стерилизации,
- Инфицирование в салонах маникюра, если инструменты применялись на носителе вируса,
- Контакт с открытыми ранами больного гепатитом С,
- Использование бритвы, зубной щетки или маникюрной кусачки носителя вируса,
- Незащищенный половой акт с инфицированным.
Гепатит С при беременности редко передается новорожденному. На каждую сотню инфицированных беременных приходится 6 случаев передачи вируса ребенку. Риск инфицирования младенца повышается, если помимо гепатита С у матери есть ВИЧ-инфекция. Грудной ребенок может заразиться от молока матери лишь в том случае, если соски потрескались или кровоточат.

Человек не заражается:
- Сидя рядом с инфицированным человеком,
- От совместного приема пищи, общего использования вилок, ложек и других столовых приборов,
- От кашля или чихания,
- Объятий или поцелуев с больным человеком,
- От рукопожатий.
Каковы симптомы гепатита С?
Большинство носителей инфекции не имеют никаких симптомов. Иногда человек с острой формой испытывает симптомы в течение первых трех месяцев после инфицирования. Эти признаки гепатита С могут включать:
- Темно-желтый цвет урины,
- Чувство усталости,
- Повышение температуры,
- Кал серого цвета или глинистый кал,
- Боль в суставах,
- Потеря аппетита,
- Тошнота,
- Боль в животе,
- Рвота,
- Пожелтение кожи и глазных белков.

Если у человека хронический вирусный гепатит С, у него практически наверняка не будет симптомов. Инфекция не будет проявляться до тех пор, пока не обнаружатся осложнения. Последние могут проявляться даже спустя десятилетия после того, как человек был заражен вирусом. Именно поэтому скрининг гепатита С очень важен даже при отсутствии признаков инфекции.
Чем опасен гепатит С?
Если вовремя не диагностировать инфекцию и не пройти курс лечения, больной имеет высокие шансы столкнуться с серьёзными последствиями.
- Цирроз
Это состояние, при котором печень медленно разрушается. В конечном итоге орган теряет способность выполнять свои функции. Рубцовая ткань заменяет здоровые клетки и частично блокирует поток крови через печень. На ранних стадиях заболевания печень продолжает выполнять свои многочисленные функции. Дальнейшее развитие цирроза приводит к печеночной недостаточности.
- Печеночная недостаточность
У вируса гепатит С последствия могут иметь серьёзную угрозу для жизни. Не зря печеночную недостаточность называют терминальной (конечной) стадией болезни печени. Она постепенно развивается на протяжении нескольких месяцев, годов или даже десятилетий. Заболевание характеризуется неспособностью печени заменить поврежденные клетки. В результате орган отказывается выполнять важнейшие для жизнедеятельности организма функции.
- Рак печени
Хронический вирусный гепатит С значительно повышает шансы человека столкнуться с раком печени. Если хроническая форма заболевания приведёт к тяжелому повреждению печени или циррозу, шансы столкнуться с онкологией будут высокими даже после прохождения курса лечения.
Как не заразиться гепатитом С?
Каждый способен предпринять защитные меры против этого опасного вируса:
- Никогда не используйте иглы или шприцы, которые применялись другим человеком.
- Надевайте медицинские перчатки перед тем, как дотронуться к крови или открытой ране человека.
- Если вы решили нанести татуировку, сделать пирсинг или посетить маникюрный салон, убедитесь в стерильности оборудования.
- Не делитесь зубной щеткой, бритвой и маникюрными приборами с другими людьми.
- Пользуйтесь презервативами.
Существует ли вакцина от гепатита С? На сегодня ученые разработали вакцину только для гепатита классов А и В. Исследования и эксперименты для разработки прививок от вируса класса С все ещё ведутся.
Как определить гепатит С?
Диагностика проводится на основании анализа медицинской истории, осмотра пациента и анализов крови.
Анализ медицинской истории
Врач обязательно расспросит о симптомах и о том, не переливали ли человеку кровь и не было ли у него опыта внутривенного приема наркотиков.
Физический осмотр
Во время осмотра врач исследует тело пациента на наличие признаков повреждения печени. На что доктор обращает внимание:
- Пожелтение кожи, сухость, появление сосудистых звездочек.
- На запущенных стадиях — увеличение живота и отеки на ногах.
Анализы при гепатите С
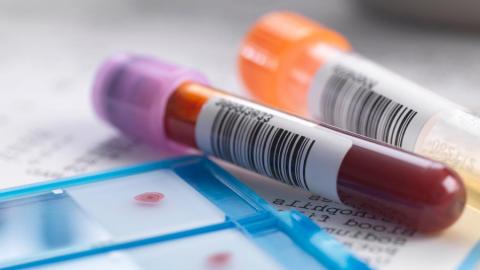
Для диагностики инфекции может потребоваться несколько исследований крови. Среди основных:
- Тест на антитела к вирусу гепатита С (anti-HCV)
Это главный тест, который показывает, выработались ли в организме человека антитела к вирусу. Позитивный результат говорит о том, что пациент был подвержен воздействию инфекции.
- Тест на РНК гепатита С
Если предыдущий анализ показал положительный результат, необходимо провести тест на РНК. Он показывает, находится ли инфекция в крови в настоящее время и какой именно это тип вируса. Данная информация помогает доктору подобрать тактику лечения и проверять, снижается ли концентрация вируса в крови больного.
Часто доктор назначает дополнительные анализы при гепатите С, например, иногда пациент направляется на обследование функции печени.
Для диагностики и лечения гепатита С обращайтесь к нашим гастроэнтерологам. В Персомед работают профессионалы своего дела, цель которых – выздоровление больного до того, как появятся осложнения.
Источники:
- Hepatitis C Fact sheet, The World Health Organization (WHO),
- Hepatitis C, The National Institute of Diabetes and Digestive and Kidney Diseases, Health Information Center,
- Hepatitis C FAQs for the Public, Centers for Disease Control and Prevention,
- Hepatitis C, Canadian Liver Foundation.
Источник
Текст: Гаяна Демурина
Мы уже рассказывали, как заботиться о здоровье печени и с какими проблемами могут столкнуться те, кто считает, что она «всё стерпит». Но что делать, если момент упущен, а цвет лица стал вызывать подозрения? Вместе с вице-президентом Российского общества по изучению печени (РОПИП), гастроэнтерологом, гепатологом Мариной Маевской разбираемся, что вызывает гепатит и как бороться с заболеванием.
Каким бывает гепатит
Название заболевания собирательное и обозначает воспаление печени, в результате которого погибают нормальные печёночные клетки (гепатоциты). А когда погибших гепатоцитов больше, чем новых нормальных клеток, начинается процесс рубцевания ткани (фиброз), который через какое-то время может привести к циррозу или раку печени. Заболевание может протекать как в острой форме, так и в хронической.
Расхожие преставления о гепатите держатся на мифе, будто сталкиваются с проблемой лишь те, кто подвергает себя дополнительному риску, например пренебрегают защищённым сексом или употребляют внутривенные наркотики. По такой логике, если вести «благочестивый» образ жизни, ничего не случится, а гепатит обойдёт стороной. Обоснованы эти суждения лишь отчасти, но на самом деле всё гораздо сложнее: разновидностей гепатита очень много, да и причины его возникновения тоже самые разные.
Гепатит действительно может быть вызван вирусной инфекцией, и тогда нужно говорить о вирусах типов A, B, С (в народе его прозвали «ласковым убийцей»), D, E. Иногда специалисты отдельно выделяют тип G, несмотря на то, что он практически идентичен С и, как считается (этот вид недостаточно изучен), распространяется так же. Однако не только и не столько вирусы могут провоцировать развитие гепатита. Иногда за всем стоит неалкогольная жировая болезнь. Только в США, например, ей подвержены до 40 % взрослого населения; для сравнения — в 2015 году инфекция вирусом гепатита B была зафиксирована у 3,5 % популяции. Неалкогольная жировая болезнь может вылиться в так называемый неалкогольный стеатогепатит (с которым сталкиваются от 3 до 12 % американцев), в этом случае накопившийся в клетках печени избыток жира приводит к воспалению. Это заболевание связано с сахарным диабетом, нарушением липидного обмена или повышенной массой тела, но и другие причины не исключены.
Поскольку печень работает как фильтр, особый урон ей могут нанести токсины. И тут в первую очередь нужно вспомнить об алкоголе — в одном из исследований алкогольная болезнь печени обнаружилась у 6,9 % из 5000 жителей Москвы. Не стоит списывать со счетов лекарственные препараты (в 10 % случаев острого гепатита стоит винить именно их) и БАДы.
Некоторые исследования дополняют ряд воздействием ядовитых химикатов на производстве (хотя сложно судить, действительно ли они могут быть первопричиной токсического гепатита). Кроме того, есть смысл с осторожностью употреблять энергетические напитки: известно о случае острого гепатита у здорового пятидесятилетнего мужчины, ежедневно выпивавшего по четыре-пять банок в течение трёх недель. Маевская также рассказывает, что порой токсический гепатит бывает у людей (чаще всего молодых мужчин), которые вводят препараты на основе тестостерона, чтобы ускорить рост мышц. Тестостерон ощутимо воздействует на печень, и такие пациенты попадают к гепатологу с желтухой и кожным зудом.
Гепатит может быть и аутоиммунным, когда организм воспринимает клетки печени как нечто чужеродное и пытается уничтожить их. Такая проблема чаще встречается у женщин; и хотя полностью вылечить аутоиммунный гепатит нельзя, его успешно контролируют с помощью специальной терапии, сдерживающей воспалительный процесс и даже позволяющей печени в какой-то мере восстановиться.
Как распространяются вирусы гепатита
В путешествиях, например в некоторых местах Азии и Африки, где санитарные нормы соблюдают плохо, можно подхватить вирусы типов A или E. Гепатиты, вызванные этими вирусами, — это типичная «болезнь грязных рук»; заражение происходит фекально-оральным путём — через плохо обработанную пищу, загрязнённую воду или немытые руки. По данным ВОЗ, в 2010 году ежегодно насчитывалось до 1,4 миллиона случаев инфицирования вирусом гепатита A.
Вирус гепатита B распространяется через кровь и при половых контактах. В быту его носители не представляют угрозы для окружения, но важно, чтобы у инфицированного вирусом типа В человека были собственные маникюрные принадлежности, бритва и так далее. По этой же причине опасения насчёт безопасности ногтевых сервисов абсолютно оправданны: необходимо убедиться, что салон тщательно стерилизует инструменты, и не доверять обработке ультрафиолетом — она не уничтожает вирусы гепатита.
Вирусы типов C и D тоже передаются через кровь и связанные с ней предметы. Особая опасность инфекции вирусом типа C состоит в том, что она довольно часто переходит в хроническую форму, не вылечиваясь полностью (её приобретают 75–85 % недавно инфицированных). В 2016 году ВОЗ сообщалось, что хроническая инфекция вирусом гепатита С есть у 130–150 миллионов людей, а хроническая инфекция вирусом типа В ещё более распространена — она есть у 240 миллионов людей в мире.
Как обнаружить воспаление или инфекцию
Вирусы гепатита коварны: чаще всего их наличие ничем себя не проявляет. Согласно последним данным, до 90 % людей с инфекцией вирусом гепатита B даже не подозревают о ней. Сам гепатит тоже может протекать неявно и проявляться лишь слабостью и повышенной утомляемостью, которые легко списать на недостаток сна. Стоит сдать кровь, чтобы проверить наличие вирусов, если у вас был незащищённый секс или пришлось подвергнуться манипуляциям с кровью в сомнительных условиях. Кроме того, скрининг на эти инфекции обычно проводится для беременных женщин и для людей с определёнными факторами риска.
Узнать о воспалении печени можно, если сделать биохимический анализ крови. Гепатологи условно выделяют так называемую печёночную панель, или панель параметров функции печени, — это показатели, изменение которых сигнализирует, что что-то пошло не так. Например, повышенная активность трансаминаз (ферментов печени) АЛТ или АСТ говорит о том, что начался воспалительный процесс. Есть и другие маркеры — ГГТП и щелочная фосфотаза, по которым оценивают повреждение клеток органа. А ещё специалисты ориентируются на уровень билирубина в крови — именно его повышение может привести к желтизне кожи и белков глаз.
Пожелтение глаз и кожи — один из наиболее очевидных симптомов, но при этом желтуха не обязательно свидетельствует о гепатите. Проблема может быть в нарушении оттока желчи или разрушении клеток крови — как бы там ни было, с этим симптомом точно нужно бежать к врачу. Желтуха может возникать в острых случаях — если недавно произошло инфицирование вирусом гепатита или если воспаление печени спровоцировано приёмом лекарств — и на тяжёлых стадиях алкогольного или токсического гепатита.
Как лечат гепатит
Специального лечения, устраняющего вирусы типов А и Е, не существует; обычно проводится поддерживающая терапия, помогающая вылечить воспаление, а с вирусами организм справляется самостоятельно. Гепатит, вызванный вирусом А, очень редко бывает смертелен, и большинство инфицированных выздоравливают, приобретая дальнейший иммунитет против вируса; а вот вирус типа Е становится причиной 3,3 % из общего числа случаев смерти от вирусного гепатита. С вирусами типов B и С всё сложнее: сам по себе организм от них не избавится. Для устранения вируса гепатита С сейчас существуют очень эффективные противовирусные препараты прямого действия, нежелательные эффекты которых легко переносятся (а могут и вообще не возникнуть).
С вирусом типа B ситуация не такая радужная — несмотря на то, что используемые препараты уничтожают инфекцию в сыворотке крови, при отмене терапии возбудители могут вновь активизироваться, вызывая воспаление печени. Правда, в лечении нуждаются лишь 30 % пациентов с вирусом гепатита B, остальные 70 % — люди с неактивным носительством, в их крови мало возбудителя, активного воспаления в печени нет, и лечение им не требуется, —нужно лишь наблюдать за ситуацией.
Лечение невирусных гепатитов даётся несколько легче. В случае с аутоиммунным гепатитом большинство пациентов хорошо реагирует на стандартный протокол терапии, и при правильном лечении ремиссии удаётся достичь в 80 % случаев. При лечении алкогольного гепатита залог успеха в отказе от алкоголя. На принципе устранения причины основано лечение воспаления печени, вызванного токсинами или лекарствами.
Как уберечься от гепатита
Предупредить развитие большинства типов гепатита (кроме, пожалуй, аутоиммунного) можно. Не стоит пренебрегать вакцинацией против вируса типа A, если вы отправляетесь в место, где с вопросами гигиены всё сложно. Кроме того, в местах с сомнительной санитарией следует тщательнее мыть руки, покупать только бутилированную воду и следить за тем, что вы едите.
Для профилактики инфекции вирусом гепатита B существует много качественных вакцин, и в России эта прививка включена в Национальный календарь. Важно также помнить об основах безопасного секса и не делить ни с кем предметы личной гигиены. Обезопасить себя от вируса гепатита С намного сложнее — против него пока не существует вакцины. Риск развития этого вида гепатита существенно увеличивается при употреблении наркотиков, а в остальном правила не меняются: осмотрительность и тщательная дезинфекция предметов общего пользования по-прежнему в приоритете.
Фотографии: Kateryna_Kon — stock.adobe.com (1, 2, 3)
Источник
Вирус гепатита C – это инфекционное заболевание печени, протекающее как в хронической, так и в острой форме. Откуда появляется гепатит C? Основной способ передачи – через кровь человека, зараженного этим заболеванием. При этом следует помнить, что неважно, откуда взялся гепатит C. Лечить его следует незамедлительно, в противном случае он может перейти в тяжелую, хроническую форму.
Нужно помнить – гепатит C очень распространен в Европе и Азии, поэтому заразиться им достаточно легко. Описываемое заболевание способно поражать организм в любом возрасте. Причем рекомендуется выяснять, откуда появился гепатит C у человека. Ведь, к сожалению, прививок от этой болезни не существует. И вероятность заразиться этим вирусом всегда остается, даже в случае успешного излечения.
Способы передачи вируса гепатита C
Вирус гепатита C (сокращенно — ВГC) поражает только печень человека, и распространяется через кровь. Но не стоит недооценивать опасность подобного способа передачи. Достаточно очень небольшого количества крови зараженного для того, чтобы заболевание начало развиваться. ВГС распространяется следующими способами:
- При некачественном медицинском обслуживании. Поэтому необходимо следить за медицинскими приборами при сдаче крови на анализы, переливании крови и любых уколах, в том числе – при вакцинации. Пациент обязан следить за тем, чтобы врачи использовали только стерилизованные медицинские инструменты. А иглы и лезвия были только одноразовыми, и распаковывались в присутствии больного;
- При использовании наркотических веществ, вводимых внутривенно. Именно по этой причине люди с наркотической зависимостью всегда находятся в группе риска заражения вирусом гепатита C;
- ВГС передается также половым путем. Если один из партнеров заражен, имеется шанс на передачу заболевания. Для этого достаточно небольшого повреждения покровов в области контакта. Но следует учитывать, что подобный способ передачи встречается реже прочих;
- В ряде случаев инфицированная роженица может передать заболевание своему ребенку. Поэтому всем будущим матерям рекомендуется сдавать анализы на гепатит C.
В целом, к заражению могут привести любые контакты с кровью зараженного человека. Но при них вероятность заражения обычно крайне мала. Например, практически невозможно заразиться ВГC при совместном использовании столовых приборов. Это же касается различных болезней зубов и десен, даже если больной гепатитом страдает от глубокого кариеса или пародонтита.
И следует помнить, что есть случаи, при которых ВГC никогда не передается. Например, болезнь никогда не передается от матери к младенцу при грудном вскармливании. Также вирус не распространяется через рукопожатия, объятия или поцелуи. Невозможна передача вируса гепатита C через пищевые продукты или питьевую воду.
Исследование проведено при поддержке научно-исследовательского института индийского фармацевтического производителя Zydus Heptiza. Официальный сайт в России Zydus.ru
Симптомы вируса гепатита C
Одной из основных проблем при диагностике ВГC является отсутствие определенной системы при развитии заболевания. В четырех случаях из пяти при первичном заражении не проявляется никаких симптомов. При этом период развития вируса (инкубации) различается, и составляет от 14 дней до полугода.
Хронический гепатит C обычно слабо себя проявляет. Поэтому рекомендуется обращаться к врачу при любых подозрениях на проблемы с печенью: самодиагностика здесь бесполезна. При острых формах ВГC наблюдаются следующие симптомы:
- Повышение температуры;
- Слабая выносливость (человек легко утомляется без видимых причин);
- Плохой аппетит;
- Потеря веса;
- Постоянная тошнота и рвота;
- Боли в области живота;
- Изменение цвета экскрементов и мочи;
- Появление желтухи – пожелтение склер глазных яблок и кожи;
- Периодические или постоянные боли в суставах.
Следует помнить! Печень не имеет нервных окончаний, что затрудняет диагностику. Боли из-за проблем с ее функционированием начинаются в других областях – в частности, в области желудка, кишечника или почек. Причиной болей являются проблемы с пищеварением, а также попадание в другие органы продуктов распада тканей печени.
Проведение диагностики при подозрении на ВГC
К сожалению, на сегодняшний день обнаружить вирус гепатита C можно только при проведении специальной диагностики. Нередко семейный врач не способен обнаружить это заболевание до появления ярко выраженных симптомов. Это касается не только случаев недавнего заражения. Нередко бывает так, что хронический гепатит C диагностируют только при серьезном поражении печени и проявлении вторичной симптоматики заболевания.
Поэтому, при подозрении на гепатит, необходимо провести двухэтапную диагностику. Делается она следующим образом:
- На первом этапе врач проводит тест на наличие в крови антител и антигенов вируса. Тестирование проводится с помощью серологического скрининга;
- Второй этап – это проверка наличия в организме РНК вируса гепатита C. Если этот тест показывает, что инфекция не обнаружена, то лечение не требуется. Но при возникновении подозрения на заболевание стоит провести повторное тестирование.
Если диагностика показала, что в организме имеется инфекция, то проводится обследование печени пациента. Один из основных методов – это биопсия печени, подробное исследование тканей органа для выявления имеющихся патологий. Также применяются и неинвазивные методики: например, проверяется наличие в крови продуктов распада тканей печени, которые появляются при заражении гепатитом C.
Важный момент, касающийся тестирования: если диагностика показала наличие в крови антител ВГC, то это еще не повод для беспокойства. У 30% зараженных болезнь исчезает сама, еще на этапе инфицирования. В этих случаях организм сам побеждает вирус за счет собственного иммунитета. При этом появляются антитела ВГC, которые можно обнаружить при диагностике.
Тем не менее, диагностику следует проводить обязательно. При отсутствии лечения вирус гепатита C всегда прогрессирует, переходя в хроническую форму. А при хроническом ВГC повышается риск цирроза печени. Он проявляется примерно у 15-20% всех, кто страдает от данного вируса.
Лечение вируса гепатита C
На сегодняшний день врачам так и не удалось разработать достаточно эффективную вакцину от ВГС. Разработки в этой области ведутся постоянно, но прививки от гепатита C пока еще не создано. Поэтому очень важна как профилактика заболевания, так и своевременное прямое лечение. Нужно отметить: имеющиеся лекарства от ВГC способны вылечить больного в 95% случаев. Исключения составляют запущенные формы заболевания, с особо серьезными осложнениями.
Согласно данным всемирной организации здравоохранения, на текущий момент от хронической формы ВГC страдает около 71 миллиона человек по всему миру. Поэтому не следует недооценивать опасность гепатита C. Только в 2016 году из-за этого заболевания умерло около 399 тысяч заболевших. Отдельную опасность представляет рак печени, который часто развивается при невылеченном гепатите C.
Необходимо помнить: существует множество различных штаммов ВГC. И их распространенность различается в зависимости от региона. Поэтому необходимо сначала установить тип гепатита C, которым болеет пациент, а затем уже приступать к лечению. При этом правильную диагностику может провести только опытный врач. И пациентам строго не рекомендуется заниматься самодиагностикой.
Препараты для борьбы с ВГC
Существующие препараты, направленные на лечение ВГC, созданы для полного излечения болезни. Они не купируют приступы, и не снижают их частоту. Поэтому больным рекомендуется проходить полный курс лечения.
ВОЗ (Всемирная организация здравоохранения) рекомендует проводить лечение с использованием так называемых пангенотипных препаратов прямого противовирусного действия. Сокращенно – ПППД. Эти лекарства крайне эффективны, и позволяют побороть заболевание в течение 12-24 недель. Более длительный курс лечения обычно назначается больным, страдающим от различных форм цирроза печени.
Упомянутые лекарства не рекомендуется использовать при лечении детей младше 12 лет. Но всем лицам старше 12-летнего возраста, больным хроническими формами ВГC, строго рекомендуется пройти полный курс лечения. Стоит учитывать – американские пангенотипные ПППД стоят весьма дорого, и доступны лишь людям с высоким достатком. Однако у пациентов есть возможность приобрести препараты столь же высокого качества, но более доступные по цене. Такими аналогами являются оригинальные препараты из Индии. Приобретать их лучше через официальные представительства фармакомпаний (например, филиал Zydus Heptiza). Только в этом случае покупатель может быть уверен, что приобретает высококачественный препарат, а не опасную подделку.
Врачи рекомендуют следующие сочетания препаратов для борьбы с наиболее распространенными штаммами вируса гепатита:
- Для генотипов 1, 4, 5, 6 – Софосбувир и Ледипасвир. Стандартный курс – 12 недель;
- Для генотипов 1, 2, 3 и 4 – Софосбувир и Даклатасвир. Для генотипа 2 достаточно 12 недель лечения. В случае заражения генотипом 3 ВГC рекомендуется лечиться в течение 24 недель с применением Рибавирина;
- Курс Софосбувира и Ледипасвира подходит для лечения любого генотипа ВГС.
Стоит помнить, что независимо от степени тяжести заболевания, перечисленные препараты не рекомендуются для детей младше 12 лет. Подобное лечение в этом возрасте может иметь непредсказуемые последствия, которые крайне пагубно скажутся на растущем организме. Но, согласно данным исследований, уже к 2020 году можно ожидать появления новых ПППД, предназначенных именно для детей.
Профилактические меры для борьбы с вирусом гепатита C
До сих пор одним из основных методов борьбы с гепатитом C остается правильная профилактика этого заболевания. Причем она делится на две основных группы: первичная и вторичная профилактика. В обоих случаях основная цель – замедление распространения заболевания. Но если первичная профилактика направлена на работу со здоровым населением, то вторичная профилактика предназначена для тех, кто уже заразился ВГC.
Для уменьшения риска заболевания следует соблюдать следующие правила:
- Аккуратно обращаться с острыми предметами, особенно находящимися в общественном пользовании. Особенно это касается медицинских учреждений;
- Соблюдать основные правила личной гигиены;
- Избегать наркотиков либо своевременно лечить наркотическую зависимость. Это касается, в первую очередь, потребителей наркотиков, употребляемых внутривенно;
- · При переливании крови проводить ее тестирование на наличие вирусов, в частности, на наличие ВГC.
- · Избегать любых контактов с кровью в случае половой близости. Строго рекомендуется использовать презервативы.
Эти же рекомендации касаются и лиц, уже зараженных вирусом гепатита C. Но для них имеется ряд дополнительных мер, позволяющих своевременно побороть заболевание и предотвратить его распространение. Вот они:
- Своевременно обратиться к врачу и пройти полную диагностику. По имеющимся данным, примерно каждый пятый больной, страдающий от ВГC, знает о том, что он инфицирован. Остальные не подозревают о том, что заражены этим опасным заболеванием;
- Провести комплексное лечение вируса гепатита C. При этом рекомендуется проводить диагностику на предмет наличия других форм гепатита в организме. Ведь различные возбудители этого заболевания очень опасны для печени, при совместном воздействии. В частности, это касается одновременной инфекции ВГC и ВГB;
- Постоянно консультироваться у специалиста до полного излечения заболевания.
Заключение
Как уже упоминалось, неважно, откуда взялся гепатит C в организме. Его необходимо лечить, причем своевременно. В противном случае возрастает риск развития рака печени. Причем к врачу надо обращаться при первых же подозрениях на ВГC. Выяснить, откуда появился гепатит C у больного, можно будет после лечения. Первоочередная задача врача и пациента – победить болезнь.
Наконец, всегда надо помнить про правильную профилактику. Следует знать, откуда появляется гепатит C, кто входит в группы риска при заражении, и как снизить риски до минимума. И, конечно же, не следует забывать про постоянные профилактические обследования. Ведь даже в случае появления болезни своевременное обнаружение ВГC позволит победить его до того, как организму будет нанесен какой-либо вред.
Оцените статью:
| Всего голосов: 1 Средняя оценка: 5
Источник

