Отсутствие аппетита после кишечной инфекции
На вопрос: «Нет аппетита, причины у взрослого?» существует много ответов.
Недостаток питательных веществ обязательно скажется не только на самочувствии, но и на здоровье. Поэтому решать проблему их отсутствия нужно как можно скорее. Как повысить аппетит и почему он пропал?
Отличие голода от аппетита
Прежде, чем диагностировать потерю аппетита, следует разобраться в этом понятии. Аппетит часто путают с голодом – рефлексом, проявляющимся при отсутствии пищи.
Механизм развития голода запускается вследствие снижения уровня глюкозы, из-за чего в центры мозга подается сигнал. В момент возникновения голодного спазма у человека происходит активное слюноотделение, улучшается обоняние и появляется тянущее ощущение «под ложечкой».
Все эти симптомы помогают человеку почувствовать голод и отправиться на поиски пищи. При этом у него нет желания употреблять определенную еду, он готов съесть любое блюдо.
Проявление чувства голода, при котором человек желает определенных продуктов, называется аппетитом. На это ощущение влияет множество факторов: время дня, страна проживания, вкусовые предпочтения, эмоциональное состояние.
Нарушение привычных вкусовых потребностей, когда человек вообще не хочет пищи, называется снижением аппетита. Это состояние приводит к анорексии и другим проблемам.
Сопутствующие симптомы
О том, что организму нужно принять пищу, подает сигнал головной мозг. В нем находятся нейроны, которые доносят сигнал до органов пищеварения.
В организме особи, испытывающей чувство голода, увеличен уровень инсулина и идет активная выработка желудочного сока. Отсутствие голодных позывов свидетельствует о работе мозга над другими потребностями. Снижение аппетита – защита при определенных заболеваниях пищеварительной системы.
Существуют симптомы, которые часто сопровождают человека при отсутствии аппетита. Тошнота, слабость – наиболее известные из них. Благодаря этим признакам медикам легче установить причину пропажи аппетита.
Причины снижения аппетита
Все причины, из-за которых пропадает аппетит, допустимо разбить на две категории: патологические и непатологические.
Патологические причины
Чаще всего плохой аппетит у взрослых говорит о болезни.
Чтобы забыть о проблемах с аппетитом, понадобится профессиональная помощь.
К патологическим причинам уменьшения аппетита относятся:
- Дисбактериоз кишечника. В процессах пищеварения принимают участия полезные и патогенные микроорганизмы. Если нарушается их баланс, организм не получает нужные микроэлементы из пищи.
- Эндокринные проблемы. Недостаток гормонов приводит к тошноте и рвоте. В результате человек становится слабым и теряет аппетит.
- Хронические болезни ЖКТ. Подобная симптоматика указывают на язву желудка, гастрит, гастродуоденит. При первых признаках обострения заболеваний следует пройти профилактическое лечение.
- Психические проблемы, неврозы. Высокая нагрузка, стрессы, отсутствие отдыха и моральной поддержки приводят к апатии, депрессии. Эти проблемы часто дополняются слабостью, тошнотой, усталостью и отсутствием аппетита.
- Интоксикация организма. Вредные бактерии могут спровоцировать интоксикацию, в результате чего человек будет ощущать слабость и отвращение к еде.
- Сердечно-сосудистые заболевания. Изношенность сосудов провоцирует общую слабость организма, а повышенное давление вызывает тошноту.
- Зависимость от лекарств. Необходимость постоянного приема медикаментов заставляет желудочно-кишечный тракт усиленно работать. Из-за этого может появиться гастрит, язва, возникнуть патологии поджелудочной железы.
- Онкология. В период проведения химиотерапии происходит сбой во многих процессах, особенно в работе органов пищеварения.
- Вирусы и инфекции в организме. При болезни часто происходит значительное снижение аппетита, так как силы направлены на борьбу с вирусами. Чтобы большое количество токсинов не привело к возникновению слабости и тошноты, следует поддерживать водный баланс, а именно пить много жидкости.
_____________________________________________________________________________________
Проект НетГастриту создавался с целью предоставления людям точной и актуальной информации медицинской тематики. Статьи пишутся профессионалами и, к сожалению, затраты на развитие тормозят развитие проекта. Если Вы хотите нас поддержать воспользуйтесь формой ниже.
Сделаем мир лучше вместе. Спасибо за внимание.
_____________________________________________________________________________________
Непатологические причины
Естественные причины вызывают ситуацию, при которой человек отказывается от еды.
Они не зависят от какой-либо болезни, так как возникают из-за внешних патогенных факторов.
Отличительные особенности непатологических причин:
- длительность признаков не превышает 4-5 дней, затем повышение аппетита происходит самостоятельно;
- не нужна медицинская помощь, прием лекарств;
- отсутствует негативное влияние на здоровье;
- симптомы повторяются не чаще одного раза в месяц;
- потеря аппетита не приводит к резкой потере веса.
В список непатологических причин входят следующие состояния:
- Менструация. В этот период женский организм особо подвержен влиянию гормонов. Резкое повышение уровня эстрогена и прогестерона провоцирует слабость, потерю аппетита. При завершении цикла к этим симптомам часто добавляются спазмы в животе и головные боли.
- Переедание. Отсутствие полноценного питание днем приводит к повышению аппетита в ночное время суток. Органы ЖКТ весь день не подвергались нагрузке, поэтому под вечер, при подготовке организма ко сну, употребленная пища может вызвать плохой сон, тошноту и рвоту. Все это приведет к снижению аппетита.
- Длительное голодание. Если человек самовольно отказывается от еды, это может вызвать тошноту и слабость. Так как в желудок долгое время не попадает пища, вырабатываемый секрет негативно влияет на слизистую оболочку, раздражая ее. При отсутствии пищи снижается работоспособность и появляется слабость, упадок сил.
Источник
komarovskiy.net, 28 августа 2019
Продукты питания и вода, потребляемые человеком, весьма далеки от стерильности. Миллиарды самых разнообразных бактерий ежедневно и ежечасно попадают к нам в организм, и совершенно ничего страшного от этого не происходит — уж слишком много способов нейтрализации микробов выдумала природа.
Обладающая бактерицидными свойствами слюна, ядовитый желудочный сок, множество своих, «хороших», бактерий в кишечнике — все это не дает чужакам возможности прижиться и сделать свое черное дело.
Тем не менее человека, ни разу не болевшего кишечной инфекцией, просто не существует. Не существует хотя бы потому, что имеется множество способов нейтрализации всех многочисленных защитных сил — глотать, не пережевывая, чтобы слюна не успела до микробов добраться, переедать, нейтрализовывать щелочными напитками кислый желудочный сок, убивать собственных микробов антибиотиками и т. д.
Но наиглавнейшей причиной кишечной инфекций было, есть и будет несоблюдение элементарных гигиенических норм — неправильное хранение пищевых продуктов, немытые руки, снующие между обеденным столом и туалетом мухи. В конце концов, какими бы замечательными защитными силами человеческий организм ни обладал, всегда найдется количество микробов, нейтрализовать которое просто невозможно.
Причины
Возбудителями кишечных инфекций могут быть бактерии (дизентерийная палочка, сальмонелла, стафилококк, палочка брюшного тифа, вибрион холеры) и некоторые вирусы. Размножаясь в кишечнике, и те и другие приводят, во-первых, к нарушениям процесса пищеварения и, во-вторых, к воспалению клеток слизистой оболочки кишечника.
Симптомы
Типичным и наиболее характерным следствием двух указанных процессов является основной симптом любой кишечной инфекции — понос. Другие признаки болезни — тошнота, рвота, боли в животе, повышение температуры тела, отсутствие аппетита, общая слабость — встречаются часто, но обязательными спутниками кишечной инфекции не являются.
Кстати, следует отметить, что на бытовом и на медицинском уровне понятия кишечной инфекции весьма разнятся. Для обычного человека раз есть понос, значит, и кишечная инфекция есть, а для врача главное не симптомы, а путь заражения.
Пути заражения
С медицинских позиций, любая болезнь, передающаяся через рот (с пищей, водой, немытыми руками — т. н. фекально-оральный путь инфицирования), является типичной кишечной инфекцией. Наиболее показательный пример — вирусный гепатит А (болезнь Боткина). Заражение вирусом всегда происходит при его попадании в желудочно-кишечный тракт, но поражается печень, а никакого поноса в большинстве случаев нет.
Профилактика
Пути профилактики кишечных инфекций достаточно очевидны и сводятся к соблюдению элементарных гигиенических норм: мытью рук, особенно тщательно после посещения туалета, термической обработки пищи и воды, соблюдению правил хранения пищевых продуктов, изоляции больных и, уж по крайней мере, обязательному выделению им отдельной посуды.
Опасность
Всегда следует помнить, что наиболее страшным и опасным последствием любого поноса является потеря организмом жидкости и солей. Без пищи человеческий организм более или менее благополучно может просуществовать пару недель, но без адекватного обеспечения водой и солями калия, натрия и кальция счет может пойти на часы. Запасы воды и солей особенно невелики в организме ребенка, и именно для детей кишечные инфекции представляют собой реальную угрозу здоровью и жизни.
Таким образом, истинная тяжесть кишечной инфекции зачастую определяется не частотой стула, не запахом и цветом испражнений, а именно степенью обезвоживания. Определить тяжесть кишечной инфекции может только врач, но вероятность того, что по поводу каждого поноса люди будут обращаться за медицинской помощью, очень невелика.
Что делать
Поэтому подчеркнем, что вне зависимости от того, как называется конкретная кишечная инфекция, существуют совершенно определенные правила поведения больного и его родственников.
1. Всегда следует задуматься над тем, что это вы такое съели. Полбеды, если это ваш личный кулинарный шедевр, но если это пирожное из ближайшего магазина, то следует проявить сознательность и подумать о тех, кто может пойти по вашим следам. Узнать телефон районной санстанции совсем не трудно.
2. Кишечная инфекция у любого члена семьи — сигнал тревоги для всех остальных. Больному — отдельная посуда, всем остальным — организовать идеальную чистоту, тщательно мыть руки, убрать от греха подальше подозрительные продукты, всю посуду перекипятить, не жалеть дезинфицирующих средств.
3. И понос, и рвота являются способами защиты организма. В упрощенном варианте это выглядит так: в желудочно-кишечный тракт попало что-то не то, и организм всеми возможными способами пытается эту гадость удалить.
Поэтому в первые часы кишечной инфекции мы вовсе не заинтересованы в том, чтобы понос и рвота прекратились. Наоборот, в обоих направлениях организму следует помогать — пить и рвать (а если не хочется — сознательно вызывать рвоту, промывая тем самым желудок), очистить толстый кишечник с помощью клизмы.
Для клизмы используется обычная кипяченая вода, ни в коем случае не теплая (оптимальная температура — около 20 °С), обязательно следить за тем, чтобы вышла вся введенная жидкость.
4. Главный принцип помощи — восполнение потерь жидкости и солей. Для этой цели идеально подходят лекарственные средства, представляющие собой заранее приготовленную смесь различных солей, которую перед употреблением разводят кипяченой водой (оралит, регидрон, глюкосолан). При отсутствии указанных препаратов вполне подойдет компот из сухофруктов, можно чай, лучше зеленый, чем черный. В конце концов, лучше пить то, что есть под рукой (минеральная вода, отвары трав, шиповника и т. д.), чем не пить ничего.
5. Температура напитков должна, ориентировочно, быть равна температуре тела — при этом всасывание жидкости из желудка в кровь будет максимально быстрым.
6. При упорно повторяющейся рвоте помните, что надо пить чаще, но малыми порциями, чтобы не растягивался желудок, а использование противорвотных препаратов (типичный представитель — церукал) — всегда согласовывать с врачом.
7. По большому счету, существует лишь два абсолютно безопасных способа самостоятельного лечения кишечных инфекций — голод и обильное питье. Любые лекарственные препараты могут привести к самым неожиданным последствиям, ну разве что смекта и активированный уголь целесообразны и показаны практически всегда.
8. Обращение к врачу обязательно при поносе у детей первого года жизни и, вне зависимости от возраста, при отсутствии тенденции к улучшению в течение суток.
9. Немедленно обращайтесь за медицинской помощью если:
- из-за упорной рвоты не можете пить;
- более 6 часов нет мочи;
- сухой язык, запавшие глаза, кожа приобрела сероватый оттенок;
- в кале имеется примесь крови;
- понос прекратился, но при этом усилилась рвота и (или) резко поднялась температура тела.
10. При улучшении состояния не торопитесь есть все подряд. Чай с творожком, рисовая и овсяная кашки — это максимум. Потерпите сутки-двое, здоровее будете.
Следует отметить: современная терапия кишечных инфекций вовсе не предусматривает глотание всеми любимых фталазола и левомицетина — хотя бы потому, что причиной каждого третьего поноса являются вирусы, на которых упомянутые антибактериальные препараты не действуют вообще. Но даже если это бактерия, например сальмонелла, то лечиться можно по-разному.
Можно — глотать антибиотики, пытаясь уничтожить сальмонеллу, и попутно уничтожать всех своих кишечных палочек, кисломолочных бактерий и многих других очень полезных и очень нужных микробов. А можно поступить по-другому — «запустить» в кишечник полезных микробов, которые сами «выгонят» вредную сальмонеллу.
Таких лекарств, так называемых эубиотиков, промышленность всего мира выпускает множество. Неудивительно, что при кишечных инфекциях эубиотики все чаще и чаще приходят на смену антибиотикам. А на смену активированному углю приходят новейшие энтеросорбенты, в сотни раз более эффективные.
Главный вывод из предыдущего абзаца состоит в том, что современный врач владеет множеством высокоэффективных способов лечения кишечных инфекций. И совершенно неразумно рисковать здоровьем, часами не покидая туалета, или, руководствуясь советами соседей, пить кисель вприкуску с фталазолом.
Автор: Комаровский Е.О.
Источник
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Снижение аппетита — причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Снижение аппетита происходит под влиянием различных факторов. Естественными причинами могут быть насыщение, усталость, увлеченность какой-либо деятельностью. Однако в ряде случаев плохой аппетит может быть симптомом заболевания, и на это следует обратить внимание.
Разновидности
В зависимости от степени нарушения аппетита различают гипорексию – снижение аппетита и анорексию – практически полное отсутствие аппетита.
Иногда может наблюдаться идиосинкразия (болезненная реакция) на какой-либо продукт или блюдо. В некоторых случаях речь может идти не о потере аппетита, а о быстрой насыщаемости, например, после операций на кишечнике или желудке.
Возможные причины и заболевания, при которых бывает снижение аппетита
Формирование чувства голода и насыщения происходит в мозге, куда поступают сигналы от нервных окончаний (например, от рецепторов при растяжении желудка) и вещества (гормоны, глюкоза, токсины), разносимые кровью.
Интоксикация организма часто приводит к снижению аппетита.
Причиной интоксикации могут быть инфекционные заболевания, которые сопровождаются выбросом в кровь продуктов жизнедеятельности микроорганизмов. Эти токсины через цепочку биохимических реакций вызывают угнетение пищевого центра, что приводит к снижению аппетита. Такой же механизм запускают продукты распада опухолей. Погибая под влиянием лекарственных средств, клетки опухоли высвобождают в кровь вещества, которые способствуют снижению рН крови (закислению), что, кроме воздействия на пищевой центр, может привести к нарушению работы почек, лихорадке, тошноте, рвоте.
Снижение и отсутствие аппетита характерны для эндокринных расстройств (гипофизарная и надпочечниковая недостаточность, гипотиреоз, сахарный диабет).
Причинами гипофизарной недостаточности чаще всего бывают опухоли, кровоизлияния или инфекционные процессы.
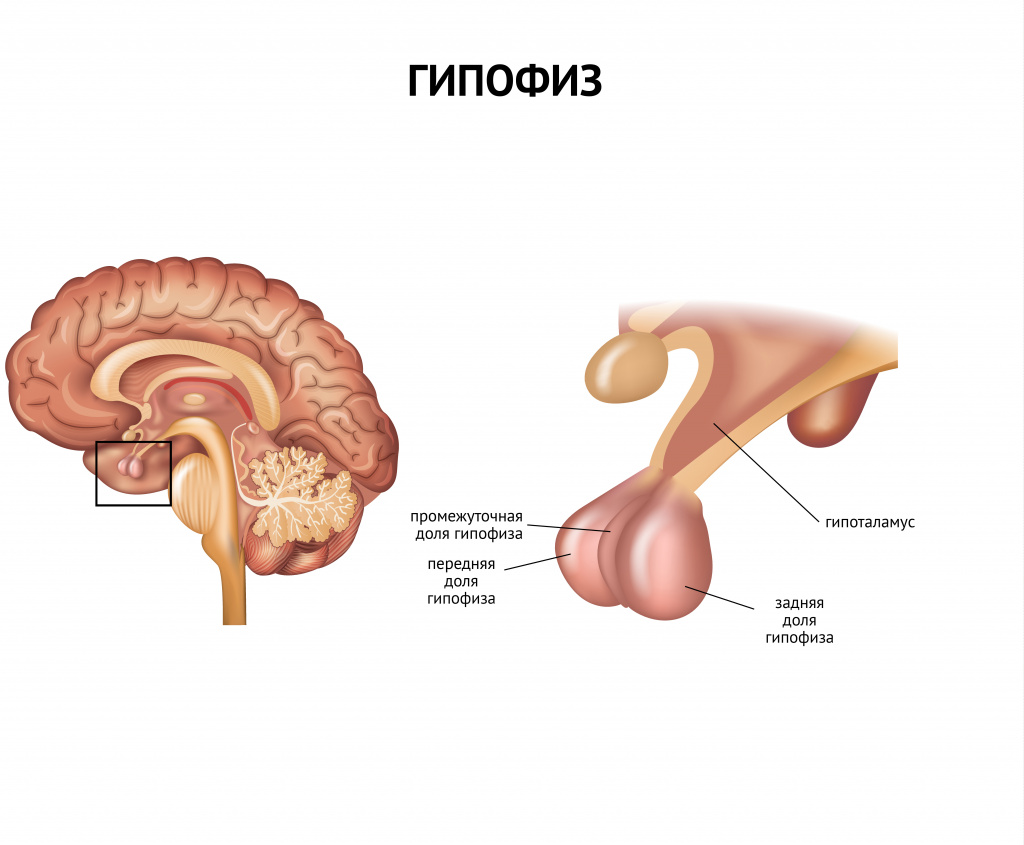
Гипоталамо-гипофизарная недостаточность в большинстве случаев возникает у молодых женщин в возрасте до 40 лет.
Недостаток тиреотропного гормона, приводящий к развитию гипотиреоза, также сопровождается потерей аппетита, апатией, снижением артериального давления, запорами. Истощение вследствие недостатка гипофизарных гормонов влечет за собой нарушения в области мышления и интеллекта.
У подавляющего большинства пациентов с сахарным диабетом постепенно развиваются сопутствующие заболевания желудочно-кишечного тракта, которые объединяются «гастроэнтерологической» формой автономной диабетической нейропатии. При этом расстройство функций органов пищеварения обусловлено в большей степени нарушением усвоения глюкозы и изменением структуры стенок кровеносных сосудов. Среди симптомов преобладают повышенное слюноотделение, нарушение моторики пищевода, желудка (гастропарез), снижение кислотности желудка, изжога и нарушение глотания. Поражение кишечника проявляется ослаблением перистальтики, вплоть до пареза, и диареей. Снижение аппетита при этом заболевании связано с нарушением выработки в желудке гормона грелина, который называют гормоном голода. Заподозрить гастропарез можно при выраженной и постоянной тошноте, боли, распирании в эпигастральной области после еды, чувстве раннего насыщения.
Заболеваниям желудочно-кишечного тракта сопутствует снижение аппетита из-за болей и диспепсического синдрома.
Гастродуоденит, язвенная болезнь желудка и двенадцатиперстной кишки могут сопровождаться либо избыточной, либо недостаточной секрецией соляной кислоты, инфицированием бактериями Helicobacter pillory.
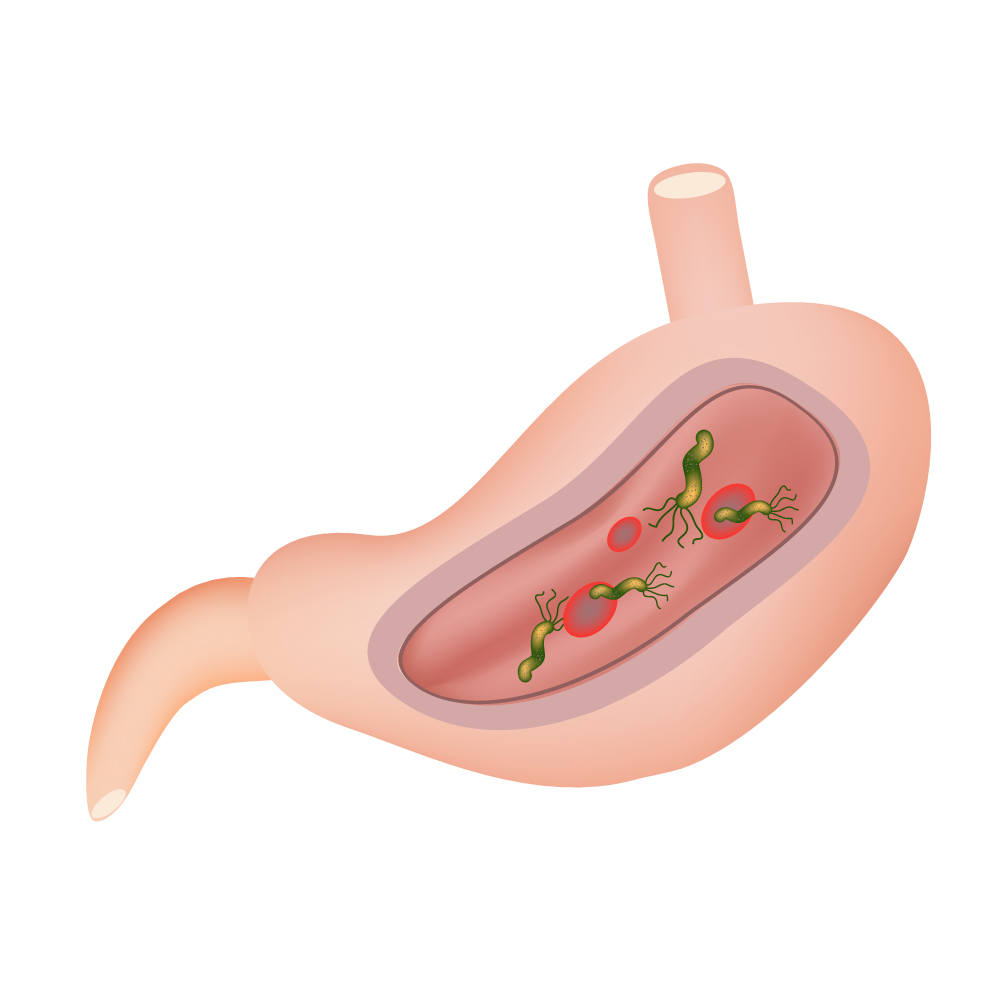
Эти факторы обуславливают развитие воспаления и образование эрозий на слизистой оболочке желудка. Попадание пищи в желудок вызывает изжогу и боль.
Нарушение переваривания пищи из-за воспалительных и инфекционных процессов в кишечнике (колитов) также сопровождается диспепсическими явлениями (понос, урчание в животе, спастическая боль), которые ведут к потере аппетита.
Болевой синдром, характерный для панкреатита (воспаления поджелудочной железы), всегда приводит к снижению аппетита. Диспепсический синдром, проявляющийся при обострении заболевания, сопровождается тошнотой, снижением или отсутствием аппетита, иногда рвотой, отрыжкой, реже – изжогой, вздутием живота, урчанием в животе. Частые обострения ведут к похуданию и астении.
Снижение аппетита характерно для пациентов с заболеваниями печени и почек, что объясняется появлением у таких больных тошноты и рвоты в связи с интоксикацией организма.
Свой вклад в развитие гипо- и анорексии вносят психогенные и неврологические причины.
Стресс, депрессия, тревога подавляют реакции возникновения аппетита, что затрудняет диагностику и лечение.
В исследованиях отмечено, что больные с нервными и психическими (шизоидными) расстройствами часто равнодушны не к еде, а к чувству голода. Они его просто не замечают, находясь под воздействием других эмоциональных раздражителей. В пожилом возрасте у пациентов с деменцией отсутствие аппетита служит одним из показателей прогрессирования заболевания.
Характерно снижение аппетита у лиц, приверженных к наркотикам, курению и алкоголю, что вызвано интоксикацией и изменением метаболизма на всех уровнях. Нарушение метаболизма и снижение аппетита отмечаются также у лиц, придерживающихся жесткой белковой диеты.
Прием некоторых лекарственных препаратов, которые условно можно разделить на адреналиновые и серотониновые, также может сопровождаться снижением аппетита.
Следует уделить особое внимание потере аппетита у детей, поскольку недостаточное питание может вызвать нарушение физического развития и серьезные заболевания.
У новорожденных снижение аппетита происходит на фоне затруднения акта сосания при рините, заболеваниях слизистой оболочки рта и других состояниях. Кроме того, у детей грудного возраста снижение аппетита наблюдается при перекорме, особенно в случае высокобелкового питания, а также как акт протеста при принудительном кормлении.
У детей школьного возраста иногда наблюдается неврогенная анорексия в связи с патологическим недовольством своей внешностью и массой тела.
К каким врачам обращаться?
Как правило, пациенты с жалобами на потерю аппетита обращаются к
терапевту
, который после предварительной диагностики и получения результатов клинического и биохимического анализов крови направляет пациента к
гастроэнтерологу
,
эндокринологу
, психотерапевту или онкологу. Иногда при выявлении инфекционной природы заболевания пациента направляют к инфекционисту.
Диагностика и обследования
При жалобах на снижение аппетита терапевт оценивает внешний вид пациента (желтуха, состояние щитовидной железы, потливость, вид кожных покровов), в ходе опроса выясняет сопутствующие симптомы (боль, тошнота, рвота). Для получения общей информации врач назначает общий клинический
{{ANALYSIS_LIST|1515}}
и биохимический анализы крови с определением общего билирубина,
{{ANALYSIS_LIST|14}}
АЛТ,
{{ANALYSIS_LIST|8}}
АСТ,
{{ANALYSIS_LIST|9}}
общего холестерина
{{ANALYSIS_LIST|31}}
и его производных (ЛПНП
{{ANALYSIS_LIST|33}}
и ЛПВП).
{{ANALYSIS_LIST|32}}
При подозрении на гепатит выполняют анализ на маркеры гепатитов А,
{{ANALYSIS_LIST|328СВ}}
В,
{{ANALYSIS_LIST|320СВ}}
С,
{{ANALYSIS_LIST|321СВ}}
D.
{{ANALYSIS_LIST|325СВ}}
Для диагностики воспалительных изменений и опухолевых процессов в области желудочно-кишечного тракта назначают УЗИ печени,
{{DIAGNISTIC_LIST|706}}
желчного пузыря,
{{DIAGNISTIC_LIST|707}}
поджелудочной железы.
{{DIAGNISTIC_LIST|708}}
Одним из наиболее информативных методов оценки состояния желудочно-кишечного тракта при дискомфорте и боли после принятия пищи служат фиброгастродуоденоскопия
{{DIAGNISTIC_LIST|N53}}и колоноскопия.{{DIAGNISTIC_LIST|N54}}
Как правило, эти обследования проводят при дискомфорте и боли сразу после приема пищи, а также при боли в верхних отделах живота, отрыжке, изжоге, горечи во рту, рвоте, метеоризме и диарее. В таких случаях вероятны заболевания желудка и 12-перстной кишки, гастроэзофагеальная рефлюксная болезнь, функциональная диспепсия.
При подозрении на опухоль гипофиза или гипоталамуса необходимо выполнение МСКТ и МРТ.
{{DIAGNISTIC_LIST|KT31}}{{DIAGNISTIC_LIST|MRT01}}
Для исследования функции щитовидной железы определяют уровень гормонов Т3,
{{ANALYSIS_LIST|52}}
Т4,
{{ANALYSIS_LIST|54}}
ТТГ,
{{ANALYSIS_LIST|56}}
а также проводят УЗИ щитовидной железы.
{{ANALYSIS_LIST|ОБС75}}
Лечение
Снижение аппетита служит лишь симптомом заболеваний, которые требуют диагностики и лечения.
Следует помнить, что возбуждению аппетита способствует интерес к еде. Красиво сервированный стол и отсутствие других раздражителей (телевизор, чтение во время еды) в определенной степени помогают решить проблему с аппетитом.
Что делать при появлении симптомов?
Очень важно перед посещением врача оценить свой режим питания, наличие перекусов между основными приемами пищи, а также состав продуктов.
Если после приема пищи возникают боль и изжога, характерная для гастрита, необходимы нормализация режима питания и прекращение еды всухомятку. В любом случае из рациона следует убрать жирные, копченые и острые продукты.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Источник

