Паразиты вызывающие кишечные инфекции
Кишечные паразиты – это гельминты, которые паразитируют внутри кишечника человека. Это может быть как один паразит, так и сразу несколько. Чем больше гельминт находится в организме, тем значительнее ухудшается здоровье. Длительно существующая полиинвазия приводит у полному истощению организма. Некоторые мигрирующие представители могут закупорить желчные протоки и спровоцировать механическую желтуху.
Список кишечных паразитов
В отечественной практике несколько условно принято делить все гельминты на тропические и нетропические.
Тропические паразиты встречаются в странах с соответствующим климатом – в Африке, Юго-Восточной Азии. К ним относятся шистосомы, филярии, вухерии и многие другие. Заразиться тропическими гельминтами можно только на территории соответствующей страны, дегустирую блюда местной кухни, употребляя воду из неизвестного источника водоснабжения, пренебрегая правилами санитарии и гигиены.
Заражение тропическими гельминтозами здоровым человеком от больного человека невозможно, так как для завершения полноценного цикла развития необходимы определенные условия окружающей среды и организм промежуточного хозяина.
В настоящее время известно более 300 паразитов, порядка 100 из них регистрируется на европейском континенте. Значительная часть из них паразитирует именно в кишечнике человека.
Наиболее распространенный вариант классификации паразитов кишечника в соответствии со строением их тела. Выделяют такие классы:
- сосальщики (они же называются трематоды) – имеют листовидную или овальную форму, главным отличительным признаком является наличие присосок;
- ленточные (они же называются цестоды) – могут достигать значительной длины (до нескольких метров); имеют форму шнурка или плоской ленты;
- круглые (они же называются нематоды) – отличаются соответствующей формой.
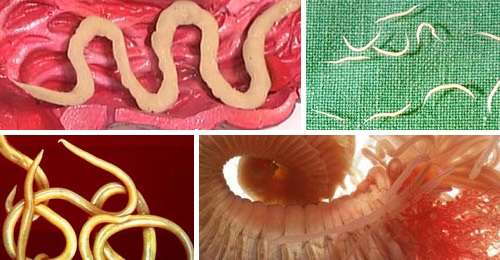
Среди наиболее актуальных кишечных гельминтозов человека известны:
| Нематоды | Цестоды | Трематоды |
|
|
|
Для каждого гельминта характерна стадийность развития и смена нескольких хозяев.
Симптомы поражения кишечными паразитами
Клинические проявления кишечных гельминтозов имеют много общего, поэтому практически невозможно определить с диагнозом до проведения лабораторного обследования. В связи с этим можно выделить острую и хроническую форму гельминтозов и описать соответствующую клиническую симптоматику.
Острая фаза
Характеризуется выраженной общей симптоматикой, обусловленной как действием самого паразита, так и ответной реакцией органов и систем хозяина. Среди наиболее значимых симптомов:
-
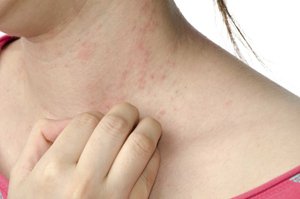 субфебрильная температура;
субфебрильная температура; - кожные высыпания различной интенсивности и вида (пятна, папулы, реже пустулы и геморрагии) нередко в сочетании с кожным зудом;
- боли в мышцах и суставах разлитого характера;
- отечность кожных покровов и подкожно-жировой клетчатки;
- абдоминальный синдром (разлитая боль в животе, тошнота и повторная рвота, диарея длительного характера без патологических примесей).
Имеются ли у вас глисты? – Пройти онлайн-тест из 10 вопросов
Выраженность вышеописанных клинических признаков индивидуальна. У одного человека это может быть легкое недомогание, а у другого – резкое ухудшение состояния здоровья, которое не может остаться незамеченным.
Хроническая фаза
Наступает при отсутствии адекватного лечения. На первый план выходит локальная (кишечная симптоматика), связанная с механическим повреждением кишечной стенки. Общеклиническая симптоматика выражена менее значительно. В результате хронического поражения гельминтами обнаруживают:
-
 нарушение всасывания питательных веществ;
нарушение всасывания питательных веществ; - угнетение процессов метаболизма (истощение, анемия);
- некоторые гельминты провоцируют формирование необластозов.
Самопроизвольное излечение на этапе хронической фазы гельминтозов практически невозможно.
Особенности отдельных видов гельминтозов
Предположить развитие того или иного гельминтоза может только доктор. Характерные клинические признаки типичны только для определенных видов гельминтов. Например:
| острица |
|
| аскарида |
|
| трихинеллез |
|
| анкилостомидоз |
|
| трихоцефалез |
|
| стронгилоидоз |
|
| эхинококк |
|
| кошачья двуустка |
|
Подтверждение диагноза того или иного гельминтоза возможно только после проведения комплексного обследования.
Как происходит заражение и развитие паразита в организме
 Заражение кишечными паразитами может происходить 2 способами:
Заражение кишечными паразитами может происходить 2 способами:
- через кожу – так называемый перкутанный путь;
- через грязные руки, плохо помытые овощи и фрукты, контаминированную воду и пищу.
Кишечные паразиты, в соответствии со своим названием, не покидают пределов пищеварительного канала человека. В дальнейшем паразит может развиваться 2 способами: простым и сложным.
При простом цикле развития из яйца гельминта, которое попало в организм человека, развивается его взрослая особь. Клиническая симптоматика обусловлена повреждением того или иного отдела ЖКТ и общеклинической симптоматики.
При сложном цикле развития из яйца образуется личинка, а также происходит миграция паразита по нескольким системам органов, что обуславливает разнообразие клинической симптоматики.
Методы диагностики паразитарных заболеваний кишечника
Для диагностики и лечения паразитарных заболеваний кишечника следует обращаться к врачу-инфекционисту. В крупных городах есть специальные медицинские центры и даже стационарные отделения.
Диагностика глистной инвазии начинается с общеклинического анализа крови: главным отличительным признаком является выраженная эозинофилия – повышение числа эозинофилов в крови.
Среди специфических методов исследования известны:
-
 паразитологический метод – обнаружение яиц глистов в фекалиях пациента; для этого собирается свежая порция каловых масс и исследуется под микроскопом; при необходимости для доставки в лабораторию используется транспортная среда;
паразитологический метод – обнаружение яиц глистов в фекалиях пациента; для этого собирается свежая порция каловых масс и исследуется под микроскопом; при необходимости для доставки в лабораторию используется транспортная среда; - серологический метод – обнаружение иммуноглобулинов класса М (острая фаза);
- инструментальные методы (УЗИ, томография) – с целью дифференциальной диагностики для исключения опухолевых процессов.
Результат только одного исследования не является самостоятельным диагнозом. Оценить состояние пациента, поставить предварительный диагноз может только доктор.
Лечение
Терапия любого гельминтоза должна проходить под контролем доктора. Самостоятельное применение противогельминтных средств (в том числе и для профилактики) недопустимо, так как большинство препаратов достаточно токсичны.
Обязателен комплексный подход, включающий диетическое питание, медикаменты и народные средства.
Питание
Строгих правил, регламентирующих питание при гельминтозах нет. Вполне достаточно соблюдать правила здорового питания:
-
 употреблять достаточное количество нежирных молочных продуктов;
употреблять достаточное количество нежирных молочных продуктов; - включать в рацион разнообразные каши, блюда из яиц, нежирные сорта рыбы и мяса;
- отказаться от алкогольных напитков;
- уменьшить или исключить полуфабрикаты, газированную воду, продукты с большим содержанием консервантов и усилителей вкуса;
- все продукты должны быть тщательно помыты (овощи, фрукты, ягоды), при возможности – термически обработаны (бифштекс «с кровью» не допускается), чтобы не допустить повторного заражения.
При назначении конкретного препарата доктор в индивидуальном порядке объяснит, какие продукты следует ограничить или совсем исключить.
Препараты
В терапии гельминтозов используются универсальные препараты, уничтожающие сразу несколько видов гельминтов. К ним относят:
- Празиквантель;
- Мебендазол;
- Альбендазол;
- Пиперазин;
- Пирантел;
- Левамизол.
Длительность курса лечения подбирают индивидуально. В комбинации с противопаразитарными лекарственными средствами применяются гепатопротекторы и энтеросорбенты.
Очищение от глистов
Применение некоторых противогельминтных средств предполагает его сочетание с клизмой. Клизма – обычная очистительная клизма – никаких особенностей нет. Нужна она или нет, решает доктор.
Народные рецепты
Эффективность сомнительная. Среди пользующихся популярностью известны:
-
 тыквенные семечки;
тыквенные семечки; - спиртовая настойка из несозревших (зеленых) грецких орехов;
- спиртовая настойка из лисичек;
- свежеприготовленный отвар, изготовленный из сосновых шишек.
Вполне допускается сочетание народных рецептов и традиционных лекарственных средств.
Профилактика паразитарных заболеваний
Средств специфической профилактики нет. Учитывая простоту и легкость инфицирования, уберечься от глистной инвазии очень сложно. Для этого необходимо:
- всегда мыть овощи и фрукты, ополаскивать их кипятком;
- не допускать хранения в холодильнике рядом продуктов готовых и полуфабрикатов;
- в обязательном порядке и тщательно мыть руки;
- соблюдать правила кулинарной обработки блюд.
Источник
Паразитарные болезни (син. инвазионные болезни) — группа заболеваний, вызываемых паразитами — гельминтами и членистоногими.
Хотя паразитарные болезни являются частью инфекционных, обычно их разделяют, и рассматривают инфекционные болезни как заболевания, вызванные одноклеточными организмами (вирусы, бактерии, грибы, простейшие)[источник не указан 3181 день]. Строго говоря, вирусы относятся к неклеточной форме организации материи.
Возбудители паразитарных болезней — многоклеточные животные — различные гельминты и членистоногие.
Среди членистоногих болезни человека могут вызывать некоторые патогенные и условно-патогенные клещи (см. Акариазы, Арахнозы), насекомые (см. Энтомозы), язычковые (см. Лингватулидозы) и, редко, многоножки (см. Myriapodiasis). Среди членистоногих преобладают эктопаразиты.
Паразитические черви вызывают у человека различные гельминтозы: сосальщики вызывают трематодозы, ленточные черви — цестодозы, скребни — акантоцефалёзы, круглые черви — нематодозы, пиявки — гирудиноз. В качестве случайных паразитов у человека встречаются иногда и Волосатики Nematomorpha. Среди червей преобладают эндопаразиты.
Паразиты бывают временными (пиявки, многие кровососущие членистоногие) и постоянными (чесоточные клещи, вши, гельминты).
Жизненный цикл многих паразитов очень сложен. Возбудители ряда паразитарных болезней (например, дифиллоботриоза, малярии, тениоза) для завершения своего развития используют двух, а иногда и трех хозяев — животных различных видов.
Паразиты могут оказывать на организм человека различное действие: вызывать механическое раздражение, повреждение тканей или органов, отравление продуктами своего обмена, сенсибилизацию организма с последующим развитием аллергических реакций, поглощать кровь и пищевые вещества, утяжелять течение других болезней. Паразиты могут также способствовать проникновению на месте внедрения их в ткани возбудителей инфекционных болезней.
Паразитарные болезни широко распространены. Например, по выборочным исследованиям, поражённость детей паразитозами составляет 8,5 % детей, посещающих детские дошкольные учреждения, 11 % школьников, 20 % детей школ-интернатов с дневным пребыванием, 100 % — с круглосуточным пребыванием, 6,9 % детей, не посещающих детские учреждения (в возрасте до 7 лет включительно).
Источником возбудителя инвазии является больной либо паразитоноситель (человек или животные) — хозяин паразита. При некоторых паразитарных болезней хозяин паразита может служить источником инвазии для самого себя (например, повторное заражение острицами при привычке грызть ногти, под которыми у людей, больных энтеробиозом, могут быть яйца остриц).
Проникновение возбудителей паразитарных болезней в организм человека происходит через естественные отверстия, чаще через рот, иногда через мочеиспускательный канал, половые органы, через кожу. Возбудители передаются с пищей и водой (большая часть гельминтозов, кантариаз, миазы и др.), через членистоногих переносчиков (филяриатозы), при контакте с больным человеком (чесотка), соприкосновении с почвой (анкилостомоз), а также воздушно-пылевым путём (например, аскаридоз).
Клиника паразитарных болезней проявляется в широком диапазоне от субклинической до тяжёлой. Некоторые паразитозы не оказывают фактического влияния на жизнь и здоровье человека, другие нередко угрожают жизни (трихинеллёз, эхинококкоз, малярия) и значительно ухудшают здоровье (филяриатозы, шистосомозы).
Органы-мишени[править | править код]
Основные заболевания органов человека:
Глаза: демодекоз, миазы, онхоцеркоз, телязиоз, цистицеркоз.
Головной мозг: альвеококкоз, миазы (редко), цистицеркоз, эхинококкоз, токсоплазмоз.
Желудочно-кишечный тракт: анкилостомоз, аскаридоз, кишечные миазы, лингватулидозы, метагонимоз, скарабиаз, стронгилоидоз, трихинеллёз, трихостронгилоидоз, трихоцефалёз, энтеробиоз.
Кожа: зерновая чесотка, Larva migrans, крысиный клещевой дерматит, миазы, педикулёз, пуликоз, саркопсиллёз, тромбидиаз, фтириаз, хемиптероз, чесотка.
Кровеносные сосуды: филяриатозы, шистосомоз.
Лёгкие: акариаз легочный, аскаридоз, метастронгилёз, парагонимоз, стронгилоидоз, томинксоз, эхинококкоз.
Молочная железа: альвеококкоз, эхинококкоз.
Мочевой пузырь, половые органы: уринарный миаз, альвеококкоз, эхинококкоз.
Носовая полость: миаз.
Печень: альвеококкоз, клонорхоз, описторхоз, фасциолёз, эхинококкоз.
Рот: миаз.
Сердце: дирофиляриоз, эхинококкоз.
Уши: миаз.
См. также[править | править код]
- Инвазия
- Инфекция
- Инфестация
- Трансмиссивные болезни
Примечания[править | править код]
- ↑ Disease Ontology release 2019-05-13 — 2019-05-13 — 2019.
- ↑ Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
Литература[править | править код]
- Беклемишев В. Н. Биоценологические основы сравнительной паразитологии / Отв. ред. К. А. Бреев; Худож. А. А. Люминарский; АН СССР. — М.: Наука, 1970. — 504 с. — 2200 экз.
- Догель В. А. Курс общей паразитологии. Л., 1947.
- Шульц Р. С., Гвоздев Е. В. Основы общей гельминтологии: в трех томах. Т. 1: Морфология, систематика, филогения гельминтов. — М.: Наука, 1970. — 492 с.
- Астафьев Б. А., Яроцкий Л. С., Лебедева М. Н. Экспериментальные модели паразитозов в биологии и медицине / Отв. ред. И. В. Тарасевич; АН СССР, Всесоюз. о-во гельминтологов. — М.: Наука, 1989. — 280 с. — 1450 экз.
- Сергиев В. П., Филатов Н. Н. Человек и его паразиты: соперничество геномов и молекулярное взаимодействие: (монография) / Отв. ред. В. Л. Шульц; Рец.: С. А. Беэр, В. М. Глиненко; Центр исследования проблем безопасности РАН. — М.: Наука, 2010. — 400 с. — 1000 экз. — ISBN 978-5-02-037627-4.
Источник
Кишечные инфекции – это острые состояния, которые возникают вследствие инвазии патогенных микроорганизмов в кишечник человека. Поражение пищеварительной системы может быть вызвано множеством возбудителей. Объединяет данные состояния общность клинической картины – выраженный диарейный синдром и интоксикация пациента.
Возбудители кишечных инфекций
В зависимости от происхождения все кишечные инфекции можно разделить на:
- бактериальные;
- вирусные;
- протозойные.
Значительно реже заболевание ассоциировано с патогенными грибками.
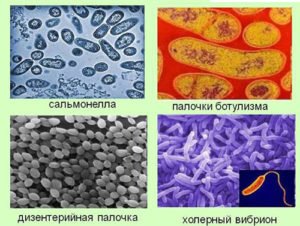
| Бактериальные инфекции | Вирусные инфекции | Протозойные инфекции |
|
|
|
Симптомы
Общие симптомы
- Болевой синдром. В зависимости от уровня поражения кишечника боли могут локализоваться в области верхних или нижних отделов живота.
- Диарейный синдром. Для большинства кишечных инфекций характерно учащение дефекации, которое часто сопровождается появлением ложных позывов – тенезмов.
- Запоры. В тяжелых случаях заболевания возможно развитие пареза кишечника, который внешне характеризуется стойким запором, сохраняющимся на протяжении нескольких суток.
- Изменение характера стула. В большинстве случаев стул становится жидким, водянистым, меняется его цвет. В составе кала могут обнаруживаться остатки непереваренной пищи, слизь или кровь.
- Общая интоксикация организма. Кишечная инфекция обязательно сопровождается ухудшением общего состояния пациента, которое проявляется возникновением лихорадки, общей слабости, головных болей, снижения массы тела, отсутствием аппетита.
- Тошнота и рвота. В зависимости от тяжести течения заболевания рвота может быть однократной или многократной, приносить пациенту облегчение или, наоборот, ухудшать его состояние.

Специфические симптомы
| Кишечная инфекция | Специфические симптомы |
| Ботулизм |
|
| Сальмонеллез |
|
| Дизентерия |
|
| Эшерихиоз |
|
| Брюшной тиф |
|
| Паратифозные инфекции |
|
| Ротавирусная инфекция |
|
| Аденовирусная инфекция |
|
| Энтеровирусная инфекция |
|
Пути передачи кишечных инфекций
-
 Алиментарный путь. Заражение происходит через употребляемую пищу. Такой механизм передачи наиболее характерен для кишечных инфекций.
Алиментарный путь. Заражение происходит через употребляемую пищу. Такой механизм передачи наиболее характерен для кишечных инфекций. - Водный путь. Попадание микроорганизмов в тело человека осуществляется при употреблении воды из непроверенных источников.
- Контактно-бытовой путь. Распространение бактерий происходит через предметы обихода.
- Воздушно-капельный путь. Наиболее редко микроорганизмы проникают в тело человека после вдыхания воздуха, в который попали частички мокроты инфицированного пациента. Для кишечных инфекций практически не характерен аэрозольный путь передачи, однако в исключительных случаев возможно и такое заражение.
Диагностика
При подозрении на кишечную инфекцию пациент должен обратиться к своему терапевту. После обследования врач сможет предположить конкретный диагноз и назначит лечение. При тяжелом течении заболевания или при подозрении на специфическую инфекцию (например, дизентерию) больной направляется в специализированный инфекционный стационар для проведения профильной терапии и обеспечения необходимой изоляции.
Для подтверждения диагноза кишечной инфекции используются следующие методики диагностики:
-
 Исследование кала. Копрограмма дает возможность исследовать кал, обнаружить возможные примеси крови, иммунных клеток, выделить бактерии и отправить их на посев.
Исследование кала. Копрограмма дает возможность исследовать кал, обнаружить возможные примеси крови, иммунных клеток, выделить бактерии и отправить их на посев. - Бактериологическое исследование кала. Посев полученного от пациента биоматериала – основной способ определения возбудителя заболевания. Бактерии культивируются на специальных питательных средах и тщательно исследуются, что позволяет установить вид патогенной бактерии. Кроме того, после определения возбудителя проводится его тестирование на чувствительность к антибиотикам, что позволяет точно подобрать эффективную терапию для пациента.
- Серологические исследования. Дополнительным способом диагностики являются исследование на антитела в крови пациента. Они выделяются в ответ на воздействие бактерий через 4-5 дней. Антитела имеют высокую специфичность по отношению к определенной бактерии, благодаря чему можно установить разновидность микроорганизма.
Лечение
Лечение кишечной инфекции зависит от того, каким возбудителем она вызвана, однако можно выделить ряд общих правил, которые относятся ко всем поражениям пищеварительной системы.
Диета
 При легкой форме патологии пациенту назначается щадящая диета. Уменьшается общий объем пищи, исключаются вредные для кишечника продукты, назначается максимально щадящее питание. При среднетяжелом и тяжелом течении заболевания общий суточный калораж сокращается примерно на 40-50%. Рекомендуется увеличить частоту приемов пищи до 6-8 раз в день. В период восстановления, когда диарейный синдром исчезает, рекомендуется назначить пациенту пребиотики как в виде пищевых продуктов, так и отдельно, в таблетках.
При легкой форме патологии пациенту назначается щадящая диета. Уменьшается общий объем пищи, исключаются вредные для кишечника продукты, назначается максимально щадящее питание. При среднетяжелом и тяжелом течении заболевания общий суточный калораж сокращается примерно на 40-50%. Рекомендуется увеличить частоту приемов пищи до 6-8 раз в день. В период восстановления, когда диарейный синдром исчезает, рекомендуется назначить пациенту пребиотики как в виде пищевых продуктов, так и отдельно, в таблетках.
| Рекомендуемые продукты | Нерекомендуемые продукты |
|
|
Препараты
Для лечения тяжелых бактериальных инфекций применяются антибиотики. Средства подбираются в зависимости от возбудителя.
Определение схемы терапии и дозировки лекарства проводится только лечащим врачом пациента.
При более легких формах заболевания антибактериальные препараты обычно не назначаются, проводится симптоматическая терапия. В нее входят:
-
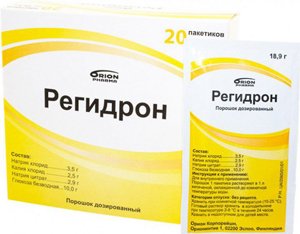 Введение солевых растворов (Трисоль, Регидрон). При легких формах заболевания жидкость назначается внутрь, при тяжелом течении – вводится парентерально.
Введение солевых растворов (Трисоль, Регидрон). При легких формах заболевания жидкость назначается внутрь, при тяжелом течении – вводится парентерально. - Жаропонижающие средства. Для снижения температуры и интоксикации назначаются нестероидные противовоспалительные средства (Ибупрофен, Нимесулид), а также Парацетамол.
- Сорбенты (Энтеросгель, Полисорб, Смекта). Препараты из данной группы обезвреживают токсические вещества, которые содержатся в пораженном кишечнике, и выводят их из организма. Благодаря этому снижается выраженности интоксикации организма.
- Пробиотики и пребиотики. Кишечные инфекции обычно сопровождаются симптомами дисбактериоза, поэтому пациентам назначаются средства для восстановления нормальной микрофлоры пищеварительной системы. Лекарства применяются исключительно в реабилитационном периоде, когда исчезает диарейный синдром, так как до этого их использование практически неэффективно.
При подозрении на кишечную инфекцию пациент должен оценить свое состояние и принять решение о тактике лечения. Если это легкое пищевое отравление, которое не сопровождается выраженным подъемом температуры и внекишечными симптомами, то заболевание можно лечить дома. Для этого рекомендуется голод и покой, обильное питье, использование сорбентов. При тяжелом состоянии больного, выраженной лихорадке, присоединении внекишечных проявлений обязательно нужно обратиться к врачу. Возможно, пациенту потребуется госпитализация в гастроэнтерологическое отделение или инфекционную больницу.
Прогноз для пациента будет зависеть от возбудителя кишечной инфекции. В большинстве случаев болезнь легко устраняется, однако при некоторых специфических заболеваниях болезнь сопровождается осложнениями и может даже привести к летальному исходу. Залогом благоприятного разрешения заболевания является раннее обращение к врачу и соблюдение его инструкций.
Возможные осложнения
- инфекционно-токсический шок;
- вторичное распространение очагов инфекции, поражение других органов;
- острая почечная недостаточность;
- дисбактериоз.
Профилактика
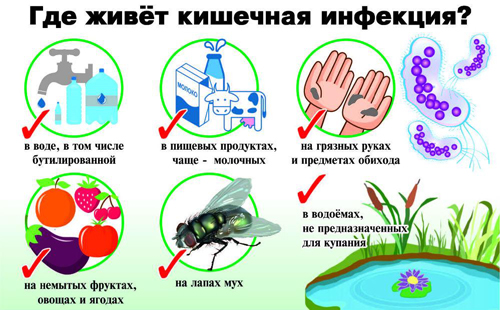
- регулярно мыть руки перед приемом пищи;
- употреблять мясные и молочные продукты из проверенных источников;
- не пить воду из природных водоемов, не купаться на неофициальных пляжах;
- тщательно мыть фрукты и овощи, даже перед термической обработкой;
- соблюдать правила личной гигиены, не пользоваться чужими личными вещами (например, полотенцами);
- по возможности ограничить контакты с людьми, имеющими признаки кишечных инфекций.
Источник