Пересадка печени при циррозе печени в украине
Трансплантацией печени называется операция по пересадке целого органа или его части. Наиболее часто встречается ортотопическая пересадка, когда пораженная печень полностью удаляется и на ее место пересаживается донорский орган. Часто пересадка печени при циррозе или острой печеночной недостаточности является единственным методом лечения заболевания.
В центре Топ Ихилов работают высококвалифицированные врачи – хирурги, гепатологи, обладающие бесценным клиническим опытом, который позволяет проводить операции по трансплантации печени с минимальными рисками осложнений и отторжения пересаженного органа.
Как проводится пересадка печени в клинике Топ Ихилов
Как правило, в проведении операции участвуют 3 хирурга и 2 анестезиолога. Сама процедура очень трудоемкая и занимает от 4 до 18 часов. Большая длительность операции связана с необходимостью формирования многочисленных анастомозов, наложения множества швов и кропотливого соединения тканей и сосудов.
В настоящее время израильские трансплантологи все более склоняются к использованию долей печени от живых доноров. Этот метод обладает важным преимуществом – пересаживаемый орган находится в хорошем состоянии и лучше приживается. Кроме того, печень – это единственный орган, обладающий уникальной способностью к регенерации: может восполнять пораженные или недостающие ткани за счет роста новых клеток. Поэтому достаточно пересадить пациенту лишь одну долю печени – правую или левую, чтобы со временем орган восстановился во всей полноте (для пересадки печени от взрослого ребенку по этому методу достаточно взять у донора лишь 20% органа). Пересадка части печени от родственника еще более увеличивает шансы на успешную приживаемость органа, при условии, что группы крови пациента и донора одинаковые или как минимум совпадают.
Операцию по пересадке печени можно условно разделить на три этапа.
- Сначала пациенту проводится гепатэктомия (удаление печени или ее части).
- Затем следует агепатическая фаза (без печени).
- Печень или ее часть пересажены, и наступает постимплантационная фаза.
Гепатэктомия включает в себя отделение печени от желчных протоков, вен и артерий. Донорская кровь в пересаживаемом органе заменяется на охлажденный раствор специальных препаратов (Виаспан или ГТК – гистидин-триптофан-кетоглутарат). Имплантация включает в себя формирование анастомозов – соединений органа с венами и артериями, ответственными за кровоснабжение печени, а также с желчными протоками пациента.
Иногда, если состояние органа пациента это позволяет, его печень удаляется не полностью, а лишь частично – в пределах одной доли (например, пораженной опухолью). Соответственно, пересаживается тоже одна доля. Это ускоряет процесс послеоперационного восстановления и позволяет пациенту покинуть клинику уже через 5-7 дней после трансплантации.
Важным этапом при трансплантации печени является послеоперационная фаза. В этот период происходит приживление органа, и существуют риски отторжения печени иммунной системой пациента. Поэтому пациент принимает препараты, подавляющие иммунитет, – кортикостероиды совместно с каким-нибудь ингибитором кальциневрина (такролимус, циклоспорин) и антагонистом пурина (микофеноловая кислота).
Если пренебречь приемом таких препаратов, может начаться процесс отторжения (особенно если орган пересажен не от родственного донора). Он может проходить в гиперострой, острой и хронической форме. Наиболее распространена острая форма, которая наблюдается через несколько дней или недель после операции и может перерасти в хроническую форму отторжения. Поэтому пациенту с пересаженной печенью требуется не только принимать иммуносупрессивные препараты, но и периодически наблюдаться у врача. Чтобы облегчить приживление и работу нового органа, рекомендуется соблюдать диету – исключить из рациона питания копчености, жирные, жареные, острые блюда, отказаться от спиртных напитков и курения.
Прогноз операции по трансплантации печени обычно хороший, особенно если печень пересажена от кровного родственника и находится в хорошем состоянии. У донора при этом забирается 55-70% печени (правой доли). Оставшаяся у донора часть органа успешно регенерирует и вскоре достигает своего прежнего объема. При этом полное восстановление всех функций печени у донора наблюдается уже через 4-6 недель после изъятия ее части.
Сколько стоит пересадка печени в Израиле
Один из факторов, благодаря которым многие иностранные пациенты предпочитают проводить пересадку печени в Израиле, – это цена. В европейских и американских клиниках операция по трансплантации любого органа и особенно печени является весьма дорогостоящей. Это связано с необходимостью участия в ней многих специалистов, с кропотливой работой хирургов, послеоперационным мониторингом приживления органа, иммуносупрессивной терапией.
Израильские медицинские центры предлагают своим пациентам операции по пересадке печени, которые по своей итоговой стоимости на 25-45% дешевле, чем в клиниках США, Франции, Германии.
Операция по пересадке печени в Израиле – основные преимущества
- Специалисты высочайшей квалификации. Залог успеха такого сложного мероприятия, как трансплантация органа, во многом зависит от профессионализма и опыта хирургов. Наша клиника располагает именно такими специалистами, на счету каждого из которых не один десяток успешных трансплантаций.
- Процесс предоперационной диагностики, интраоперационный контроль, послеоперационный мониторинг возможных осложнений в центре Топ Ихилов проводятся с использованием самой современной и точной аппаратуры от ведущих мировых производителей.
- Стоимость пересадки печени в Израиле – одна из самых низких среди стран с высокоразвитой медициной.
- Каждый пациент, поступающий в нашу клинику, проходит лечение в комфортных условиях, окружен вниманием медицинского персонала. К его услугам – персональный куратор-переводчик, который обеспечивает решение всех возникающих вопросов, как связанных с подготовкой и проведением трансплантации, так и бытовых.
- Международный отдел берет на себя решение всех организационных вопросов. Мы организуем ваше лечение без очередей, проволочек, у того врача, которого захочет пациент. С нами лечение проходит быстрее и дешевле, так как все услуги включены в лечебную программу.
- 5
- 4
- 3
- 2
- 1
(0 голосов, в среднем: 5 из 5)
Источник: ichilovtop.com
Читайте также
Вид:


Источник
Проблема трансплантации органов, несомненно, для общества очень важна. Миллионы людей остаются без надежды на продление жизни после пересадки нужного органа. Те, кто желает совершить пересадку не от близкого родственника, а от чужого донора либо от умершего человека, вынуждены ехать за границу.
В большинстве цивилизованных стран есть правило, которое гласит, что человек еще при своей жизни может подписать согласие на пересадку его органа в случает его внезапной смерти, то есть органы могут быть использованы для трансплантации. Такое правило ни у кого не вызывает никакого неприятия. Даже церковь не отрицает донорства после смерти, так как богу принадлежит лишь душа, в то время, как тело может служить людям.
Зарубежом возможность пересадки печени предоставляется в том случае, если родственник больного соглашается стать донором. И там существует дефицит здоровых органов. Больные, ожидающие трансплантации печени от умершего донора, стоят в очереди на пересадку годами. Существует и другая сложность: если у иностранного гражданина, нет родственника-донора, он не имеет права заграницей встать в очередь на трансплантацию. Больных собравшихся делать операцию по пересадке органа, интересует, сколько стоит трансплантация печени, и ценник при этом для многих имеет огромное значение.
В связи с большой насущностью проблемы на спрос есть и свои предложения. Интернет переполнен объявлениями, в которых люди предлагают на продажу свои органы — почку, роговицу глаза, костный мозг. И среди них печень стоит не дешевле, чем остальные органы. Для сравнения: по «черному» прейскуранту Украины сердце стоит 250000 долларов, почка — 2000-50000 долларов, роговица глаза — 5000 долларов, а печень стоит от 5000 до 55000 долларов. Но ведь кроме органа есть еще и цены на саму операцию по пересадке органа.
Несколько слов о возможности пересадки печени от живого человека. Такая пересадка возможна. Потому что, во-первых, печень — это уникальный орган, наделенный способностью самовосстанавливаться. Уже через две недели после операции орган вырастает до нужных размеров, нужных для полноценного обеспечения жизнедеятельности человека. Во-вторых, забор печени является малотравматичным процессом, и для здоровья донора он представляет минимальный риск. В-третьих, печень состоит из нескольких сегментов, которые представляют собой ограниченные образования. Оперирующий хирург проводит разделение печени по сегментам, и операция поэтому несложная, кровотечение практически исключено, как и истечение желчи.

Печень – самый большой внутренний орган нашего организма. Она выполняет около сотни функций, основными из которых являются:
Продукция и выведение желчи, которая необходима для пищеварения и всасывания витаминов. Синтез белков. Дезинтоксикация организма. Накопление энергетических веществ. Выработка факторов свертывания крови.
Без печени человек прожить не сможет. Можно жить с удаленной селезенкой, поджелудочной железой, почкой (даже при отказе обеих почек возможна жизнь на гемодиализе). Но научиться заменять чем-то функции печени медицина пока не научилась.
А заболеваний, приводящих к полному отказу работы печени, достаточно много и с каждым годом число их увеличивается. Лекарств, эффективно восстанавливающих клетки печени, нет (несмотря на рекламу). Поэтому единственным способом сохранить жизнь человеку при прогрессирующих склеротических процессах в этом органе, остается пересадка печени.
Трансплантация печени – метод достаточно молодой, первые экспериментальные операции были проведены в 60-х годах ХХ века. К настоящему времени по всему миру насчитывается около 300 центров по пересадке печени, разработано несколько модификаций этой операции, число успешно выполненных пересадок печени насчитывает сотни тысяч.
Недостаточная распространенность этого метода в нашей стране объясняется малым количеством центров по трансплантации (всего 4 центра на всю Россию), пробелы в законодательстве, недостаточно четкие критерии по забору трасплантатов.
Если сказать в двух словах, то трансплантация печени показана тогда, когда ясно, что болезнь неизлечима и без замены этого органа человек погибнет. Какие же это болезни?
Конечная стадия диффузных прогрессирующих заболеваний печени. Врожденные аномалии печени и протоков. Неоперабельные опухоли (рак и другие очаговые образования печени). Острая печеночная недостаточность.
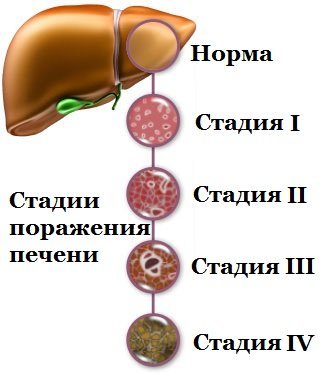
Основные кандидаты на пересадку печени – это пациенты с циррозом. Цирроз – это прогрессирующая гибель печеночных клеток и замещение их соединительной.
 Цирроз печени может быть:
Цирроз печени может быть:
Инфекционной природы (в исходе вирусных гепатитов В, С). Алкогольный цирроз. Первичный билиарный цирроз печени. Как исход аутоиммунного гепатита. На фоне врожденных нарушений обмена веществ (болезнь Вильсона-Коновалова). В исходе первичного склерозирующего холангита.
Больные циррозом печени погибают от осложнений – внутреннего кровотечения, асцита, печеночной энцефалопатии.
Показаниями для трансплантации является не само наличие диагноза цирроза, а скорость прогрессирования печеночной недостаточности (чем быстрее нарастают симптомы, тем скорее нужно принимать меры для поиска донора).
Существуют абсолютные и относительные противопоказания для этого метода лечения.
Абсолютными противопоказаниями для пересадки печени являются:
Хронические инфекционные заболевания, при которых происходит длительное персистирование инфекционного агента в организме (ВИЧ, туберкулез, активный вирусный гепатит, другие инфекции). Тяжелые нарушения функции других органов (сердечная, легочная, почечная недостаточность, необратимые изменения нервной системы). Онкологические заболевания.
Относительные противопоказания:
Возраст старше 60 лет. Ранее перенесенные операции на верхнем этаже брюшной полости. Пациенты с удаленной селезенкой. Тромбозы воротной вены. Низкий интеллект и социальный статус пациента, в том числе и на фоне алкогольной энцефалопатии. Ожирение.
 Существует две основные техники трансплантации печени:
Существует две основные техники трансплантации печени:
Ортотопическая. Гетеротопическая.
Ортотопическая пересадка печени – это пересадка печени донора на свое обычное место в поддиафрагмальное пространство справа. При этом сначала удаляется больная печень вместе с участком нижней полой вены, и на ее место помещается печень донора (целая или только часть).
Гетеротопическая трансплантация – это пересадка органа или его части на место почки или селезенки (к соответствующим сосудам) без удаления своей больной печени.
По видам используемого трансплантата пересадка печени делится на:
Пересадка целой печени от трупа. Пересадка части или одной доли трупной печени (методика СПЛИТ- разделение печени донора на несколько частей для нескольких реципиентов). Пересадка части печени или одной доли от ближайшего родственника.
Печень – это орган, очень удобный для подбора донора. Для определения совместимости достаточно иметь одну и ту же группу крови без учета антигенов системы HLA. Еще очень важен подбор по величине органа (особенно это актуально при пересадке печени детям).
Донором может быть человек со здоровой печенью, у которого зафиксирована смерть мозга (чаще всего это люди, погибшие от тяжелой черепно-мозговой травмы). Здесь существует достаточно много препятствий для забора органа у трупа в связи с несовершенностью законов. Кроме того, в некоторых странах забор органов у трупов запрещен.

Процедура пересадки печени от трупа состоит в следующем:
При установлении показаний для пересадки печени пациент направляется в ближайший центр трансплантации, где проходит необходимые обследования и заносится в лист ожидания. Место в очереди на трансплантацию зависит от тяжести состояния, скорости прогрессирования заболевания, наличия осложнений. Довольно четко это определяется несколькими показателями – уровнем билирубина, креатинина и МНО. При появлении подходящего трупного органа специальная врачебная комиссия всякий раз пересматривает лист ожидания и определяет кандидата на пересадку. Пациент экстренно вызывается в центр (в течение 6 часов). Проводится экстренная предоперационная подготовка и сама операция.
Родственная пересадка части печени проводится от кровного родственника (родителей, детей, братьев, сестер) при условии достижения донором возраста 18 лет, добровольного согласия, а также совпадения групп крови. Родственная трансплантация считается более приемлемой.
Основные преимущества родственной пересадки:
Не нужно долго ждать донорскую печень (время ожидания в очереди на трупную печень может составлять от нескольких месяцев до двух лет, многие нуждающиеся просто не доживают). Есть время для нормальной подготовки как донора, так и реципиента. Печень от живого донора, как правило, хорошего качества. Реакция отторжения наблюдается реже. Психологически легче переносится пересадка печени от родственника, чем от трупа. Печень способна регенерировать на 85%, часть печени «вырастает», как у донора, так и у реципиента.

Для родственной пересадки печени ребенку до 15 лет достаточно половины одной доли, взрослому – одной доли.
80% всех пересадок печени – это ортотопическая пересадка. Длительность такой операции -8-12 часов. Основные этапы этой операции:
 Гепатэктомия. Больная печень удаляется вместе с прилегающим к ней участком нижней полой вены (если будет пересаживаться целая печень также с фрагментом полой вены). При этом пересекаются все сосуды, идущие к печени, а также общий желчный проток. Для поддержания кровообращения на этом этапе создаются шунты, проводящие кровь от нижней полой вены и нижних конечностей к сердцу (для перекачивания крови подключается специальный насос). Имплантация донорской печени. На место удаленного органа помещается донорская печень (целая или часть). Основная задача этого этапа — полностью восстановить кровоток через печень. Для этого сшиваются все сосуды (артерии и вены). В бригаде обязательно присутствует опытный сосудистый хирург. Реконструкция желчеотведения. Донорская печень пересаживается без желчного пузыря, во время операции формируется анастомоз желчного протока донорского органа и реципиента. Анастомоз, как правило, дренируется, и дренаж выводится первое время наружу. После нормализации уровня билирубина в крови дренаж удаляется.
Гепатэктомия. Больная печень удаляется вместе с прилегающим к ней участком нижней полой вены (если будет пересаживаться целая печень также с фрагментом полой вены). При этом пересекаются все сосуды, идущие к печени, а также общий желчный проток. Для поддержания кровообращения на этом этапе создаются шунты, проводящие кровь от нижней полой вены и нижних конечностей к сердцу (для перекачивания крови подключается специальный насос). Имплантация донорской печени. На место удаленного органа помещается донорская печень (целая или часть). Основная задача этого этапа — полностью восстановить кровоток через печень. Для этого сшиваются все сосуды (артерии и вены). В бригаде обязательно присутствует опытный сосудистый хирург. Реконструкция желчеотведения. Донорская печень пересаживается без желчного пузыря, во время операции формируется анастомоз желчного протока донорского органа и реципиента. Анастомоз, как правило, дренируется, и дренаж выводится первое время наружу. После нормализации уровня билирубина в крови дренаж удаляется.
Идеально, когда две операции проходят одновременно и в одной больнице: изъятие органа у донора и гепатэктомия у пациента. Если это невозможно, донорский орган сохраняют в условиях холодовой ишемии (максимальный срок – до 20 часов).
Трансплантация печени относится к самым сложным операциям на органах брюшной полости. Восстановление кровотока через донорскую печень происходит обычно сразу на операционном столе. Но самой операцией лечение пациента не заканчивается. Начинается очень сложный и долгий послеоперационный этап.
Около недели после операции пациент проведет в отделении реанимации.
 Основные осложнения после трансплантации печени:
Основные осложнения после трансплантации печени:
Первичная недостаточность трансплантата. Пересаженная печень не выполняет свою функцию – нарастает интоксикация, некроз печеночных клеток. Если не провести срочную повторную трансплантацию, больной погибает. Причиной такой ситуации чаще всего является острая реакция отторжения. Кровотечения. Разлитие желчи и желчный перитонит. Тромбоз воротной вены или печеночной артерии. Инфекционные осложнения (гнойные процессы в брюшной полости, пневмонии, грибковые инфекции, герпетическая инфекция, туберкулез, вирусный гепатит). Отторжение трансплантата.
Отторжение трансплантата — это основная проблема всей трансплантологии. Иммунная система человека вырабатывает антитела на любой чужеродный агент, попадающий в организм. Поэтому если не подавлять эту реакцию, произойдет просто гибель клеток донорской печени.
Поэтому пациенту с любым пересаженным органом придется всю жизнь принимать препараты, подавляющие иммунитет (иммуносупрессоры). Чаще всего назначается циклоспорин А и глюкокортикоиды.
В случае с печенью особенность в том, что с течением времени риск реакции отторжения снижается и возможно постепенное снижение дозы этих препаратов. При пересадке печени от родственника также требуются меньшие дозы иммуносупрессоров, чем после пересадки трупного органа.
После выписки из центра больного просят в течение 1-2 месяцев не уезжать далеко и еженедельно наблюдаться у специалистов центра трансплантации. За это время подбирается доза иммуносупрессивной терапии.
Пациенты с пересаженной печенью, получающие постоянно препараты, подавляющие иммунитет – это группа высокого риска прежде всего по инфекционным осложнениям, причем заболевание у них могут вызвать даже те бактерии и вирусы, которые у здорового человека болезней обычно не вызывают (условно-патогенные). Они должны помнить, что при любых проявлениях инфекции им нужно получать лечение (антибактериальное, антивирусное или противогрибковое).
И, конечно, несмотря на наличие современных препаратов, риск реакции отторжения сохраняется всю жизнь. При появлении признаков отторжения требуется повторная трансплантация.
Несмотря на все трудности, более чем тридцатилетний опыт трансплантологии печени показывает, что пациенты с донорской печенью в подавляющем большинстве живут более 10 лет после пересадки, возвращаются к трудовой активности и даже рожают детей.
 Пересадка печени в России оплачивается государством по программе высокотехнологичной медпомощи. Направление в один из центров трансплантации выдается региональным минздравом. После обследования и определения показаний пациент заносится в лист ожидания донорской печени. В случаях с родственной пересадкой ситуация проще, но также нужно будет подождать очереди.
Пересадка печени в России оплачивается государством по программе высокотехнологичной медпомощи. Направление в один из центров трансплантации выдается региональным минздравом. После обследования и определения показаний пациент заносится в лист ожидания донорской печени. В случаях с родственной пересадкой ситуация проще, но также нужно будет подождать очереди.
Пациентам, не желающим ждать и имеющим деньги, интересно будет знать цены на платную трансплантацию.
Операция пересадки печени относится к самым дорогим. За рубежом цена такой операции составляет от 250 до 500 тыс. долларов. В России- порядка 2,5-3 миллионов рублей.
Существует несколько основных центров по пересадке печени, а также есть около десятка медучреждений в крупных городах, имеющих на это лицензию.
Основной центр пересадки печени в России – ФНЦ трансплантологии и искусственных органов им. Шумакова, Москва; Московский центр трансплантации печени НИИ Скорой помощи им. Склифосовского; РНЦРХТ в Санкт-Петербурге; ФБУЗ « Приволжский окружной медицинский центр» в Нижнем Новгороде; Пересадками печени занимаются также в Новосибирске, Екатеринбурге, Самаре.
Источник