Портальный цирроз печени прогноз срока жизни
Цирроз печени — патологический процесс, который приводит к полному некрозу органа и, как следствие, летальному исходу, если не будет начато корректное лечение. Чтобы сказать, сколько живут с циррозом печени нужно учитывать клинические показатели, общий анамнез и состояние здоровья пациента.
Кроме этого, учитывают следующее:
- стадия заболевания;
- есть ли сопутствующие заболевания;
- когда было начато лечение.
Сколько живут с таким диагнозом, точно не может сказать ни один врач. Обусловлено это тем, что болезнь может никак себя не проявлять на протяжении 5 лет, но постепенно проявляться в:
- плохом аппетите;
- слабости;
- потере веса;
- пониженном давлении;
- проявлении сосудов;
- на коже образуются жёлтые и синие участки;
- тошноте и рвоте;
- частой одышке.
Сказать точно, даже при наличии полной клинической картины, сколько проживёт пациент с таким диагнозом, невозможно, так как все зависит от состояния иммунной системы и стадии развития заболевания. Клиницисты отмечают, что при своевременной диагностике заболевания можно устранить цирроз печени или прекратить его развития только медикаментозным путём. В некоторых случаях эффективна только трансплантация органа. Однако и здесь нельзя однозначно утверждать о полном выздоровлении.
Прогноз значительно хуже, если цирроз печени возник на фоне тяжёлого инфекционного недуга (форма гепатита). В таком случае, чтобы сделать предварительные прогнозы касательно продолжительности жизни, врач принимает во внимание следующие факторы:
- возраст;
- состояние иммунитета;
- насколько был здоровый образ жизни;
- принимал ли больной сигареты и алкоголь;
- когда начался гепатит и его лечение.
Клиницисты отмечают, что у 30% людей гепатит находится в организме на протяжении всей жизни. Годам к 50 он начинает проявляться специфическая клиническая картина и есть существенный риск развития цирроза. Если гепатит проявился раньше, и человеку удалось его вылечить, то приблизительно через 20 лет он может столкнуться с циррозом печени.
Статистика показывает, что жизненный цикл людей с таким диагнозом достигает максимум 6 лет. Срок будет уменьшаться, если в организме будут появляться сопутствующие заболевания. Если диагностирована компенсированная или субкомпенсированная степень заболевания, то частичное излечение возможно. Продолжительность жизни при циррозе печени в первых двух стадиях может достигать 20 лет. На последней степени заболевания больные могут продержаться максимум 3 года. У 90% пациентов начинается кровотечение внутренних органов.
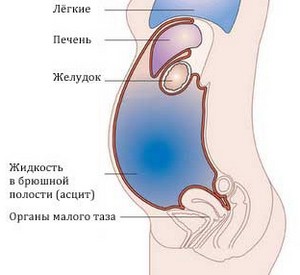
Асцит при циррозе печени
Если опираться на общие данные, то люди с цирротическими повреждениями органов в среднем живут 7 лет. По средним показателям на первой стадии недуга 50% больных проживают ещё 10 лет. На 3 и 4 стадиях прожить 10 лет могут только 40%.
Если цирроз печени сопровождается асцитом, то жизнедеятельность пациента сокращается до трёх лет максимум. Количество прожитых лет будет уменьшаться в зависимости от осложнений. Если у больного началась печёночная энцефалопатия, то после установки диагноза пациент может прожить ещё максимум год. На последних стадиях такого осложнения больные редко проживают больше одного года.
При развитии заболевания на начальной стадии нет выраженных симптомов. Водянка не характерна и воспалительные процессы приводят к гибели гепатоцитов. Если вовремя обратиться за мед. помощью, то прогноз будет весьма положительный. Вероятность летального исхода при данной степени недуга довольно низкая. Эффективно медикаментозное лечение и диетическое питание.
На 2 стадии заболевания врачи ставят благоприятный прогноз и предположительную выживаемость на 10 лет. Больные, которые пренебрегают всеми правилами здорового образа жизни, не отказываются от спиртного и табака, уменьшают срок жизни. Летальный исход может наступить через 5 или 6 лет после точной постановки диагноза.
Излечим ли цирроз печени на стадии декомпенсирования ответить сложно. Все зависит от протекания самой болезни. 50% больных 3 стадией проживают ещё 3–4 года. Сроки уменьшаются из-за значительных осложнений, одно из которых — скопление жидкости в области брюшной полости.
При правильном и своевременном лечении пациент может увеличить свою выживаемость на 1–2 года. Медикаментозная терапия неэффективна. Продлить жизнь пациенту можно только при условии трансплантации органа. Но при вирусной инфекции могут пойти осложнения, которые приведут к летальному исходу.
При циррозе четвёртой степени выживаемость крайне мала. Если заболевание развивается с патологией, то пациент может прожить максимум 3 года. Распознать эту стадию можно по скопившейся жидкости внизу живота. Такая патология приводит к летальному исходу.
На последней стадии на вопрос: «цирроз печени излечим или нет», ответ будет отрицательным. У больных проявляются серьёзные осложнения. Патология начинает воздействовать на другие органы. Начинаются внутренние кровотечения. В 50% случаев пациенты умирают. Если же человеку удалось выжить, то повторное кровотечение в 70% случаев возникает в течение этого же года, что в 96% приводит к летальному исходу.
Источник
27.04.2019|
admin|
Портальная гипертензия при циррозе печени прогноз срока жизни
Также применяются: транскавальная печеночная венография, портография с использованием чрезартериального и чрезвенозного доступа.
Признаки портальной гипертензии при циррозе печени и ее лечение
Признаки портальной гипертензии при циррозе печени и ее лечение
Любая разновидность цирроза печени приводит к развитию синдрома портальной гипертензии. Подобная патология возникает на фоне неправильного движения крови по воротной вене. В результате происходит резкий скачок давления. Портальная гипертензия при циррозе печени становится причиной развития асцита, а также варикоза желудочно-кишечной системы.
Общая информация о патологии
Людям, страдающим заболеваниями внутренних органов, необходимо знать, что такое портальная гипертензия печени, поскольку эта патология приводит к разрыву сосудов. Нормальный показатель давления в полой вене находится в пределах 7 мм рт. ст. Если он превышает цифру 12 мм, то следует незамедлительно обратиться в лечебное учреждение за помощью. Давление поднимается, когда на пути тока крови обнаруживается преграда – она возникает в результате увеличения печени при циррозе.
Появившийся застой становится причиной расширения портальной вены. При сильном растягивании ее стенок может произойти разрыв, с развитием внутреннего кровотечения. Виной этому является структура вен, которые намного тоньше артериальных.
Причины портальной гипертензии при циррозе
Существует множество факторов, которые могут стать причиной портального синдрома. Их объединяют в отдельные группы:
Этиологические
- Заболевания печени, связанные с повреждением ее функциональных элементов: любая разновидность гепатита, новообразование, паразитарное поражение.
- Патологии, развившиеся из-за образования застоя, значительного уменьшения притока в двенадцатиперстную кишку желчи: новообразования желчных протоков, билиарный цирроз, ущемление либо повреждение протоков из-за роста камней, воспаление поджелудочной железы.
- Токсические поражения печени ядами: алкоголем, грибами, некоторыми лекарственными средствами.
- Травмы, обширные ожоги, различные патологии сердечно-сосудистой системы и сердца.
Разрешающие
- Обильные внутренние кровотечения желудочно-кишечной системы.
- Неконтролируемый прием сильных седативных средств и транквилизаторов.
- Рацион, насыщенный белками животного происхождения.
- Терапия диуретиками.
- Хирургические вмешательства.
Классификация
Портальную гипертензию принято классифицировать по нескольким критериям. Один из них – это область, которую поражает патология. В этом случае выделяют две разновидности синдрома:
- тотальная – охватывает целиком все портальную систему;
- сегментарная – затрагивает только определенную часть сосудов печени и селезенки.
Очаг патологии может находиться в различных областях печени, поэтому всемирной организацией здравоохранения принято делить портальную гипертензию по месту локализации:
- Предпеченочная. Возникает достаточно редко всего в 3% случаев. Возникает из-за нарушений функциональности селезеночной и портальной вены: тромбоза, обструкции или сдавливания самих вен.
- Внутрипеченочная. Развивается в 85% случаев. Эта разновидность портальной гипертензии подразделяется еще на три подвида:
- предсинусоидальный – преграда располагается перед капиллярами-синусоидами;
- постсинусоидальный – препятствие обнаруживается после сосудов печени;
- синусоидальный – нарушения кровотока возникают внутри печеночных синусоидальных сосудов.
- Постпеченочная. Диагностируется в 10% случаев и связана непосредственно с патологией Бадда-Киари (нарушения правильности кровотока по печеночным венам).
- Смешанная. Одна из самых редких разновидностей портальной гипертензии и самая тяжелая. Преграды обнаруживаются практически во всех областях печени.
Стадии заболевания
Портальная гипертензия, как и многие другие заболевания, развивается постепенно. Принято выделять 4 стадии течения патологии:
- Начальная. Появляются первые признаки и симптомы портальной гипертензии.
- Компенсированная или еще ее называют умеренной. Происходит увеличение селезенки, сама печень увеличена незначительно. Свободная жидкость в области живота не скапливается.
- Декомпенсированная или ярко выраженная. Помимо увеличения селезенки, растет в размерах и печень. В брюшной полости может появиться свободная жидкость.
- Осложненная. На этой стадии возникает значительное увеличение вен, происходит их разрыв, возникает внутреннее кровотечение, которое приводит к тяжелым осложнениям и возможно к летальному исходу.
Симптоматика портальной гипертензии
Первопричиной портальной гипертензии является цирроз печени. Именно из-за него повышается давление в воротной вене. По мере развития заболевания проявляются различные клинические симптомы, которые могут свидетельствовать о возникающих проблемах. Возможно формирование следующих состояний и патологий:
- спленомегалия;
- варикоз различных отделов пищеварительного тракта;
- скопление свободной жидкости в животе (асцит);
- кровотечения;
- развитие анемии;
- ухудшение свертываемости крови (гиперспленизм);
- изменение показателей лейкоцитов, тромбоцитов, эритроцитов;
- потеря веса;
- слабость;
- тошнота и рвота;
- снижение аппетита;
- боли в области живота, правого подреберья.
Клинические стадии развития портальной гипертензии
На начальной стадии заболевания, которая предшествует клиническим симптомам, отмечается тяжесть в правом подреберье, плохое самочувствие, вздутие живота. При усугублении патологии возникает боль под правым нижним ребром, нарушение пищеварительных функций, значительное увеличение в размерах печени и селезенки.
Признаки портальной гипертензии при циррозе печени могут быть различны в зависимости от места локализации процесса. Предпеченочная форма протекает мягко, прогноз заболевания позитивный. Возможно замещение портальной вены кавернозной гемангиомой – новообразованием, состоящим из сосудов. Происходит изменение свертываемости крови, а в результате закупоривание воротной вены. В некоторых случаях отмечаются кровотечения из сосудов нижней трети пищевода.
Внутрипеченочное течение сопровождается желтушностью кожи и слизистых тканей. Первое пожелтение наблюдается под языком и на внутренней стороне запястий. Формируется печеночная недостаточность, появляются более сильные кровотечения, наблюдается асцит.
Надпеченочная блокада начинается достаточно остро. Возникает резкая боль в верхней части брюшины и в районе правых ребер. Печень очень быстро увеличивается в размерах, отмечается большое количество свободной жидкости.
Диагностика
Выявление портальной гипертензии требует тщательного изучения анамнеза, жалоб пациента, исследования результаты анализов. Помимо этого потребуется провести целый комплекс диагностических мероприятий при помощи современного оборудования.
Сначала врач проводит осмотр пациента, прощупывает брюшную полость. Первоочередная задача – выявить отсутствие или наличие асцита, болевых ощущений при пальпации, околопупочной грыжи. Дополнительно требуется осмотр кожных покровов, слизистых глаз, чтобы исключить желтушный оттенок либо гиперемию стоп и кистей.
Анализ крови при портальной гипертензии может содержать следующие отклонения:
- низкие показатели железа;
- уменьшение количества эритроцитов;
- лейкопения;
- высокий уровень ферментов печени;
- наличие антител к вирусам гепатитов.
Наиболее безопасным и достаточно информативным методом исследования является УЗ-диагностика. При помощи ультразвукового оборудования определяют степень расширения и извилистости сосудов. Признаком портальной гипертензии считается увеличение воротной вены свыше 14 мм в диаметре. Также при УЗИ определяют:
- наличие асцита;
- изменение размеров селезенки и печени;
- скорость и объем кровотока;
- наличие тромбов.
Обратите внимание: При УЗИ возможно применение метода допплерографии сосудов печени. Он может дать информацию о коллатералях (обратном кровотоке), артериовенозных фистулах (свищах), а также о состоянии нижней полой вены.
При недостаточной информативности ультразвукового исследования назначают проведение компьютерной томографии. Спиральная КТ и трехмерная ангиография помогут более точно визуализировать состояние портальных сосудов, однако, при таком исследовании невозможно определение скорости, объема кровотока. Также с помощью компьютерной томографии возможно выявление различных новообразований в печени, анастомоз (соединения) между венами.
Другие методы исследования
Наиболее достоверной для определения степени заболевания является информация, полученная в результате замера давления в портальной вене. Провести такое исследование достаточно сложно ввиду глубокого ее расположения. Чаще всего это делают во время оперативного вмешательства.
Однако, на сегодняшний день о росте давления в воротной вене можно также судить по варикозу пищевода, выявляемого при помощи эндоскопии (ФГДС). Этот метод позволяет определить, насколько напряжены сосуды, диагностировать кровотечения и избежать рецидивов.
Гепатосцинтиграфия – один из методов визуализации печени при помощи невысоких доз радиоактивных веществ, введенных внутривенно и специальной гамма-камеры. Проводится для определения наличия опухолей и анатомических изменений структуры органа.
Также применяются: транскавальная печеночная венография, портография с использованием чрезартериального и чрезвенозного доступа.
На ранней стадии портальной гипертензии возможна консервативная терапия. Комплекс лечебных мероприятий состоит в устранении основного заболевания, которое спровоцировало синдром, а также в уменьшении портального давления. Для облегчения состояния пациента назначают:
- «Вазопрессин». Данный препарат приводит к сокращению артериол, что способствует уменьшению поступления крови в кишечник и снижению давления в портальной вене. Перед его введением необходимо проведение электрокардиографии, поскольку лекарственное средство оказывает сужающие действие и на сосуды сердца.
- «Соматостатин». Оказывает влияние на гладкую мускулатуру сосудов, помогая увеличить сопротивление артерий и снизить давление во всей портальной системе. Данные препарат при помощи эндоскопа вводят непосредственно в вены пищевода и желудка, что также способствует остановке кровотечения.
- «Пропранолол» («Надолол», «Тимолол»). Эти препараты обычно назначаются при нарушениях сердечного ритма и гипертонии, относятся к неселективным бета-блокаторам. Однако эффективность данных средств невысока, при отсутствии необходимого терапевтического эффекта назначают другие группы лекарств.
- Диуретики. Способствуют удалению избытка жидкости из организма.
- Нитраты. Это особая группа препаратов, являющихся солями азотной кислоты. Они способствуют расширению сосудов, которые уносят кровь от пораженных органов, помогают накопить кровь в мелких капиллярах, уменьшают ее приток к печени.
- Лекарственные средства, содержащие лактулозу. Они способствуют удалению из кишечника вредных веществ, скопившихся из-за нарушения работы печени.
Для остановки кровотечений на сутки специальные баллоны помещают в расширенные вены. За счет раздувания баллон перекрывает кровоток. После этого проводится перевязка вен с помощью отдельных эндоскопических процедур.
Хирургическая терапия портальной гипертензии основана на искусственном формировании дополнительных путей для отвода крови из увеличенной воротной вены. Если препятствие находится внутри печени, то лечение проводится только после того, как основной процесс стихнет и при отсутствии печеночной недостаточности.
Возможно проведение следующих хирургических вмешательств: портосистемное шунтирование, оменторенопексия (подшивание сальника к почке и печени для развития новых сосудов), эмболизация артерии в селезенке.
Удаление селезенки – крайняя мера, применяемая для лечения портальной гипертензии, наблюдающейся при циррозе. Она способствует уменьшению давления, но чаще всего применяется только при гиперспленизме. Максимального эффекта можно достичь при помощи пересадки донорского органа, когда изменения в печени становятся необратимыми.
Осложнения
Синдром портальной гипертензии довольно часто приводит к серьезным осложнениям. Самыми опасными считаются:
- Внутреннее кровотечение. Если заболевание сопровождается рвотой коричневого цвета, то можно говорить о кровотечении из вен желудка, красного – из сосудов пищевода. Также свидетельствовать о данной патологии может черный зловонный стул – это показатель кишечного кровотечения.
- Поражение нервной системы. Проявляется повышенной утомляемостью, бессонницей, чрезмерной раздражительностью, депрессией.
- Из-за вдыхания рвотных масс возможна блокировка бронхов, что может привести к проблемам с дыханием.
- На фоне портальной гипертензии развиваются печеночная и почечная недостаточность, другие заболевания, связанные с системой выделения.
- Поражение почек и печени, сопровождающееся расстройством функции мочеиспускания. В этом случае выделение мочи уменьшается до 500 мл в сутки и менее.
- Гинекомастия. Это целый комплекс симптомов, связанные с нарушением гормонального фона у мужской части населения. При этом значительно ухудшается половая функция.
Прогноз при портальной гипертензии всегда зависит от вида и степени развития патологии. Внепеченочная форма характеризуется благоприятным прогнозом. В этом случае говорят о доброкачественности синдрома. Средний возраст дожития при наличии такого заболевания составляет около 15 лет. Состояние значительно облегчается после проведения операции.
При внутрипеченочной портальной гипертензии в большинстве случаев наступает летальный исход, провоцируемый кровотечениями и печеночной недостаточностью, а иногда совокупностью обоих факторов. С момента развития первого кровотечения летальность может составлять около 40-70% случаев. Однако при рецидиве заболевания смертность колеблется еще около 30% случаев.
Именно поэтому при первых симптомах, указывающих на развитие портальной гипертензии, следует срочно обращаться в лечебное учреждение. Настоятельно рекомендуется посещение гастроэнтеролога и проведение необходимых исследований, позволяющих подтвердить либо опровергнуть наличие патологии. При выявлении заболевания лечение должно быть безотлагательным.
Профилактика
Профилактические мероприятия, помогающие избежать развития портальной гипертензии, либо способствующие облегчению состояния при прогрессировании заболевания, подразделяют на три группы:
- Первичная профилактика – предупреждение заболеваний, которые могут спровоцировать развитие портальной гипертензии. Такими мерами признана вакцинация от различных видов гепатита, отказ от употребления алкоголя.
- Вторичная профилактика заключается в своевременно назначенной терапии при развитии заболеваний, приводящих к портальной гипертензии: некроза и цирроза печени, тромбоза печеночных вен, опухолей, синдрома Бадда-Киари, гепатита и т.д.
- Профилактика осложнений.
Как предупредить осложнения?
Внутренние кровотечения – основная причина летального исхода при такой патологии. Для их предупреждения необходимо выполнение ФЭГДС. При помощи специального аппарата проводят исследование внутренней поверхности пищевода и других частей желудочно-кишечной системы. Выполнение данной манипуляции рекомендуется не реже, чем один раз в 1,5-2 года. Если же при диагностике выявлено варикозное расширение сосудов, то процедуру рекомендуют проводить каждые полгода.
Профилактика печеночной энцефалопатии заключается в особой диете и приеме препаратов лактулозы. Количество употребляемого пациентом белка в сутки не должно превышать 30 грамм, его прием необходимо равномерно распределить в течение дня. Это важно для снижения образования ядовитых и токсических соединений, способных повредить мозг.
При развитии портальной гипертензии очень важно своевременно обратиться к врачу. Адекватное лечение если не поможет полностью вылечить заболевание, то хотя бы отдалит возможный летальный исход.
davlenienorm.com
Смотри также:
Гепатомегалия печени что это такое и лечение отзывы .
Питание при циррозе печени и диабете 2 типа .
Диффузные изменения печени признаки гепатоза печени лечение .
Диета при жировая инфильтрация печени и поджелудочной железы лечение .
Что происходит с организмом когда желчь в желудке .
Метки: Портальная гипертензия при циррозе печени прогноз срока жизни, портальная гипертензия цирроз печени давление
Навигация по записям
Источник


