Портокавальные анастомозы при циррозе печени
Портокавальный анастомоз при циррозе печени. Показания к трансплантации печени.
У пациентов, у которых склерозирующая терапия с помощью фармацевтических препаратов и зонда Sengstaken—Blakemore не имела успеха, можно прибегнуть к наложению портокавального анастомоза. Портокавальный анастомоз «конец в бок» очень эффективен для остановки кровотечения из варикозных вен пищевода, поскольку вызывает хорошую декомпрессию системы воротной вены и. частично, синусов.
Пациент, которому показано неотложное наложение портокавального анастомоза, должен находиться в удовлетворительном состоянии, чтобы перенести это вмешательство, так как оно сопровождается высокой летальностью. Однако, как было показано при склеротерапии, летальность среди пациентов группы С (по классификации Child—Pugh) приблизительно равна летальности при наложении портокавального анастомоза.
Портокавальное шунтирование «бок в бок» показано при непрекращающемся кровотечении из варикозно расширенных вен пищевода, сочетающемся с выраженным асцитом и синдромом Бадда—Киари.
Наложение портокавального анастомоза очень эффективно для остановки острого кровотечения при безуспешности применения других методов. Тем не менее, эта операция имеет два недостатка:
1. Увеличение летальности, если она выполняется по неотложным показаниям.
2. Ухудшение функционального состояния печени, приводящее к усилению энцефалопатии или ее провоцированию, если она еще не проявила себя. Это осложнение происходит вследствие сброса всей портальной крови в системный кровоток. Для уменьшения частоты развития печеночной энцефалопатии предложено несколько частичных шунтов:
Н-мезокавальный шунт, при котором между воротной и нижней полой венами вводят протез Gore— Тех диаметром 10—12 мм и длиной 4 см. При тромбозе воротной вены показано шунтирование с помощью протезов между верхней брыжеечной веной и полой веной. Это шунтирование, несомненно, менее эффективно, чем прямое портокавальное шунтирование, кроме того, приблизительно в 30% случаев развивается тромбоз. Во время кровотечения из варикозно расширенных вен дистальное спленоренальное шунтирование выполнять нельзя.
Избирательное лечение портальной гипертензии
У пациентов с циррозом печени, однажды имевших кровотечение, в 70% случаев существует вероятность развития рецидива, что приводит к значительному увеличению летальности (до 50-70%). Для лечения пациентов с портальной гипертензией, имевших одно или несколько кровотечений, наиболее приемлема эндоскопическая склеротерапия варикозных узлов пищевода. Эта методика дает хорошие результаты при меньшем числе осложнений и остаточных явлений, чем шунтирование. При неэффективности склерозирующей терапии накладывают дистальныи спленоренальныи анастомоз по Dean Warren. Дистальныи спленоренальныи анастомоз изменяет кровообращение пищевода, желудка и селезенки в направлении левой почечной вены, сохраняя портальный кровоток интактным. Эта операция реже приводит к развитию печеночной энцефалопатии. Было, однако, показано, что с течением времени из-за развития коллатералей результаты становятся сходными с таковыми при наложении портокавального анастомоза. По этой причине в настояшее время считают необходимым выделять всю селезеночную вену до ворот селезенки, чтобы перевязать большую часть приносящих вен. Это, несомненно, увеличивает продолжительность операции, но замедляет появление коллатералей.
Не следует выполнять операцию Warren пациентам с асцитом, поскольку она имеет тенденцию увеличивать имеющийся асцит или даже вызывать его.
Трансплантация печени
Возможность трансплантации печени нужно рассматривать только у молодых пациентов с выраженным циррозом, осложненным кровотечением из варикозно расширенных вен пищевода. Поэтому таким пациентам нецелесообразно выполнять портокавальное шунтирование или другие хирургические вмешательства на воротах печени: это может помешать проведению трансплантации, а иногда даже сделать ее невозможной. Оценивать состояние такого пациента должна специализированная хирургическая бригада с большим опытом, чтобы рекомендовать трансплантацию печени и изучить возможность ее выполнения. Имеются сообшения о более чем пятилетней выживаемости 70% пациентов группы С по классификации Child-Pugh.
— Также рекомендуем «Дистальный спленоренальный анастомоз при циррозе печени. Техника дистального спленоренального анастомоза.»
Оглавление темы «Холецистэктомия. Портальная гипертензия и операции при ней.»:
1. Лапароскопическая холецистэктомия у пациентов с острым холециститом.
2. Удаление конкрементов общего желчного протока лапароскопическим методом.
3. Описание лапароскопической холецистэктомии. Методика операции.
4. Гемостаз при лапароскопической холецистэктомии. Методы удаления конкреметов их холедоха лапароскопически.
5. Портальная гипертензия. Классификация портальной гипертензии.
6. Диагностика цирроза печени. Лечение портальной гипертензии.
7. Портокавальный анастомоз при циррозе печени. Показания к трансплантации печени.
8. Дистальный спленоренальный анастомоз при циррозе печени. Техника дистального спленоренального анастомоза.
9. Этапы наложения спленоренального анастомоза при портальной гипертензии.
10. Портокавальный анастомоз при циррозе печени. Техника наложения портокавального анастомоза.
Источник
Портокавальный анастомоз при циррозе печени. Техника наложения портокавального анастомоза.
Производят субкостальный разрез на 3 см ниже края реберной дуги и мечевидного отростка. Нужно пересечь половину левой передней прямой мышцы живота, всю правую переднюю прямую мышцу и мышцы правой половины живота. Правую сторону пациента приподнимают на 15 см от горизонтальной плоскости. Этот разрез предоставляет хорошее операционное поле, позволяя обойтись без вскрытия грудной клетки. Рану брюшной полости широко раскрывают с помощью ретрактора с кремальерой, дополненного ретрактором типа «верхняя бранша» для подъема передней брюшной стенки.
Ревизию брюшной полости и биопсию печени выполняют таким же образом, как это описано для дистального спленоренального анастомоза. У пациентов с очень большим желчным пузырем, закрывающим операционное поле, его уменьшают в размерах, сжимая руками. Если это не дало результата, дно желчного пузыря можно пунктировать шприцем с иглой 22 F. Пункционное отверстие закрывают двумя пролиновыми швами 6-0 или маленьким кисетным швом.
После ревизии всей брюшной полости выполняют мобилизацию no Vautrin-Kocher. Ее начинают с освобождения поперечной ободочной кишки с ее брыжейкой и фиксации их в нижней части раны с помощью влажных марлевых салфеток, удерживаемых ретрактором Deaver. В некоторых случаях возникает необходимость низведения печеночного изгиба ободочной кишки. Нижнюю поверхность печени отводят вверх с помощью влажных марлевых салфеток, удерживаемых ретрактором Doyen или аналогичным, как изображено на рисунке. Рассекают брюшину над латеральным краем двенадцатиперстной кишки, и затем разрез продолжают вверх на переднюю часть брюшины гепатодуоденальной связки (пунктирная линия), и вниз вдоль латерального края нисходящей части двенадцатиперстной кишки, выше верхнебрыжеечных сосудов (пунктирная линия).
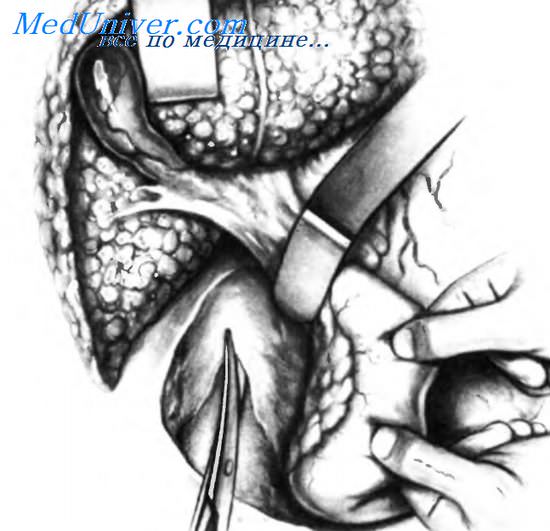
Мобилизация двенадцатиперстной кишки облегчается, если ассистент, захватив кишку двумя руками, натянет ее вверх и влево. Ручное отведение предпочтительнее использования атравматических зажимов, так как уменьшается вероятность разрыва стенки двенадцатиперстной кишки. Мобилизация по Vautrin-Kocher, несомненно, облегчает обнажение нижней полой и воротной вен. У пациентов с циррозом печени часто бывают очень развитые коллатерали, в связи с чем при рассечении брюшины вдоль латерального края двенадцатиперстной кишки приходится пользоваться гемостатическими зажимами. У пациентов без цирроза печени разрез в этой области бывает практически бескровным.
Мобилизация по Vautrin-Kocher завершена. Двенадцатиперстная кишка и головка поджелудочной железы мобилизованы влево, обнажив полую вену, покрытую позадибрюшиннои тканью, препарирование которой заканчивают ножницами. У пациентов с циррозом печени освобождение полой вены может быть затруднено из-за застоя в позадибрюшиннои лимфатической системе и развития густой венозной коллатеральной сети. Эти лимфатические и венозные ткани нужно перевязать и рассечь для предупреждения развития асцита в послеоперационном периоде. Нет необходимости в мобилизации полой вены по периметру. Необходимо только выделить и обнажить переднюю и латеральную стенки на участке от почечной вены до хвостатой доли печени.
После обнажения нижней полой вены выделяют и мобилизуют воротную вену. Воротная вена располагается в гепатодуоденальной связке позади общего желчного протока и печеночной артерии, которая проходит спереди. Гепатодуоденальная связка и ее содержимое образуют переднюю границу отверстия Winslow. Освобождение воротной вены начинают продольным разрезом заднелатерального края печеночно-двенадцатиперстной связки над воротной веной, как показано на вставке (пунктирной линией). После рассечения брюшины освобождают воротную вену: сначала заднюю, затем латеральную и, наконец, — медиальную ее сторону. У больных циррозом печени здесь можно встретить два или более плотно сращенных с гепатодуоденальной связкой лимфатических узла. Удалять их нужно крайне осторожно, если этого нельзя избежать при выделении воротной вены.
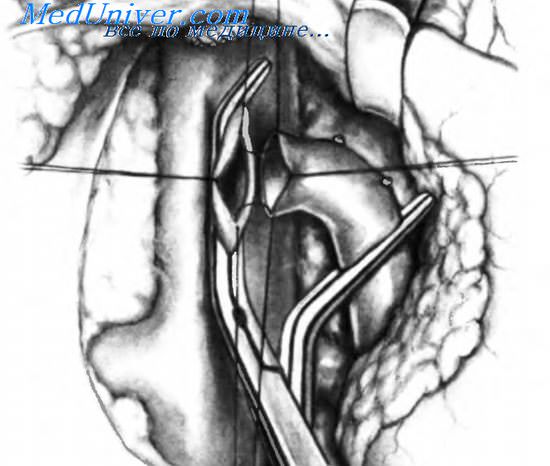
Чтобы закончить препарирование воротной вены, общий желчный проток отводят влево и удерживают венозным ретрактором. При этом обнаруживаются несколько приносящих вен, впадающих в воротную вену медиально и сзади. Эти вены нужно осторожно перевязать и пересечь, потому что при их разрыве наложение терминолатерального портокавального анастомоза может оказаться невозможным. Воротная вена должна быть обнажена на всем ее протяжении: от начала позади поджелудочной железы до бифуркации у нижней поверхности печени. После выделения воротной вены нужно освободить на всем протяжении общий желчный проток и печеночную артерию. Оба могут иметь многочисленные анатомические варианты, которые необходимо распознать, чтобы избежать их повреждения.
После полного освобождения воротной вены на каждый из ее концов накладывают по одному зажиму Cooley для последующего ее пересечения. На правую сторону воротной вены накладывают два пролиновых наводящих шва (6-0), чтобы предупредить скручивание и вращение вены после ее пересечения. Ножницами Potts воротную вену пересекают ниже верхнего зажима. На рисунке показано ушивание венозной культи двумя (задним и передним) непрерывными пролиновыми швами 6-0. В случаях, когда необходим более длинный сегмент воротной вены ее ветви можно пересечь за бифуркацией.
На выбранный для анастомоза сегмент воротной вены накладывают зажим Satinsky таким образом, чтобы включить переднюю и медиальную стороны, что облегчает анастомозирование. Овальный участок полой вены размером, равным диаметру воротной вены, вырезают в пределах зажима Satinsky. Некоторые авторы достигают сходного результата, не вырезая этого овального участка. На углы и латеральные края полой вены наложены швы-держалки.
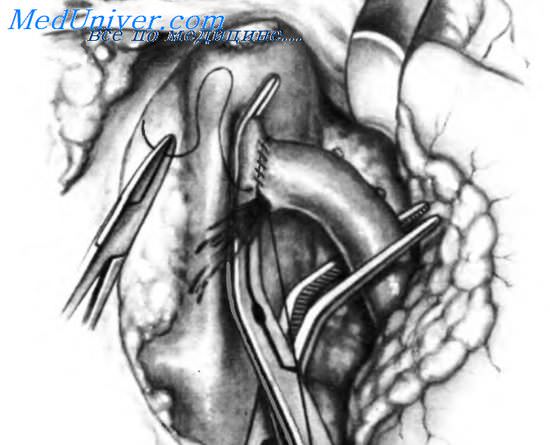
Пересеченный участок воротной вены приближают к месту вскрытия полой вены. Анастомоз воротной вены с полой веной нужно формировать по пологой дуге, избегая скручивания и резких изгибов. Перед началом анастомозирования по углам обеих вен необходимо наложить пролиновые швы 5-0 с узлами, расположенными снаружи, как изображено на рисунке. На латеральный край среза полой вены необходимо наложить швы-держалки.
На заднюю стенку анастомоза накладывают непрерывный выворачивающий интиму шов пролиновои нитью 5-0. Достигая углов, концы этого шва связывают с концами ранее наложенных швов-держалок, располагая узлы снаружи просвета вены.
Переднюю стенку ушивают таким же образом, как и заднюю, непрерывным пролиновым швом 5-0. Во избежание эффекта кисетного шва необходимо накладывать шов, не допуская сужения просвета. Когда осталось наложить два или три шва, освобождают зажим Cooley, чтобы из вены вышли воздух, кровь или тромбы, которые могли сформироваться. Затем накладывают зажим снова и завершают линию переднего шва. Если после удаления зажима продолжается просачивание крови, шов аккуратно сдавливают марлевым тампоном. Обычно этого достаточно для остановки кровотечения. Если нет, — осторожно, стараясь не сузить просвет анастомоза, накладывают один или два шва на место подтекания крови.
— Вернуться в оглавление раздела «Неотложная хирургия.»
Оглавление темы «Холецистэктомия. Портальная гипертензия и операции при ней.»:
1. Лапароскопическая холецистэктомия у пациентов с острым холециститом.
2. Удаление конкрементов общего желчного протока лапароскопическим методом.
3. Описание лапароскопической холецистэктомии. Методика операции.
4. Гемостаз при лапароскопической холецистэктомии. Методы удаления конкреметов их холедоха лапароскопически.
5. Портальная гипертензия. Классификация портальной гипертензии.
6. Диагностика цирроза печени. Лечение портальной гипертензии.
7. Портокавальный анастомоз при циррозе печени. Показания к трансплантации печени.
8. Дистальный спленоренальный анастомоз при циррозе печени. Техника дистального спленоренального анастомоза.
9. Этапы наложения спленоренального анастомоза при портальной гипертензии.
10. Портокавальный анастомоз при циррозе печени. Техника наложения портокавального анастомоза.
Источник
На сегодняшний день заболевания печени входят в десятку наиболее распространённых причин смертности среди населения по всей планете. Среди них – цирроз печени, который может быть спровоцирован как алкогольной зависимостью, так и вирусной этиологией, нарушениями в работе жёлчного пузыря, а также длительным приёмом некоторых видов медикаментов. Кроме того, широко распространено паразитарное поражение органа, вирусные заболевания, из-за которых происходит повреждение паренхимы печени, воспаления и опухоли в структурах тканей органа.
Возникающая на поздних стадиях болезни, портальная гипертензия считается одним из наиболее тяжёлых осложнений цирроза. Её характеризует увеличение давления в портальной вене органа, из-за чего кровь не может нормально циркулировать через печень, а в пищеварительном тракте открываются смертельно опасные для больного кровотечения.
Портокавальное шунтирование считается достаточно эффективным методом лечения портальной гипертензии у пациентов с заболеваниями печени.
Портальная гипертензия: механизм развития, опасность патологии
Гипертензия в портальной вене – синдром, который формируется на фоне нарушения кровообращения и повышения кровяного давления в полости воротной вены печени. Его локализация может диагностироваться на уровне больших вен портальной области, нижней полой вены, печёночных вен, а также капилляров.
Этиология формирования синдрома очень широка. Изначально причиной его развития становится обширное поражение паренхимы печени из-за различных заболеваний – вирусных гепатитов, цирроза различных типов, доброкачественных и злокачественных опухолей, значительной паразитарной инвазии, опухолей холедоха и новообразований в печёночном жёлчном протоке, желчнокаменной болезни, рака головки поджелудочной железы. Также влияние на появление гипертензии может оказывать отравление гепатотропными ядами, например, отравление грибами.
То есть, сама по себе портальная гипертензия не является болезнью – она формируется как совокупность признаков и состояний, как синдром на фоне заболеваний, вызывающих разрушение тканей печени.
Пациенты с диагностированным тромбозом, врождённой атрезией, стенозом портальной вены, синдромом Бадда-Киари, конструктивным перикардитом находятся в зоне риска развития синдрома портальной гипертензии.
Существуют также случаи, когда появление гипертензии связано с перенесенными обширными ожогами, сепсисом, травмами и операциями.
Симптоматика может различаться на разных стадиях развития патологии. На начальном этапе пациент сталкивается с такими проявлениями;
- повышенный метеоризм;
- расстройства стула;
- тошнота и отсутствие аппетита;
- боли в эпигастрии и области правого подреберья;
- потеря веса;
- желтушность кожи и слизистых;
- повышенная утомляемость.
У некоторых поражённых отмечается увеличение селезёнки, которое проходит после перенесённых желудочно-кишечных кровотечений.
Устойчивость асцита к проводимой медикаментозной терапии может быть ещё одним признаком наличия у пациента портальной гипертензии.
Наиболее опасные признаки патологии, которые свидетельствуют о тяжёлом состоянии больного – обширные кровотечения из патологически изменённых вен желудка, кишечника, пищевода. Такие кровотечения быстро приводят к постгеморрагической анемии, и могут становиться причиной ранений слизистой желудочно-кишечного тракта.
При первом желудочно-кишечном кровотечении погибает примерно половина поражённых. Из тех, кто пережил кровотечение, у 60% больных в течение первого года случается рецидив, которого большинство из них не переживёт.
Особенности диагностирования и лечения патологии
Определение развития патологии возможно по совокупности данных клинической картины и анамнеза больного. Доктор обращает внимание на наличие асцита, геморроя, извитых заметных сосудов в области пупка, околопупочной грыжи.
Лабораторная диагностика включает в себя сдачу общего анализа мочи и крови, биохимии крови, антител к вирусам гепатита. Кроме того, лечащий врач назначает различные рентгенографические методы обследования:
- портографию;
- кавографию;
- ангиографию;
- целиакографию.
В обязательном порядке больному назначается ультразвуковое исследование органов брюшной полости, эзофагоскопия. В крайних случаях прибегают к биопсии тканей печени для гистологического исследования.
Методы лечения терапевтического характера могут быть эффективны только при функциональных изменениях внутрипечёночной гемодинамики. Если у больного отмечается острое развитие кровотечений, ему назначаются процедуры склерозирования или эндоскопического лигирования стенок сосудов.
Однако в тяжёлых случаях все эти мероприятия оказываются неэффективными, поэтому пациенту назначается осуществление шунтирования:
- портокавального “конец в конец”;
- портокавального “бок в бок”;
- портокавальное “конец в бок”;
- шунтирования Н-образным шунтом.
Показания и противопоказания к осуществлению шунтирования печени
Операция по шунтированию сосудов органа является тяжёлой для пациента, учитывая, что, в большинстве случаев, его общее состояние может оцениваться как опасное для жизни. Показаниями к шунтированию печени являются:
- варикозное кровотечение из поражённых сосудов, которые ведут кровь от желудка, пищевода и кишечника в сторону печени;
- портальная гастропатия, которая представляет собой венозный застой в стенках желудка, провоцирующий появление кровотечений;
- асцит и гидроторакс: скопление жидкости в брюшной полости и области грудной клетки;
- синдром Бадда-Киари: тромбоз печёночных вен на уровне их впадения в нижнюю полую вену, из-за которого нарушается отток крови из печени.
Причём кровотечение пищеварительного тракта, хотя и является прямым показанием к осуществлению операции, считается запоздалым проявлением портальной гипертензии, когда, даже при условии успешно проведённой операции, есть большая вероятность летального исхода для больного. Поэтому медики рекомендуют проводить шунтирование в так называемом “холодном” периоде – то есть до того, как начнётся кровотечение, угрожающее жизни поражённого.
Противопоказаниями являются такие факторы как наличие постсинусоидального блока в печени, и расширение диаметра венул в портальных триадах – такие состояния дают крайне негативные прогнозы для больного.
Как подготовиться к шунтированию
Мероприятия по подготовке, в первую очередь, требуют сдачи общих анализов крови и мочи, биохимического исследования крови, коагулограммы и других лабораторных показателей. Кроме того, хирургу потребуется вся актуальная информация по обследованиям вроде УЗИ, эндоскопии и прочих.
За 2-3 суток необходимо начать придерживаться бесшлаковой диеты, то есть отказаться от продуктов, способствующих усилению образования газов в кишечнике.
Проведение операции возможно только строго натощак, поэтому за 12 часов до её начала пациенту запрещено есть и пить, курить, жевать жевательную резинку.
Перед сном необходимо поставить очистительную клизму и принять таблетку слабительного, чтобы очистить кишечник.
Приём любых медикаментов за 14 дней до даты операции должен быть согласован с лечащим врачом.
Осуществление операции портокавального шунтирования
Впервые такая процедура была в экспериментальном виде осуществлена в 1877 году – тогда в качестве подопытных выступали собаки. До сих пор шунтирование признаётся одним из наиболее эффективных способов продления жизни больным с портальной гипертензией, не считая трансплантации органа.
На сегодняшний день, большинству поражённых с болезнями печени, осложнением которых является портальная гипертензия и кровотечения, назначается склеротерапия или перевязка варикозных узлов. Если же разрушение органа зашло слишком далеко, больным назначается трансплантация печени.
Ещё один способ лечения – трансъюгулярное внутрипечёночное портосистемное шунтирование, которое исключило необходимость экстренных хирургических вмешательств. Следует отметить, что такая процедура не предназначена для создания длительно проходимых шунтов, однако она даёт возможность взять под контроль состояние портальной гипертензии, и эффект её сохраняется в течение длительного времени.
Той группе больных, у кого печень, несмотря на заболевание, ещё сохранила некоторые резервы, из-за чего им не показана трансплантация органа. Именно им может проводиться прямое портокавальное шунтирование.
Шунты методом “бок в бок” формируется быстро и с малой кровопотерей. Такой тип процедуры не применяется для больных с асцитом, который показывает резистентность к медикаментозной терапии. Если же у пациента асцит отсутствует, и при этом выявлен ретроградный кровоток по полости воротной вены, портокавальный шунт имеет некоторые преимущества.
Шунтирование “конец в бок” может стать причиной развития печёночной энцефалопатии, хотя после шунтирования “бок в бок” это осложнение проявляется несколько чаще. Такой шунт можно применять при асците, который не поддаётся другим видам терапии. Он способствует понижению давления в брыжеечных венах, при этом воротная вена играет роль пути оттока крови от печени.
Шунт, осуществляемый по технике “бок в бок” более сложен в исполнении. Часто для сопоставления нижней полой и воротной вен необходимо проводить частичную резекцию хвоста печени. Он предпочтителен для пациентов, у которых диагностирован синдром Бадда-Киари, однако, из-за гипертрофирования хвостатой доли печени при синдроме, его тяжело выполнить.
Н-образный шунт считается наиболее современным. Его формируют за счёт интерпозиции сосудистого протеза между нижней полой и воротной венами. Учитывая небольшой диаметр просвета шунта, он работает селективно, и сохраняет центробежный кровоток в сторону печени по воротной вене. При этом давление в портальной системе медленно снижается, что способствует предупреждению кровотечений из варикозных вен пищевода.
Возможным осложнением Н-образного шунта является ранний тромбоз, однако, в таких случаях успешна практика осуществления тромболитической терапии посредством установки катетеров. Их внедряют чрескожным способом в воротную или нижнюю полую вену.
Установка шунта даёт возможность понизить давление в печёночной и воротной венах, а также усилить кровоток в печёночной артерии.
Операция проводится только в соответствующим образом оборудованной операционной, в условиях стационара, и требует соблюдения всех правил асептики.
После любого типа шунтирования, кроме мезокавального, осуществление трансплантации органа значительно затрудняется.
Прогнозы эффективности операции
Портокавальное шунтирование снижает вероятность развития асцита и бактериального перитонита, однако опасно появлением печёночной энцефалопатии.
Риск летального исхода после операции колеблется от 5 до 50% вероятности, в зависимости от исходного состояния больного.
Нередко, в процессе операции на воротной вене, которая поражена патологическим процессом, шунт закрывается, что приводит к смерти оперируемого в результате печёночной недостаточности.
Если портокавальный анастомоз, наложенным способом “конец в бок”, функционирует нормально, это даёт возможность предотвратить возможное кровотечение из вен в стенках пищевода или желудка.
Шунтирование способствует уменьшению размера селезёнки, а также сужению варикозно расширенных вен.
Неселективные шунты снижают не только портальное давление, но и печёночный кровоток, из-за чего существенно ухудшается функционирование печени.
Частым осложнением после операции является развитие желтухи, отёк лодыжек, печеночная энцефалопатия.
Портокавальное шунтирование – один из способов спасти жизнь больного с обширными и запущенными поражениями печени, особенно если осуществить трансплантацию органа нет возможности. Однако нельзя переоценивать возможности медиков – нередко операция назначается, когда пациент уже находится в наиболее тяжёлом состоянии, когда никто не может гарантировать, что он выживет, поэтому шунтирование рекомендуется проводить в “холодный” период, до развития острых кровотечений в пищеводе, желудке, кишечнике.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Источник


