После излечения от гепатита с можно пить
Гепатит С — вирусное заболевание, которое поражает клетки печени. Пораженный орган покрывает рубцовая ткань, то есть образуется фиброз. Жизнь после противовирусной терапии гепатита С во многом зависит от того, насколько своевременно было начато лечение, а также от того, как прошел процесс реабилитации.
Противовирусная терапия (ПВТ) — единственное верное решение для пациента. В данной ситуации просто поддерживающая терапия не приносит желаемых результатов. Полное излечение от вируса таким методом невозможно. Поддерживающее лечение будет необходимо больному до конца дней, а вот длительность жизни в таком случае остается под вопросом. Противовирусная же терапия, специально предназначенная для лечения гепатита С, преследует цель получения устойчивого вирусологического ответа (УВО) у больного патологией. Некоторым пациентам удается добиться УВО на довольно длительный отрезок времени, другие могут достичь продолжительной ремиссии недуга.
Особенности восстановительного периода
 Восстановление больного в условиях стационара
Восстановление больного в условиях стационара
Важный этап в жизни больного патологией — это реабилитация после ПВТ гепатита С. Заболевание наносит удар как по печени, так и по всему организму. Именно в этот период важно предотвратить развитие рецидива болезни или ее обострение.
Ближайшие полгода после лечения необходимо ограничить физическую активность, в том числе активный отдых, спортивные игры, уборку. Некоторым лицам даже прописан постельный режим на время реабилитации. Не менее важно оградить себя и от психологических перегрузок.
Размеренный образ жизни и достаточное количество сна просто необходимы пациенту на время восстановления после ПВТ.
Печень — активный участник в процессе обмена веществ. В тканях органа синтезируются белки, которые нужны для всех систем организма человека. Помимо прочего, печень выступает в роли естественного фильтра и очищает организм от токсинов, вредных веществ и шлаков. Именно поэтому в процессе выздоровления так важно следить за своим рационом и следовать диете, предписанной лечащим врачом. Рацион должны составлять те продукты, которые проще всего усваиваются, а также богаты витаминами и полезными веществами. Благодаря этому нагрузка на печень будет гораздо меньше.
Общие рекомендации в питании на период восстановления после ПВТ следующие:
 Дробное питание
Дробное питание
- достаточное потребление очищенной негазированной воды — ее количество должно быть не меньше, чем 2 л;
- полный отказ от алкогольных напитков;
- также необходимо исключить из рациона жирное, соленое, пряное, острое и жареное;
- принимать пищу следует часто (до 6 раз в сутки), но маленькими порциями;
- рацион должен состоять из круп, нежирных сортов мяса и рыбы, молочной и кисломолочной продукции, яиц.
Соблюдение здорового питания — первый шаг, который необходимо сделать на пути к успешному восстановлению печени и организма в целом. Данные рекомендации в отношении питания актуальны для всех пациентов, страдающих заболеванием печени, в том числе и во время реабилитации.
Не только во время терапии, но и в период реабилитации врачи прописывают пациенту комплекс лекарственных препаратов, которые необходимы для восстановления функционирования печени. Прием препаратов помогает поддерживать пострадавшие ткани печени, предупреждать преждевременное старение патологических клеток. Помимо этого, укрепляются клеточные мембраны, синтезируются новые клетки печени, при помощи которых орган сможет полноценно работать. Происходит отток желчи.
 Витамин РР в продуктах питания
Витамин РР в продуктах питания
Обязательным условием для регенерации органа является прием витаминных комплексов: наиболее важны витамины С, РР, В1, В2 и В6.
Возможные осложнения после ПВТ
Наибольшая часть побочных эффектов, возникающих впоследствии лечения гепатита С, давно известна, поэтому их появление легко устранить или предвидеть. Возникновение нежелательных реакций на ПВТ зависит от нескольких факторов:
 вирус гепатита c
вирус гепатита c
- наличие сопутствующих заболеваний;
- возраст пациента;
- стадия гепатита С;
- активность вируса;
- состояние иммунитета у больного;
- характеристики назначенных препаратов;
- индивидуальная переносимость тех или иных компонентов лекарственных средств.
Следовательно, переносимость терапии индивидуальна. Некоторые пациенты вообще не отмечают никаких отрицательных последствий.
Появление тех или иных негативных эффектов организма, как правило, происходит неодновременно, каждый имеет свою продолжительность. Пациенты, получающие интерфероны, зачастую страдают гриппоподобным синдромом, который сопровождается головными болями, болевыми ощущениями в суставах и мышцах, состоянием озноба. У некоторых этот побочный эффект проявляется только на начальном этапе терапии, других пациентов сопровождает в течение всего времени лечения. Подобные нежелательные реакции возникают спустя несколько часов после введения инъекции. Зачастую последующие введения препарата переносятся легче, чем предыдущие.
 Апатия
Апатия
Больные гепатитом С могут страдать и психологическими расстройствами: например, депрессивными состояниями, чрезмерной раздражительностью, тревожными состояниями, апатией, лабильностью. Подобная эмоциональная нестабильность возможна как проявление на фоне самого заболевания печени, так и как вследствие перенесенной ПВТ. Лицам, страдающим эмоциональными расстройствами, как правило, назначаются седативные средства, антидепрессанты или транквилизаторы, а также успокоительные чаи. Нередко могут понадобиться наблюдение и лечение у психотерапевта.
Пациентам, подверженным противовирусной терапии, необходима регулярная сдача крови на общеклинический анализ. Это объясняется тем, что препараты, назначаемые для ПВТ, нередко вызывают изменения в химическом составе крови (тромбоцитопения, лейкоцитопения, анемия). Как правило, такие изменения незначительны, однако случаются ситуации, когда необходима отмена препарата либо снижение его дозировки. Следить за состоянием крови крайне желательно: таким образом можно предупредить развитие возможных осложнений.
Перед началом противовирусной терапии необходимо сдать анализ на гормональный статус больного в целях выявления наличия возможных патологий, так как интерфероны в составе ПВТ могут вызвать нарушения в функционировании щитовидной железы. Повторять такой анализ придется каждые 3 месяца (на время ПВТ). В случае возникновения патологий щитовидной железы лечение противовирусными лекарственными средствами продолжается, но уже с участием эндокринолога.
Помимо прочего, ПВТ может сопровождаться сухостью кожных покровов и зудом. Больному назначаются гидрокортизоновая мазь и антигистаминные препараты. Таким пациентам врачи советуют не принимать горячие ванны — лучше отдать предпочтение теплой воде комнатной температуры, а также пить больше воды.
Пациентам, у которых во время противовирусной терапии истончаются и выпадают волосы, противопоказано использовать химические составы для волос, в том числе окрашивание. Также следует ограничить использование фена. Возможно развитие очагового облысения. Как правило, по окончании терапии волосы восстанавливаются.
Также встречаются такие побочные реакции, как тошнота, метеоризм, болевые ощущения в области живота, эректильная дисфункция и металлический привкус во рту.
Профилактика осложнений
У лиц, переживших вирусный гепатит С, иммунитет не вырабатывает антитела к недугу. Соответственно, риск заболевания достаточно высок. Только соблюдение всех мер профилактики сможет максимально обезопасить человека от повторного заражения вирусным гепатитом.
 Средства личной гигиены
Средства личной гигиены
В состав профилактики входят следующие рекомендации:
- использование индивидуальных средств личной гигиены (зубные щетки, бритвенные принадлежности, инструменты для маникюра, расчески, мочалки);
- посещение только проверенных косметологических салонов и стоматологий. Важно самостоятельно следить за тем, что специалист использует в работе только стерильные одноразовые инструменты;
- первые в риске заражения — лица, ведущие беспорядочные сексуальные связи и наркоманы, заражающиеся зачастую при использовании одного и того же шприца;
- женщина, перенесшая вирус гепатита С, при планировании беременности должна пройти тщательное обследование и сдать анализ крови на наличие антител к вирусу;
- даже вылечившись, пациент должен проходить регулярные обследования у специалистов, а также отказаться от сдачи любого донорского материала (спермы, крови, тканей, органов).

Лечение гепатита С при помощи противовирусной терапии может сопровождаться побочными действиями и является довольно дорогостоящим мероприятием. Однако множеству пациентов удается излечиться и продолжить полноценную счастливую и долгую жизнь. Три главных сопутствующих успеха в лечении:
- профессионализм лечащего врача;
- правильно подобранный комплекс лекарственных препаратов;
- положительный настрой самого пациента.
Если больной не настроен на скорейшее выздоровление и у него опускаются руки, то вирус «воспользуется» ослабшим состоянием организма и болезнь начнет прогрессировать, все больше и больше поражая патологический орган. Именно поэтому в период лечения и реабилитации пациенту очень важна поддержка его родных и друзей, так как жизнь после ПВТ гепатита С во многом зависит от самого пациента и его эмоционального состояния.
Источник
HCV (Hepatitis C Virus) – одно из самых тяжелых заболеваний, поражающих печень. В большинстве случаев заражение происходит при попадании РНК патогена в системный кровоток здорового человека. В соответствии с современными представлениями о природе заболевания, гепатит С и алкоголь не связаны, но пристрастие к потреблению спиртных напитков усугубляет течение патологии и затрудняет терапию.

Этанол наносит необратимый урон всем внутренним органам, однако риск повреждений минимизируется при помощи сложных биохимических реакций окисления. Метаболизм принятого человеком спиртного осуществляется в печени, поэтому постоянные нагрузки такого рода могут вызвать ряд серьезных патологий, включая стеатоз и цирроз.
В официальной медицине для описания неблагоприятных изменений, происходящих под влиянием этанола, используют термин алкогольный гепатит или алкогольная болезнь печени.
Вирус гепатита С преимущественно поражает гепатоциты. Возникающие по мере прогрессирования заболевания внепеченочные проявления доктора связывают с нарушением основных функций органа.
Структура HCV (помимо РНК, «несущей» генетический материал) включает различные протеины, которые обеспечивают попадание патогена внутрь клеток-мишеней (для гепатита С это гепатоциты) и защиту вируса от иммунной системы человека. В результате пораженные HCV структуры печени функционируют практически с единственной целью – обеспечение жизнедеятельности вирусной частицы и ее репликации.
Итогом патологического процесса является гибель гепатоцитов с последующим замещением «островков» некроза соединительной тканью. Со временем, фиброз плавно перетекает в цирроз. При некоторых генотипах HCV существует вероятность жирового стеатоза печени. Иногда (особенно без надлежащей терапии) патология заканчивается злокачественной малигнизацией клеток печени.
Употребление алкогольных напитков на фоне гепатита С ускоряет развитие осложнений. Гепатоциты не могут обеспечить полноценный метаболизм этанола, становятся более восприимчивыми к HCV. При отсутствии тяги к спиртному болезнь может длительное время протекать в латентной форме и легко поддается лечению. Но на фоне алкоголизма от момента инфицирования до развития необратимых осложнений проходит менее 10 лет.
Влияние алкоголя на печень
Злоупотребление спиртным всегда ассоциировалось с поражениями печени различной степени тяжести. Но у некоторых пациентов возникает вопрос, можно ли заболеть гепатитом С от алкоголя? Но врачи однозначно утверждают, что HCV-инфекция способна появиться только после проникновения вируса в кровь. Развиться от алкоголя может цирроз или другие поражения печени, которые объединяют в одну группу неинфекционных гепатитов.
Вызванный алкоголем синдром крайне сложно поддается лечению и «не реагирует» на применение противовирусных средств. В таком случае терапия преимущественно только симптоматическая.
На степень поражения печени от постоянного употребления алкогольных напитков оказывает влияние несколько факторов. К их числу относят:
- Генетическая предрасположенность. На сегодняшний день специфический генетический маркер, «отвечающий» за пристрастие к спиртному не обнаружен. Однако данные статистики говорят сами за себя. При обследовании людей, чьи родственники страдали от алкоголизма, отмечают характерные изменения в ферментативных процессах окисления этанола.
- Пол и расовая принадлежность. Женщины в большей степени чувствительны к алкоголю, что связано с более низким содержанием фермента алкогольдегидрогеназы, которая ограничивает проникновение этанола в печень из желудочно-кишечного тракта. У женщин токсическое воздействие спиртного проявляется сильнее, а поражение железы развивается за более короткий период, чем у мужчин. Кроме того, вырабатываемые женскими половыми органами эстрогены повышают чувствительность клеток и тканей к эндотоксинам. Что касается этнической принадлежности, у людей азиатской расы дефицит алкогольдегидрогеназы выявляют почти в 50% случаев.
- Прием определенных лекарственных препаратов. Токсичность алкоголя усиливается под влиянием медикаментозных средств, метаболическая трансформация которых осуществляется в печени. Именно в ферментной системе Р450-2-Е1 происходит окисление этанола. С участием этих же энзимов протекают биохимические преобразования действующих веществ лекарственных препаратов. Кроме того, некоторые медикаменты снижают выработку алкогольдегидрогеназы.
- Ожирение. У пациентов, страдающих от избыточного веса, происходит накопление липидов в гепатоцитах, что усиливает токсическое влияние процессов окисления этанола.
- Особенности работы иммунной системы. У пьющих людей часто отмечают накопление ацетальдегидбелковых комплексов, которые «запускают» аутоиммунную реакцию. Это провоцирует повторное развитие алкогольного гепатита даже после прекращения потребления спиртных напитков.
Определенную роль играют:
- наличие сопутствующих заболеваний;
- характер питания;
- другие вредные привычки;
- социальный статус и др.
Еще одним немаловажным фактором является количество алкоголя, которое человек может выпить на протяжении дня, и частота «праздничных застолий». По мнению докторов, безопаснее употреблять спиртное даже в достаточно больших дозах, но редко, чем ежедневно, но понемногу. После разовой дозы гепатоциты постепенно восстанавливаются, в то время как при регулярном поступлении этанола печень пребывает в состоянии постоянного стресса.
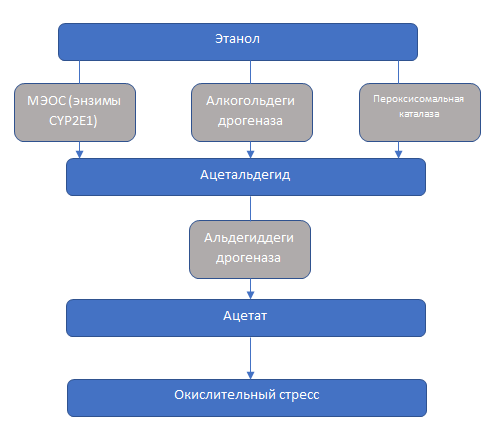
Метаболизм этанола
Биохимические превращения этилового спирта происходят непосредственно в печени. Образующиеся в результате метаболиты оказывают прямое повреждающее действие на гепатоциты.
Основным продуктов трансформации этанола является ацетальдегид, образующийся под влиянием нескольких ферментных систем. Они включают алкогольдегидрогеназу, пероксисомальную каталазу и микросомальную этанол-окисляющую систему (МЭОС). Ацетальдегид вступает в прямую химическую реакцию практически со всеми внутриклеточными компонентами.
В первую очередь нарушается функция протеинов. После взаимодействия с метаболитами этилового спирта формируются молекулы с антигенными свойствами, что может спровоцировать аутоиммунные поражения печени. В процессе утилизации ацетальдегида нарушается структура никотинамиддинуклеотида, что сопровождается изменением липидного профиля и накоплением триглицеридов в гепатоцитах.
Основная причина токсичности алкоголя – формирование окислительного стресса в результате усиленного высвобождения свободнорадикальных молекул и одновременного снижения антиоксидантного потенциала печени.
Свободные радикалы вызывают реакции перекисного окисления липопротеидов и жирных кислот – структурных единиц клеточных мембран. Повреждаются митохондрии, нарушаются процессы клеточного дыхания и энергетического обмена. В условиях окислительного стресса снижается уровень основных антиоксидантов печени – глутатиона и его предшественника адеметионина.
Дополнительно нарушается структура эпителия пищеварительного тракта, что приводит к проникновению кишечных эндотоксинов в печень через систему портальной вены. В результате происходит активная выработка специфических цитокинов, в частности фактора некроза опухоли α. В клинических исследованиях установлена взаимосвязь ФНО-α со степенью токсического поражения тканей печени и риском летального исхода.
Кратко метаболизм этанола в гепатоцитах представлен на схеме:
Жировая дистрофия печени
Алкогольный стеатоз встречается более, чем у 90% людей, употребляющих спиртные напитки в неумеренном количестве. Патогенез синдрома связан с избыточным диффузным накоплением жировых капель в гепатоцитах. При наличии факторов риска (например, лишнем весе) стеатоз может развиваться быстро – в течение 4–8 недель, потом постепенно регрессировать на протяжении 2–3 месяцев.
Но при серьезной алкогольной зависимости жировая дистрофия печени в 50% случаев перерастает в цирроз.
Симптомы поражения органа отмечают у большинства пациентов. Вероятны:
- снижение аппетита;
- дискомфорт в правом подреберье;
- астенический синдром;
- метеоризм;
- нарушения стула, особенно после «тяжелой» пищи.
Клиническая картина стеатоза становится интенсивнее после употребления спиртного. Желтуха развивается в единичных случаях. Также не характерны изменения в показателях печеночных проб, однако отмечают отклонения от нормы в результатах липидного профиля.
Алкогольный гепатит
Гепатит от алкоголя сопровождается сочетанием дегенеративных и воспалительных поражений структур печени. Единственной причиной заболевания служит злоупотребление спиртными напитками. Нередко патологии предшествует фиброз и стеатоз. В основе патогенеза алкогольного гепатита лежит дистрофия гепатоцитов с последующим формированием очагов некроза.
Заболевание может протекать в острой или хронической форме. Первая считается наиболее тяжелой, отмечается у трети людей, постоянно злоупотребляющих спиртным на протяжении нескольких лет. На фоне цирроза острый алкогольный гепатит крайне опасен печеночной энцефалопатией и другими серьезными осложнениями.
В зависимости от симптомов, заболевание может быть тяжелой или легкой степени. В первом случае пациенты могут предъявлять жалобы на:
- повышение температуры;
- сильную слабость;
- полинейропатию;
- признаки асцита;
- уменьшение веса.
Изменения отмечают в клиническом анализе крови (анемия, ускорение СОЭ и др.) и печеночных пробах.
Легкая форма алкогольного гепатита протекает практически бессимптомно. Возможна лишь незначительная слабость, повышенная утомляемость и другие неспецифические клинические признаки.
В зависимости от того, какой симптом преобладает в картине заболевания, алкогольные поражения делят на следующие типы:
- бессимптомный;
- желтушный (по клинике схож с острым вирусным гепатитом С);
- холестатический;
- фульминантный.
Последняя форма является наиболее неблагоприятной в плане прогноза. Протекает на фоне массивной гибели гепатоцитов, отличается быстрым прогрессированием и высоким риском летального исхода.
Продолжением острого алкогольного гепатита является хронический, который обычно протекает с преобладанием симптоматики желтушной формы. При этом даже при полном отказе от алкоголя часто развиваются осложнения со стороны мочевыделительного тракта, сердечно-сосудистой, центральной нервной системы.
Что происходит с печенью при ВГС
Опасность вируса гепатита С состоит в бессимптомном течении. Клинические признаки заболевания настолько неспецифичны и изменчивы, что многие принимают проявления HCV за переутомление, авитаминоз, несварение, легкие расстройства пищеварительной функции.

Такие особенности обуславливают низкую частоту выявления вируса на ранней острой стадии. Поэтому патология перерастает в хронический гепатит С, который обычно долгое время не дает о себе знать. Но даже при латентной форме HCV-инфекции поражение печени, вызванное некрозом гепатоцитов, прогрессирует. Клетки, вовлеченные в репликацию вируса, не в состоянии выполнять свои функции, их жизненный цикл нарушается.
Изменения, происходящие в печени на фоне заражения HCV, схожи с таковыми при алкогольном гепатите. Начальной стадией осложнений является фиброз (как правило, этот синдром различной степени тяжести диагностируют у всех пациентов). Затем более чем в половине случаев развивается цирроз, который иногда через 10–15 лет перерастает в рак печени.
Если саму вирусную инфекцию можно вылечить, патологические поражения тканей печени зачастую необратимы. По этой причине многим пациентам показано строгое воздержание от алкоголя после курса от гепатита С. После перенесенной HCV-инфекции гепатоциты становятся в большей степени восприимчивыми к действию различных экзо- и эндотоксинов. При регулярном потреблении спиртных напитков после ПВТ (противовирусной терапии) вырастает риск развития алкогольного гепатита.
Можно ли пить при гепатите С алкоголь?
Когда пациенты интересуются, можно ли пить при гепатите С алкоголь, врачи сходятся во мнении, что лечение патологии и потребление спиртных напитков несовместимы. Терапия HCV включает не только прием специальных противовирусных средств. Чтобы добиться полного выздоровления, потребуется комплекс мероприятий, и применение медикаментов – только его небольшая часть.
Доктора могут гарантировать эрадикацию вируса при соблюдении основных требований:
- соблюдение режима, дозировки и продолжительности приема лекарственных средств;
- строгая диета (стол №5);
- категорический запрет на употребление спиртных напитков (включая слабоалкогольные коктейли, вино и т.д.);
- проведение регулярных предписанных исследований.
Если употреблять алкоголь, специалистам сложно прогнозировать результаты лечения. Существующие на сегодняшний день схемы терапии с применением препаратов прямого противовирусного действия разработаны с учетом или отсутствия цирроза, или компенсированной формы заболевания.
Если же выпивать даже незначительное количество спиртного, осложнения могут прогрессировать, нарастают функциональные нарушения печени. По отзывам специалистов, в таком случае лечение будет малоэффективным. Возрастает риск формирования резистентности вируса, что серьезно осложняет терапию в будущем.
Слабоалкогольные напитки: есть ли безопасная доза
Бытует мнение, что систематическое употребление спиртного в небольшом количестве или слабоалкогольных напитков не оказывают серьезного негативного влияния на печень. Действительно, в таком случае алкоголь полностью метаболизируется с участием алкогольдегидрогеназы. Но при этом в цикле Кребса из ацетил-коэнзима-А синтезируется избыточное количество холестерина, лактата, пальмитата и других соединений.
В результате в гепатоцитах повышается уровень свободных жирных кислот, триглицеридов, что служит патогенетической основой для формирования стеатоза. Кроме того, расстройства липидного профиля могут индуцировать биологическое действие цитохрома Р450-2-Е1. Это провоцирует перекисное окисление липидов мембран и начало окислительного стресса.
Алкогольные напитки (вне зависимости от крепости) противопоказаны сразу после появление симптомов заболевания либо получения положительных результатов анализов. Вопрос употребления спиртного при вылеченном гепатите С решается с врачом в индивидуальном порядке (в зависимости от состояния печени больного).
Безалкогольное пиво при HCV

Учитывая строгие ограничения, многие мужчины интересуются, можно ли безалкогольное пиво при гепатите С. Напиток содержит лишь следы этанола, которые практически не влияют на состояние печени. Врачи разрешают употреблять его крайне редко (по праздникам, в компаниях, когда удержаться от спиртного достаточно сложно).
Состав безалкогольного пива трудно назвать полезным для здоровья. Напиток провоцирует отеки, нарушения водно-солевого баланса, расстройства пищеварительной функции. Это не лучшим образом сказывается на состоянии печени и увеличивает нагрузку на орган.
Употребление безалкогольное пива не противопоказано категорически при HCV-инфекции, но пить его можно редко и в незначительном количестве.
Алкоголь после лечения гепатита С
Ближе к концу курса терапии, когда анализы подтверждают положительный результат лечения, пациент интересуется, когда можно пить спиртное. Данный вопрос зависит от состояния печени больного. Если вирус диагностирован на ранних сроках, осложнений или нет, или они носят незначительный характер, то в таком случае употребление алкоголя после окончания приема противовирусных средств разрешено, но в ограниченном количестве. Можно пить качественное красное вино не более 150 мл раз в 2 недели.
Но если течение заболевания усугубилось развитием тяжелой степени фиброза, циррозом или гепатоцеллюлярной карциномой, спиртные напитки противопоказаны и после того, как доктора успешно вылечили гепатит С. Разрастание соединительной ткани в структурах печени и/или злокачественная малигнизация клеток необратима. Устранение вируса облегчает состояние пациента. Но требования относительно длительной (иногда, пожизненной) диеты, проведения соответствующей терапии остаются. Такой категории больных алкоголь после лечения гепатита С также противопоказан.
Последствия употребления спиртного у носителей вируса
В современной медицинской литературе практически не употребляется термин «носительство гепатита С». Человек либо болен (определенной формой HCV), либо здоров. Носителями часто называют пациентов с латентным течением патологии, либо людей с положительными результатами ИФА, но отрицательной ПЦР.
Но потребление спиртного представляет опасность для всех больных, вне зависимости от формы HCV, вирусной нагрузки, клинической картины.
Последствия алкоголя для пациентов с гепатитом С представлены на схеме:
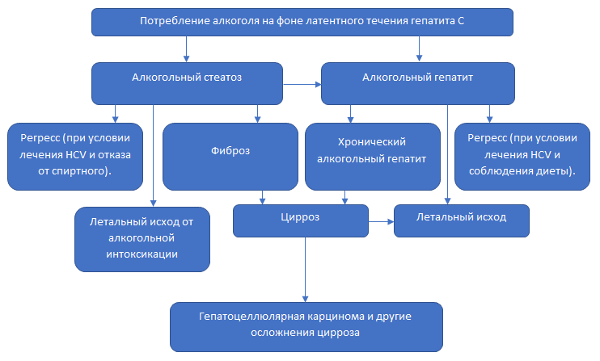
Бессимптомное течение гепатита С (носительство) также, как и любая другая форма заболевания служит противопоказанием к употреблению алкогольных напитков.
Выводы
Проанализировав все имеющиеся на сегодняшний день данные клинических исследований, публикации относительно темы сочетания HCV-инфекции и потребления алкоголя, специалисты пришли к таким выводам:
- Употребление алкогольных напитков прекращают при первом подозрении на гепатит С.
- Противовирусная терапия не совместима со спиртным.
- Прием алкоголя при любой форме HCV провоцирует развитие стеатоза, фиброза, алкогольного гепатита, цирроза. Повышается риск летального исхода вследствие интоксикации из-за избыточного потребления спиртного.
- Стеатоз и другие повреждения печени, обусловленные метаболизмом этанола, провоцирует продукцию антител к гепатиту С от алкоголя. Это проявляется в виде ложноположительных результатов ИФА, поэтому перед анализами на гепатит С необходимо воздержаться от спиртного по меньшей мере на 5–7 дней.
- После успешного лечения потребление алкогольных напитков в небольшом количестве разрешено только при отсутствии повреждений тканей печени. В противном случае спиртное противопоказано.
В вопросе, какой алкоголь можно после перенесенного гепатита С, врачи сходятся во мнении, что предпочтение нужно отдавать только высококачественным натуральным напиткам с низкой концентрацией спиртного.
Отзывы пациентов и врачей
Об опасности употреблять алкоголь при гепатите С свидетельствуют многочисленные отзывы.
Игорь Михайлович Карнелин, гепатолог-инфекционист
Уверен, что алкоголь гораздо опаснее для печени, чем HCV. А сочетание этих факторов приносит непоправимый вред. В таком случае пациенту невозможно избежать цирроза, рака и летального исхода даже после успешного лечения вирусной инфекции.
Петр, 36 лет
Впервые гепатит С диагностировали 5 лет назад. Прошел лечение, но от спиртного отказаться не смог. В результате анализы показали рецидив инфекции, причем стандартные протоколы мне не подходили. Теперь полностью бросил пить, следую всем рекомендациям врача. Первое исследование на 4 неделе курса терапии показало отрицательный результат.
Источник

