Правила выписки реконвалесцентов при кишечных инфекциях
Дизентерия.
Больные, перенесшие острую дизентерию без бактериологического подтверждения, выписываются из стационара не ранее чем через 3 дня после нормализации стула и температуры. Больные, перенесшие острую дизентерию, подтвержденную бактериологически, выписываются при тех же условиях и обязательном однократном контрольном отрицательном бактериологическом исследовании кала, проведенном не ранее, чем через 2 дня после окончания этиотропного лечения.
Работники пищевых предприятий и лица, приравненные к ним, перенесшие острую дизентерию без бактериологического подтверждения, выписываются из стационара при соблюдении перечисленных условий и однократном бактериологическом исследовании кала с отрицательным результатом. Если у этих лиц диагноз был подтвержден бактериологически, необходимо двукратное бактериологическое исследование кала с интервалом 1—2 дня при тех же условиях.
Реконвалесценты дизентерии, не подлежащие диспансерному наблюдению, допускаются к работе на следующий день после выписки из стационара. Реконвалесценты, нуждающиеся в трудоустройстве, диетическом питании, а также подлежащие диспансерному наблюдению, выписываются с открытым больничным листом, который продлевается на 1 день для явки к врачу КИЗа.
Сальмонеллез.
Выписка из стационара лиц, переболевших сальмонеллезом, проводится после полного клинического выздоровления и отрицательного результата однократного бактериологического исследования кала, взятого через 2 дня после окончания этиотропного лечения; работников пищевых предприятий — после клинического выздоровления и двукратного отрицательного посева кала, взятого при тех же условиях с интервалом 1—2 дня. Если работники пищевых предприятий в период реконвалесценции остаются бактериовыделителями, их выписка из стационара проводится с разрешения СЭС, с учетом жилищно-бытовых условий и гигиенических навыков.
Лица, перенесшие острые формы болезни, независимо от профессии допускаются к работе сразу после выписки из стационара без дополнительного обследования. Реконвалесценты-бактериовыделители, относящиеся к декретированным группам населения, не допускаются к работе по специальности. Прочие контингенты, являющиеся бактериовыделителями, допускаются к работе сразу после выписки из стационара, но не допускаются к дежурству на пищеблоках и в столовых в течение 3 месяцев.
Эшерихиоз.
Работники пищевых и приравненных к ним объектов выписываются из стационара не ранее чем через 3 дня после клинического выздоровления, нормализации стула и температуры, двух отрицательных посевов кала, взятых через 2 дня после окончания этиотропного лечения с интервалом 1— 2 дня. Прочие контингента выписываются не ранее чем через 3 дня после нормализации стула и температуры с одним отрицательным посевом кала, взятым через 2 дня после окончания этиотропного лечения.
Все реконвалесценты допускаются к работе сразу после выписки из стационара без дополнительного обследования.
ОКИ, нерасшифрованные.
Работники пищевых и приравненных к ним объектов выписываются из стационара не ранее чем через 3 дня после клинического выздоровления, нормализации стула и температуры, однократного отрицательного посева кала, взятого через 2 дня после окончания этиотропного лечения. Прочие контингенты выписываются не ранее, чем через 3 дня после клинического выздоровления, нормализации стула и температуры.
Все реконвалесценты допускаются к работе сразу после выписки из стационара.
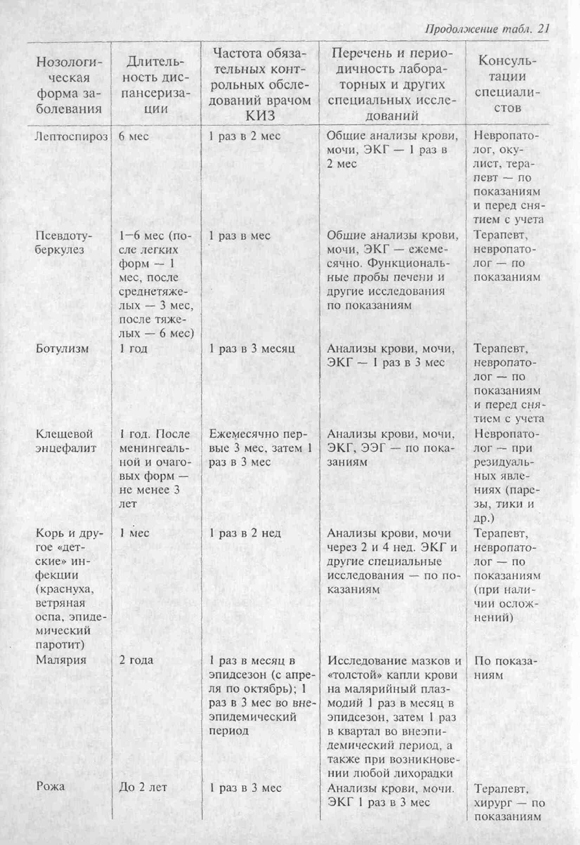
Ботулизм.
Выписывать переболевших из стационара рекомендуется не раньше, чем через 7—10 дней после исчезновения основных расстройств определяющих тяжесть состояния,— нарушение дыхания, дизартрия, дисфагия офтальмоплегия. При выписке больничный лист продлевается на 7—10 дней в зависимости от тяжести перенесенной болезни. Рациональное трудоустройство реконвалесцентов сроком на 2—3 месяца с освобождением от тяжелого физического труда, занятий спортом, командировок и работы, требующей напряжения зрения.
Гельминтозы.
Исследование кала на наличие яиц гельминтов проводится всем лицам, обратившимся за медицинской помощью как в поликлиниках (1 раз в год), так и в стационарах (в первые 3—5 дней с момента госпитализации). О выявлении лиц, инвазированных гельминтами, сообщается в СЭС по месту жительства больных для проведения копрологического обследования всех проживающих вместе с больными и лечебно-профилактических мероприятий, направленных на ликвидацию очагов. В условиях стационара выявленным инвазированным лицам при отсутствии противопоказаний назначается лечение. Оно может осуществляться и в дневном гельминтологическом стационаре, а также на дому в зависимости от вида гельминтоза и характера дегельминтизации.
Сроки временной нетрудоспособности определяются основным заболеванием, на фоне которого выявлена инвазия. В поликлинике больничный лист выдается на 3—6 дней только лицам с длительным течением инвазии после стационарного лечения.
Диспансерное наблюдение.
КИЗ организует работу по обнаружению гельминтозов среди населения, осуществляет учет и контроль за лечебно-профилактической работой по выявлению и оздоровлению инвазированных, диспансерному наблюдению за ними.
Исследования на гельминтозы проводятся в клинико-диагностических лабораториях лечебно-профилактических учреждений.
На работников ЦГЭ возлагается организация работы по обследованию населения на гельминтозы; методическое руководство; выборочный контроль качества лечебно-профилактической работы; обследование населения на гельминтозы в очагах по эпидемиологическим показаниям; исследование элементов внешней среды (почва, продукты, смывы и т. д.) с целью установления путей заражения.
Эффективность лечения переболевших аскаридозом определяется путем контрольного исследования фекалий после окончания лечения через 2 недели и 1 месяц, энтеробиозом — по результатам исследования перианального соскоба через 14 дней, трихоцефалезом — по отрицательному трехкратному копрологическому исследованию каждые 5 дней.
Инвазированные карликовым цепнем (гименолепидоз) после лечения наблюдаются на протяжении 6 месяцев с ежемесячным исследованием испражнений на яйца глистов, а в первые 2 месяца — через каждые 2 недели. Если в течение этого времени все анализы оказываются отрицательными, они снимаются с учета. При обнаружении яиц гельминта проводится повторное лечение, наблюдение продолжается до полного выздоровления.
Больные тениидозами после успешного лечения находятся на диспансерном учете не менее 4 месяцев, а больные дифиллоботриозом 6 месяцев. Контроль за эффективностью лечения следует проводить через 1 и 2 месяца. Анализы надо повторять еще через 3—5 дней. В конце срока наблюдения производится исследование испражнений. При наличии отрицательного результата, а также при отсутствии жалоб на отхождение члеников эти лица снимаются с учета.
Необходимо особо подчеркнуть, что дегельминтизация при дифиллоботриозе сочетается с патогенетической терапией, в частности с лечением анемии. Шестимесячное клиническое наблюдение после дегельминтизации осуществляется параллельно с ежемесячным лабораторным исследованием кала на яйца гельминтов и крови в случае дифиллоботриозной анемии, сочетающейся при этом инвазии с эссенциальной пернициозной анемией.
При анкилостомидозах через месяц после дегельминтизации нужно провести контрольное копрологическое исследование. Лица, не избавившиеся от паразитов за один (2—3-цикловой) курс лечения, лечатся повторно. За лицами с отрицательным результатом контрольного исследования устанавливается диспансерное наблюдение в течение 3 месяцев и ежемесячно проводится копрологическое исследование. Снятие с учета производится только после трех отрицательных анализов.
При описторхозе после лечения рекомендуется диспансерное наблюдение на протяжении 6 месяцев. Через 4—6 недель проводится трехкратное исследование испражнений, а также дуоденального содержимого на яйца глистов.
Трихинеллез.
Переболевшие выписываются при отсутствии клинических проявлений трихинеллеза, изменений на ЭКГ, восстановлении количества лейкоцитов, нормализации показателей сиаловой кислоты и С-реактивного белка. Разрешается выписка реконвалесцентов с тупыми мышечными болями, небольшими астеническими явлениями, незначительным снижением зубца Т на ЭКГ. Наличие эозинофилии не является противопоказанием ни к выписке из стационара, ни к допуску к работе.
В зависимости от тяжести заболевания, вида терапии, имеющихся остаточных явлений и характера работы переболевшие выписываются или сразу на работу, или под наблюдение участкового врача (в этом случае выдается больничный лист на 6 дней с явкой в поликлинику).
Вирусные гепатиты.
Критерии выписки реконвалесцентов вирусных гепатитов — клиническое выздоровление и восстановление функциональных проб печени.
Допустимые остаточные явления при выписке:
- умеренное повышение активности АлАТ (в 2— 3 раза по сравнению с верхней границей нормы), тимоловой пробы при нормальных размерах печени и нормализации содержания билирубина сыворотки крови;
- некоторое увеличение размеров печени (1—2 см) при полном восстановлении ее функциональных проб;
- наличие повышенной утомляемости, незначительной иктеричности склер при нормализации размеров печени и восстановлении ее функций.
При выписке из стационара больные, перенесшие легкую форму вирусного гепатита А, освобождаются от работы на 7 дней, а вирусного гепатита В — на 9 дней. Реконвалесцентам после среднетяжелой и тяжелой форм острого гепатита больничный лист при выписке дается на 10 дней и не закрывается. Врач
КИЗа продлевает его переболевшим среднетяжелой формой гепатита А до 14 дней с момента выписки и гепатита В—до 16 дней, а после тяжелой формы гепатита А—до 21 дня и гепатита В—до 25 дней.
Методы диспансерного обследования реконвалесцентов: клинический (выявление жалоб, определение величины печени и селезенки и т. д.)- лабораторный с применением биохимических тестов (уровень билирубина, активность АлАТ, показатели сулемовой и тимоловой проб сыворотки крови), иммуносерологический (HBsAg, HBeAg и анти-HBs), молекулярно-генетический (ПЦР).
Грипп и ОРВИ.
Всем больным гриппом показан постельный режим не менее чем на 3 дня. Необоснованно часто в период реконвалесценции больным назначают амбулаторный режим. Это способствует увеличению числа осложнений и обострению хронических заболеваний.
В связи с рекомендованным постельным режимом больным гриппом параклинические методы исследования (взятие мазков из носовой части глотки для вирусологической экспресс-диагностики, клинический анализ крови, электрокардиография) должны проводиться на дому, а при необходимости — и консультации узких специалистов.
Критериями выздоровления при гриппе являются: нормализация температуры тела не менее чем в течение 3 дней, отсутствие ветегативно- сосудистых расстройств, астении, патологических изменений со стороны сердечнососудистой системы, органов дыхания, восстановление показателей параклинических методов исследования.
При легкой форме гриппа продолжительность временной нетрудо-способности должна быть не менее 6 дней, при среднетяжелой — до 8 и тяжелой — не менее 10 дней. В случае присоединения различных осложнений временное освобождение больных от работы определяется характером осложнений и их тяжестью. При других ОРВИ в связи с более благоприятным их течением больничный лист выдается на 6—8 дней.
В соответствии с Положением об экспертизе трудоспособности на 6-й день заболевания все больные, имеющие больничный лист, должны быть проконсультированы заведующим отделением.
В ряде случаев после восстановления трудоспособности лицам, перенесшим грипп и ОРВИ, при наличии отрицательных производственных факторов на работе (сквозняки, переохлаждение, воздействие токсических веществ и др.) по заключению ВКК можно рекомендовать временно перевод на другую работу.
Рожа.
Правила выписки из стационара.
Реконвалесцент выписывается после окончания комплексного лечения и значительного уменьшения или исчезновения местных проявлений, несмотря на наличие остаточных признаков болезни (шелушение, пигментация, пастозность и застойная гиперемия кожи).
После выписки из стационара больничный лист продлевается на 7—10 дней. При локализации рожи на ногах реконвалесцент может приступить к работе только после полного исчезновения местных острых проявлений болезни.
Менингококковая инфекиия.
Выписка реконвалесцентов из стационара после генерализованных форм заболевания (менингит, менингококцемия) производится при соблюдении следующих условий:
- Клиническое выздоровление, сроки наступления которого индивидуальны. В среднем пребывание больного в стационаре длится не менее 2,5—3 недель.
- Двукратное бактериологическое исследование слизи из носовой части глотки на менингококк с отрицательным результатом. Посевы делаются после клинического выздоровления не ранее чем через трое суток после окончания лечения антибиотиками с интервалом 1—2 дня.
Выписка из стационара перенесших назофарингит производится после однократного бактериологического обследования, проводимого не ранее чем через 3 дня после окончания санации. Больных назофарингитом, находящихся на дому, ежедневно должен посещать медицинский работник.
При выписке реконвалесцентов, перенесших генерализованную форму менингококковой инфекции, больничный лист продлевается на 7—10 дней в зависимости от тяжести болезни. В дальнейшем вопрос о допуске к работе решается невропатологом поликлиники в каждом случае индивидуально, с учетом тяжести перенесенного заболевания, наличия осложнений, остаточных явлений.
Лица, перенесшие локализованную форму болезни, допускаются к работе сразу после выписки из стационара.
Наблюдению у невропатолога подлежат лица, перенесшие генерализованную форму инфекции (менингит, менингоэнцефалит). Длительность наблюдения — 2—3 года с периодичностью осмотров 1 раз в 3 месяца в течение первого года, в последующем — 1 раз в полгода.
Клещевой энцефалит.
Длительность стационарного лечения при клещевом энцефалите колеблется в пределах 25—40 дней в зависимости от тяжести и формы заболевания. Выписка реконвалесцентов из стационара производится через 2—3 недели после нормализации температуры и при отсутствии менингеальных симптомов.
Больничный лист при выписке продлевается до 10 дней. Вопрос о допуске к работе в каждом конкретном случае решается невропатологом индивидуально. При очаговых формах сроки временной нетрудоспособности Удлиняются до восстановления нарушенных функций (2—4 месяца).
Диспансерное наблюдение осуществляется невропатологом в течение 1— 2 лет (до стойкого исчезновения всех остаточных явлений).
Лептоспироз.
Сроки выписки реконвалесцентов зависят от тяжести перенесенной болезни, наличия остаточных явлений (протеинурия, анемия, астеновегетативный синдром) и осложнений со стороны органов зрения (ириты, иридоциклиты, помутнение стекловидного тела, потеря остроты зрения), почек (нефрозо-нефрит, хроническая почечная недостаточность), нервной системы (парезы лицевого и тройничного нервов, полиневрит). При наличии осложнении больной долечивается в соответствующем специализированном стационаре.
Больничный лист при выписке продлевается до 10 дней и по клиническим показаниям может быть продлен врачом КИЗа. Рациональное трудоустройство реконвалесцентов на 3—6 месяцев с освобождением от тяжелого физического труда, занятий спортом, командировок, работы, связанной с промышленными вредностями и в неблагоприятных метеоусловиях. Соблюдение режима питания, диеты на 2—3 месяца с исключением острой, соленой, жареной, жирной «ищи, алкоголя.
Иерсиниозы.
Выписка реконвалесцентов производится при клиническом выздоровлении и нормальных показателях крови, мочи не ранее 10-го дня после исчезновения проявлений болезни. Больничный лист при выписке из стационара после желтушной и генераличованной форм дается на 5 дней, после прочих форм — на 1—3 дня. В условиях поликлиники больничный лист реконвалесцентам после желтушной и генерализованной форм может быть продлен до 10 дней.
После желтушных форм диспансерное наблюдение длится до 3 месяцев с двукратным исследованием функциональных проб печени через 1 и 3 месяца, после других форм — 21 день (самое частое время возникновения рецидивов).
Малярия.
Реконвалесценты выписываются после окончания полного курса этиотропной терапии при наличии 2—3 отрицательных результатов исследований мазка или толстой капли крови на наличие малярийного плазмодия. При выписке из стационара больничный лист продлевается на один день для явки реконвалесцента в поликлинику.
После перенесенной малярии с вовлечением в патологический процесс печени реконвалесценты нуждаются в соблюдении диеты в течение 3—6 месяцев. Необходимо освобождение от тяжелого физического труда, а также исключение психического перенапряжения сроком на 6 месяцев.
Источник
ПОСЛЕ ИНФЕКЦИОННЫХ БОЛЕЗНЕЙ
Под диспансеризацией понимается активное динамическое наблюдение за состоянием
здоровья определенных контингентов населения (здоровых и больных), взятие
этих групп на учет с целью раннего выявления заболеваний, динамического
наблюдения и комплексного лечения заболевших, проведения мероприятий по
оздоровлению их условий труда и быта, предупреждению развития и распространения
болезней, восстановлению трудоспособности и продлению периода активной
жизнедеятельности. При этом основная цель диспансеризации состоит в сохранении
и укреплении здоровья населения, увеличении продолжительности жизни людей
и повышении производительности труда работающих путем активного выявления
и лечения начальных форм заболеваний, изучения и устранения причин, способствующих
возникновению и распространению заболеваний, широкого проведения комплекса
социальных, санитарно-гигиенических, профилактических, лечебно-оздоровительных
мероприятий.
Содержанием диспансеризации является:
» активное выявление больных в целях раннего распознавания начальных
форм заболеваний;
» взятие на диспансерный учет и систематическое наблюдение;
» своевременное проведение лечебных и социально-профилактических мероприятий
для скорейшего восстановления здоровья и трудоспособности; изучение внешней
среды, производственных и бытовых условий и их улучшение; участие в диспансеризации
всех специалистов.
Анализ определения, целей и содержания диспансеризации показывает,
что общим для диспансеризации и реабилитации является проведение лечебных
и социально-профилактических мероприятий для скорейшего восстановления
здоровья и трудоспособности переболевшего.
При этом следует заметить, что мероприятия по восстановлению здоровья
и трудоспособности все в большей и большей степени становятся прерогативой
реабилитации. Причем дальнейшее совершенствование диспансеризации предусматривает
все более активное развитие реабилитации. Таким образом, решение задач
по восстановлению здоровья и трудоспособности постепенно переходит к реабилитации
и приобретает самостоятельное значение.
Завершается реабилитация тогда, когда достигнуто восстановление адаптированности,
закончился процесс реадаптации. Однако в тот момент, когда реабилитация
завершается, лечение всегда уже закончено. Причем после окончания лечения
реабилитация осуществляется одновременно с диспансерными мероприятиями.
По мере восстановления здоровья и трудоспособности роль реабилитационного
компонента становится все меньше, и, наконец, при полном выздоровлении
и восстановлении трудоспособности реабилитация может считаться законченной.
Переболевший подлежит только диспансерному наблюдению.
Диспансерное наблюдение за реконвалесцентами после инфекционных
болезней осуществляется в соответствии с приказами и руководящими документами
Минздрава (Пр. № 408 от 1989 г. и др.). Регламентирована диспансеризация
переболевших дизентерией, сальмонеллезом, острыми кишечными
инфекциями неустановленной этиологии, брюшным тифом и паратифами,
холерой, вирусными гепатитами, малярией, менингококковой инфекцией,
бруцеллезом, клещевым энцефалитом, геморрагической
лихорадкой с почечным синдромом, лептоспирозом, инфекционным мононуклеозом.
Кроме того, в научной литературе приводятся рекомендации по диспансеризации
больных после псевдотуберкулеза, орнитоза, амебиаза, ангины, дифтерии,
гриппа и других ОРЗ, кори и других «детских» инфекций. Обобщенная методика
диспансеризации при основных инфекционных болезнях приведена в табл. 21.
Дизентерия. Перенесшие заболевание без бактериологического подтверждения
выписываются не ранее трех дней после клинического выздоровления, нормализации
стула и температуры тела. Имеющие непосредственное отношение к производству
продуктов питания, их хранению, транспортировке и реализации и приравненные
к н.им подвергаются бактериологическому обследованию через 2 дня после
окончания лечения. Выписываются только при отрицательном результате обследования.
Перенесшие заболевание, подтвержденное бактериологически, выписываются
после отрицательного контрольного бактериологического обследования, проведенного
через 2 сут после окончания лечения. Все работники питания и приравненные
к ним выписываются после двукратного отрицательного бактериологического
обследования.
При затяжных формах дизентерии с длительным бактериовыделением и при
хронической дизентерии выписка производится после стихания обострения,
исчезновения токсикоза, стойкой, в течение 10 дней, нормализации стула
и отрицательного результата бактериологического обследования. Дети из детских
домов и школ-интернатов допускаются в коллективы по выздоровлении, но в
течение 2-х последующих месяцев им запрещаются дежурства по пищеблоку.
Дети, посещающие дошкольные учреждения, после выписки допускаются в коллективы
при осуществлении диспансерного наблюдения в течение 1-го месяца с обязательным
осмотром стула.



В процессе диспансеризации во время контрольных ежемесячных осмотров
обращают внимание на самочувствие больного (общая слабость, повышенная
утомляемость, нарушения аппетита, наличие явлений дискомфорта или болей
в животе), характер стула (оформленный или неоформленный, наличие в кале
примесей крови, слизи), частоту дефекаций, состояние органов брюшной полости
и, особенно, кишечника (болезненность или чувствительность, утолщение или
спазм по ходу отдельных его участков), состояние печени и селезенки.
Особого внимания заслуживают реконвалесценты, перенесшие тяжелые и
среднетяжелые формы болезни. У них нередко отмечаются явления астенизации,
вегетодистонии, нейровегетативные расстройства кишечника. Полное выздоровление
у таких реконвалесцентов может затягиваться до 2 — 3 мес после болезни.
В этих случаях необходима активная диспансеризация с проведением комплекса
лечебно-оздоровительных мероприятий. Показаны назначение общеукрепляющих
и седативных препаратов, а также использование физических методов лечения
(хвойные ванны, электрофорез с введением ионов брома, кальция, новокаина
и др. медикаментов, гемотерапия и пр.), а также лечебной физкультуры.
Всем реконвалесцентам категорически запрещается употребление любых
спиртных напитков, включая пиво, а также прием жирной и острой пищи — по
крайней мере, в течение ближайших 4—6 нед.
Брюшной тиф и паратифы. Дополнительно к приведенным в таблице рекомендациям
следует иметь в виду следующее. В случае повышения температуры тела или
ухудшения общего состояния (снижение аппетита, нарушение сна, появление
слабости, головной боли) выполняют общий анализ крови, посевы мочи, кала
и крови на выявление тифопаратифозных бактерий, а при установлении рецидива
больные вновь госпитализируются. Кроме того, если при любом из обследований,
проведенных по истечению 3 мес после выздоровления, у работников пищевых
предприятий хотя бы однократно была выделена культура бактерий брюшного
тифа или паратифа, они считаются хроническими носителями, отстраняются
от работы и должны изменить профессию.
Холера. Перед выпиской из стационара бактериологические исследования
проводят не ранее, чем через 24 ч после окончания лечения антибиотиками.
Исследованию подлежат испражнения (троекратно) и желчь — порции В и С (однократно).
Работники пищевых предприятий, детских и лечебно-профилактических учреждений,
а также больные хроническими заболеваниями печени и желчевыводящих путей
подлежат обследованию в течение 5 дней (ежедневное бактериологическое исследование
испражнений и однократное — желчи).
Амебиаз. Перед выпиской больных на диспансерное наблюдение обязательны
отсутствие патологических изменений слизистой оболочки толстой кишки (при
контрольной ректороманоскопии) и трехкратные отрицательные результаты исследований
кала на амебу (с интервалом 3—5 дней).
Вирусные гепатиты. Реконвалесценты могут быть выписаны для диспансерного
наблюдения при условии отсутствия жалоб, уменьшения печени до нормальных
размеров или четко выраженной тенденции к их сокращению, отсутствия желчных
пигментов в моче, нормализации уровня билирубина в крови. Допускается выписка
при повышении активности аминотрансфераз (в 2—3 раза) или увеличении печени
на 1—2 см.
Все реконвалесценты подлежат диспансеризации, организация и содержание
которой зависят от нозологической формы перенесенного гепатита, а также
характера остаточных явлений.
Менингококковая инфекция. Перенесшие генерализованные формы могут быть
выписаны для диспансерного наблюдения при определившемся исходе болезни,
нормализации цереброспинальной жидкости и после одного отрицательного посева
слизи из носоглотки на менингококк (не ранее, чем через 3 сут после окончания
лечения антибиотиками).
Ангина. Реконвалесценты выписываются не ранее седьмого дня нормальной
температуры тела при полном клиническом выздоровлении с нормализацией общеклинических
исследований крови (лейкоцитоз не более 8 • 109/л, СОЭ до 15 мм/ч) и мочи
(количество лейкоцитов в препарате из осадка — до 8 клеток в поле зрения
при отсутствии эритроцитов и цилиндров). Допускаются незначительные изменения
ЭКГ (умеренное снижение вольтажа зубцов, расширение комплекса QRS не более,
чем до 0,1 с).
Дифтерия. Выписка реконвалесцентов осуществляется после полного
клинического выздоровления и получения двух отрицательных результатов бактериологического
обследования, проводимого с интервалом в 1 сутки и не ранее, чем через
3 дня после отмены антибиотиков.
Грипп и ОРЗ. Переболевшие выписываются при условии полного клинического
выздоровления, но не ранее, чем через 3 дня после нормализации температуры
тела.
Орнитоз. Выписка производится после полного клинического выздоровления
и исчезновения рентгенологических изменений в легких.
Геморрагическая лихорадка с почечным синдромом. Выписка производится
после исчезновения клинических проявлений болезни и нормализации показателей
лабораторного исследования, при тяжелых формах — не ранее 3—4 нед от начала
болезни. Изогипостенурия и полиурия не являются противопоказаниями для
выписки.
Инфекционный мононуклеоз. Выписка осуществляется после полного
клинического выздоровления и улучшения формулы крови (более 50% лейкоцитов
— нейтрофилы).
Псевдотуберкулез. Выписка переболевших производится после полного клинического
выздоровления (с нормализацией температуры тела и гемограммы) и двухкратного
отрицательного бактериологического исследования испражнений, но не ранее
21-го дня болезни, что связано с возможностью рецидива.
Малярия. Выписка больных проводится после окончания курса про-тивопаразитарной
терапии, при полном клиническом выздоровлении, отрицательном результате
исследований мазка крови на малярийный плазмодий и нормальных результатах
общих анализов крови и мочи.
Источник

