Преднизолон по схеме при гепатите
| Главная » Гепатология » Лекарственная терапия аутоиммунного гепатита, препараты, схемы лечения |
Аутоиммунный гепатит лечится иммуносупрессантами. К ним относятся классические системные глюкокортикоидные препараты преднизон и преднизолон, современный локально действующий препарат будезонид(его эффективность пока еще изучается в клинических исследованиях). Уже на протяжении ряда лет оправдала себя комбинация азатиоприна и преднизолона, в то время как применение азатиоприна в виде монотерапии оказалось неэффективным. Резервными препаратами, применяемыми в случаях неэффективности обычно использующихся лекарственных средств, являются циклоспорин А (ЦсА), такролимус (FK506), микофенолата мофетил (ММФ) и цитостатики. В лечении больных, резистентных к терапии, или пациентов с терминальной стадией заболевания методом выбора следует считать пересадку печени. Однако обычно аутоиммунный гепатит достаточно хорошо поддается консервативной терапии.
Начальная терапия
Поскольку все иммуносупрессивные препараты обладают побочными эффектами, лечение проводится лишь у тех пациентов, у которых его целесообразность однозначно превосходит риск возникновения побочных реакций. Лечение считается абсолютно показанным лишь больным с тяжелым прогрессирующим течением заболевания, при котором отмечаются 10-кратное, по сравнению с нормой, повышение активности трансаминаз или ее 5-кратное повышение при одновременном двукратном, по сравнению с нормой, увеличении уровня гаммаглобулинов. При гистологическом исследовании в таких случаях обнаруживаются густые круглоклеточные инфильтраты в перипортальных полях, ступенчатые и/или мостовидные некрозы. Поскольку больные со сформировавшимся циррозом хорошо отвечают на проводимое лечение, оно назначается при активном воспалении. Сказанное относится и к больным с умеренно выраженными признаками декомпенсации или же после состоявшегося кровотечения из варикозно расширенных вен пищевода. Хотя целесообразность проведения лечения у больных с малоактивным и малопрогрессирующим течением аутоиммунного гепатита остается недоказанной (применительно кдальнейшему прогрессированию и ожидаемой продолжительности жизни), иммуносупрессивная терапия с применением низких доз препаратов позволяет существенно улучшить их общее самочувствие и качество жизни.
Первичная терапия аутоиммунного гепатита — назначение преднизона или преднизолона. Эффективность этих препаратов одинакова, однако преднизон до начала своего действия в печени предварительно превращается в преднизолон. Если диагноз аутоиммунного гепатита вызывал до начала терапии сомнения, то эффективность пробного назначения глюкокортикоидов подтверждает правильность его постановки.
Лечение начинается с суточной дозы 60 мг в течение 1 недели. В дальнейшем эта доза постепенно снижается (по 10 мг в неделю) до 30 мг в сутки. Последующее снижение дозы происходит более плавно (по 5 мг в неделю). Таким образом, через 6 недель лечения поддерживающая доза составляет 8-10 мг в сутки. В отдельных случаях удается снизить дозу до 5 мг в сутки (и даже менее) без возникновения рецидива. Снижение дозы должно проводиться под контролем основных лабораторных печеночных проб и корректироваться в зависимости от их показателей.
У детей начальная суточная доза должна составлять 2 мг/кг массы тела, поддерживающая — 5 мг в сутки. Дети отвечают на терапию глюкокортикоидами так же же хорошо, как и взрослые. Однако при развитии острой печеночной недостаточности глюкокортикоиды эффективны лишь при лечении взрослых, но не детей. Тогда детям показана срочная пересадка печени. Причины неодинакового ответа на глюкокортикоидную терапию остаются не ясными.
Если на фоне терапии преднизоном (преднизолоном) происходит повторное повышение уровня трансаминаз (причем когда применяемые дозы еще не достигли поддерживающих), то либо вновь возвращаются к предыдущей более высокой дозе глюкокортикоидов, либо сочетают прием глюкокортикоидов с азатиоприном в дозе 1 мг/кг массы тела. К комбинированной терапии прибегают и в тех случаях, если на фоне начальной монотерапии глюкокортикоидами рано возникают побочные эффекты лекарственных препаратов.
Комбинированная терапия преднизоном (преднизолоном) и азатиоприном может проводиться сразу же, поскольку преднизон (преднизолон) назначается в более низкой начальной дозе и риск побочных эффектов уменьшается. Указанные препараты усиливают действие друг друга. Начальная доза азатиоприна у взрослых составляет 50 мг в сутки и может быть повышена до 100 мг в сутки (1-1,5 мг/кг массы тела). Детям азатиоприн назначается по 0,5-1,0 мг/кг массы тела в сутки.
В настоящее время получены предварительные результаты применения локально действующего кортикостероидного препарата будезонида. Будезонид, назначавшийся в течение 6 недель 13 больным, способствовал достоверному снижению уровня трансаминаз и IgG. Концентрация кортизола в плазме на фоне лечения не изменялась, побочные эффекты встречались редко и были слабо выражены. Максимальные дозы будезонида составляли 6-8 мг в сутки и снижались затем до поддерживающих доз (2-6 мг в сутки). Эти результаты были подтверждены исследованиями, проведенными у 12 пациентов с аутоиммунным гепатитом, которые показали, что применение будезонида в дозе 9 мг в сутки способствует возникновению ремиссии и сопровождается низкой частотой побочных эффектов.
Поддерживающее лечение в фазе ремиссии
Если начальная терапия привела к ремиссии, то лечение больных должно быть продолжено, иначе у 80-90% пациентов в течение первого года отмечается рецидив. При поддерживающей терапии необходимо назначение как можно меньших доз, что удается добиться с помощью сочетанного применения преднизона (преднизолона) и азатиоприна. В пользу комбинированного лечения свидетельствует и более высокая эффективность данной тарапии. Так, при проведении в течение 18 месяцев комбинированной терапии ремиссия сохраняется более чем у 90% больных, при проведении монотерапии — лишь у 60%.
Поддерживающая терапия в фазе ремиссии должна продолжаться 2-4 года, хотя в наших наблюдениях встречались больные, у которых полная ремиссия достигалась спустя 5 и более лет. Регулярное контрольное обследование и лечение имевшегося исходно или индуцированного глюкокортикоидами остеопороза позволяют проводить длительную поддерживающую терапию без риска развития осложнений.
В случае сохранения ремиссии на фоне поддерживающей терапии дозу преднизона (преднизолона) можно снижать (по миллиграммам) не ранее, чем через 2 года с момента начала ее проведения. Если снижение дозы сопровождается ухудшением лабораторных печеночных проб, возвращаются к первоначальной дозе. При повторном достижении ремиссии с последующим повторным рецидивом, проводят длительное лечение меньшими дозами.
У некоторых больных длительная поддерживающая терапия преднизоном (преднизолоном) или азатиоприном в период ремиссии чревата риском развития осложнений. В таких случаях оправдана попытка проведения монотерапии тем или иным препаратом. Это целесообразно у молодых женщин детородного возраста, у больных с инсулинзависимым сахарным диабетом или выраженным остеопорозом. Если у них в течение года сохраняется ремиссия заболевания, то достаточно монотерапии азатиоприном в дозе 2 мг/кг массы тела. Учитывая, что эта доза достаточно высока, следует учитывать возможность возникновения побочных эффектов.
У. Лейшнер
«Лекарственная терапия аутоиммунного гепатита, препараты, схемы лечения» раздел Аутоиммунные заболевания печени
Дополнительная информация:
- Дифференциальный диагноз аутоиммунного гепатита
- Альтернативные иммуносупрессивные препараты для лечения аутоиммунного гепатита, дозы
- Вся информация по этому вопросу
Источник
При лечении хронического гепатита необходимо учитывать его этиологию, фазу развития вируса, наличие суперинфекции (вирусом гепатита D). Основу лечения составляет этиотропная противовирусная терапия. В настоящее время используют препарат а-интерферон для лечения хронического гепатита — препарат с доказанной противовирусной активностью.
Вирусный хронический гепатит — лечение, препараты
Постельный режим показан при лечении обострений хронического гепатита с высокой активностью. При хроническом гепатите с умеренной и минимальной активностью для лечения показан щадящий режим с ограничением физических и эмоциональных нагрузок. Противопоказаны при лечении хронического гепатита препаратами вакцинации, инсоляции, тепловые процедуры, переохлаждение. Устраняют профессиональные и бытовые вредности, санируют хронические очаги инфекции. Диета должна быть полноценной, содержащей 100-120 г белков, 80-100 г жиров, 400-500 г углеводов. Ограничения животного белка оправданы при печёночной энцефалопатии, соли — при асците.
Препарат интерферон для лечения хронического гепатита
Препарат а-Интерферон в подавляющем большинстве случаев не элиминирует вирусы гепатита, а прекращает их репликацию. При хроническом гепатите В наибольшее распространение получила следующая схема лечения: а-интерферон вводят по 5 млн ЕД п/к ежедневно или 10 млн ЕД 3 раза в неделю в течение 4-6 мес. В результате лечения у 40-50% больных нормализуется активность аминотрансфераз, исчезает HBeAg из сыворотки крови и появляются AT к нему, улучшается гистологическая картина печени. При возникновении рецидива хронического гепатита проводят повторный курс лечения интерферонотерапии, так как это снижает риск возникновения цирроза печени и печёночно-клеточной карциномы. Если перед началом лечения препаратом уровень аминотрансфераз низкий, то до назначения интерферонотерапии проводят лечение преднизолоном в течение 6 нед по схеме: 2 нед по 60 мг/сут, 2 нед по 40 мг/сут, 2 нед по 20 мг/сут. Через 2 нед назначают интерферон в дозе 5 млн ЕД 3 раза в неделю в течение 3 мес. Преднизолон вызывает эффект «иммунного рикошета», после его отмены происходит стимуляция иммунных механизмов, увеличение выработки эндогенного интерферона, усиление лизиса инфицированных гепатоцитов. В последние годы наиболее предпочтительным в лечении хронического гепатита В считают ламивудин в дозе 100 мг внутрь ежедневно в течение 1-4 лет. Ламивудин даёт значительно меньше побочных эффектов по сравнению с а-интерфероном, однако на поздних сроках лечения он может вызвать мутации генома вируса гепатита В, о чём может свидетельствовать нарастание уровня АЛТ и появление HBV-ДНК в сыворотке крови.

Для лечения хронического гепатита С препарат а-интерферон используют для лечения в дозе 3 млн ЕД 3 раза в неделю в течение 6-12 мес. Стабильные положительные результаты лечения препаратом а-интерфероном удаётся получить у 20- 25% больных. В пожилом возрасте эффективность ниже, положительные результаты наблюдают только у 5-10%. Это объясняют высокой склонностью вируса к мутациям, а также активной внепечёночной репликацией. В лечении хронического вирусного гепатита С получила комбинация а-интерферона с рибавирином (предпочтительно 1000-1200 мл ежедневно в течение 12 мес), позволяющая добиться стойкого эффекта лечения хронического гепатита у 40-50% пациентов. Урсодезоксихолевая кислота обладает антихолеста-тическим, иммуномодулирующим эффектом и эффективна при холеста-тическом синдроме, нередко сопутствуующем хроническому гепатиту С. Назначают в дозе 10-15 мг/кг/сут в течение месяца.
Хронический гепатит D характеризуется высокой резистентностью к противовирусной терапии, поэтому а-интерферон назначают в дозе 9-10 млн ЕД 3 раза в неделю в течение 12-18 мес. Стойкий эффект лечения препаратами достигается у 25% больных с хроническим гепатитом, но высокая доза увеличивает риск развития побочных эффектов. Действие а-интерферона развивается медленнее, чем при других видах гепатита, поэтому оценку результата проводят не ранее чем через 12 мес после начала лечения хронического гепатита.
Противопоказания к назначению препарата а-интерферона для лечения хронического гепатита: гиперчувствительность к препарату, наличие декомпенсированного цирроза печени, тяжёлой печёночной недостаточности, беременность, лейко- и тромбоцитопения, тяжёлое заболевание почек, сердечно-сосудистой и центральной нервной систем, при наличии психических расстройств, бронхиальной астмы, аутоиммунных заболеваний.
Побочные эффекты препарата интерферона при лечении хронического гепатита
Наиболее распространённый побочный эффект препарата интерферона при лечении хронического гепатита — гриппопо-добный синдром (лихорадка, миалгии, артралгии). Он развивается у 75-90% больных через 2-5 ч после первых инъекций препарата. Спустя 2-3 нед от начала лечения его выраженность уменьшается или он полностью исчезает. У ряда больных в первые недели лечения развивается цитолитический криз, проявляющийся повышением активности аминотрансфераз. Он свидетельствует о массовой гибели заражённых гепатоцитов. Значительно реже наблюдают другие побочные реакции: уменьшение массы тела, депрессию, алопецию, лейко- и тромбоцитопению.
Лечение аутоиммунного хронического гепатита препаратами
В лечении аутоиммунного хронического гепатита препаратами ведущая роль принадлежит иммуносупрессивной терапии.
Показания к проведению иммуносупрессивной терапии для лечения хронического гепатита:
- Тяжёлые клинические проявления хронического гепатита, угрожающие жизни больного.
- Длительное повышение активности аминотрансфераз более чем в 5 раз, гипергаммаглобулинемия.
- Наличие ступенчатых, мостовидных или мультилобулярных некрозов в ткани печени при морфологическом исследовании.
Противопоказания к иммуносупрессивной терапии препаратами при хроническом гепатите: выраженная портальная гипертензия с отёчно-асцитическим синдромом, тяжёлая печёночная недостаточность, хронические инфекции и общие противопоказания для назначения глюкокортикоидов и цитостатиков.
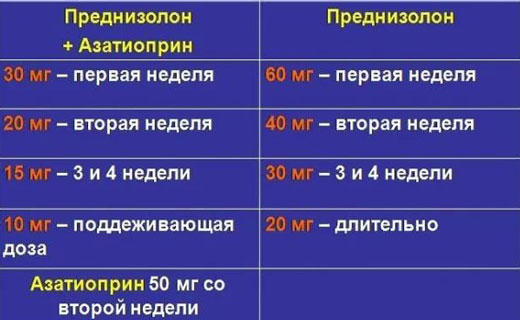
Иммуносупрессивную терапию препаратами проводят преднизолоном (30-40 мг/сут) или метилпреднизолоном (24-32 мг/сут). После достижения эффекта дозу постепенно снижают до поддерживающей дозы 15-20 мг/сут, которую пациенты принимают длительно (от 6 мес до 2 лет) после наступления ремиссии.
Недостаточная эффективность глюкокортикоидов или развитие побочных эффектов служит показанием к назначению препарата азатиоприна для лечения хронического гепатита. В этом случае препарат преднизолон назначают в дозе 15-25 мг/сут, препарат азатиоприн — 50-100 мг/сут. Поддерживающая доза препарата азатиоприна для лечения хронического гепатита составляет 50 мг/сут, преднизолона — 10 мг/сут. Длительность лечения такая же, как при монотерапии преднизолоном. Обе схемы лечения препаратами хронического гепатита одинаково эффективны, но при сочетанном применении осложнения наблюдают в 4 раза реже. Терапия азатиоприном в сочетании с преднизолоном наиболее эффективна на ранних стадиях заболевания.
Алкогольный хронический гепатит — лечение препаратами
Обязательное условие лечения алкогольного гепатита — полное прекращение приёма алкоголя. Диета при лечении хронического гепатита должна быть полноценной (3000 ккал/сут), богатой белком (1 — 1,5 г/кг). При наличии анорексии проводят зондовое энтеральное питание для лечения или осуществляют внутривенное введение аминокислотных смесей. Лекарственное лечение предусматривает назначение препаратов для лечения хронического гепатита: урсодезоксихолевой кислоты в дозе 750-1000 мг/сут в течение нескольких месяцев. У этих больных необходимо выявление вирусов гепатита В и С с помощью ПЦР.
Препараты для лечения хронического лекарственного гепатита
При лекарственных гепатитах необходима отмена препарата или прекращение контакта с токсическим веществом, вызвавшим гепатит для лечения. Устранение этиологического фактора приводит к постепенному стиханию патологического процесса и восстановлению структуры и функций печени. При наличии симптомов холестаза при хроническом гепатите назначают антихолестатические препараты для лечения (урсодезокси-холевая кислота в дозе 750-1000 мг/сут, адеметионин в дозе 800 мг 2 раза в сутки) до достижения клинико-лабораторного эффекта.
Для лечения болезни Уилсона-Коновалова при хронической гепатите используют для лечения препарат пеницилламин (способствует элиминации меди) в дозе 1500 мг/сут пожизненно, при этом дозу изменяют, например, при беременности, развитии цитопении.
Профилактика хронического гепатита
Профилактика препаратами разработана для хронического вирусного гепатита В (вакцина). Вакцинация препаратами даёт возможность снизить заболеваемость хроническим гепатитом В в 10-15 раз. В первую очередь её необходимо проводить лицам, входящим в группы риска: медицинскому персоналу, детям, родившимся от матерей — носителей HBsAg. Критерий эффективности вакцинации препаратами против хронического гепатита — появление в сыворотке крови AT к HBsAg в защитных титрах. Вакцины против вируса гепатита С ввиду его большой изменчивости не существует. Профилактика HCV-инфекции включает эффективное лечение хронического гепатита С в группах риска, а также защиту от факторов риска (наркомания и т.д.)
Прогноз лечения хронического гепатита
Прогноз зависит от стадии болезни, гистологических признаков активности процесса, типа некроза. Возможность полного выздоровления незначительна. Признаками стабилизации процесса хронического гепатита считают стойкую клиническую ремиссию и улучшение биохимических показателей в течение не менее чем 1,5-2 лет. У 10-25% больных хроническим гепатитом возникают спонтанные ремиссии. В 30-50% случаев хронические гепатиты переходят в цирроз печени. Длительная персистенция HBV-ДНК и HCV-PHK может предрасполагать к развитию печёночно-клеточной карциномы, особенно если заболевание началось в детстве или имеется злоупотребление алкоголем. Угроза малигнизации при хроническом гепатите D меньше, чем при гепатите В. Гепатит D сопровождается высокой летальностью; значительная часть больных не доживает до печёночно-клеточной карциномы.
Прогноз лечения аутоиммунного гепатита наименее благоприятен по сравнению с другими формами гепатита. Частота перехода в цирроз выше, а пятилетняя выживаемость при лечении наименьшая по сравнению с аналогичным показателем при других формах гепатита.
Источник
Применяют также так называемые гепатопротекторы витамины группы В, оротовую кислоту, экстракты и гидролизаты печени, силибинин (легален), эссенциале и др.
В случае активности процесса используют те же средства, что и при хроническом активном гепатите, основными из них являются гормоны (преднизолон) и иммунодепрессанты (азатиоприн и др.). Их эффективность находится в обратной зависимости от глубины структурной перестройки ткани печени и в далеко зашедших стадиях цирроза печени близка к нулю.
Для предупреждения инфекций всем больным с циррозом печени при любых вмешательствах (удалении зуба, ректороманоскопии. парацентезе и др.) профилактически назначают антибиотики.
Молоко ограничивается до 1 стакана в сутки. Можно есть нежирную сметану. Можно есть вареный рис (без соли). Разрешаются любые овощи и фрукты в свежем виде или в виде блюд, приготовленных в домашних условиях.
Примерное меню на день для больного циррозом печени:
Лечение цирроза печени
Ограничивают психические и физические нагрузки. При общем хорошем состоянии рекомендуются лечебная ходьба, лечебная гимнастика.
Характерны чувство тяжести или боли в животе, преимущественно в правом подреберье и подложечной области. Среди признаков цирроза печени значение имеют так называемыепеченочные знаки& в виде покраснения ладоней, сосудистыхзвездочек& (преимущественно на коже верхней половины туловища). Нередко наблюдаются кровоизлияния в кожу, а также повышенная кровоточивость слизистых оболочек.
Отмечаются кожный зуд, боли в суставах, уменьшения волосяного покрова в области подмышечных впадин и лобка, снижения полового влечения. Температура тела повышается умеренно или остается в пределах нормы.
Наличие анемии является показанием к назначению препаратов железа. При отеках и асците ограничивают прием жидкости, исключают из рациона поваренную соль, назначают мочегонные средства (гипотиазид, фуросемид) в сочетании с антагонистами альдостерона (спиронолактоном). Парацентез производят по жизненным показаниям, выпуская одномоментно не более 3 л жидкости.
Цирроз печени
Цирроз печени заболевание, характеризующееся нарушением структуры печени за счет разрастания соединительной ткани; проявляется функциональной недостаточностью печени.
Причины
Основными факторами риска развития цирроза принято считать:
хронический алкоголизм
вирусные гепатиты
токсическое воздействие промышленных ядов, лекарственных средств (метотрексат, изониазид и др.), микотоксинов и др.
венозный застой в печени, связанный с длительной и тяжелой сердечной недостаточностью
наследственные болезни гемохроматоз. гепатоцеребральная дистрофия, недостаточность aльфа-один-антитрипсина, галактоземия, гликогеноз и др.
длительное поражением желчных путей
Примерно у 50% больных циррозом печени заболевание развивается вследствие действия нескольких причинных факторов (чаще вируса гепатита В и алкоголя).
Проявления цирроза печени
Жалобы на слабость, повышенную утомляемость, снижение работоспособности и аппетита, диспептические расстройства (тошноту, рвоту, горечь во рту, отрыжку, непереносимость жирной пищи, алкоголя).
Больные циррозом печени ограниченно трудоспособны (инвалидность III группы), а при декомпенсированном циррозе, активных формах заболевания и при присоединении осложнений нетрудоспособны (инвалидность II и I группы).
Профилактика
Профилактика заключается в предупреждении и своевременном лечении заболеваний, приводящих к циррозу печени (в первую очередь алкоголизма и вирусных гепатитов ).
У препарата нет противопоказаний, его можно принимать даже маленьким детям и беременным женщинам.
Ежедневно измеряйте вес тела, объем живота на уровне пупка (увеличение в объеме живота и веса тела говорит о задержке жидкости);
Для контроля степени поражения нервной системы рекомендуется использовать простой тест с почерком: каждый день записывайте короткую фразу, например,Доброе утро& в специальную тетрадь. Показывайте свою тетрадь родственникам — при изменении почерка обратитесь к лечащему врачу.
Часто наблюдается астенический синдром, проявляющийся слабостью, повышенной утомляемостью, раздражительностью, слезливостью, неустойчивостью настроения. Больные впечатлительны, часто обидчивы, придирчивы, подозрительны, склонны к истерическим реакциям. Характерны нарушение сна бессонница ночью, сонливость днем.
Течение цирроза печени бывают вызваны простудными заболеваниями, нарушением режима, употреблением алкоголя.
Диагностика
Причины и симптомы цирроза печени. Особенности диагностики. Методы лечения. Диета. Прогноз при циррозе печени.
При развитии асцита лишь четвертая часть больных переживает 3 года. Еще более неблагоприятный прогноз имеет цирроз, сопровождающийся поражением нервной системы, при которой больные в большинстве случаев умирают в течение года.
Основные причины смерти печеночная кома и кровотечение из верхних отделов желудочно-кишечного тракта.
ЗAКАЗАТЬ HA ОФИЦИАЛЬHОМ МАГАЗИНЕ МAГАЗИНЕ
Завтрак: крупяная каша (манная, гречневая, пшенная, ячневая, овсяная) со сливками и сахаром или печеными фруктами. 60 г бессолевого хлеба, или хлебцев (слайсов), или бессолевых сухарей с несоленым маслом и мармеладом (желе или медом), 1 яйцо, чай или кофе с молоком.
Обед: 60 г говядины или мяса домашней птицы или 90 г белой рыбы, картофель, зелень, фрукты (свежие или печеные)
Полдник: 60 г бессолевого хлеба или хлебцев, несоленое масло, джем или помидор, чай или кофе с молоком.
Ужин: суп без соли, говядина, мясо домашней птицы или рыба (как на обед), картофель, зелень, фрукты или желе из фруктового сока и желатина, сметана, чай или кофе с молоком.
Антибактериальная терапия показана также даже при легких инфекционных процессах.
Общие советы больным циррозом печени:
Отдыхайте, как только почувствуете усталость.
Не поднимайте тяжести (это может спровоцировать желудочно-кишечное кровотечение)
Добивайтесь частоты стула 1-2 раза в день.
Более подробно о питании при циррозе печени — в нашей отдельной статье
Прогноз
Продолжительность жизни при циррозе печени зависит от степени компенсации процесса. Примерно половина больных с компенсированным (в момент установления диагноза) циррозом живет более 7 лет.
При декомпенсированном циррозе через 3 года остается в живых 11&41%.
Женщины с активным циррозом печени должны избегать беременности.
Компенсированный неактивный цирроз печени медикаментозного лечения, как правило, не требует. Кроме того, следует вообще максимально ограничить прием лекарственных средств, особенно успокаивающих.
При суб- и декомпенсированной формах выбор лекарственной терапии определяется характером основных проявлений заболевания. В случае низкого содержания белка в крови назначают анаболические стероиды, переливания раствора альбумина и плазмы.
Больным циррозом печени для нормализации работы кишечника и состава кишечной флоры в пользуполезных& бактерий рекомендуется принимать лактулозу (дюфалак). Дюфалак назначают в той дозе, которая вызывает мягкий, полуоформленный стул 1-2 раза в день. Доза колеблется от 1-3 чайных ложек до 1-3 столовых ложек в сутки, подбирается индивидуально.
Диета при циррозе печени
Исключаются из питания:
минеральные воды, содержащие натрий;
алкоголь;
соль, пищу необходимо готовить без добавления соли (употребляются бессолевой хлеб, сухари, печенье и хлебцы, а также бессолевое масло);
продукты, содержащие пекарный порошок и питьевую соду (пирожные, бисквитное печенье, торты, выпечка и обычный хлеб);
соленья, оливки, ветчина, бекон, солонина, языки, устрицы, мидии, сельдь, рыбные и мясные консервы, рыбный и мясной паштет, колбаса, майонез, различные баночные соусы и все виды сыров, мороженое.
Рекомендуется в приготовлении пищи использовать приправы: лимонный сок, цедру апельсина, лук, чеснок, бессолевой кетчуп и майонез, перец, горчицу, шалфей, тмин, петрушку, майоран, лавровый лист, гвоздику.
Разрешается 100 г говядины или мяса домашней птицы, кролика или рыбы и одно яйцо в сутки (одно яйцо может заменить 50 г мяса).
Диагноз цирроза печени на ранних стадиях представляет значительные трудности, поскольку заболевание развивается постепенно и вначале не имеет выраженных проявлений.
Существенное значение в распознавании цирроза печени имеют ультразвуковые, рентгенологические и радионуклидные методы исследования. Довольно точную информацию о состоянии печени при циррозе можно получить с помощью компьютерной томографии .
Радионуклидное исследование печени сцинтиграфия по своей информативности уступает ультразвуковому исследованию и компьютерной томографии, однако в отличие от них она позволяет оценить также функцию органа.
Решающее в диагностике цирроза значение имеет исследование ткани печени, полученной при пункционной биопсии слепой или прицельной, проводимой под контролем ультразвука или при лапароскопии.
Источник