Презентация вирусные гепатиты и беременность скачать

Вирусные гепатиты у беременных Подготовила: доцент кафедры инфекционных болезней АО «МУА» , к. м. н. Имамбаева Г. Г.

Вирусный гепатит А n n n n Источник инфекции — больной человек. Механизм передачи — фекально-оральный. Основные факторы передачи — вода, пища, «грязные руки», предметы обихода и др. Особенно опасен с эпидемиологической точки зрения персонал пищеблока. Инкубационный период от 9 до 40 дней. Наиболее массивное выделение вируса происходит в последние 7 -10 дней инкубационного периода. Заболевание имеет сезонность — июль-август, октябрь -ноябрь.

Особенность течения ВГА у беременных Отмечается удлинение преджелтушного периода до 2 -3 недель. Преджелтушный период протекает с преобладанием диспепсических явлений: n тяжесть в подложечной области, n плохой аппетит, n отвращение к пище, n тошнота, n рвота n кожный зуд.

Влияние вируса гепатита А на беременность n n n Вирус ГА не проходит через плаценту. У детей имеются антитела, перешедшие к ним от матери. ГА не оказывает существенного влияния на течение беременности и родов, на развитие плода. Роды протекают без особенностей и дополнительных мероприятий не требуется. Прерывание беременности независимо от ее срока в остром периоде заболевания может способствовать нарастанию тяжести болезни и развитию волнообразного или затяжного течения.

Диагностика Определение в сыворотке крови специфических антител к вирусу гепатита А в ИФА. n Ig. M появляются через 30 сут после заражения и сохраняются в течение 16 нед (иногда дольше), n Ig. G появляются спустя 10— 12 нед после заражения и сохраняются в течение многих лет. Антиген вируса (ВГА Аg) определяется в фекалиях больных за 5 -7 дней до повышения активности Ал. АТ в крови и продолжается 1 -10 дней после ее повышения.

Профилактика (Приказ МЗ РК № 684 от 26 декабря 2008 г. ) Соблюдение общегигиенических мероприятий. Исключение контактов беременной с желтушными больными. Специфическая профилактика ВГА – вакцинация. Контингенты, подлежащие вакцинации: 1) дети в возрасте 2 -х лет; 2) контактные в очагах ВГА в возрасте до 14 лет включительно в первые 2 недели со дня контакта; 3) дети до 14 лет, больные хроническими вирусными гепатитами В и С в период ремиссии. n Вакцинация проводится 2 -х кратно с интервалом в 6 месяцев. n Побочные реакции на введение вакцины не характерны. n Разрешается вводить вакцину против гепатита А одновременно с другими вакцинами, при условии их раздельного введения.

Вирусный гепатит Е n n n n Возбудитель — РНК-содержащий вирус. Заболевание встречается в основном в тропических странах (Индия, Южная Азия, Центральная Америка, Турция). У жителей Средней Азии наблюдается сезонный подъем заболеваемости в осенне-зимний период. Эпидемии гепатита Е сопровождают природные катастрофы, приводящие к загрязнению водоемов нечистотами. Наиболее частый возраст заболевших 15 -39 лет. Мужчины болеют ГЕ в 2 раза чаще женщин. Инкубационный период составляет 15— 65 сут.

Особенность течения ВГЕ у беременных n n n У небеременных заболевание протекает легко; У детей — субклинически, вырабатывая прочный иммунитет; У беременных — тяжело: 22% беременных погибают, а если гепатит возникает во второй половине беременности 40 -70%.
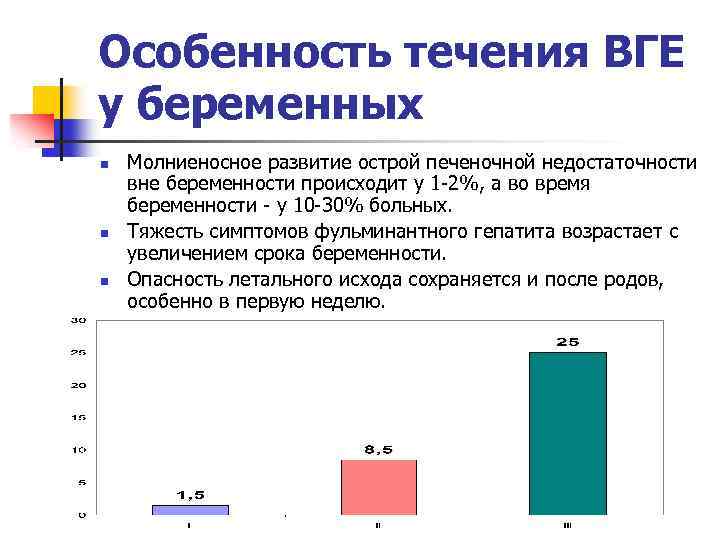
Особенность течения ВГЕ у беременных n n n Молниеносное развитие острой печеночной недостаточности вне беременности происходит у 1 -2%, а во время беременности — у 10 -30% больных. Тяжесть симптомов фульминантного гепатита возрастает с увеличением срока беременности. Опасность летального исхода сохраняется и после родов, особенно в первую неделю.

Особенность течения ВГЕ у беременных n n Тяжелое течение ГЕ влечет за собой невынашивание беременности: самопроизвольные выкидыши, преждевременные роды. Явления острой печеночной энцефалопатии особенно быстро развиваются после прерывания беременности. Ухудшению состояния больной предшествуют симптомы угрозы прерывания беременности — боли внизу живота, пояснице, повышение тонуса матки. Эта симптоматика сочетается с быстро нарастающими болями в области печени.

Особенность течения ВГЕ у беременных n n Одним из ранних признаков ухудшения течения ВГЕ у беременных является гемоглобунурия. Появление гемоглобина в моче — первое проявление, характерного для этой формы гепатита у беременных, ДВС-синдрома. У 41 % женщин возникают геморрагические осложнения в родах. ДВС-синдром является причиной маточных, желудочно-кишечных, легочных, носовых кровотечений.

Влияние вируса гепатита Е на беременность n n n Тяжелая форма вирусного гепатита Е у беременных крайне неблагоприятно влияет на плод. Из детей, родившихся живыми, более половины умирает в течение первого месяца жизни. Для детей оставшихся в живых характерно отставание в физическом и психомоторном развитии и повышенная заболеваемость.

Лабораторная диагностика ВГЕ n n Подтверждением диагноза ВГЕ является обнаружение в сыворотке крови антител класса Ig. M к вирусу (анти-ВГЕ Ig. M) в ИФА, которые появляются на 10 -12 день болезни и продолжают циркулировать 1 -2 мес. Наличие антител Ig. G (анти-ВГЕ) свидетельствует о перенесенном ранее ВГЕ, у большинства больных они сохраняются в течение жизни.

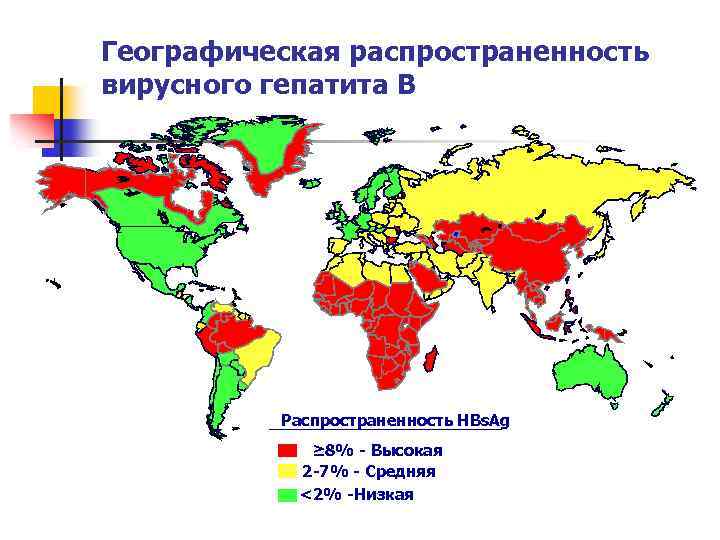
Вирусный гепатит В n n n Считают, что в мире имеется 2 млрд инфицированных, 350 млн носителей вируса ГВ, в разных регионах бывшего СССР — от 1, 3 до 9%. Выявлена зависимость между частотой носительства HBs. Ag, климатогеографическими зонами и различными этническими группами населения. Наименьшее число носителей отмечается в северных, западных и центральных районах Европы (0, 1 -0, 6%) и наибольшее — в восточных и южных районах земного шара (12 -20%).
Географическая распространенность вирусного гепатита В Распространенность HBs. Ag ≥ 8% — Высокая 2 -7% — Средняя
Абсолютные показатели заболеваемости ВГВ в РК по годам

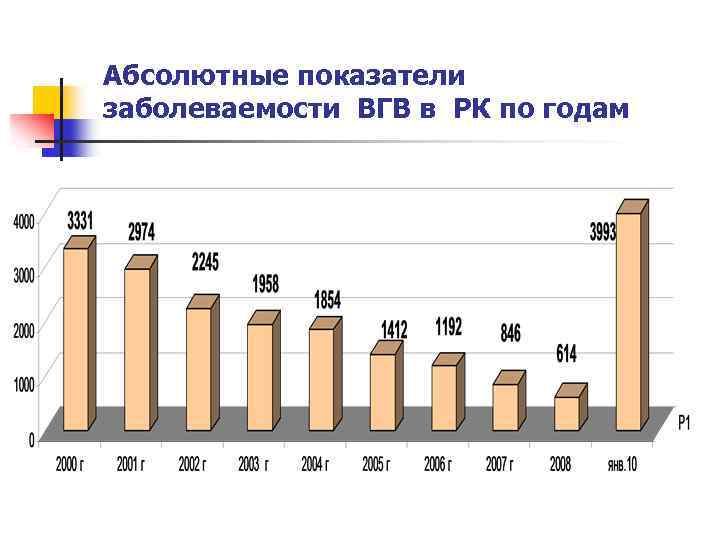
Вирусный гепатит В n n n Носительство вируса ГВ — HBs. Ag обнаруживается в течение 6 мес и дольше. Частота вирусоносительства среди беременных составляет 6, 3%. В 5% случаев острой инфекции у здоровых взрослых ГВ переходит в хроническую форму, у 20 -50% лиц с нарушенным иммунитетом.

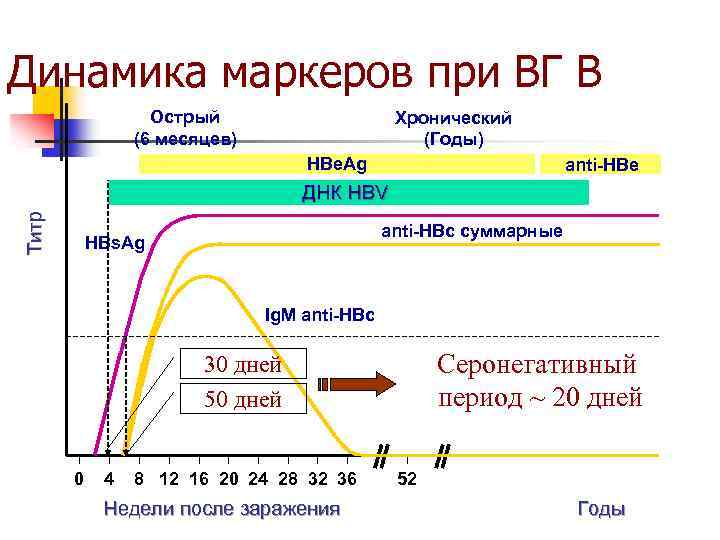
Вирусный гепатит В Инкубационный период составляет 30— 180 сут. n Серологические пробы становятся положительными через 6— 7 нед после заражения, реже — ранее: HBs. Аg, анти-HBc Ig. M, НВе. Аg, ДНК- HBV, которые подтверждают острую фазу инфекции. Анти-НВе указывают на снижение активности процесса, а анти-HBs – на выздоровление и/или наличие иммунитета. n

Особенность течения ВГВ у беременных n n У 72, 7 -84, 8% больных ВГВ наблюдается среднетяжелая форма и у 11, 4% — тяжелая. К развитию острой печеночной энцефалопатии предрасполагают III триместр беременности, наличие гестоза, несвоевременная госпитализация вследствие запоздалой диагностики болезни. В стадии нарастания желтухи и интоксикации гепатит нередко приводит к внутриутробной гибели плода и преждевременным родам, следствием которых могут быть массивный некроз печени и смерть. Прерывание беременности в остром периоде ГВ (и других острых вирусных гепатитов) при любом сроке может привести к ухудшению течения болезни.

Влияние вируса гепатита В на беременность n n n ГВ оказывает неблагоприятное влияние на течение беременности. Ранний токсикоз возникает у 29 -35% женщин, гестоз — у 22% (но не тяжелый). Характерным осложнением беременности является угроза ее прерывания (у 5 3%). Преждевременные роды происходят у 22 -38% рожениц. Послеродовые гнойно-септические заболевания учащены в связи с угнетением иммунного статуса не только за счет беременности, но и за счет гепатита, и активизации на этом фоне бактериальной микрофлоры

Влияние вируса гепатита В на беременность n n n Дети, рожденные от HBs. Ag-позитивных матерей, оказываются инфицированными в 10% случаев, при этом примерно у 15% разовьется хронический гепатит. Около 95% случаев пeринатальной передачи происходит во время родов и примерно 5% новорожденных заражаются HBV еще в утробе матери. При кесаревом сечении риск передачи инфекции ниже, чем во время родов через естественные родовые пути (10 и 25% соответственно). Инфицирования ребенка не происходит если ВГВ завершается в течение первых 2 триместров беременности или когда к моменту родов HBs. Ag в крови не определяется. Риск заражения плода при обнаружении HBe. Ag повышается до 90%.

Влияние вируса гепатита В на беременность n n Тератогенность вируса не доказана, поэтому врожденные уродства не развиваются. Если гепатит возникает в I и II триместрах беременности, вероятность заболевания новорожденных невелика, если в III триместре — риск заболевания для потомства составляет 25— 76%. Дети рождаются чаще всего недоношенными в состоянии гипоксии. У 25% детей в дальнейшем наблюдаются отставание в общем развитии и предрасположеность к различным заболеваниям.
Динамика маркеров при ВГ В Острый (6 месяцев) Хронический (Годы) HBe. Ag anti-HBe Титр ДНК HBV anti-HBc суммарные HBs. Ag Ig. M anti-HBc Серонегативный период ~ 20 дней 30 дней 50 дней 0 4 8 12 16 20 24 28 32 36 Недели после заражения 52 Годы

Вирусный гепатит D n n n Возбудитель — вирус гепатита D, для репликации нуждается в HBs. Ag. Распространенность вирусного гепатита D — 5 -75% HBs. Ag-носителей. Клиника у беременной — 90% суперинфекций носят хронический характер. Диагноз подтверждают с помощью серологических проб на специфические Ig. M и Ig. G и ПЦР. Влияние на плод — хронический гепатит D с высоким риском цирроза.

Лечение n n n Терапия острого гепатита В во время беременности состоит из поддерживающего лечения (диета, коррекция водно-электролитного баланса, постельный режим). При развитии коагулопатии переливается свежезамороженная плазма, криопреципитат. Пациенткам с различными формами гепатита В необходимо ограничить показания к проведению инвазивных процедур во время беременности и родов. Следует постараться снизить продолжительность безводного промежутка и родов в целом.

Профилактика n n Медицинским работникам, а также половым партнерам лиц — носителей вируса гепатита B — до беременности показана иммунизация. Современные вакцины против гепатита B безопасны, поскольку содержат рекомбинантный HBs. Ag. Доза для взрослых обычно составляет 0, 02 мг в/м (вводят в дельтовидную мышцу или в прямую мышцу бедра, но не в ягодичную). Инъекции повторяют через 1 и 6 мес.

Профилактика Мать. Беременным вакцинация не рекомендуется. Регулярный осмотр с определением вирусных маркеров и печеночных ферментов (3 раза за беременность). Ребенок. Вакцинация против ВГВ проводится согласно Национальному календарю прививок. Схема вакцинации для детей до 1 года: 0 -2 -4 мес. На фоне иммунопрофилактики допустимо естественное вскармливание. Медицинский персонал, ухаживающий за матерью и ребенком, должен тщательно мыть руки, пользоваться перчатками и обеззараживать отходы.

Вирусный гепатит С n n n Инкубационный период составляет в среднем 50 сут (15— 160 сут). Инфекция опасна из-за высокой частоты носительства вируса и хронизации заболевания печени: 50— 80%, причем в большинстве случаев это активный гепатит или цирроз печени. Примерно у 29% больных развивается цирроз в течение 20 лет и у 10% из этой группы — гепатоцеллюлярная карцинома. Изредка развивается молниеносная форма гепатита C (менее 1%) или печеночноклеточный рак (менее 1%). У остальных заболевание заканчивается полным выздоровлением. Причем у 50— 80% из них вирус исчезает из крови в течение 10 лет.
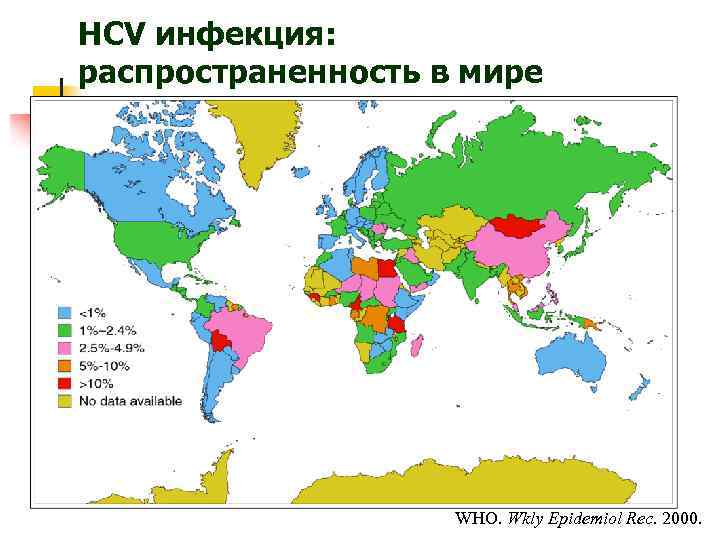
HCV инфекция: распространенность в мире WHO. Wkly Epidemiol Rec. 2000.
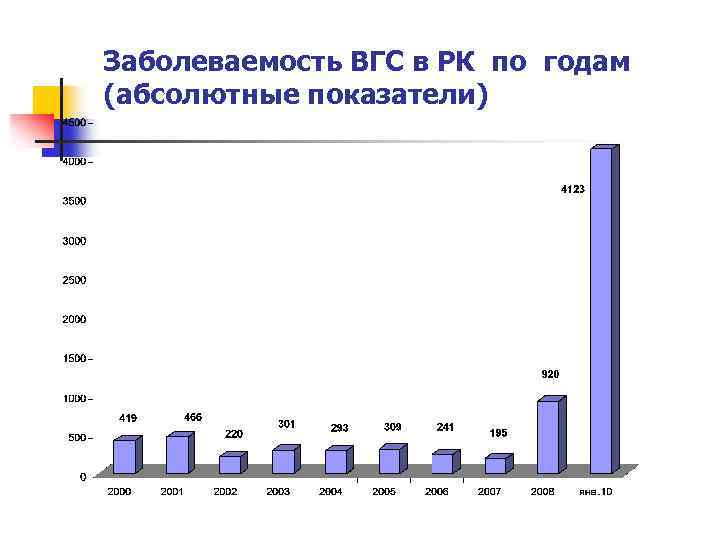
Заболеваемость ВГС в РК по годам (абсолютные показатели)

Вирусный гепатит С n n В среднем распространенность антител к ВГС среди беременных женщин составляет 1% и варьирует от 0. 5% до 2. 4% в разных географических зонах. Приблизительно у 60% беременных с позитивным тестом на антитела к ВГС имеются признаки размножения вируса (т. е. у них определяется РНК ВГС).

Вирусный гепатит С n n n Частота, с которой вирус гепатита С передается от матери к ребенку, не зависит от того, родился ребенок естественным путем или матери произведено кесарево сечение, были у нее травмы промежности во время родов или нет. Частота передачи также не связана с кормлением грудью, не увеличивается с каждой последующей беременностью. При высокой вирусной нагрузке у матери (большое количество циркулирующего в крови вируса — более 1 млн. копий на 1 мл) вероятность инфицирования ребенка выше. Коинфекция ВИЧ также увеличивает вероятность инфицирования ребенка ВГС. Связи генотипа ВГС матери с частотой инфицирования ребенка не выявлено. При беременности ГС ведет себя так же, как ГА, особого влияния на беременность.
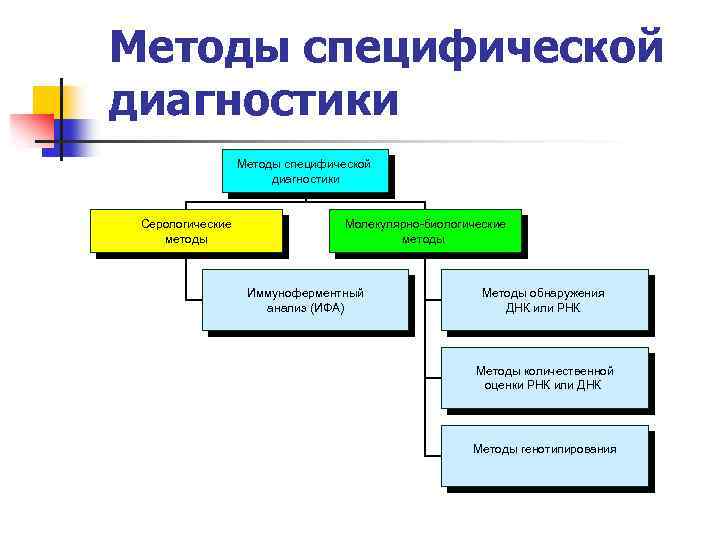
Методы специфической диагностики Серологические методы Молекулярно-биологические методы Иммуноферментный анализ (ИФА) Методы обнаружения ДНК или РНК Методы количественной оценки РНК или ДНК Методы генотипирования

Приказ МЗ РК № 684 от 26 декабря 2008 г. «О мерах по профилактике заболеваемости вирусными гепатитами в Республике Казахстан»

При подозрении на ВГ проводят следующие эпидемиологические мероприятия: n n n изоляция больной в отдельную палату; выделение посуды и индивидуальных инструментов; вызов врача инфекциониста; проведение следующих лабораторных анализов: клинический анализ крови, анализ мочи с определением желчных пигментов и уробилина, анализ крови на поверхностный антиген, на билирубин, общий белок и белковые фракции, протромбиновое время и протромбиновый индекс, активность аланинаминотрансферазы, щелочной фосфатазы, холестерин. При подтверждении диагноза больную переводят в специализированный стационар.

Профилактика n n n Активное выявление и изоляция больных желтушными и особенно безжелтушными формами заболевания. За беременными и родильницами, бывшими в контакте с заболевшими ВГ должно быть установлено наблюдение — при ВГА в течение 45 дней после изоляции больного, при ВГВ — в течение 3 месяцев, каждые 15 -20 дней взятие крови на НВs. Аg, билирубин, активность аланинаминотрансферазы. Применение в медицинских учреждениях шприцов и инструментов одноразового пользования, тщательная обработка инструментов.

Профилактика n n n Обследование женщин на разных сроках беременности на выявление хронических вирусных заболеваний печени, а также носителей НВs. Аg. Переливание крови по строгим показаниям. В процессе родового акта — меры в отношении туалета новорожденного. Не прерывать беременность в острой стадии гепатита. Не вводить беременным препаратов, оказывающих вредное влияние на функцию печени (группа антибиотиков тетрациклинового ряда).

Профилактика n n n проведении общесанитарных мероприятий, раннем выявлении и изоляции больных, дезинфекции в очагах, наблюдение за лицами соприкасающимися с больными в течение последних 1 -1, 5 месяцев, в тщательном обследовании доноров, стерилизации инструментов, соблюдении личной гигиены.

Благодарю за внимание!
Источник
БПОУ ОО «Медицинский колледж»
Инфекционные заболевания и беременность. Особенности течения и
ведения беременности, родов и послеродового периода на фоне
инфекций передаваемых половым путем. Особенности течения
беременности, родов и послеродового периода у ВИЧ-инфицированных
пациенток. Использование ВИЧ аптечки при аварийных ситуациях.
Выполнила: студентка гр. А-41
Грузина Д.М.
Проверила: преподаватель акушерства и
Гинекологии Артамошкина И.Т.
г Омск 2017
Классификация:
Сифилис
Гонорея
ВИЧ
Вирусный гепатит А
Вирусный гепатит В
Грипп
Туберкулёз
Бактериальный вагиноз
Вагинальный кандидоз
Трихомониаз
Венерические заболевания, обнаруженные во время беременности,
следует обязательно лечить, поскольку заболевания могут вызвать
осложнения не только у женщины, но и у будущего ребенка,
передаваясь ему так называемым «вертикальным» путем, т.е. во время
родов при прохождении ребенка через родовые пути.
Сифилис
Заражение плода чаще происходит на 6 — 7-м месяце беременности
трансплацентарно. В отсутствие лечения 25% беременностей заканчивается
гибелью плода, 25-30% новорожденные погибают после родов, у 40%
выживших детей симптомы сифилиса проявляются через 3 недели после
рождения с поражением кожи(сифилитическая пузырчатка), слизистых,
внутренних органов. Может произойти выкидыш.
Лечение матери до 16-й недели беременности предотвращает врожденный
сифилис у ребенка. Лечение, начатое после 16-й недели беременности,
устраняет инфекцию, однако у ребенка могут наблюдаться изменения,
характерные для врожденного сифилиса.
Лечение первичного, вторичного и третичного сифилиса проводят
бензилпенициллином (натриевая соль, новокаиновая соль, прокаин). При
аллергии к пенициллинам назначают эритромицин. Тетрациклины беременным
противопоказаны.
Профилактика. Всем беременным, впервые обратившимся к врачу, проводят
серологическое исследование на сифилис.
Гонорея
Хроническая гонорея может обостряться сразу после родов. При этом высок
риск гонококкового сепсиса. При острой гонорее беременность может
осложниться преждевременным излитием околоплодных вод,
самопроизвольным абортом и преждевременными родами, хориоамнионитом,
может развиться гонококковый артрит.
Заражение плода происходит внутриутробно (инфекция проявляется
гонококковым сепсисом новорожденного) или во время родов (может приводить
к гонококковому конъюнктивиту, наружному отиту и вульвовагиниту).
Лечение. После постановки диагноза лечение беременных проводится в
стационаре. Пациенткам назначают курс антибактериальных препаратов,
которые не представляют угрозы для здоровья будущей мамы и ее малыша.
Чаще всего используют цефтриаксон и спектиномицин. В качестве заменителя
этим препаратам применяют эритромицин и азитромицин.
Выявленное венерическое заболевание можно начинать лечить только после 12
недели беременности, когда уже сформированы все системы будущего ребенка.
До этого момента можно применять только местное лечение (промывание
уретры р-ом марганцовки или р-ом хлоргексидина). Женщине нужно
обеспечить нормальный сон, здоровое питание и избавить от стрессов.
С целью профилактики гонобленнореи закладывается тетрациклиновая мазь в
глаза новорожденному.
Планирование беременности с ВИЧ.
ВИЧ не препятствует наступлению беременности, но перед
планированием необходимо взвесить все за и против, потенциальную опасность
заражения плода и осложнений во время беременности.
Беременные женщины с установленным диагнозом ВИЧ-инфекции
наблюдаются совместно инфекционистом территориального Центра по
профилактике и борьбе со СПИД и инфекционными заболеваниями и
акушером-гинекологом.
В период диспансерного наблюдения за ВИЧ-инфицированной беременной и
родов рекомендуется избегать любой процедуры, при которой нарушается
целостность кожи, слизистых оболочек или увеличивается возможность
контакта плода с кровью матери (амниоцентез, взятие проб ворсин хориона и т.
д.).
При ведении родов через естественные родовые пути рекомендуется
обработка влагалища 0,25% водным раствором хлоргексидина при поступлении
на роды (при первом влагалищном исследовании), а при наличии кольпита — при
каждом последующем влагалищном исследовании.
Новорожденному
ребенку проводится гигиеническая ванна с 0,25% раствором хлоргексидина (50
мл 0,25% раствора хлоргексидина на 10 литров воды). Все акушерские
манипуляции (процедуры) должны быть строго обоснованы.
При живом плоде не рекомендуются:
родовозбуждение, перинео(эпизио)томия;
наложение акушерских щипцов,
вакуум-экстракция плода и т. д.
Все эти процедуры повышают риск инфицирования плода, и их назначение
возможно лишь по жизненным показаниям.
Плановое кесарево сечение до начала родовой деятельности и излития
околоплодных вод предотвращает контакт плода с инфицированными
секретами материнского организма может являться методом профилактики
передачи ВИЧ от матери к ребёнку. Вместе с тем, ВИЧ-инфекция не является
абсолютным показанием к кесареву сечению.
Риск передачи ВИЧ от матери ребенку существует и при грудном
вскармливании, поэтому рожденным от ВИЧ-инфицированных матерей детям,
как правило, рекомендовано искусственное питание.
Аптечка укомплектована согласно СП 3.1.5.2826-10
«Профилактика ВИЧ-инфекции»
Аварийные ситуации мед. Работника:
Порезы
Проколы
Попадание крови или биологической жидкости на кожные покровы,
слизистую глаз, носа, полости рта, на халат
Состав ВИЧ аптечки:
Р-р йода 5%
Бинт (стерильный)
Вата (стерильная)
Спирт 70% (флакон)
Лейкопластырь
Вирусный гепатит А
Течение вирусного гепатита А у беременных характеризуется медленным развитием
болезни, тяжестью в области печени, и более выраженным кожным зудом.
Различают три этапа развития вирусного гепатита А:
Преджелтушный период. Удлиняется до 3 недель. Диспепсические явления, выражаются
тошнотой, рвотой, плохим аппетитом, отвращением к еде, расстройством стула.
Желтушная фаза. Проявляются все симптомы с изменением цвета кожи.
Послежелтушная фаза.
Диагностика. анализ биохимии крови, где обнаруживается повышенное содержание
билирубина в крови, повышение уровня АЛТ и АСТ в 8−10 раз. Окончательный диагноз
гепатита А выставляется, если при беременности обнаружены в сыворотке крови
специфические антитела гепатита А. Данный вирус не передается от матери ребенку.
Заражение гепатитом А, особенно на поздних сроках, в 1% случаев приводит к
самопроизвольным абортам, а в 17,8% — к самопроизвольным родам.
Лечение. Применяется вакцина и введение специфического иммуноглобулина в
инкубационном периоде.
Профилактика. Основная мера профилактики гепатита А — это соблюдение гигиенических
норм.
Вирусный гепатит В
У беременных вирусные гепатиты протекают тяжелее, чем у не беременных и
представляют серьезную опасность для матери и плода. Беременных с этим
заболеванием относят к группе повышенного риска.
Роды у рожениц с острым вирусным гепатитом «В» проводят в
специализированных инфекционных стационарах. Беременные с хроническим
гепатитом В и носительницы НВsАg должны рожать в специализированных
отделениях роддомов с соблюдением противоэпидемиологических
мероприятий.
Для предупреждения заражения новорожденных все беременные должны быть
обследованы на наличие НВsАg на ранних сроках и в 32 недели беременности.
При угрозе прерывания следует проводить терапию, направленную на
сохранение беременности. В сроке до 12 недель по желанию женщины можно
произвести аборт в конце желтушной стадии. Во всех других случаях
прерывание беременности проводят по жизненным показателям:
кровотечение при отслойке плаценты;
угроза разрыва матки.
Наиболее тяжелым осложнением вирусного гепатита является материнская
летальность и кровотечение в последовом и раннем послеродовом периодах в
результате ДВС-синдрома.
При заболевании беременной ВГ в ранние сроки беременности могут
возникнуть повреждения плода (уродства, аномалии развития), а при
заболевании во II и III триместрах — мертворождения.
Грипп
Вирус гриппа, попав в организм, начинает быстро размножаться и разносится током
крови по всему телу. При этом происходит разрушение слизистой оболочки дыхательных
путей, которая после этого не может выполнять свои защитные функции.
Осложнения гриппа: пневмония, бронхит, отит, синусит. Угроза выкидыша или
преждевременных родов.
Лечение:
Обильное питье (морсы, горячий чай с малиной, лимоном или медом)
Жаропонижающие (парацетамол)
Ингаляции (с настоями из ромашки, календулы, мяты, шалфея, зверобоя)
Профилактика:
Повышение иммунитета (закаливание, здоровый образ жизни, правильное питание)
Перед выходом на улицу смазывать слизистую носа оксолиновой мазью)
Туберкулёз
Ведение беременных с туберкулёзом осуществляется совместно фтизиатром и
акушером-гинекологом.
Плановая госпитализация в противотуберкулёзный стационар во время
беременности проводится трехкратно: в первом триместре, в 30-36 недель и в
36-40 недель беременности.
Госпитализация на роды осуществляется в специализированный роддом или в
обсервационное отделение роддома.
Клиника:
В первом триместре ранний токсикоз (ухудшение самочувствия, слабость,
сонливость, субфебрилитет, тошнота, снижение аппетита).
Жалобы: длительное (более 3-х недель) покашливание с выделением слизистой
мокроты;
ночная потливость;
боль в грудной клетке;
нарушение динамики веса.
Диагностика:
Сбор анамнеза
Анализ крови на ВИЧ
Туберкулиновая проба
ОАК
ОАМ
Рентгенологическое исследование
после 1 триместра
Профилактическое лечение
(изониазид, пиридоксин)
Бактериальный вагиноз
При бактериальном вагинозе происходит нарушение соотношения между
лактобактериями и анаэробами во влагалище: количество лактобактерий
меньше, чем в норме, тогда как количество анаэробов – резко увеличено.
Факторы, приводящие к развитию бактериального вагиноза: прием
антибиотиков, смена климата, смена полового партнера, использование
внутриматочной спирали, применение менструальных тампонов, изменение
гормонального статуса: беременность, прием оральных контрацептивов.
Симптомы: появление повышенного количества выделений из влагалища,
которые могут иметь неприятный запах (запах тухлой рыбы) и/или
сопровождаться незначительным зудом в области наружных половых органов.
Возможно течение бессимптомной формы бактериального вагиноза.
Осложнения: развитие воспалительных заболеваний тазовых органов,
преждевременное прерывание беременности, несвоевременное излитие
околоплодных вод, послеродового и послеоперационного эндометрита.
Лечение:
В I триместре беременности для лечения бактериального вагиноза возможно
назначение клиндамицина 2% в виде вагинального крема по 5,0 г 3 — 7 дней или
с 10-й недели Тержинан по 1 вагинальной таблетке 10 дней.
Во II триместре беременности арсенал препаратов для лечения бактериального
вагиноза может быть дополнен клотримазолом по 1 вагинальной таблетке 10
дней, а также назначением внутрь клиндамицин по 300 мг 2 раза — 7 дней.
В III триместре дополнительно к перечисленным препаратам может быть
метронидазол по 500 мг 2 раза — 7 дней, а также свечи виферон-2 или кип-ферон
по 1 свече 2 раза 10 дней ректально.
Вагинальный кандидоз
Частота возникновения вагинального кандидоза у беременных составляет около
30%, а перед родами до 40%, вследствие снижения иммунной функции
организма и гормональных нарушений.
Клиника: обильные или умеренные творожистые выделения из половых путей;
зуд, жжение, раздражение в области наружных половых органов; усиление зуда
во время сна или после водных процедур и полового акта; неприятный запах,
усиливающийся после половых контактов.
Осложнения: инфекцирование плода и околоплодных оболочек во время
беременности, самопроизвольный выкидыш или преждевременные роды;
гипоксия плода; преждевременное излитие околоплодных вод
Лечение: флуко


