При циррозе человек худеет
Когда речь идет о резкой беспричинной потере веса, то данная формулировка не очень точна. Всем понятно, что причина похудения есть всегда, просто она пока не обнаружила себя.
Значительное снижение веса за короткий промежуток времени — индикатор, показывающий, что в организме истощаются энергетические запасы и не могут заново пополняться. Потеря массы тела сопровождает многие скрытые патологические процессы, поэтому воспринимается как тревожный сигнал, вынуждающий человека озаботиться поиском и устранением причин.
Механизм потери веса
Говоря о потере массы тела, имеют в виду уменьшение весовых показателей, которое отражается на фигуре и пропорциях тела человека. Характерно то, что объективные причины для этого процесса отсутствуют. К таким факторам относятся:
- повышенные физические нагрузки;
- снижение калорийности рациона;
- стрессовые ситуации и напряженный ритм жизни.

Состояние человека при похудении может длительное время оставаться удовлетворительным, но после какого-то интервала появляется слабость, иногда сопровождаемая периодическими повышениями температуры или другими симптомами.
Потеря массы тела может происходить стремительно, до 10 кг за месяц, а иногда этот процесс происходит не так быстро, но с постоянной прогрессией. При этом наблюдается не только истощение жировой клетчатки, но и мышечных тканей.
Патологические факторы, приводящие к похудению
В ряде случаев для выявления факторов, которые вызвали значительное снижение массы тела, специалисту достаточно детального обсуждения с пациентом ритма жизни, пищевых процессов, характера стула и самочувствия. Иногда прежде, чем установить причину, необходимо провести длительное и подробное обследование.
В большинстве своем причины, которые приводят к патологическому исхуданию, делятся на такие категории:
- самовольное или вынужденное урезание рациона;
- нарушение метаболизма и обменных процессов;
- опухолевые заболевания.
Число патологий, вызывающих потерю килограммов, очень обширно. Самые распространенные среди них:
- Надпочечная недостаточность. Такое состояние приводит к анорексии, потере сил, нарушениям пищеварения, которые выражаются в изменении стула. Важный показатель, характерный для почечной недостаточности, — психическая нестабильность и высокая раздражительность. Заболевание сопровождается возникновением пигментированных пятен на кожных покровах тела.
- Анорексия, вызванная неврологическим расстройством. В группу риска попадают женщины от 18 до 30 лет. При этой болезни происходит стремительное снижение массы тела, доходящее до 50% начального веса. Симптомы отягощаются атрофией мышечных тканей, потерей волос, ухудшением состояния ногтей, систематическим снижением давления, запорами и рвотой после еды.
- Длительные периоды депрессий. Наряду с похудением системные депрессии делают человека сонливым, повышают его утомляемость. Иногда в усугубленных формах появляются мысли суицидальной направленности.
- Паразиты и паразитарные инфекции. Провоцируют острые проявления нарушений пищеварения, вызывают систематичные приступы диареи, что приводит к обезвоживанию. Кроме того, имеет место токсикация продуктами жизнедеятельности паразитов.
- Энтериты. Негативно сказываются на функционировании пищеварительной системы и вызывают недостаточное всасывание жидкости в кишечнике, гипогидроз кожи и слизистых оболочек, температуру и прочие симптомы.
- Лейкоз крови. Провоцирует быструю прогрессию похудения, сказывается на уровне жизненных сил организма, вызывает постоянные боли в суставах и мышцах, крутящие боли в костях. Из-за анемии делает кожные покровы болезненно бледными. Характерно увеличение размеров селезенки.
- Опухолевые процессы. В зависимости от места возникновения вызывают разные симптоматические признаки. Но во всех случаях одним общим проявлением будет резкое изменение массы тела.
- Инфекционные заболевания и язвы полости рта, а также стоматологические проблемы. Все это мешает полноценному питанию, нормальному пережевыванию пищи и, как следствие, успешному пищеварению.
- Туберкулез легких. Во время этой болезни часто наблюдается анорексия, высокое потоотделение, слабость и мокроты с кровью. После туберкулеза восстановить параметры тела, которые были до болезни, крайне сложно.
- Нарушение работы щитовидной железы. При тиреотоксикозе гормональный фон изменяется и происходит значительное увеличение скорости метаболизма, что влечет за собой диарею, тремор рук и ног и снижение веса.
- Любые заболевания желудочно-кишечного тракта. Все они резко негативно сказываются на пищеварительной функции, снижают потребление питательных веществ, ухудшают их всасывание в кишечнике. Болезненные ощущения совмещаются с нарушениями стула, а диарея приводит к потере протеинов и минералов. С каловыми массами активно уходят электролиты, что резко ухудшает питание всех тканей организма.
- Физиологические факторы. С возрастом происходит дегенерация мышечной и жировой ткани, подобная картина наблюдается и при хроническом алкоголизме и некоторых нарушениях психиатрического характера.

Заболевания гепатобилиарной системы, вызывающие потерю веса
В гепатобилиарную систему входят печень, поджелудочная железа, желчный пузырь и их протоки. Сбои в работе этой системы непосредственно сказываются на пищеварительном процессе и усваивании основных питательных веществ.
Дисфункции этих органов вызывают резкую симптоматику, сопровождающуюся болевым синдромом. Часто возникновение болезненных ощущений связано с приемом пищи, что вызывает у больного вынужденный отказ от еды из-за страха ухудшения самочувствия. При некоторых заболеваниях снижение веса идет постепенно, при других — скачкообразно, но оно неизменно дополняет основные симптомы болезни.
Болезни печени
На начальных этапах болезни у человека не возникает ярко выраженных признаков, указывающих на патологические процессы. Постепенное ухудшение самочувствия может списываться на усталость, отсутствие достаточного времени для отдыха, постоянное нервное напряжение или неблагоприятную экологическую обстановку. В тот момент, когда болезнь приобретает внешние проявления в виде похудения, стадия обычно усугубляется и требует более длительного лечения.
Гепатоз
При гепатозе происходит частичное замещение гепатоцитов жировыми клетками. Масштабы замещения могут быть разными: в среднетяжелой форме жир составляет больше 5% от общей массы печени, а в осложненных формах — более 10%. При таких высоких показателях жировые очаги диффузно расположены по всей структуре печени.

Возникает такое нарушение при изменении обменных механизмов в организме, что может произойти в следующих случаях:
- алкоголизм;
- вирусные заболевания печени;
- изменение концентрации ферментов печени;
- генетическая предрасположенность;
- побочные эффекты от применения нестероидных противовоспалительных средств;
- ожирение.
При гепатозе углеводный и жировой обмен приходит в дисбаланс, что сказывается не только на процессах пищеварения, но негативно отражается на работе сердечно-сосудистой системы.
Симптоматика, сопровождающая перерождение тканей печени:
- боль в правой стороне под ребрами;
- значительное увеличение печени;
- постоянная тошнота и снижение аппетита;
- метеоризм, кишечные колики;
- запоры.
Цирроз
При данном заболевании гепатоциты замещаются фиброзной тканью. Поражения могут быть настолько серьезными, что скажутся на кровоснабжении и питании печени, а также нарушат ее иннервацию. Для цирроза характерны боли в брюшной полости, специфический запах изо рта, потеря массы тела, доходящая до анорексии, изжога. Если на ранних стадиях лечение не начато, болезнь усугубляется, и присоединяются носовые кровотечения, пожелтение глаз и кожных покровов, отечность, вздутие живота. Возможны провалы памяти и спутанность сознания.

Если лечение начато вовремя, то структуру печени возможно восстановить за несколько месяцев. В обратном случае цирроз может иметь летальный исход.
Печеночная недостаточность
Опасное состояние, характеризующееся нарушением нескольких функций, выполняемых печенью.
Метаболические расстройства, которые возникают в результате такой недостаточности, приводят к быстрому снижению массы тела, апатии, интоксикационному синдрому, серьезным сбоям в работе пищеварения и гемморагиям пищеварительной системы. Состояние пациента может стать чрезмерно сонливым с вспышками короткого возбуждения. Отмечается неконтролируемое мочеиспускание, постепенное угасание рефлексов, снижение артериального давления.
Отсутствие лечения может привести к состоянию комы и смерти пациента.
Болезни желчного пузыря
Поскольку основной функцией желчного пузыря является улучшение жирового расщепления, усваивания и активизация моторики кишечника, то любые сбои в его работе сразу отражаются на качестве и скорости пищеварительных процессов. Выработанная и накопленная желчь поступает в кишечник, а при затруднении этого механизма развивается дискинезия.
Поскольку желчь непосредственно участвует в процессе расщепления питательных веществ, то при патологических состояниях желчного и его протоков наблюдается недостаточное всасывание этих веществ стенками кишечника. При этом уровень поступающей в организм пищи может оставаться прежним, чего нельзя сказать об уровне усвоенных нутриентов, что отражается на показателе веса больного человека.
К тому же, дисфункции желчного пузыря всегда вызывают сильные поносы, а иногда и тошноту. Это не только влияет на пищеварение, но может стать причиной обезвоживания. Каловые массы часто приобретают беловатый оттенок из-за повышенного содержания жиров, которые кишечник не в состоянии переработать без необходимых ферментов.
С развитием болезней желчного и его протоков нередко возникает рефлекторный страх приема пищи, который влечет за собой возникновение болевого синдрома и общее ухудшение состояния. Вследствие этого аппетит больного все больше угнетается.
Желчнокаменная болезнь
Такая патология наблюдается при образовании конкрементов в желчном пузыре. Заболевание возникает довольно часто, особенно у взрослых женщин. Способствуют отложению камней лишние жировые отложения.

Пока размеры камней незначительные, они не оказывают ощутимого влияния на состояние человека. Негативные последствия чувствуются после того, как камни увеличиваются и нарушают выведение желчи из желчного пузыря. Это может спровоцировать начало желчных колик, вызывающих сильную боль. Состояние сопровождается привкусом горечи во рту и тошнотой. Нерегулярный стул может резко меняться от состояния поноса до запора.
Холецистит
При закупорке конкрементами желчных протоков возникает острое воспаление желчного пузыря — холецистит. Оно характеризуется общим признаками нарушения оттока желчи: болью в подреберной области справа, диспепсическими расстройствами (рвотой, тошнотой, диареей), механической желтухой. Иногда болезнь приобретает хроническое течение. Тогда потеря веса происходит не так стремительно, но постоянно.
На видео подробно рассказано о функциях желчного пузыря, причинах появления холецистита, симптомах и лечении заболевания.
Злокачественные опухоли желчного пузыря и протоков
При данном заболевании болезненный синдром, как и значительная потеря веса, указывают на то, что процесс находится на поздних стадиях, поскольку при малых размерах опухолей выраженная симптоматика, как правило, отсутствует. По мере роста раковые клетки потребляют большое количество питательных веществ, лишая остальные ткани тела необходимого питания, от чего истощается не только жировая, но и мышечная ткань.
После того, как раковое заболевание достигло поздней стадии, изменение веса происходит стремительно, что носит название кахексии.
При возможности опухоль удаляется хирургическим путем. В том случае, если образование метастазировало в других направлениях, применяется химиотерапия. Если опухоль удается победить и добиться полного выздоровления пациента, то весовые показатели постепенно восстанавливаются.
К каким специалистам обращаться при резком похудении
Резкий скачок массы тела в сторону снижения практически всегда служит признаком серьезных заболеваний. Поэтому игнорировать данный симптом нельзя.
Если похудение происходит по неизвестным причинам, то в первую очередь стоит посетить терапевта. После составления клинической картины могут потребоваться визиты к таким врачам:
- гепатолог;
- гастроэнтеролог;
- инфекционист;
- невролог;
- эндокринолог;
- онколог;
- зубной врач.
Это позволит своевременно выявить причину, что обеспечит быстрое и эффективное лечение, после которого можно будет привести вес к первоначальному уровню.
Источник
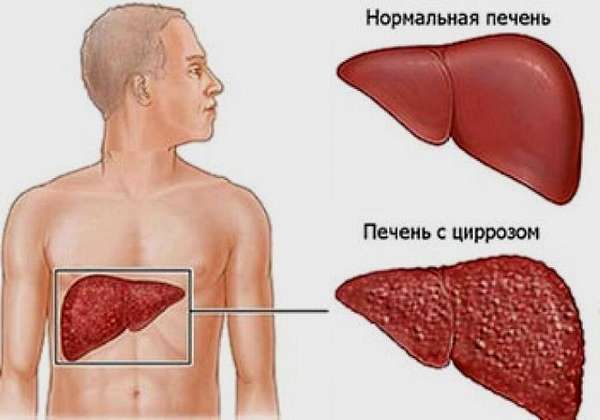
Из письма читательницы: «У моего отца цирроз печени в стадии компенсации. Хочется верить, что этот диагноз не приговор. Я готова сделать для него все возможное и невозможное. И самое главное успеть вовремя. Подскажите, насколько опасно это заболевание? Какие методы лечения этой болезни самые эффективные?».
«Рыжий, лимонно-желтый» именно такой оттенок приобретает печень у людей, страдающих циррозом. Каждый год в мире от этого заболевания погибает до 300 тысяч человек, причем смертность неуклонно растет. Преимущественно болезнь поражает людей в возрасте 40 лет и старше.
Симптомы цирроза печени

По ранним признакам заподозрить заболевание не всегда возможно, потому что в 20% случаев оно себя не проявляет, и патологию обнаруживают только после смерти пациента. И все же среди ранних симптомов, указывающих на цирроз, можно отметить периодические боли с локализацией в правом подреберье.
Они нарастают после физических нагрузок или принятия алкогольных напитков, жареной и жирной пищи. Появляются сухость и чувство горечи во рту, беспокоят расстройство стула, метеоризм.
Больной худеет, быстро утомляется, раздражается. Некоторые формы болезни, например, постнекротический цирроз, проявляют себя в виде желтухи уже на ранних этапах развития. Печень очищает организм от вредных веществ, участвует в пищеварении, синтезирует жиры, белки, углеводы.
Поэтому ее поражение грозная болезнь. Основные симптомы нарастают по мере прогрессирования заболевания. Их много. Боли в правом подреберье усиливаются, приобретая характер колики.
Возникают приступы тошноты, а рвотные массы могут содержать примеси крови, что указывает на кровотечение из вен пищевода и желудка. Больной худеет вплоть до истощения, снижается тонус мышц.
Склеры глаз, слизистые оболочки полости рта, ладони и подошвы, а затем все тело окрашиваются в желтый цвет. Желтуху считают признаком последней стадии болезни. Пальцы приобретают форму барабанных палочек, а кожа около ногтевых лунок краснеет, суставы припухают и болят.
Вены на животе расширяются, а на верхней части туловища появляются сосудистые звездочки. Причем расширение мелких сосудов кожи (телеангиоэктазия) никогда не возникает ниже пупочной зоны, что считается характерной особенностью цирроза.
Край носа и уголки глаз покрывают ангиомы (опухоль сосудов), отекает язык, приобретая яркий окрас. У мужчин функции половых органов атрофируются, и начинают расти грудные железы.
С наступлением асцита (позднего осложнения цирроза) в брюшной полости скапливается жидкость, лицо краснеет из-за расширения капилляров, выделяются скулы, появляется тремор конечностей. В то время как конечности худеют, живот выпирает вперед.
Причины развития болезни

Наиболее частыми причинами цирроза являются: хронические вирусные гепатиты В, С, D, хронический алкоголизм (алкогольная болезнь печени). К сожалению, в выражении «пропил печень» нет никакого преувеличения. Факты ее гибели от злоупотребления алкоголем были зафиксированы еще врачами Древней Индии.
Хроническая алкогольная интоксикация причина половины случаев цирроза. Алкоголизм и гепатит вызывают 80% всех циррозов. К развитию заболевания приводят аутоиммунный гепатит (болезнь, связанная со сбоями в работе иммунной системы, когда организм начинает вырабатывать вещества, повреждающие собственную печень).
Другие причины: метаболические гепатиты из-за генетических дефектов (гемохроматоз, болезнь Вильсона-Коновалова, дефицит а1-антитрипсина), закупорка печеночных вен (синдром Бадда-Киари), холестаз (нарушение оттока желчи), отравление токсическими веществами.
Диагностика
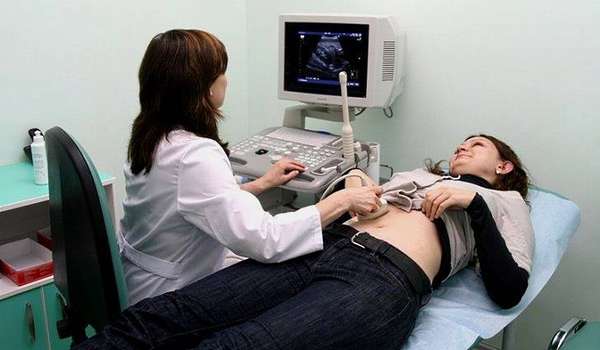
Диагноз на ранних стадиях цирроза устанавливается с трудом, так как выраженных изменений нет. Проводится ультразвуковая диагностика, которая позволяет выявить диффузные изменения ткани печени, увеличение ее размеров.
Биохимический, клинический анализ крови и коагулограмма (свертывание крови) характеризуют состояние печеночных клеток. Для установления причины цирроза сдают анализы на вирусы гепатитов В и С.
Если вирусы не выявлены, то причины ищут в наследственных заболеваниях, алкогольной болезни печени и ее токсическом поражении. Уточнить диагноз и определить стадию развития заболевания помогает биопсия печени.
Стадии
Болезнь проходит несколько стадий, каждая из которых имеет определеннее клинические симптомы и терапию.
Первая стадия
На первой стадии болезнь себя практически не проявляет. И если она обнаруживается, то компенсировать недостаточность гепатоцитов возможно с помощью лекарственных средств. Поэтому начальную стадию болезни называют компенсаторной.
Цирроз печени можно заподозрить по лабораторным показателям, потому необходим регулярный профилактический осмотр.
Вторая стадия
Вторая стадия называется субкомленсированной. Человек замечает, что с его организмом что-то происходит. Он начинает страдать от слабости, апатии, снижения работоспособности, тошноты, потери веса и прочих ранних симптомов болезни.
У мужчин уже на этой стадии появляются первые признаки гинекомастии (увеличение грудной железы). Если своевременно начать лечение, эту стадию можно перевести в компенсационную. И при грамотном приеме лекарственных средств больной орган сможет восстановиться.
Третья стадия
Опасность представляет третья стадия терминальная. Развивается асцит, который уже не пройдет, а лечение на этом этапе малоэффективно. Больной обычно находится в стационаре. Есть угроза развития осложнений (печеночная кома, рак печени, внутреннее кровотечение, перитонит и пневмония), которые нередко приводят к летальному исходу.
Четвертая (терминальная) стадия
На четвертой стадии болезни ткани печени настолько повреждены, что не в состоянии справляться со своими функциями. Прогноз неблагоприятный, и без пересадки печени пациент погибает от тяжелейших осложнений.
Лечение печени
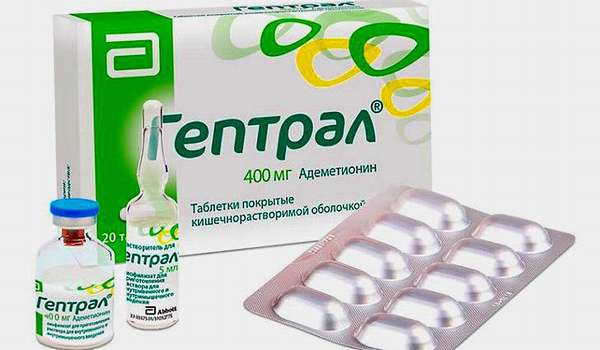
Цирроз печени сложная патология, поскольку провоцирует тяжелые изменения со стороны всех органов и систем. И, к сожалению, на сегодняшний день нет препаратов, с помощью которых можно было бы излечиться от этого недуга. Однако для улучшения состояния пациента проводится следующая комплексная терапия.
Компенсированную стадию цирроза можно лечить дома, амбулаторно. Где лечить декомпенсированную стадию, подскажет врач-гепатолог.
При лечении цирроза вирусной этиологии назначают аналоги нуклеотидов (телбивудин, энтекавир), интерфероно-терапию, при алкогольном циррозе целесообразно применение адеметионина. Для улучшения метаболизма в печени назначают эссенциале, гептрал, глютаминовую и липоевую кислоты, гепа-мерц.
В компенсированной стадии пациентам по показаниям назначают глюкокортикоиды. Перечень препаратов и дозировки назначаются только индивидуально, Трансфузионная терапия заключается в переливании препаратов крови, что важно при геморрагическом синдроме, асците и печеночной недостаточности.
Поскольку при циррозе организм страдает от отравления токсинами, проводят дезинтоксикационную терапию (очистку организма от вредных токсических веществ). Назначают прием препаратов для улучшения пищеварения (панкреатин, мезим, активированный уголь).
Помимо лечения основной причины недуга делают все, чтобы не допустить осложнений, таких как печеночная энцефалопатия, асцит, гепаторенальный синдром, кровотечение из варикозно-расширенных вен пищевода и желудка, и других.
Асцит, как я уже сказала, одно из самых грозных осложнений. При его развитии больного госпитализируют, проводят дополнительные исследования органов выделительной системы, назначают бессолевое диетическое питание, диуретическую терапию (верошпирон).
После эвакуации жидкости при асците для нормализации химического равновесия крови проводят переливание препаратов крови (альбумина). При дефиците в организме калия и натрия, которые избыточно выводятся вместе с мочой, что зачастую приводит к развитию энцефалопатии и почечной недостаточности, терапия требует коррекции.
Обязательна профилактика желудочных кровотечений. Для этого показаны соматостин, октреотид, нитраты с вазопрессином в комбинации с эндоскопическими методами лечения (лигирование, скперотерапия).
При диагностике важно не допустить у пациента наступления печеночной комы пограничного состояния, при котором риск летальности достигает 90%. Пациенту, который находится в палате интенсивной терапии, вводят:
- гепа-мерц,
- орницетил,
- эссенциале,
- липоевую кислоту,
- глутаминовую кислоту,
- аргинин,
- антибактериальные препараты и препараты калия,
- проводится дезинтоксикационная терапия.
Хирургическое лечение цирроза печени
Оперативное вмешательство проводят при угрозе портальной гипертензии (синдром повышенного давления в системе воротной вены) или ее наличии. При этом врачи всегда учитывают стадию цирроза.
При компенсированной стадии операции по профилактике кровотечений успешны, их проводят планово. А вот при декомпенсированной к хирургии прибегают только в случае непосредственной угрозы кровотечения.
Противопоказаниями к оперативному вмешательству являются возраст пациента (не рекомендовано проводить операцию у людей старше 55 лет) и нарастающая желтуха. Радикальный метод лечения трансплантация печени, которую проводят, если консервативная терапия оказалась бессильной.
Среди показаний к трансплантации внутренние кровотечения, не поддающиеся медикаментозной коррекции, асцит, не реагирующий на лечение. Среди противопоказаний инфекционный процесс, тяжелые патологии легких и сердца, онкология, поражение головного мозга, возраст старше 60 лет или младше 2 лет.
К тому же операция стоит немалых денег.
Клинические рекомендации
На начальной стадии цирроза пациенты должны пересмотреть образ жизни и устранить провоцирующие недуг факторы. Категорически запрещено курить, употреблять алкоголь и принимать медикаменты, оказывающие токсическое воздействие на печень (некоторые психотропные препараты, антибактериальные средства, цитостатики).
Есть определенные запреты, которые нельзя игнорировать: не поднимать тяжести, чтобы не спровоцировать кровотечение в желудочно-кишечном тракте, контролировать вес, соотносить количество выпитой за день жидкости с объемом выделяемой мочи.
При компенсированной стадии показаны небольшие физические нагрузки, а вот при декомпенсации постельный режим. Это важно, чтобы активизировать кровообращение в печени, а значит, улучшить самочувствие больного.
Диета
Главный принцип диеты при циррозе печени исключение продуктов, стимулирующих усиленное выделение желчи. Технология приготовления пищи: обработка паром и варка. Режим питания дробный, малыми порциями, до 6 раз в день.
Исключается жареное, острое, соленое, жирное, маринованное, газированное, бобовые, редька, шпинат, редис, щавель, чеснок, лук, кондитерские изделия, шоколад, мороженое. Разрешены белковая пища, но не более 100 г в день нежирного мяса и рыбы, макароны, сухофрукты, молочные продукты, подсушенный хлеб, каши, желе, мед, свежие овощи, сладкие ягоды и фрукты, чай.
Белки, жиры, углеводы, вода, минеральные вещества и витамины должны быть строго сбалансированы. Соотношение между белками, жирами и углеводами 1:1:4. Из общего количества жиров 20% должны составлять растительные масла. Обязательно пить до 2 л жидкости в день (кроме супа, морсов и соков).
При асците из рациона исключаются соль и продукты, в которые она входит (хлеб, минеральная вода). Количество белков в рационе сокращается до минимума при токсических поражениях головного мозга (отравления ядами) и первичном билиарном циррозе, аутоиммунном заболевании печени, при котором происходит холестаз (нарушение оттока желчи).
Народные рецепты при циррозе печени

Лечить цирроз народными средствами проблематично, поскольку растительные препараты не способны помочь в восстановлении клеток печени. Нужно понимать, что травы не избавят от болезни, но, возможно, облегчат состояние больного. Прежде чем их применять, не лишним будет проконсультироваться с лечащим врачом.
- Смешайте по 20 г ягод шиповника с измельченным корнем пырея, залейте 250 мл воды, кипятите 15 минут. Остудив отвар, принимайте утром и вечером по 125 мл.
- Возьмите 3 головки чеснока, 1 кг меда, 200 мл оливкового масла, 2 лимона, очищенных от кожуры и измельченных на мясорубке. Перемешайте, храните в холодильнике. Принимайте по 1 ч. ложке 3 раза в день. Курс длится до окончания смеси. В год проходят 3 курса.
- Обычным способом заварите чай, составляя его из трав (зверобой, цикорий, тысячелистник, хвощ полевой), взятых в одинаковых количествах. Стакан чая выпивайте в течение дня равными дозами.
- Стабилизирует состояние печени овсяный кисель. Зерна замачивают в воде на 72 часа. Жидкость сливают, а зерна растирают и промывают холодной водой до тех пор, пока жидкость, которая через них прошла, не станет чистой, Разбухшие зерна хранят в холодильнике под слоем чистой воды. Из них ежедневно варят кисель (по 2 ст. ложки зерен на 1 стакан воды). Мед добавляют по вкусу.
Автор: Марина Вишневецкая, врач-терапевт
Загрузка…
Источник

