При циррозе печени селезенка
Что такое спленомегалия
Спленомегалии, т. е. значительные увеличения селезенки, могут быть самого разнообразного происхождения. Для данной патологии существует множество причин и возможных способов их классификации.
Симптомы и признаки спленомегалии
Клинические особенности, течение болезни и лабораторные данные позволяют часто распознавать основные формы спленомегалий.
Tumor abdominis, расположенный в основном в верхнем левом квадранте, распознается именно как увеличенная селезенка, а не другой какой-либо орган:
- по характерному переднему краю с вырезками — margo crenatus, incisurae lienales;
- по поверхностному расположению, легкой доступности пальпации на большом протяжении, значительному распространению тупости вверх, по направлению к грудной клетке; при раздувании толстой кишки воздухом селезенка не оттесняется от брюшной стенки;
- по частому наличию одновременно увеличения печени, лимфатических узлов и изменений крови (лейкопении, анемии);
- по быстрому и отчетливому сокращению селезенки после подкожной инъекции адреналина.
Следует помнить, что размеры селезенки могут изменяться и в зависимости от психического состояния больного, фазы пищеварения, от измененных эндокринных влияний (селезенка уменьшается во время беременности); наконец, уже сильная перкуссия в области селезенки сокращает ее размеры. Все эти данные о нервнорефлекторном изменении размеров селезенки были установлены уже Боткиным и имеют большое научно-практическое значение.
Быков доказал влияние разнообразных внешних раздражений на селезенку в порядке условных рефлексов.
Размеры увеличенной селезенки в клинике определяют главным образом по ее длиннику — от верхнего края притупления по подмышечной линии до нижне-переднего полюса селезенки, определяемого пальпацией (при непрощупываемой селезенке нижнюю ее границу определяют перкуссией). Перкуссией легко удается также отграничить передний край селезеночной тупости. Задняя граница селезенки перкуторно определяется неотчетливо (Образцов).
Рентгенологически удается распознать селезенку, ее контуры, расположение, усиливая контраст раздуванием толстого кишечника воздухом или более сложным методом пневмоперитонеума, а также вводя в кровь торотраст, как при исследовании печени. Для дифференцировки от увеличенной левой почки в сомнительных случаях производят цистоскопию, пиэлографию, пневморен. Исследуют мочу в обычных условиях и после пальпации опухоли: если опухоль принадлежит почке, может появиться провоцированная гематурия.
Следующие заболевания особенно часто сопровождаются спленомегалией.
Причины спленомегалии
| Тип | Примеры |
|---|---|
| Застой крови | Цирроз печени Внешняя компрессия или тромбоз портальной или селезеночной вены Некоторые пороки развития сосудов портальной системы |
| Инфекционные и воспалительные заболевания | Острые инфекции Хронические инфекции Саркоидоз Вторичный амилоидоз Заболевания соединительной ткани |
| Миелопролиферативные и лимфопролиферативные заболевания | Миелофиброз с миелоидной метаплазией Лимфомы Лейкозы, особенно лейкозы из крупных гранулярных лимфоцитов, хронический миелолейкоз Истинная полицитемия Первичная тромбоцитемия |
| Хронический гемолиз | Аномалии формы эритроцитов (наследственный сфероцитоз, наследственный эллиптоцитоз) Гемоглобинопатии, в т.ч. талассемии, различные варианты серповидно-клеточной анемии, врожденные гемолитические анемии с тельцами Гейнца Эритроцитарные ферментопатии |
| Болезни накопления | Липидные Нелипидные (болезнь Леттерера-Сиве) |
| Структурные нарушения | Кисты селезенки, обычно обусловленные разрешением ранее существовавшей внутриселезеночной гематомы |
Селезёнка может увеличиваться в результате патологической лимфопролиферации, появления в ней очагов внекостномозгового кроветворения при миелопролиферативных заболеваниях, усиления активности ретикулоэндотелиальной системы при аутоиммунном гемолизе. Резко выраженную спленомегалию наблюдают при хроническом миелолейкозе, сублейкемическом миелозе, малярии и лейшманиозе. Гепатоспленомегалия более свойственна лимфо- или миелопролиферативным заболеваниям, поражениям непосредственно печени или болезням накопления, например амилоидозу. Спленомегалия при одновременном увеличении лимфатических узлов делает диагноз лимфопролиферативного заболевания ещё более вероятным. Увеличенная селезёнка может вызвать дискомфорт в животе, боли в спине, чувство распирания за счёт давления на желудок. Не исключено развитие инфарктов селезёнки, которые сопровождаются сильными абдоминальными болями, иррадиирующими в левое плечо. Одновременно выявляют шум трения селезёнки при аускультации. Иногда возникают самопроизвольные или связанные с травмой разрывы органа.
Диагностика спленомегалии
Диагностический поиск направляют на выявление наиболее вероятной причины спленомегалии. Ультразвуковое исследование и КТ оценивают плотность ткани селезёнки, выявляют характерные для лимфопролиферативных заболеваний изменения. Одновременно получают отображение печени или брюшных лимфатических узлов. Диагноз уточняет биопсия лимфатических узлов, в том числе брюшных. Вовлечение в процесс лимфатических узлов средостения устанавливают рентгенологически. В клиническом анализе крови можно выявить панцитопению как вторичное проявление болезни. При патологии в мазке (изменённые лимфоциты, молодые формы лейкоцитарного или эритробластного ростка) показано исследование костного мозга. Может возникнуть необходимость в скрининге на инфекцию и патологию печени. Если никакие из полученных данных не приводят к окончательному выводу, в целях точной диагностики прибегают к удалению селезёнки.
Анамнез. Большинство существующих симптомов являются результатом основного заболевания. Тем не менее спленомегалия сама по себе может вызывать раннее чувство насыщения пищей, что обусловлено давлением увеличенной селезенки на желудок. Сильные боли могут быть признаком инфаркта селезенки.
Физикальное обследование. Чувствительность пальпации и перкуссии при выявлении увеличения размеров селезенки (в соответствии с данными УЗИ) составляет 60-70% и 60-80% соответственно. У худых людей селезенка может пальпироваться в 3% случаев.
Могут наблюдаться дополнительные симптомы: шум трения селезенки о париетальную брюшину, который свидетельствует о наличии инфаркта селезенки, эпигастральные и селезеночные шумы, характерные для застойной спленомегалии.
Диагностика. При сомнительных данных физикального обследования может потребоваться инструментальное подтверждение спленомегалии. В таком случае методом выбора является ультразвуковое исследование в связи с его точностью и низкой стоимостью. КТ и МРТ позволяют более детально визуализировать селезенку. Высокой точностью отличается сцинтиграфия, которая позволяет идентифицировать наличие добавочных элементов селезенки, однако этот метод является дорогим и сложным для выполнения.
Специфические причины спленомегалии, предполагаемые на этапе клинического обследования, должны быть подтверждены соответствующими диагностическими методами (см. в соответствующих разделах руководства). Если предполагаемая причина отсутствует, в первую очередь нужно исключить скрыто протекающие инфекции, поскольку раннее начало лечения влияет на исход инфекционного заболевания в большей степени, чем на исход других заболеваний, ассоциированных со спленомегалией. В зонах широкого географического распространения инфекции или при наличии у пациента признаков заболевания обследование должно проводиться особенно тщательно. Если клинические признаки заболевания (кроме симптомов, напрямую связанных со спленомегалией) и факторы риска инфекции отсутствуют, рекомендации в отношении спектра проводимых исследований являются спорными.
Специфические изменения в анализах периферической крови могут указывать на основное заболевание (мелкие лимфоциты при хроническом лимфолейкозе, крупные гранулярные лимфоциты при Т-клеточной гранулярной лимфоцитарной гиперплазии (ТГЛ) или Т-клеточном лейкозе; лейкоцитоз с преобладанием незрелых форм при других лейкозах). Повышенное количество базофилов и эозинфилов, эритроциты, содержащие ядра или имеющие форму «падающей капли», свидетельствуют о миелопролиферативных заболеваниях. Цитопенический синдром является признаком гиперспленизма. Сфероцитоз наблюдается при гиперспленизме или наследственном сфероцитозе. При циррозе печени с застойной спленомегалией наблюдаются множественные отклонения функциональных печеночных проб. Изолированный подъем сывороточной щелочной фосфатазы характерен для инфильтрации печеночной ткани при миелопролиферативных, лимфопролиферативных заболеваниях и милиарном туберкулезе.
Диффузная гипергаммаглобулинемия указывает на наличие хронической инфекции (малярия, калаазар, бруцеллез, туберкулез), цирроза печени с застойной спленомегалией, саркоидоза или заболеваний соединительной ткани. Подъем сывороточного уровня мочевой кислоты характерен для лимфопролиферативного или миелопролиферативного заболевания. Подъем уровня лейкоцитарной щелочной фосфатазы наблюдается при миелопролиферативных заболеваниях.
В том случае, если в ходе обследования не было выявлено других отклонений, кроме спленомегалии, повторное обследование проводится в интервале от 6 до 12 месяцев.
Виды спленомегалии
Хроническая миелоидная лейкемия — форма, легко распознаваемая по одновременному увеличению печени и лимфатических узлов, болезненности костей и путем элементарного исследования крови, даже без микроскопа. При большом числе лейкоцитов кровь в смеси с 5 частями дестиллированной воды не становится лаковой, а остается мутноватой от взвеси большого числа лейкоцитов; в пробирке отстоявшаяся цитратная кровь дает ясный сливкообразный слой лейкоцитов.
Тромбофлебитическая спленомегалия (splenomegalia splenothrombo-tica) — самая частая форма, длительно, иногда десятки лет изолированно протекающей (солитарной) спленомегалии при отсутствии каких-либо других проявлений болезни. Позднее присоединяется бледность, слабость, периодически лихорадка с болями в селезенке, лейкоцитозом, кровавой рвотой из варикозно расширенных вен пищевода и желудка (коллатеральное кровообращение совершается через vasa brevia желудка), асцит.
Асцит может носить рецидивирующий характер, появляясь главным образом после пищеводных кровотечений, вызывающих также и сокращение селезенки. Анатомически селезенка обнаруживает значительное полнокровие («конгестивная спленомегалия»), иногда частичное фиброзное перерождение.
Этиология тромбофлебитической спленомегалии — травма живота, хрониосептические и специфические общие инфекции (сифилис, малярия и их последствия), флебит острый и хронический неясной этиологии, поражение опухолевой и воспалительной природы соседних органов — поджелудочной железы, почек,— ведущее к тромбозу прилегающих венозных стволов.
Лечение. Общий гигиенический щадящий режим, периодически постельный покой, антибактериальные средства. В период обострения — осторожно пиявки и лекарственные средства, препятствующие свертыванию крови. В ранние периоды спленэктомия. Для более надежного уменьшения воротновенной гипертонии (особенно в случаях более распространенного тромбоза в системе воротной вены) предлагают селезеночную вену вшивать в левую почечную или накладывать другого рода анастомозы между портальной и нижней полой веной.
Спленомегалический цирроз печени атрофического или гипертрофического типа легко диагностируется по наличию измененной печени, коллатерального кровообращения, асцита или желтухи, положительной фуксино-сулемовой пробы и других функциональных печеночных проб и т. д.
Ранние стадии спленомегалического цирроза печени могут представлять только картину селезеночной анемии и лейкопении при наличии фиброза (фиброадении) селезенки, причем функция печени не страдает сколько-нибудь значительно.
Спленэктомия в этот период может несколько улучшить состав крови и общее состояние больных. Так называемый синдром Банти представляет патофизиологическую схему развития цирроза печени, вследствие первичного поражения селезенки, приводящего в первую очередь к селезеночной анемии и лейкопении, облегчаемых на этом этапе путем спленэктомии. Следует помнить, что практически при синдроме Банти почти всегда имеется цирроз печени, если только не просматриваются такие инфекции, как малярия, висцеральный лейшманиоз, бруцеллез, сифилитическая или септическая спленомегалия, поэтому диагноз синдрома, или болезни, Банти не следует ставить.
Гемолитическая желтуха легко распознается по наличию многолетней легкой желтухи, по некоторым общим признакам и характерному изменению крови.
Лимфогранулематоз протекает с увеличением лимфатических узлов, лихорадкой, зудом и т. д. (см. ниже).
Хроническая лимфатическая лейкемия, эритремия, болезнь Ворльгофа, злокачественное малокровие и другие болезни крови, протекающие с увеличенной селезенкой, распознаются по соответствующим общим и гематологическим признакам.
Весьма часто спленомегалию вызывают инфекции с затяжным течением, как-то: малярия, бруцеллез, висцеральный лейшманиоз, подострый септический эндокардит, менингококковый сепсис, сифилис, из острых инфекций—возвратный тиф, лептоспирозы и т. д.
Инфаркт селезенки, обычно уже увеличенной ранее при острых инфекциях (подострый септический эндокардит), лейкемиях, тромбофлебитической спленомегалии и т. д., характеризуется внезапной острой болью в области селезенки, септической лихорадкой, ознобами, увеличением и болезненностью селезенки; при развитии периспленита боль длительно держится, выслушивается шум трения брюшины. Причиной инфаркта бывает эмболия из сердца и других органов (по частоте локализации эмболия селезенки стоит на втором месте после почек) или местный тромбоз сосудов.
Разрыв селезенки при острой малярии, возвратном тифе, травме живота дает картину острой боли, коллапса, внутреннего кровоизлияния со скоплением крови в брюшной полости и представляет преимущественно хирургический интерес, требуя срочной спленэктомии.
Следует помнить также об увеличении селезенки при мускатном (сердечном) циррозе печени, перикардитическом псевдоциррозе Пикка, общем амилоидозе, при изолированном туберкулезе селезенки, эхинококковой кисте селезенки и целом ряде других редких заболеваний селезенки.
К ним относятся системные липоидозы: болезнь Гоше, когда селезенка увеличивается, наряду с печенью, за счет отложения цереброзидов в характерных крупных клетках, с оттесненным к краю ядром, легко обнаруживаемых в пунктате костного мозга; болезнь имеет хроническое многолетнее течение, начинаясь в детском возрасте, протекает с анемией, бурой пигментацией кожи, желтоватыми инфильтратами в конъюнктиве; болезнь Ниман-Пикка, поражающая детей и быстро приводящая к смерти при явлениях спленогепатомегалии, анемии, лейкоцитоза, бурой пигментации кожи; болезнь Ханд-Христиан- Шюллер а—также болезнь детского возраста с ксантоматозом кожи и костей, приводящим к круглым дефектам черепа, бедер, таза, позвонков, с экзофталмом, карликовым ростом, несахарным мочеизнурением.
Лечение спленомегалии
Лечение напрямую зависит от основного заболевания. Сама по себе увеличенная селезенка не требует лечения, кроме случаев тяжелого гиперспленизма.
Источник: www.sweli.ru
Источник
Чаще всего гиперспленизм развивается у больных циррозом печени, возникшим на фоне хронического вирусного гепатита (С или В+D) или злоупотребления алкоголем. Реже причинами являются нарушения метаболизма, токсическое поражение печени, аутоиммунные заболевания. Рассмотрим особенности и причины гиперспленизма, механизм развития синдрома, а также методы терапии патологии.
Специфика синдрома
Повреждение клеток печени — гепатоцитов — при гепатите, алкоголизме, жировой дистрофии органа последовательно ведет к образованию цирроза. Среди известных вирусов гепатита именно В, С и D способны вызвать хроническое воспаление печени с последующим циррозом. Хроническим считается процесс, который продолжается более 6 месяцев.
Цирроз печени чаще всего начинается с роста соединительной ткани. На фоне прогрессирующего фиброза образуются мелкие и крупные узлы (рубцы). Именно они в итоге полностью разрушают печень. Скорость развития очагов варьируется в зависимости от состояния органа и других особенностей.
Симптомы и синдромы, характерные для цирроза:
- Цитолиз — разрушение клеток печени.
- Холестаз — снижение выделения желчи.
- Портальная гипертензия — повышение давления из-за нарушения кровотока в печеных венах.
- Гиперспленизм — повышенное разрушение клеточных элементов крови вследствие поражения селезенки.
- Кровоточивость десен, синяки при незначительном сдавливании кожи.
- Расширение вен передней брюшной стенки в виде «медузы».
- Асцит — скопление жидкости в брюшной полости.
- Повышенная утомляемость, сонливость.
- Желтуха.
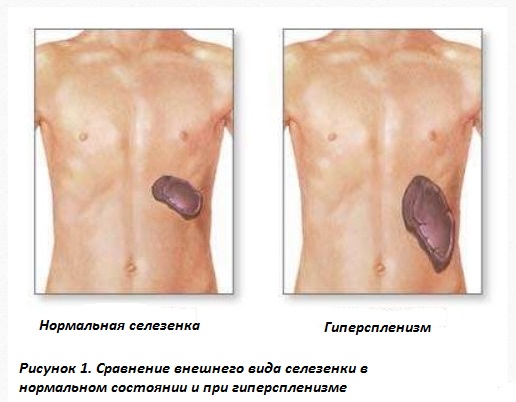
Гиперспленизм
Одним из характерных симптомов гиперспленизма является спленомегалия, которая проявляется увеличением селезенки, чувством тяжести в левом подреберье, болезненностью при пальпации. Патологически увеличенный орган может повредить окружающую капсулу из плотной соединительной ткани. Это состояние в быту называют «разрыв селезенки». Характерна сильная боль в левой верхней части живота, отдающая в левое плечо. Гиперспленизм может развиваться без увеличения селезенки.
Симптомы:
- быстрое насыщение и чувство переполнения в животе даже после небольшого перекуса (из-за давления селезенки на желудок и кишечник);
- участившиеся инфекционные заболевания;
- болевые ощущения в области левого подреберья;
- побледнение кожных покровов;
- упадок сил.
Сильная подверженность инфекциям обусловлена угнетением иммунной функции селезенки. В случае выявления характерного для гиперспленизма комплекса симптомов причины могут быть такие:
- алкогольная зависимость;
- гепатиты вирусной этиологии;
- цирротические процессы в органе;
- нарушение кровотока в портальной вене.
Признаки, связанные с циррозом:
- снижение мышечной массы;
- беспричинная потеря веса;
- проступание сосудов на коже;
- налитый живот;
- боль в груди;
- одышка.
При гиперспленизме возникают диффузные кровотечения. Если причиной развития синдрома являются гепатит и цирроз, то на ощупь печень и селезенка более плотные. Изменения размеров органов зависят от стадии процесса, но не во всех случаях отражают степень тяжести заболевания.
Механизм развития патологии
Опасность гиперспленизма заключается в недостаточном выполнении селезенкой и печенью своих функций. Это потенциально летальный синдром, ведь изменения ведут к тотальному снижению иммунной защиты, усугублению воспалительных процессов. Важно своевременно распознать болезненное состояние, как можно раньше начать терапию.
Селезенка при гиперспленизме
Селезенка является наиболее крупным лимфоидным образованием организма, важной частью иммунной системы. Орган расположен в левой верхней части живота, за нижними ребрами. Селезенка улавливает и разрушает старые, деформированные эритроциты. Также орган выполняет иммунную функцию. Селезенка нужна для борьбы с инфекциями. Человек может жить без этого органа, но при этом возрастает риск серьезных заболеваний.
От латинского названия селезенки «splen» произошли термины «спленомегалия» и «гиперспленизм». Первый означает увеличение размеров органа по сравнению с нормальным состоянием, в результате чего край органа выступает на 2-3 см из-под реберной дуги.
Гиперспленизм — это чрезмерная активность селезенки, которая сопровождается усилением разрушения клеточных элементов крови и снижением их количества. Синдром может иметь первичное и вторичное происхождение:
- Первичный гиперспленизм — проявляется как заболевание самой селезенки.
- Вторичный гиперспленизм — развивается на фоне хронического гепатита и цирроза печени. Часто синдром сопровождается увеличением селезенки — спленомегалией.
В норме селезенка производит новые лимфоциты, служит «депо» тромбоцитов, способствует «утилизации» только старых и поврежденных эритроцитов. При поражении печени эти функции нарушаются. Выработка лейкоцитов уменьшается, нарушается процесс продуцирования эритроцитов – они начинают активно уничтожаться.
Внутрипеченочный портальный блок
Патология возникает в связи с застоем крови в органе вследствие повышения портального давления. Это приводит к изменениям в селезенке, которые сопровождаются уменьшением количества циркулирующих форменных элементов в кровеносном русле. Запускается компенсаторная реакция в костном мозге — увеличиваются пролиферация и образование новых клеток крови.
При гиперспленизме клетки крови не успевают «состариться» и получить повреждения, но уже разрушаются. Одновременно происходит торможение костномозгового кроветворения.
Как считают исследователи, именно селезенка выделяет гормоны, регулирующие функции костного мозга.
Включается механизм чрезмерного разрушения форменных элементов крови, однако не производится достаточное количество клеток для замены «выбывших». Возникает панцитопения — сочетание анемии, лейкопении и тромбоцитопении. Это дефицит в периферической крови эритроцитов, лейкоцитов и тромбоцитов.
Методы диагностики и терапии
Обычно сначала увеличивается печень, а спленомегалия развивается позже. По мере прогрессирования цирроза размеры селезенки изменяются. Опухшие лимфатические узлы и признаки поражения печени заметны во время физического обследования. Это пожелтение кожи, видимые вены брюшной стенки, венозные «звездочки» на теле.
Если после осмотра и пальпации врач выставляет предварительный диагноз «увеличение селезенки», то назначаются:
-
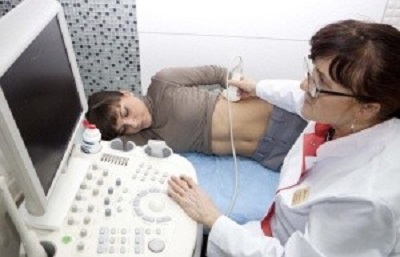 Инструментальные методы обследования: УЗИ, рентген, КТ. Ультразвуковое исследование позволяет обнаружить изменение размера селезенки и признаки цирроза. Более точную картину дает компьютерная томография, та как в этом случае можно определить степень поражения каждого органа.
Инструментальные методы обследования: УЗИ, рентген, КТ. Ультразвуковое исследование позволяет обнаружить изменение размера селезенки и признаки цирроза. Более точную картину дает компьютерная томография, та как в этом случае можно определить степень поражения каждого органа. Лабораторные анализы – выявляют характерные для цирроза показатели: повышение уровня печеночных ферментов, билирубина, щелочной фосфатазы и другие изменения. Обычный клинический анализ периферической крови позволяет выявить гиперспленизм по специфическому признаку — панцитопении.
В лаборатории исследуют количество эритроцитов, различных типов лейкоцитов, тромбоцитов, определяют скорость оседания эритроцитов. При синдроме гиперспленизма выявляют анемию по падению уровня гемоглобина. Снижаются показатели лейкоцитов (лейкопения), тромбоцитов (тромбоцитопения).
- Биопсия. Иногда гемограмма оказывается близкой к норме. Такое явление объясняется компенсаторным усилением костно-мозгового кроветворения в 7-10 раз при патологических состояниях. Поэтому важное место в диагностике отводится пункции костного мозга, биопсии печени, иммунологическим тестам.
Терапия первичного заболевания осложняется тем, что изменение функций селезенки поздно диагностируется и тяжело поддается лечению. Часто возникает необходимость в удалении органа (спленэктомии). Показаниями к хирургическому вмешательству является развитие лейкемии, лимфомы. После спленэктомии возрастает подверженность геофильной, стрептококковой и менингококковой инфекциям, пневмонии.
При вторичном гиперспленизме требуется адекватная терапия основного заболевания — цирроза печени. Особенно нуждается в коррекции портальная гипертензия как основной фактор, вызывающий изменения в селезенке.
Своевременно начатое лечение предотвращает дальнейшее разрушение клеток крови. Возможно исчезновение симптомов спленомегалии.
Если основное заболевание, которое вызвало поражение и увеличение селезенки, является бактериальной инфекцией, то назначаются антибиотики. При вирусных болезнях принимают интерфероны и противовирусные средства. Лечение лейкоза и лимфомы проводится с использованием цитостатических препаратов, химиотерапии, местного облучения.
Для коррекции числа форменных элементов крови при гиперспленизме применяются иммуномодуляторы и стимуляторы лейкопоэза:
- Натрия дезоксирибонуклеат.
- Молграмостим.
- Филграстим.
- Пентоксил.
При отсутствии эффекта назначается Преднизолон. При критическом снижении числа форменных элементов крови проводятся переливания эритроцитарной и тромбоцитарной массы. Если консервативное лечение не помогает устранить прогрессирование гиперспленизма, то показана спленэктомия.
Осложнения и прогнозы
При гиперспленизме отмечается развитие анемии. Снижение уровня гемоглобина сопровождается появлением общей слабости, утомляемости, беспокоят головные боли, головокружения, появляются «мушки» перед глазами. С развитием анемии ухудшается кровоснабжение головного мозга, снижаются когнитивные функции. Геморрагический синдром сопровождается кровотечениями: носовыми, маточными.
Инфекционные осложнения:
- язвенно-некротическая ангина;
- гнойные отиты и синуситы;
- легочные патологии;
- сепсис.

Cпленомегалия и (или) вторичный гиперспленизм при различных заболеваниях
Прогноз вторичного гиперспленизма сильно зависит от лечения основного заболевания. Цирроз — только одна из причин развития синдрома. Всего существует несколько десятков факторов, которые могут вызвать спленомегалию и гиперспленизм. Без лечения селезенка продолжает увеличиваться и ее капсула разрывается.
Показаниями для спленэктомии служит наличие механических травм соседних органов брюшной полости, когда размеры селезенки существенно увеличиваются. Могут возникать кровотечения из варикозных вен пищевода. Также удаление селезенки показано при выраженной панцитопении, гемолитическом синдроме и других опасных состояниях.
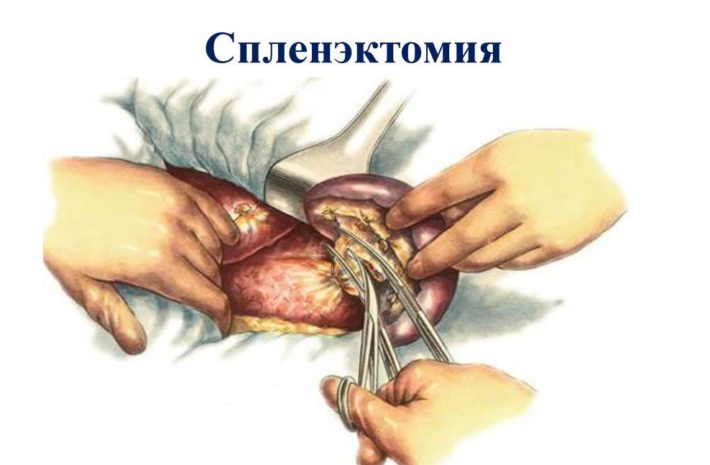
Спленэктомия
Пациенты в отзывах пишут о необходимости вовремя обращаться за медицинской помощью при появлении начальных симптомов поражения селезенки, печени и других органов. Те больные, которые прошли обследование, отмечают высокую эффективность современных методов. Например, увеличение селезенки может быть диагностировано на ранних стадиях, когда пациент не ощущает боли и дискомфорта. Следует обратить внимание на ряд факторов:
- перенесенный вирусный гепатит;
- ощущение давления под ребрами в левой половине брюшной полости;
- подверженность инфекциям.
Немалое количество больных пользуется народными средствами для лечения увеличенной селезенки. Применяются настои зверобоя, календулы и тысячелистника. Это сильные противовоспалительные травы, безопасные для организма в рекомендованных дозах.
Специалисты отмечают, что консервативное лечение заболевания чаще всего дает только временный эффект. Терапия гиперспленизма в большинстве случаев не останавливает дальнейшие изменения селезенки, ее гиперплазию, потерю функций.
Спленэктомия, при всех минусах этого метода, приносит больному выздоровление. Так происходит потому, что увеличивается срок жизни эритроцитов, которые не уничтожаются в селезенке. Исчезает анемия, поэтому качество жизни пациентов существенно повышается.
Смотрите также:
Поставьте оценку статье!
Загрузка…

Эксперт проекта (терапевт, ревматолог )
Образование:
- 2009 — 2014 г., Донецкий национальный медицинский университет им. М. Горького
- 2014 — 2017 г., Запорожский государственный медицинский университет (ЗДМУ)
- 2017 — наст.вр., Прохожу интернатуру по специальности акушерство и гинекология
Внимание! Вся информация на сайте размещена с целью ознакомления. Не занимайтесь самолечением. При первых признаках заболевания — обращайтесь к врачу за консультацией.
У вас остались вопросы после прочтения статьи? Или вы увидели ошибку в статье, напишите эксперту проекта.
Источник
