Профилактика вирусных гепатитов в кдл
ВИЧ-инфекция и гемоконтактные (парентеральные) вирусные гепатиты В и С относятся к категории преимущественно хронических инфекционных заболеваний, завершающихся развитием синдрома приобретенного иммунодефицита (СПИДа), а при гепатитах цирротической стадии с возможным развитием гепатоцеллюлярной карциномы.
Заражение медицинского работника чаще всего происходит при загрязнении кожи и слизистых оболочек биологическими жидкостями больного (кровью, сывороткой, ликвором, спермой и др.) и при травматизации их во время выполнения медицинских манипуляция (порез, укол, повреждение кожи мелкими обломками кости и др.).
Следует отметить, что заражение вирусами гепатитов В и С, в отличии от ВИЧ происходит значительно легче и чаще в связи с их меньшей инфицирующей дозой и высокой устойчивостью вируса во внешней среде.
Риску профессионального инфицирования чаще всего подвержены медицинские работники, которые соприкасаются с кровью и её компонентами.
В первую очередь, это сотрудники гематологических, реанимационных, стоматологических, гинекологических, хирургических и гемодиализа отделений, процедурных кабинетов, лаборанты и т. д., а также лица, работающие на производстве по заготовке крови, ее компонентов и ее препаратов.
Учитывая возможную инфицированность крови и биологического материала человека вирусами СПИДа, гепатитов, цитомегаловирусами, рядом онкогенных вирусов правила профилактики профессионального заражения распространяются на все лечебно-профилактические учреждения, независимо от профиля. Эти правила сводятся к максимальному предотвращению возможности загрязнения кожи и слизистых.
Для профилактики профессионального инфицирования необходимо:
— при выполнении манипуляций медицинский работник должен быть одет в халат, шапочку, сменную обувь, выходить в которой за пределы лабораторий, отделений запрещается;
— все манипуляции, при которых может произойти загрязнение рук кровью, сывороткой или др. биологическими жидкостями, проводить в перчатках. Резиновые перчатки, снятые единожды, повторно не используются из-за возможности загрязнения рук. В процессе работы перчатки обрабатываются 70% спиртом, 3% хлорамином, спиртовым раствором хлоргексидина и др.
— мед. работники должны соблюдать меры предосторожности при выполнении манипуляций с режущими и колющими инструментами (иглы, скальпели, ножницы); открывая бутылки, флаконы, пробирки с кровью или сывороткой, следует избегать уколов, порезов-перчаток и рук;
— при повреждении кожных покровов необходимо немедленно обработать и снять перчатки, выдавить кровь из ранки, затем под проточной водой тщательно вымыть руки с мылом, обработать их 70% спиртом и смазать ранку 5% раствором йода. При загрязнении рук кровью следует немедленно обработать их тампоном, смоченным 3% раствором хлорамина или 70% спиртом, вымыть их двукратно теплой проточной водой с мылом и насухо вытереть индивидуальным полотенцем;
— если кровь попала на слизистые оболочки глаз, их следует сразу же промыть водой или 1% раствором борной кислоты. При попадании на слизистую оболочку — обработать 1% раствора протаргола, на слизистую оболочку рта — полоскать 70% раствором спирта или 0,05% раствором марганцево-кислого калия, или 1% раствором борной кислоты;
— при угрозе разбрызгивания крови и сыворотки, обломков костей следует применять средства защиты глаз и лица: защитную маску, очки, защитные щитки;
— разборку, мойку, ополаскивание медицинского инструмента, пипеток, лабораторной посуды, приборов или аппаратов, которые соприкасались с кровью или сывороткой, надо проводить только в резиновых перчатках после предварительной дезинфекции (обеззараживания);
— мед. работники, имеющие раны на руках, эксудативные поражения кожи или мокнущий дерматит, на время заболевания отстраняются от ухода за пациентами и контакта с предметами для ухода. При необходимости выполнения работы все повреждения должны быть закрыты напальчниками, лейкопластырем;
— бланки направлений в клинико-диагностическую лабораторию категорически запрещается помещать в пробирки с кровью;
— поверхность рабочих столов в конце рабочего дня (а в случае загрязнения кровью — немедленно) обрабатываются 3% раствором хлорамина или 6% раствором перекиси водорода с 0,5% моющего средства. Причем, если поверхность загрязнена кровью или сывороткой, процедуры выполняют дважды: немедленно и с интервалом в 15 минут;
— заполнение учетной и отчетной документации должно вестись на чистом столе;
— запрещается принимать пищу, курить и пользоваться косметикой на рабочих столах;
— не стоит проводить никаких парентеральных и лечебно-диагностических процедур мед.персоналу в тех помещениях, которые предназначены для обслуживания больных.
Для надежной защиты медицинских работников от гепатита В проводится 3-кратная иммунизация по схеме 0-1-6, т.е. через 1 и 6 месяцев после первой прививки (вакцины компании «Мерк, Шарп & Доум», либо «Смят Клейн Бичен», либо «Комбиотек»).
В тех случаях, когда произошла травматизация рук и других частей тела с загрязнением кожи и слизистых биологическими жидкостями, мед. работнику, не привитому ранее против гепатита В, проводится иммунизация по эпидимическим показаниям так же 3-кратно в более короткие сроки (по схеме 0-1-2) с ревакцинацией через 12 месяцев (тел.: 277-5671). Прививка в этих случаях должна проводится как можно скорее — не позднее 1-2 суток после травмы. Травмы мед.работников должны учитываться в каждом лечебно профилактическом учреждении. Пострадавшие должны наблюдаться не менее 6-12 месяцев у врача-инфекциониста. Медицинское наблюдение проводится с обязательным обследованием на маркеры вирусных гепатитов В, С и ВИЧ-инфекции.
Хотя первейшей мерой профилактики заражения медицинского персонала вирусом СПИДа является предотвращение непосредственного контакта с кровью и жидкостями инфицированного организма, но, если вследствие повреждения кожи или слизистых оболочек медработника такой контакт все же случается, необходимо прибегнуть к посттравматической профилактике (ПТП) с помощью таких антиретровирусных средств, как азидотимидин (ретровир), индинавир (криксиван), эпивир (ламивудин) и некоторые другие. /CDC, MMMWR; 1996; 45:468-72: JAMA, 1996 July 10; 276(2).
Контрольными исследованиями установлено, что азидотимидин эффективен в посттравматической ВИЧ-профилактике. Азидотимидин примерно на 79% уменьшает риск ВИЧ-сероконверсии после посттравматического ВИЧ-инфицирования. Перспективные исследования применения азидотимидина для ВИЧ-инфицированных женщин и их детей показывают, что непосредственный профилактический эффект азидотимидин на плод и/или новорожденного выражается в 67%-ном уменьшении перинатальной ВИЧ-транмиссии, защитный эффект изидотимидииа лишь частично объясняется уменьшением титра ВИЧ в материнской крови.
Посттравматическая профилактика (ПТП) точно так же снижает ретровирусную активность. В среднем риск ВИЧ-инфекции при чрезкожном проникновении крови от ВИЧ-пациента составляет 0,3%. Наиболее высокий риск инфицирования отмечается при глубоких поражениях кожных покровов, подвергшихся воздействию видимой крови на медицинском инструментарии, при соприкосновении с инструментом, находившимся в вене или артерии пациента (например, с иглой при флеботомии); или в организме больного (следовательно, имевшего высокий титр ВИЧ).
Чем больший объем крови был задействован, тем выше риск. При поверхностных повреждениях крови риск инфицирования уменьшается и составляет 0,1% и менее в зависимости от объема крови и титра ВИЧ. Пока данные об эффективности и токсичности ПТП, а также риске ВИЧ-инфицирования при тех или иных повреждениях кожи ограничены. Однако, в большинстве случаев подобные травмы не приводят к ВИЧ-инфецированию. Поэтому при назначении ПТП следует принимать в расчет ее потенциальную токсичность. Если есть такая возможность, лучше обратиться за рекомендациями к экспертам в области антиретровирусной терапии и ВИЧ-трансмиссии.
Известно, что сочетание азидотимидина (ретровира) и ламивудина (эпивира) увеличивает антиретровирусную активность и преодолевает формирование резистентных штаммов. Добавление протеазы (индинавир, саквинавир) особенно показано при случаях, связанных с высоким риском инфицирования. Однако, учитывая вероятность возникновения резистентных штаммов, добавление ингибиторов протеазы целесообразно и при ситуациях меньшего риска.
Дата добавления: 2015-07-21; просмотров: 26888; Опубликованный материал нарушает авторские права? | Защита персональных данных | ЗАКАЗАТЬ РАБОТУ
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Студент — человек, постоянно откладывающий неизбежность… 11059 — | 7463 — или читать все…
Читайте также:
Источник
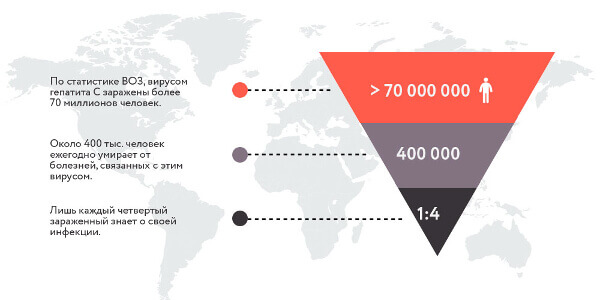
Вирус гепатита В, или ВГВ, вызывает нарушения в работе печени и является причиной цирроза и рака органа. Эта инфекция до 100 раз более заразна, чем ВИЧ. Поэтому профилактика вирусного гепатита В крайне важна.
Особенности вируса и живучесть во внешней среде
Вирус гепатита В еще может обозначаться как вирус ГВ, HBV. Поверхностный антиген был открыт в 1964 году Барухом Самуэлем Бламбергом, когда тот изучал кровь коренного жителя Австралии.
Вирус ГВ устойчив к высоким температурам (включая кипячение), замораживанию, кислой среде. Он выживает за пределами организма: на лезвии бритвы, зубной щетке, инъекционной игле и других предметах при комнатной температуре до месяца. В этот период он остается опасным для людей, не защищенных вакциной. Инактивируется вирус при получасовой обработке в автоклаве, за 10 часов – при 60°C.
Инкубационный период ВГВ – 75 дней, но может быть от 30 до 180 дней.
Пути заражения
От носителей вируса ГВ заражение происходит естественным путем: половым, бытовым, вертикальным (передается от матери ребенку) и искусственным (парентеральным – при выполнении лечебно-диагностических или косметологических манипуляций).
Гепатитом В не инфицируются через столовые приборы, при рукопожатиях, объятия, поцелуях. Риск передачи ВГВ при лактации мал, если около соска кожа здоровая, а у ребенка не повреждена слизистая рта, своевременно проводится вакцинация, соблюдаются правила гигиены.
Неспецифическая профилактика
Этот вид профилактики предупреждает передачу ВГВ при контакте с источником заражения.
Неспецифическая профилактика гепатита В состоит в предупреждении контактов с кровью больных людей. Для этого в медицинских учреждениях, косметологических и стоматологических кабинетах и тату-салонах по возможности максимально используют одноразовые инструменты. В быту запрещается пользоваться чужими предметами личной гигиены: зубными щетками, бритвами и т. д.
Людям с наркотической зависимостью следует избегать нестерильных шприцов и даже соломинок, через которые принимают кокаин.
Безопасным считается секс с презервативами, особенно анальный, во время менструации. Оральный секс тоже бывает причиной заражения. Донорская кровь перед переливанием проверяется на ВГВ.
Медицинские работники обязаны соблюдать меры предосторожности во время исполнения служебных обязанностей и рассматривать всех пациентов как потенциальных носителей вируса. При оказании неотложной медицинской помощи, отборе биологического материала они должны:
- защищать раны или другие повреждения повязками;
- перед контактом с материалом заболевших надевать латексные перчатки, во время совершения манипуляций обрабатывать их спиртом 70% или другими дезинфицирующими препаратами;
- не использовать повторно одноразовые индивидуальные средства защиты;
- надевать повязку для лица, очки или щиток, если существует вероятность разбрызгивания биоматериала;
- очищать рабочие поверхности, загрязненные биоматериалом, дезинфицирующими составами и дважды помыть моющим средством с интервалом 15 минут;
- не допускать пипетирования ртом;
- не надевать колпачки на использованные одноразовые иглы;
- сразу помещать загрязненные инструменты в специальные непрокалываемые боксы.
Специфическая профилактика
Такие профилактические меры предполагают вакцинацию. В основе вакцины – оболочечный белок ВГВ – поверхностный антиген HBsAg.
Особенно нуждаются в ней новорожденные, которые больше других групп населения страдают от инфекционного заболевания. До начала массовой вакцинации гепатит В находили практически у каждого ребенка, проживающего в развивающихся странах. Специфическая профилактика для детей – единственный способ избежать заражения. Риск заболеть от инфицированных матерей при таких мерах снижается в 20 раз.
Вакцинация необходима людям из групп риска:
- больным, которым по медицинским показателям регулярно переливают кровь;
- членам семьи, в которой есть инфицированный гепатитом В;
- людям, соприкасавшимся или постоянно работающим с зараженным биологическим материалом, в частности сотрудникам лабораторий, медикам, студентам медучреждений;
- детям, особенно рожденным зараженными женщинами;
- туристам, планирующим поездку в экзотические страны, во избежание передачи инфекции местным населением.
Вакцинацию проходят люди, которые ранее не делали прививку.
Порядок проведения и формирования иммунитета
При трехдозовой схеме первая доза вводится при рождении моновалентной вакциной, вторая и третья – моновалентной или комбинированной.
Вакцинация проводится по схеме 0-1-6:
- первые сутки после рождения;
- через 1 месяц;
- через 6 месяцев после первой прививки.
Для детей из групп риска используется схема 0-1-2-12, где третью дозу вводят через два месяца, а четвертую – через 12 месяцев.
Вакцинация взрослых проводится по первой схеме.
Многоэтапность вакцинации позволяет сформировать иммунитет в 85-90% случаев.
Через 30 дней после окончания курса делают качественный и количественный анализ крови на чувствительность к возбудителю. Иммунный ответ считается сформированным при 100МЕ/мл. При низком показателе препарат вводят дополнительно. Если после двух курсов иммунитет не формируется, дозировку увеличивают.
Факторами, которые снижают восприимчивость к вакцинации, являются:
- употребление алкоголя;
- курение;
- сверхнормативная масса тела.
Первоначально считали, что вакцина дает ограниченный иммунитет на срок 5-7 лет. Но дальнейшие исследования показали, что образуется долговременная защита, которую обеспечивает иммунологическая память.
Ревакцинация может быть проведена через 7 лет.
Виды вакцин
Для выработки иммунитета применяются комплексные и монокомпонентные препараты. Комплексные вакцины содержат антитела к нескольким возбудителям, моновакцины – только к вирусу гепатита В. Первая прививка в цикле всегда проводится однокомпонентным препаратом. Потом допускается применение поливакцин.
В России при проведении иммунизации используют такие продукты:
- Инфанрикс Гекса;
- Энджерикс-В;
- Эберговак НВ;
- Sci-B-Vac;
- Н-В-VAX II и другие.
Экстренная профилактика при контакте с кровью больного
Профилактика, которая проводится после контакта, называется постэкспозиционной.
Профилактика у медработников
При проколе или порезе снимают перчатки. Кровотечение сразу не останавливают, а если его нет, выдавливают несколько капель. Раны обрабатывают 70%-м медицинским спиртом, моют водой, дважды намыливая, потом – спиртовым раствором йода (5%).
Если биологические жидкости попали на кожу, участок протирают 70%-м медицинским спиртом, 2 раза моют мылом, снова обрабатывают спиртом. При попадании на слизистые рта делают промывания чистой водой и полощут 70%-м раствором спирта. Слизистые носа и глаз промывают водой.
Согласно санитарным нормам и правилам при загрязнении биологическими жидкостями спецодежды ее замачивают в дезинфекционном растворе. Обувь дважды обрабатывают ветошью, смоченной в дезинфекционных средствах.
Непривитым медицинским работникам вводят вакцину против ВГВ в тот же день, когда произошел контакт с биологическими материалами зараженного пациента. Не позже чем через 48 часов вводят и специфический иммуноглобулин в разные части тела. Дозировка последнего составляет 0,06-0,12 мл/кг, не меньше 6 МЕ. Вакцинацию проводят по схеме 0-1-6 мес. Одновременно контролируют маркеры вируса, но не ранее чем через 3-4 месяца после введения иммуноглобулина.
При риске заражения у привитого работника рекомендуется сразу определить уровень антител. Если он 10 МЕ/л и выше, профилактику не проводят. В остальных случаях вводят бустерную дозу вакцины и 1-2 дозы иммуноглобулина (при двукратном введении выдерживают временной интервал 30 дней).
Ревакцинация проводится через 12 месяцев. Пострадавшие наблюдаются у врача-инфекциониста не менее 12 месяцев.
После полового контакта с больным
Сексуальные партнеры инфицированных вирусом гепатита В, не имеющие маркеров гепатита, получают 1 дозу специфического иммуноглобулина и подлежат вакцинации. Эффективность профилактики – 75%.
Новорожденные дети и семейные контакты
Частично вакцинированные груднички из тесного контактного круга проходят весь курс вакцинации по календарю. Не привитым вводят 0,5 дозы специфического иммуноглобулина и начинают вакцинацию уже в первые 24 часа после рождения. Вторую и третью дозу вводят с интервалом в 1 месяц, четвертую – в 12 месяцев. Необходимый уровень антител вырабатывается у 95% детей.
Остальным членам семьей, в которых обнаружили носителей вирусного гепатита, рекомендуют курс вакцинации. К тем, кто имел кровяной контакт, показаны те же меры, что и медработникам.
Что делать при заражении во время беременности
Хронический гепатит В не является абсолютным противопоказанием к беременности. Но перед зачатием ребенка необходимо пройти обследование, которое покажет вирусную нагрузку и состояние печени. Беременность может быть противопоказана при циррозе и других патологиях органа, когда вероятны тяжелые осложнения для здоровья матери и плода. Но даже при благоприятном течении возрастает риск преждевременных родов.
Наиболее опасно заражение при беременности. Лечение зависит от тяжести течения и стадии.
В большинстве случаев проводится поддерживающая и дезинтоксикационная терапия. Противовирусные средства не используются. Их назначают только в случаях, когда повышается вероятность осложнений, а болезнь протекает в тяжелой форме. Тогда могут порекомендовать искусственное прерывание беременности.
Главная опасность ВГВ в этом состоянии – это инфицирование плода, которое передается способом вертикальной трансмиссии от матери. Внутриутробное заражение на ранних сроках почти всегда приводит к выкидышу. Предупредить этот процесс невозможно. В некоторых случаях во время родов возникают кровотечение и острая печеночная недостаточность.
Если заражение произошло на более поздних сроках, ребенок появится на свет с инфекцией. Чаще всего заражение происходит во время родов. Родовые пути травмируются, и кровь больной матери попадает на кожу, внутрь организма, ребенок заглатывает кровь из околоплодных вод.
Тактика родоразрешения – один из определяющих факторов заражения новорожденного. Но пока у ученых нет единого мнения по этому поводу.
Часть специалистов считает, что профилактикой заражения ребенка является кесарево сечение. Такой способ родоразрешения всегда эффективен при высоком уровне вирусной нагрузки и сочетании нескольких вирусов гепатита.
При беременности заражение можно предупредить плановым введением иммуноглобулина и вакцинацией. Поэтому роды у инфицированных женщин ведут как у здоровых.
Новый СанПиН 3.1.1.2341-08
Новый СП 2008 года устанавливает основные требования, направленные на предупреждение распространения среди населения вируса гепатита B. Правила обязательны к соблюдению рядовыми жителями страны, организациями, лечебными учреждениями. Скачать СанПиН 3.1.1.2341-08 можно по этой ссылке.
Источник: ogepatite.ru
Читайте также
Вид:


Источник