Протокол лечения цирроза печени в казахстане
Абсцесс печени
![]()
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК — 2016
МКБ-10: Абсцесс печени (K75.0)
Раздел медицины: Гастроэнтерология, Хирургия
Аутоимунный гепатит
![]()
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК — 2016
МКБ-10: Другие болезни печени (K76)
Раздел медицины: Гастроэнтерология
Неалкогольная жировая болезнь печени у взрослых
![]()
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК — 2015
МКБ-10: Другой и неуточненный цирроз печени (K74.6), Жировая дегенерация печени, не классифицированная в других рубриках (K76.0), Хронический гепатит неуточненный (K73.9), Хронический персистирующий гепатит, не классифицированный в других рубриках (K73.0)
Раздел медицины: Гастроэнтерология
Невирусные гепатиты (аутоиммунный гепатит)
![]()
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК — 2017
МКБ-10: Аутоиммунный гепатит (K75.4)
Раздел медицины: Гастроэнтерология детская, Педиатрия
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники. Стандарты лечения
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID
Паллиативная помощь больным с хроническими прогрессирующими заболеваниями в инкурабельной стадии, сопровождающимися хроническим болевым синдромом
![]()
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК — 2018
МКБ-10: Болезнь паркинсона (G20), Гемиплегия (G81), Другие воспалительные болезни печени (K75), Злокачественные новообразования (C00-C97), Параплегия и тетраплегия (G82), Печеночная недостаточность, не классифицированная в других рубриках (K72), Последствия цереброваскулярных болезней (I69), Сахарный диабет (E10-E14), Травмы области тазобедренного сустава и бедра (S70-S79), Фиброз и цирроз печени (K74), Хроническая ишемическая болезнь сердца (I25)
Раздел медицины: Паллиативная помощь
Источник
Все материалы
Клинические протоколы МЗ РК
ҚР ДСӘДМ клиникалық хаттамалар
Клинические рекомендации МЗ РФ
Клинические протоколы МЗ РБ
Международные клинические руководства
Обзорные статьи по заболеваниям
- Ещё
Клинические протоколы МЗ РК — 2020
Клинические протоколы МЗ РК — 2019
Клинические протоколы МЗ РК — 2018
Клинические протоколы МЗ РК — 2017
ҚР ДСӘДМ клиникалық хаттамалар — 2017
Клинические протоколы МЗ РК — 2016
Клинические протоколы МЗ РК — 2015
Клинические протоколы МЗ РК — 2014
ҚР ДСӘДМ клиникалық хаттамалар — 2014
Клинические протоколы МЗ РК — 2013
Архив — Клинические протоколы МЗ РК — 2012 (Приказы №883, №165)
Архив — Клинические протоколы МЗ РК (Протокол №8 от 17.04.2012 г., Экспертный совет МЗ РК)
Архив — Клинические протоколы МЗ РК — 2010 (Приказ №239)
Архив — Клинические протоколы МЗ РК — 2007 (Приказ №764)
Архив — Аурулардың диагностикасы және емдеу хаттамалары (Приказ №764, 2007, №165, 2012)
Архив — Протоколы диагностики и лечения Министерства здравоохранения Республики Казахстан (2006, устар.)
Клинические протоколы (Беларусь)
Клинические рекомендации РФ (Россия)
Международные клинические руководства для использования в РК
Источник
Документ показан в сокращенном демонстрационном режиме! |
Получить полный доступ к документу
Для покупки документа sms доступом необходимо ознакомиться с условиями обслуживания
Я принимаю Условия обслуживания
Продолжить
Утвержден
Протоколом заседания
Экспертной комиссии по вопросам
развития здравоохранения МЗ РК
от 10 декабря 2015 года № 19
Клинический протокол диагностики и лечения
«Цирроз печени у взрослых»
I. Вводная часть:
1. Название протокола: Цирроз печени у взрослых.
2. Код протокола:
3. Код(ы) МКБ-10:
K70 Алкогольная болезнь печени;
K70.0 Алкогольная жировая дистрофия печени;
K70.1 Алкогольный гепатит;
K70.2 Алкогольный фиброз и склероз печени;
K70.3 Алкогольный цирроз печени;
K70.4 Алкогольная печеночная недостаточность;
K71 Токсическое поражение печени;
K71.0 Токсическое поражение печени с холестазом;
K71.1 Токсическое поражение печени с печеночным некрозом;
K71.2 Токсическое поражение печени, протекающее по типу острого гепатита;
K71.3-71.5 Токсическое поражение печени, протекающее по типу хронического гепатита;
K71.7 Токсическое поражение печени с фиброзом и циррозом печени;
K72 Печеночная недостаточность, не классифицированная в других рубриках;
K72.0 Острая и подострая печеночная недостаточность;
K73 Хронический гепатит, не классифицированный в других рубриках;
K74 Фиброз и цирроз печени;
K74.0 Фиброз печени;
K74.1 Склероз печени;
K74.3 Первичный билиарный цирроз;
K74.4 Вторичный билиарный цирроз;
K74.5 Билиарный цирроз неуточненный;
K75 Другие воспалительные болезни печени;
K75.2 Неспецифический реактивный гепатит;
K75.3 Гранулематозный гепатит, не классифицированный в других рубриках;
K76 Другие болезни печени;
K76.0 Жировая дегенерация печени, не классифицированная в других рубриках;
K76.1 Хроническое пассивное полнокровие печени;
K76.2 Центрилобулярный геморрагический некроз печени;
K76.3 Инфаркт печени;
K76.5 Веноокклюзионная болезнь печени;
K76.6 Портальная гипертензия;
K76.9 Другие уточненные болезни печени.
4.Сокращения, используемые в протоколе:
АЖ — асцитическая жидкость;
АЛТ — аланинаминотрансфераза;
анти-LKM1 — антитела печеночно-почечным микросомам;
ACT- аспартатаминотрансфераза;
АЧТВ — активированное частичное тромбопластиновое время;
ВРВП — варикозное расширение вен пищевода;
ГГТП — гамма-глутамилтранспептидаза;
ГПС — гепатопульмональный синдром;
ГРС — гепаторенальный синдром;
ГЦК — гепатоцеллюлярная карцинома;
КНФ — Казахстанский национальный формуляр;
КТ — компьютерная томография;
ЛС — лекарственные средства;
МВА — микроволновая аблация;
МРТ — магниторезонансная томография;
НПВС — нестероидные противовоспалительные средства;
ОАК — общий анализ крови;
ОАМ — общий анализ мочи;
ОЖСС — общая железосвязывающая способность;
ОПН — острая почечная недостаточность;
ПМЯЛ — полиморфноядерные лейкоциты;
ПТИ — протромбиновый индекс;
ПЭ; — печеночная энцефалопатия;
РЧА — радиочастотная аблация;
СН — сердечная недостаточность;
Т4 свободный — тироксин свободный;
ТП — Трансплантация печени;
ТТГ — тиреотропный гормон;
УДХК — урсодезоксихолевая кислота;
УЗИ — ультразвуковое исследование;
ФПН — фульминантная печеночная энцефалопатия;
ХСН — хроническая сердечная недостаточность;
ХЭПА — химиоэмболизация печеночной артерии;
ЦП — цирроз печени;
ЩФ — щелочная фосфатаза;
ЭКГ — электрокардиограмма;
Источник

Следуя ряду правил и рекомендациям, вам удастся получить максимальную эффективность от лечения и уменьшить риск возникновения побочных реакций.
Прочитать статью
- Печатная версия
- К началу страницы
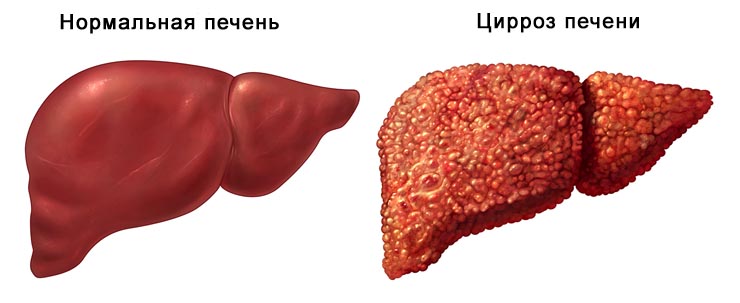
Цирроз печени (ЦП) – хроническое прогрессирующее заболевание с выраженными в различной степени признаками функциональной недостаточности печени и с портальной гипертензией.
Факторы риска развития ЦП:
- алкоголь;
- вирусы гепатита В, С и D;
- аутоиммунный гепатит;
- гемохроматоз;
- болезнь Вильсона-Коновалова;
- альфа-антитрипсиновая недостаточность;
- воздействия некоторых медикаментозных средств (метотрексат и др.);
- болезни желчных путей (стриктуры, склерозирующий холангит, муковисцидоз);
- венозный застой (при хронической правожелудочковой недостаточности).
В то же время частота циррозов неизвестной этиологии (так называемых криптогенных или идиопатических) достигает 20% и более.
Клинические проявления
При ЦП пациенты предъявляют жалобы на ноющие боли в правом подреберье, вздутие живота, неустойчивость стула, носовые кровотечения, слабость, кожный зуд, лихорадку и др.
Наличие варикозно расширенных вен пищевода и желудка, изменение функциональных печеночных показателей (диспротеинемия, дисиммуноглобулинемия, гипохолестеринемия и др.) даже при отсутствии клинических симптомов свидетельствует о ЦП (компенсированная или субкомпенсированная стадия сформировавшегося цирроза). Часто на протяжении длительного времени больные ЦП чувствуют себя удовлетворительно, но обычно у них наблюдаются метеоризм и повышенная утомляемость.
Признаки декомпенсации ЦП:
- печеночно-клеточная недостаточность (печеночная энцефалопатия, кровотечениями и расстройствами, связанными с кровопотерей, внепеченочные кожные знаки – «печеночные» ладони, «сосудистые звездочки» и др.);
- асцит;
- портальная гипертензия (спленомегалия, гиперспленизм, кровотечение из варикозных вен).
Диагностические исследования
Клинический диагноз ЦП должен быть подтвержден биопсией печени, так как лабораторные тесты могут не соответствовать гистологической картине, вследствие чего могут оказаться не выявленными причины, которые следует учитывать при подборе адекватной терапии.
Лечение цирроза
В лечении больных ЦП большая роль отводится базисной терапии, купированию симптомов болезни, предупреждению осложнений.
При компенсированном ЦП необходима нормализация процессов пищеварения и всасывания, устранение кишечного дисбактериоза. При малейших признаках печеночной энцефалопатии в диете ограничивается белок (до 40 г/день с равномерным распределением), а при наличии асцита предписывается бессолевая диета.
Исключается прием гепатотоксических препаратов, в том числе из группы НПВС, психотропных, седативных, опиатов, а также желчегонных, которые повреждают паренхиму печени.
Необходимой частью комплексного лечения является улучшение метаболизма гепатоцитов. Для этой цели применяются:
- Витаминотерапия (витамины группы В, а также витамин Е).
- Коферменты:
- кокарбоксилаза (коферментная форма витамина В1);
- флавинат (коферментная форма витамина В2);
- пиридоксальфосфат (коферментная форма витамина В6);
- кобамамид (коферментная форма витамина В12).
Диспепсические явления устраняются не только с помощью рационального питания, но и с помощью назначения ферментных препаратов, не содержащих желчные кислоты, а также эубиотиков.
При отдельных формах ЦП применяется специфическое лечение. Осложнения цирроза (портальная гипертензия, асцит и др.) должны лечиться по стандартным схемам независимо от причины.
Источник
Также:
ксантоматозный билиарный цирроз
Версия: Справочник заболеваний MedElement
Категории МКБ:
Первичный билиарный цирроз (K74.3)
Разделы медицины:
Гастроэнтерология
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники. Стандарты лечения
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID
Общая информация
Краткое описание
Первичный биллиарный цирроз печени — хроническое прогрессирующее воспалительное заболевание печени, при котором первоначальное поражение внутридольковых и септальных желчных протоков с их разрушением ведет к
дуктопении
,
холестазу
и в терминальной стадии — к развитию
цирроза
печени.
Заболевание, вероятно, имеет аутоиммунную природу.
Классификация
Гистологическая классификация:
— I стадия (дуктальная) — повреждение желчных канальцев, портальный гепатит;
— II стадия (дуктулярная) —
пролиферация
новых желчных протоков, перипортальный гепатит, ступенчатые некрозы;
— III стадия — дуктопения, лобулярные некрозы, септальный фиброз;
— IV стадия — цирроз печени с исчезновением мелких желчных протоков.
Клиническая классификация (Hubscher S.G., 2000)
— Ранняя стадия — соответствует I-II гистологическим стадиям. Наблюдаются утомляемость, зуд, иммунные синдромы. Повышены уровни щелочной фосфатазы и ГГТП, IgM. Определяются АМА в диагностическом титре. Гистологически перипортальный фиброз отсутствует или слабо выражен.
— Промежуточная стадия — соответствует II-III гистологическим стадиям. Отмечаются клинические и лабораторные проявления, характериные для ранней стадии. Гистологически присутствует начинающийся мостовидный фиброз.
— Поздняя стадия — соответствует III-IV гистологическим стадиям. Развивается желтуха, портальная гипертензия, асцит. В лабораторных анализах крови повышены уровни билирубина, y-глобулина, падает уровень альбумина, протромбинового времени (за счет снижения белково-синтетической функции печени).
Этиология и патогенез
Этиология неизвестна.
Обсуждается роль токсинов, вирусов, бактерий, факторов окружающей среды, изменений в иммунной системе во время беременности (микрохимеризм).
Наиболее распространенной точкой зрения считается аутоиммунная природа заболевания. Существует очень высокий уровень аутоантител, наиболее характерно направленных против митохондриальных антигенов (антимитохондриальные антитела — АМА) у более чем 95% пациентов. Непосредственным механизмом гибели клеток желчного эпителия служит
апоптоз
, который может осуществляться как Т-хелперами I типа, так и секретируемыми этими клетками цитокинами (ИФН-y, IL-2).
Значение имеют два основных процесса:
1. Деструкция мелких желчных протоков, являющаяся хронической (очевидно вызывается активированными лимфоцитами).
2. Задержка веществ, которые секретируются или экскретируются в желчь вследствие повреждения желчных протоков (желчные кислоты, билирубин, медь и другие), и осуществляют химическое повреждение гепатоцитов.
Эпидемиология
Пол: Все
Возраст: зрелый возраст
Соотношение полов(м/ж): 0.1
Первичный билиарный цирроз встречается по всему миру, при этом заболеваемость в разных странах и в разных областях одной страны значительно (в разы) различается, поэтому международная статистика недоступна.
В настоящее время распространенность определяется в США в популяции как 35:100 000.
Заболеваемость была оценена как 4,5 случаев для женщин и 0,7 случаев для мужчин (2,7 случаев в целом) на 100 000 населения.
В связи с улучшением диагностики и повышением осведомленности врачей отмечается повышение частоты выявления заболевания. При диагностике стало возможно выявление больных на ранних стадиях заболевания, которые протекают с минимальной симптоматикой, благодаря постановке реакции на сывороточные антимитохондриальные антитела.
Заболевание может иметь семейный характер: первичный билиарный цирроз описан у сестер, близнецов, у матерей и дочерей.
По усредненным данным, женщины болеют в 10 раз чаще мужчин.
Максимальная заболеваемость наблюдается в 45-60 лет. Общий разброс возраста пациентов — 20-80 лет.
Факторы и группы риска
— женский пол (90% больных с первичным билиарным циррозом составляют женщины);
— возраст 40-60 лет (от 20 до 80 лет);
— семейный анамнез (родственники первой степени родства имеют 570-1000-кратное увеличение вероятности развития первичного билиарного цирроза);
— наличие иных аутоиммунных заболеваний.
Инфицирование возбудителем семейства Enterobacteriaceae (вялая инфекция мочевыводящих путей, вызванная грамотрицательными микроорганизмами) в настоящее время обсуждается как недоказанный фактор риска. Дискуссия связана со сходством антигенной структуры клеточной мембраны Enterobacteriaceae и митохондрий клеток человека, и, таким образом, выявляемой кросс-реактивностью антимитохондриальных антител, которые являются основным маркером первичного билиарного цирроза.
Клиническая картина
Клинические критерии диагностики
кожный зуд, сухость во рту, сухость глаз, слабость и утомляемость, головокружение, гепатомегалия, желтуха, ксантомы, гиперпигментация кожи.
Cимптомы, течение
Первичный билиарный цирроз длительно протекает бессимптомно.
В доклиническом периоде в сыворотке крови выявляются
АМА
. 25% пациентов выявляются случайно во время исследования крови, проводимого по другим показаниям.
Типичные симптомы:
— кожный зуд — появляется первым из симптомов и является ведущим (55%);
— утомляемость (65%);
—
ксантомы
и ксантелазмы (ксантома в виде плоской, слегка возвышающейся бляшки) -10%, в основном на поздних стадиях;
— малосимптомные инфекции мочевыводящих путей;
— проявления дефицита жирорастворимых витаминов;
— дискомфорт в правом верхнем отделе живота (8-17%)
—
гепатомегалия
(25%);
—
спленомегалия
(без явлений гиперспленизма) — 15%;
— желтуха — 10% (на поздних стадиях чувствительность признака выше);
—
артралгии
;
— оссалгии;
—
остеопороз
;
— гиперпигментация кожи, начинающаяся с лопаток — 25%;
— сухость во рту и сухость глаз — 50-75%.
С первичным билиарным циррозом ассоциированы следующие заболевания:
—
синдром Шегрена
(6-100%);
— аутоиммунный тиреоидит (1-20%);
— CREST-синдром;
— склеродермия;
— целиакия;
— сахарный диабет;
— фиброзирующий альвеолит;
— почечный канальцевый ацидоз;
— аутоиммунная тромбоцитопения;
—
синдром Рейно
;
— мембранозный гломерулонефрит;
— ревматоидный артрит;
— саркоидоз;
— воспалительные заболевания кишечника и другие.
Диагностика
Диагностика первичного билиарного цирроза основывается на комплексе анамнестических, клинических, лабораторных и инструментальных данных.
1. Гистологическое исследование пунктата печени не является обязательным при убедительных клинических и лабораторных признаках первичного билиарного цирроза. Гистологическая оценка стадии затрудняется тем, что печень поражается неравномерно.
2. Методы визуализации печени и ее протоков (УЗИ, КТ, МРТ, РХПГ) используют с целью дифференциальной диагностики процесса с холестазом другой этиологии.
3. ФГДС необходима для оценки риска кровотечения из варикозно расширенных вен в терминальных стадиях цирроза.
4. Имеет смысл проведение ультразвуковой (Фиброскан) или магнитно-резонансной эластометрии печени.
Схема диагностики первичного билиарного цирроза (по T. Kumagi and E Jenny Heathcote, Department of Medicine, Toronto Western Hospital)

Пояснение к схеме
Аббревиатуры:
— AIH — аутоиммунный гепатит;
— ALP — щелочная фосфатаза;
— АМА — антимитохондриальные антитела;
— СТ — компьютерная томография;
— GGT — гамма-глутамилтранспептидаза;
— IHBD — внутрипеченочный желчный проток;
— MRCP — магнитнорезонансная холангиопанкреатография;
— MRI — магниторезонансная томография;
— PBC — первичный билиарный цирроз;
— PSC — первичный склерозирующий холангит;
— SSC — вторичный склерозирующий холангит;
— VBDS — синдром исчезающих желчных протоков (дуктопения).
Лабораторная диагностика
Лабораторная диагностика:
1. Щелочная фосфатаза (ЩФ) — уровень повышен, как правило, до 10 раз и более.
2. Повышение
ГГТП
.
3. Гипербилирубинемия — характерна для поздних стадий первичного билиарного цирроза.
4. Возможно повышение уровней гамма-глобулинов с резким повышением уровня IgM, за счет этого возможно повышение СОЭ.
5. Пограничные уровни
АЛТ
(цитолитический синдром мало выражен), колебания трансаминаз в пределах 150-500% нормы. Соотношение ЩФ/
АСТ
, как правило, менее 3.
На поздних стадиях первичного билиарного цирроза (ПБЦ):
— уровень липидов и холестерина в крови может быть увеличен, с увеличением фракции липопротеинов высокой плотности (HDL);
— снижение альбумина;
— увеличение протромбинового времени;
— тромбоцитопения.
Определение аутоантител
1. Диагностика базируетсся на определении
АМА
. Для больных с первичным билиарным циррозом специфичны антитела анти-М2 (выявляются у 90-95% больных). Признак является высокоспецифичным.
АМА
-позитивные и
АМА
-негативные формы ПБЦ не имеют отличий в гистологии и клинике заболевания.
2.
ANA
выявляются у 20-50 % пациентов с первичным билиарным циррозом.
3. Некоторые пациенты имеют клинические, биохимические и гистологические признаки ПБЦ, но их сыворотки являются AMA-негативными. Обычно в этом случае диагностируется аутоиммунный холангит, но не исключается и одновременное наличие у них ПБЦ. Вопрос синдрома перекрытия для этих патологий неясен.
Дифференциальный диагноз
Дифференциальный диагноз проводят с холестатическими поражениями печени:
— аутоимунный гепатит;
— первичный склерозирующий холангит;
— аутоиммунная холангиопатия (АМА-негативный первичный билиарный цирроз);
— гепатит С;
— лекарственный гепатит;
— идиопатическая
дуктопения
взрослых;
— саркоидоз;
—
болезнь Коновалова-Вильсона
;
— холестаз беременных;
— стеатогепатит.
Осложнения
1. Гиперхолестеринемия. Вопрос о применении статинов в случае выраженной гипрехолестениемии обсуждается.
2.
Остеопороз
. Лечение остеопороза следует применять с осторожностью, особенно у мужчин.
3.
Портальная гипертензия
вторичная по отношению к циррозу.
4.
Гепатома
. Чаще встречается в терминальных стадиях у мужчин.
Лечение
Общие положения. Урсодезоксихолевая кислота (УДХК) является единственным доказано эффективным препаратом. Прочая терапия носит симптоматический характер, не влияя на прогноз. Некоторые перечисленные ниже препараты (колхицин, метотрексат, будесонид) не обладают доказанным эффектом и упоминаются лишь как мнение отдельных специалистов.
Патогенетическая терапия: УДХК в дозе 13-15 мг на 1 кг массы тела в сутки (постоянно).
Иммуносупрессивная терапия: будесонид 9 мг/сутки. Глюкокортикостероиды улучшают течение основного заболевания, но не рекомендуются для длительной монотерапии в связи с риском усугубления остеопороза и других проявлений лечения стероидами.
Возможна комбинированная терапия: УДХК + будесонид, УДХК + метотрексат + колхицин.
Симптоматическая терапия — воздействие на основной клинический симптом холестаза — зуд.
Первая линия: УДХК, холестирамин до 6-8 г/сут. в два приема, курсом от 14 дней. Другие лекарства должны быть приняты за 1 час до холестирамина или через 2-4 часа после его приёма), холестипол (30 г/сут).
Вторая линия: налоксон, налтрексон, ондансетрон; антигистаминные; антидепрессант сертралин (от 50 до 100 мг один раз в день).
Третья линия: рифампицин 150-300 мг дважды в день (до 10 мг/кг массы тела в сутки), пропофол (до 15 мг/сут.).
Четвертая линия: плазмаферез 3 раза в неделю, далее — 1 раз в неделю, трансплантация печени.
Профилак