Реферат профилактика кишечных инфекций
Кировский медицинский
колледж
Реферат
Профилактика кишечных инфекций
Киров 2013г.
Кишечные инфекции — это целая
группа заразных заболеваний, которые
в первую очередь повреждают пищеварительный
тракт. Их больше 30-ти, самое безобидное
из них — пищевое отравление, а самое опасное
— холера.
Этнология их разнообразна:
— патогенные микробы
(шигеллы, сальмонеллы, персинии, эшерихии);
— условно-патогенные
бактерии (стафилококк, протей, цитробактер
и др.);
— вирусы (ротавирусы,
энтеровирусы и др.);
— гельминты (лямблии,
онитархи, амебы и др.).
К стержневым кишечным
инфекциям относятся:
— сальмонеллез;
— дизентерия;
— пищевое отравление
стафилококком;
— ротавирусная
инфекция;
— энтеровирусная
инфекция;
— холера.
Вирусы и бактерии
с водой и пищей попадают в организм
человека, где начинают активно размножаться
и продуцировать различные токсины. Эти
вещества нарушают проницаемость клеточных
мембран, вмешиваются в ход биохимических
процессов, приводят к дисбалансу важных
солей, минеральных веществ и потере влаги.
Следует отметить,
что найти 1/3 больных расшифровать
этнологию заболеваний не удается.
Несмотря на многообразие возбудителей,
клиническая картина многих кишечных
инфекций имеет сходные признаки.
Симптомы начинаются с общей вялости,
слабости, плохого аппетита, возможно
чувство тяжести в желудке, тошнота, головные
боли, усталость в глазах. Чуть позже наступает
рвота, диарея, боли в животе, возможно,
высокая температура, озноб. В среднем,
с момента попадания микроорганизмов
в организм клинические симптомы проявляются
в течение 6-48 часов.
Чем опасны кишечные инфекции? Частые
позывы и нарушение стула –
уже сами по себе неприятны, но основная
опасность кишечных инфекций заключается
в быстром обезвоживании организма.
С частой рвотой и жидкими испражнениями
человек теряет очень много влаги, а нарушенный
баланс ионов натрия и калия мешает быстрому
восстановлению водных ресурсов. Нарушение
водного обмена приводит к коллапсу сердечно-сосудистой
системы, нарушению работы почек, спутанности
сознания. Лица страдающие кишечными дисфункциями
подлежат бактериологическому обследованию
и изоляции.
Распространение кишечных инфекций осуществляются
тремя путями: с пищей, водой и
контактно-бытовым путем.
Пищевой путь передачи реализуется 2
путями:
1) микроб-возбудитель может содержаться
в сырой пище (молоко, молочные продукты,
овощи, арбузы, фрукты, сырое мясо, рыба,
яйца). Поэтому все продукты, которые могут
быть подвергнуты термической обработке
(кипячение, варка, тушение и т.п.), должны
употребляться именно после термической
обработки. А те, которые нельзя варить
или жарить, должны быть тщательно вымыты
чистой горячей водой и с хозяйственным
мылом.
2) после кулинарной обработки
пища может быть загрязнена
больным человеком или носителем
инфекции. Таким же образом подвергаются
микробному обсеменению мороженое, пирожные,
компоты и соки из свежих фруктов. Салаты
из овощей и т.д. Поэтому опасно покупать
выше перечисленные продукты питания,
а также готовые фабрикаты и разливные
напитки у неизвестных лиц (уличная торговля,
неопрятные продавцы). Готовую к употреблению
пищу необходимо накрывать пищевой пленкой,
либо убирать в буфет или холодильник.
Для защиты от мух оконные дверные проемы
закрывают мелкой сеткой или марлей.
Водный путь передачи: осуществляется
при употреблении сырой воды для
питья и приготовления освежающих напитков.
Во избежание кишечных инфекций необходимо
употреблять только свежекипяченую воду,
либо артезианскую или минеральную заводского
разлива.
Контактно-бытовой путь: в процессе
тесного общения и пользования
общими предметами.
Профилактика. Чтобы
избежать кишечных инфекций необходимо
соблюдать 5 ключевых правил, рекомендованных
Всемирной организацией здравоохранения:
Поддерживайте чистоту.
— мойте руки, перед
тем как брать продукты и приготовить
пищу;
— мойте руки после
туалета;
— вымойте и продезинфицируйте
все поверхности и кухонные принадлежности,
используемые для приготовления пищи;
— предохраняйте
кухню и продукты от насекомых, грызунов,
и других животных.
Отделяйте сырое
и приготовленное.
— отделяете сырое
мясо, птицу и морские продукты от других
пищевых продуктов;
— для обработки
сырых продуктов пользуйтесь отдельными
кухонными приборами и принадлежностями,
такими как ножи и разделочные доски;
— храните продукты
в закрытой посуде, для предотвращения
контакта между сырыми и готовыми продуктами.
Хорошо прожаривайте
и проваривайте продукты.
— тщательно прожаривайте
или проваривайте продукты, особенно мясо,
птицу, яйца и морские продукты;
— доводите такие
блюда, как супы и жаркое, до кипения, чтобы
быть уверенными, что они достигли 70˚ С.
При готовки мясо или птицы, их соки должны
быть прозрачными, а не разовыми. Рекомендуется
использовать термометры;
— тщательно подогревайте
приготовленные продукты;
Храните продукты
при безопасной температуре.
— не оставляете
приготовленную пищу при комнатной температуре
более чем на 2 часа;
— охлаждайте без
задержки все приготовленные и скоропортящиеся
пищевые продукты (желательно ниже 5˚С);
— держите приготовленные
блюда горячими (выше 60˚С) вплоть до сервировки;
— не храните долго
пищу, даже в холодильнике;
— не размораживайте
продукты при комнатной температуре.
Используйте безопасную
воду и безопасные сырые продукты
— используйте безопасную
воду или обеспечьте её безопасность в
результате обработки;
— выбирайте продукты, подвергнутые
обработке в целях повышения их безопасности,
например, пастеризованное молоко;
— мойте фрукты и овощи, особенно когда
они подаются в сыром виде;
— не употребляйте продукты с истёкшим
сроком годности;
— в летний период воздержитесь от
употребления кондитерских изделий с
кремом.
Если в доме появился больной. Поскольку
кишечные инфекции заразны, то следует
соблюдать меры предосторожности при
обращении с больным всем членам
семьи. Микробы передаются с посудой,
остаются на других предметах (дверных
ручках, клавиатуре и т.д.). Самому больному
надо стараться тщательно мыть руки после
посещения туалета. Ему необходимо выделить
отдельную посуду, а остальные кухонные
предметы прокипятить или обработать
дезинфицирующим раствором.
Все выше сказанное является несомненно
важным как в бытовом отношении так и в
детских садах, школах и больницах.
В условиях стационара дезинфекция
является практически единственным
способом снижения риска заболеваемости,
поскольку кишечные инфекции в структуре
ВБИ — составляют в ряде случаев до 7-12%
от их общего количества. Среди кишечных
инфекций преобладают сальмонеллезы .Ведущими
путями передачи возбудителя в условиях
ЛПУ являются контактно-бытовой и воздушно-пылевой.
Дезинфекция согласно ОСТ 42- 21 -2-85
— одно из самых значимых направлений профилактики
ВБИ. Данный аспект деятельности медицинского
персонала является многокомпонентным
и имеет своей целью уничтожение патогенных
и условно-патогенных микроорганизмов
на объектах внешней среды палат и функциональных
помещений отделений стационара, медицинском
инструментарии и оборудовании. Организация
дезинфекционного дела и его реализация
младшими средним медицинским звеном
является сложной трудоемкой ежедневной
обязанностью.
Следует подчеркнуть особую значимость
этого направления деятельности персонала
в отношении профилактики ВБИ, поскольку
в ряде случаев (ГСИ, внутрибольничные
кишечные инфекции, в т.ч. сальмонеллез)
дезинфекция является практически единственным
способом снижения заболеваемости в стационаре.
Необходимо также отметить, что все госпитальные
штаммы возбудителей ВБИ наряду с практически
полной антибиотикорезистентностью обладают
значительной устойчивостью к воздействию
внешних факторов, в т.ч. и дезинфектантам.
Так, например, возбудитель внутрибольничного
сальмонеллеза Salm.typhimurium нечувствителен
к традиционно рекомендуемым для текущей
дезинфекции концентрациям рабочих растворов
хлорсодержащих дезинфектантов (0,5-1%),
а погибает при воздействии лишь не менее
3% раствора хлорамина и 5% перекиси водорода
с экспозицией не менее 30 минут. Незнание
медицинским персоналом данных научных
фактов и использование для очагов дезинфекции
растворов с более низкой концентрацией
активно действующего вещества ведет
к появлению в стационарах еще более устойчивых
к внешним воздействиям госпитальных
штаммов, искусственно селектируемых
сотрудниками ЛПУ.
Для профилактических ОКИ в стационаре
используются следующие нормативные
документы:
— СанПин 2.1.3.1375-03 «Гигиенические требования
к размещению, устройству и эксплуатации
больниц, родильных домов и других лечебных
стационаров»
— СП 2.3.6.1079-01 «Санитарно-эпидемиологические
требования к организациям общественного
питания, изготовлению и оборотоспособности
в них пищевых продуктов и продовольственного
сырья.», имеются инструкции по обработке
посуды в буфете, по проведению текущей
и генеральной уборки в буфете
— СанПиН 2.3.2.1324-03 «Гигиенические требования
к срокам годности и условиям хранения
пищевых продуктов», существует перечень
продуктов, запрещенных для передачи пациентам
в условиях стационара и информационный
лист со сроками годности разрешенных
продуктов,находящихся на хранении в холодильниках.
— контроль за хранением и обработкой
пищевых продуктов.
Очень важное значение среди профилактических
мероприятий имеют:
— дезинфекция туалетов;
— борьба с мухами;
— правильно организованное водоснабжение;
— поддержание рабочего состояния
канализации;
— строгий контроль за противоэпидемическим
режимом, особенно в пищевых блоках (обязательному
обследованию подвергаются лица при поступлении
на работу, а в дальнейшем — периодические,
плановые медосмотры);
— большое значение придается санитарно-просветительной
работе среди пациентов.
Список литературы
- СанПин 2.1.3.1375-03 «Гигиенические требования к размещению, устройству и эксплуатации больниц, родильных
домов и других лечебных стационаров» - СП 2.3.6.1079-01 «Санитарно-эпидемиологические
требования к организациям общественного
питания, изготовлению и оборотоспособности
в них пищевых продуктов и продовольственного
сырья» - СанПиН 2.3.2.1324-03 «Гигиенические требования
к срокам годности и условиям хранения
пищевых продуктов» - Воспалительные заболевания кишечника: механизмы развития, клиника, диагностика, тактика ведения: Учебное пособие, утв. У МО РФ / СГМУ; сост.: И.В.Козлова, И.Г. Плотникова.- Саратов, 2005.
— 97с. - Практическое руководство Всемирной
организации гастроэнтерологов (ВОГ-OMGE)
Целиакия Февраль 2005 https:// www.omge.org/assets/downloads/ru/pdf/guidelines/g_da
a13_ ru.pdf. - Профилактика кишечной инфекции / Сестринские дело. 2011г. – №4 – С. 24-26
Источник

Острые кишечные инфекции широко распространены во всем мире, они поражают взрослых и детей.
Среди всех инфекционных патологий острые кишечные инфекции составляют 20%.
В 2018 году острыми кишечными инфекциями в России зафиксировано более 816 тысяч случаев заболеваний острыми кишечными инфекциями.
Профилактика инфекционных заболеваний особенно актуальна в период ухудшения паводковой ситуации.
Паводки — подъёмы уровня воды, возникающие в результате выпадения обильных осадков.
Благоприятные условия для размножения болезнетворных микроорганизмов в период паводков – угроза для здоровья большого количества людей. Подъем уровня воды – это всегда риск кишечных инфекций (бактериальных и вирусных) : дизентерии, ротавирусной, норовирусной инфекции, гепатита А и других заболеваний с фекально-оральным и водным путями распространения.
Острые кишечные инфекции — группа инфекционных заболеваний, вызванных различными микроорганизмами (бактериями, вирусами), проявляющаяся расстройствами пищеварения и симптомами обезвоживания.
Кишечные инфекции встречаются в любое время года: вирусные, чаще всего встречаются в холодное время года (с ростом заболеваемости гриппом и ОРВИ), бактериальные — в теплое время года.
В связи с благоприятным воздействием теплого климата на размножение микроорганизмов, особенно высок уровень заболеваемости острыми кишечными инфекциями в летний период времени. В этот период отмечается резкое повышение уровня инфицированности воды, почвы, продуктов питания возбудителями острых кишечных инфекций. Особенно подвержены в теплый период кишечным инфекциям дети. Это связано с низкой степенью активности защитных факторов, а так же с отсутствием сформированных гигиенических навыков у детей. Факторы иммунной защиты в желудочно-кишечном тракте у детей формируются к 5-летнему возрасту.
Практически все возбудители острой кишечной инфекции отличаются очень высокой устойчивостью. Например, возбудители паратифов и брюшного тифа продолжают свою жизнеспособность в молоке более 2 месяцев, в воде ещё дольше.
Микробы дизентерии в молоке могут жить и размножаться на протяжении 7 дней, а в речной воде — 35 дней. Свою жизнеспособность вирусы могут сохранять на различных предметах от 10 до 30 дней, а в фекалиях — более полугода.
Виды острых кишечных инфекций:
бактериальные: cальмонеллез, дизентерия, иерсиниоз, эшерихиоз, кампилобактериоз; острая кишечная инфекция, вызванная синегнойной палочкой, клостридиями, клебсиеллами, протеем; стафилококковое пищевое отравление, брюшной тиф, холера, ботулизм и прочие
ОКИ вирусной этиологи : ротавирусная, энтеровирусная, коронавирусная, аденовирусная, реовирусная инфекции
грибковые кишечные инфекции (чаще грибы рода Candida)
протозойные кишечные инфекции (лямблиоз, амебиаз) — отличаются крайне тяжелой клинической симптоматикой.
Кто является источником инфекции?
Основным источником инфекции является больной человек. Опасным является здоровый бактерионоситель и тот, у кого заболевание протекает в стертой форме, при которой он даже этого не замечает.
Как происходит заражение ?
Пути инфицирования:
В организм человека бактерии попадают через рот, вместе с пищей, водой или через грязные руки. Например, дизентерия может начаться при употреблении воды из-под крана, некипяченого молока; кишечная палочка может попасть в организм с просроченным кисломолочным продуктом; сальмонеллезом можно заразиться, употребив в пищу зараженные продукты, такие как куриное мясо и яйца, плохо промытые водой овощи и зелень.
Механизм заражения.
Основным механизмом попадания микроорганизмов в организм человека является алиментарный, но для вирусных инфекций характерен также и воздушно-капельный способ заражения.
Факторы передачи:
Пищевые продукты, предметы обихода, купание в открытых водоемах (в зависимости от инфекции). В передаче некоторых инфекций имеют значение насекомые (тараканы, мухи)
Антисанитарные условия
Несоблюдение правил личной гигиены
* Наиболее опасны выделения больного.
Наиболее восприимчивы к кишечным инфекциям:
Дети до 5 лет
Люди преклонного возраста
Лица с заболеваниями желудочно-кишечного тракта
Люди, страдающие алкоголизмом
Люди с ослабленным иммунитетом.
Инкубационный период в среднем длится от 6 часов до 2 суток.
Клиническая картина.
Как правило, острые кишечные инфекции начинаются остро с повышения температуры тела, жидкого стула, болей в животе.
Общие симптомы острых кишечных инфекций:
Интоксикация. Повышение температуры тела, слабость, головокружение, ломота в теле
* Нарушения пищеварения: боли в области желудка, тошнота, многократная рвота, учащение стула (испражнения становятся водянистыми)
Обезвоживание. Особенно опасно для детей.
Клиническая картина и профилактика некоторых инфекций.
Инфекции, вызванные бактериями.
Холера.
Вызывает холеру бактерия вида VibrioCholerae.
Передается инфекция с сырой водой, пищевыми продуктами, при контакте с больными.
Инкубационный период длится от нескольких часов до 6 суток, чаще 1-2 дня.
Симптомы инфекции: заостренные черты лица, сиплый голос, мучительная жажда, постоянная рвота, сухость кожи, слабость, внезапный и частый понос, напоминающий рисовый отвар, боли в мышцах и судороги.
Лечение направлено на восстановление водно-солевого баланса, введение антибиотиков и витаминов.
Профилактика холеры заключается в предупреждении заноса инфекции, в соблюдении санитарно-гигиенических мер, таких как обеззараживание воды, мытье рук, термическая обработка пищи, обеззараживание помещений общего пользования. Специфическая профилактика состоит во введении холерной вакцины и холероген-анатоксина (действует 3-6 месяцев).
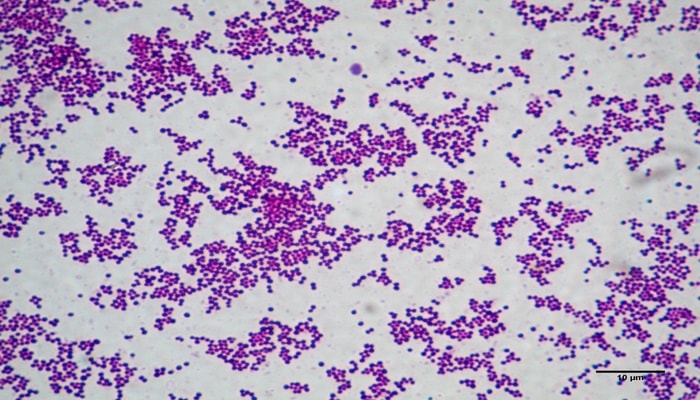
Сальмонеллез
Вызывается бактериями рода Salmonella, попадающих в организм с пищевыми продуктами животного происхождения.
Основные пути заражения:
Пищевой: мясо зараженных животных и птиц, недостаточно термически обработанные; питье загрязненной воды
При купании в загрязненной воде.
Инкубационный период длится от 2 часов до 3 суток, чаще 6-24 часа.
Симптомы: повышение температуры тела до 38-39оС, слабость, головная боль, тошнота, рвота, боли в животе, урчание, вздутие живота, многократный жидкий водянистый стул, боли в мышцах и суставах, судороги конечностей.
Лечение заключается в промывании желудка и кишечника, введении солевых растворов, спазмолитиков и антибиотиков. Необходимо обильное питье.
Профилактика: тщательная тепловая обработка мяса курицы и яиц, соблюдение правил личной гигиены, раздельные хранение и разделка сырой и готовой пищи.
Дизентерия (шигеллез).
Возбудители дизентерии принадлежат к роду Shigella.
Источником инфекции является больной или бактерионоситель.
Механизм передачи — фекально-оральный.
Основные пути передачи — контактно-бытовой, водный, алиментарный.
Факторы передачи: чаще молоко. Возможно овощи, фрукты, различные предметы, обсемененные шигеллами, мухи.
Инкубационный период длится от нескольких часов до 7 суток, чаще 2-3 суток.
Симптомы:
Заболевание начинается остро с появления болей в животе. Далее присоединяется расстройство стула. Частота стула колеблется от 10 до 20 раз в сутки. Стул сначала носит каловый характер, далее появляется слизь, кровь, уменьшается объем каловых масс, они могут приобретать вид плевка. Заболевание сопровождается повышением температуры тела, ознобом, слабостью, вялостью, снижением аппетита.
Лечение:
Больным дизентерией необходимо соблюдать постельный режим. Госпитализации подлежат больные со средне-тяжелым и тяжелым течением болезни. Назначается лечебное питание, антибактериальная терапия, компенсация потери жидкости, обильное питье. При болях в животе назначают спазмолитики.
Профилактика:
Для экстренной профилактики используют дизентерийный бактериофаг. Общая профилактика — санитарно-гигиенические мероприятия.
Ботулизм.
Возбудитель болезни — Clostridium botulinum
Заражение происходит при употреблении продуктов, в которых при анаэробных условиях размножаются бактерии и в большом количестве накапливается токсин.
Инкубационный период продолжается от 2 — 4 часов до 10 суток. В среднем — 2 суток.
Клиническая картина.
Болезнь начинается остро. Основные симптомы: головная боль, тошнота, рвота, боль в животе, нарушение зрения, глотания, изменение голоса. Смерть наступает от паралича дыхания.
Лечение.
При подозрении на ботулизм больные подлежат экстренной госпитализации в стационары, имеющие отделения реанимации. В первую очередь проводяточищение желудка и кишечника, вводят противоботулинистическую сыворотку. Наиболее эффективно её введение на первые сутки. Назначаются антибиотики. Больным с тяжелым течением болезни проводится искусственная вентиляция легких.
Профилактика:
Строгое соблюдение технологии производства консервированных продуктов.
Домашние заготовки хранить в холодильнике.
Лицам, употребившим подозрительный продукт, вводят половину лечебной дозы противоботулинистической сыворотки.
Инфекции, вызванные вирусами.
Ротавирусная инфекция.
Возбудителем инфекции является ротавирус.
Болеют в основном дети от 6 месяцев до 4 лет.
Механизм передачи возбудителя — фекально-оральный, чаще через воду.
Источник заболевания — больной, в меньшей степени вирусоноситель.
Инкубационный период длится от 15 часов до 7 суток.
Клиническая картина.
Болезнь начинается бурно, остро, появляются схваткообразные боли в животе, урчание, жидкий стул. У половины заболевших — рвота. Эти симптомы сочетаются с лихорадкой, головной болью, интоксикацией и катаральными явлениями. Отмечается снижение или отсутствие аппетита.
Лечение.
Госпитализации подлежат больные с выраженными признаками обезвоживания. Основная масса больных лечится на дому. Проводится регидратационная терапия. Восполнение жидкости в объемах, соответствующих потерям. Назначается щадящая диета до восстановления стула.
Профилактика:
Выявление и изоляция больных.
Дезинфекция в очаге инфекции.
Энтеровирусные инфекции.
Возбудитель — энтеровирусы групп Коксаки А, Коксаки В, ЕСНО.
Механизм передачи — фекально-оральный. Путь передачи — алиментарный. Факторы передачи чаще всего — овощи.
Источник инфекции — больной человек, который выделяет вирусы в окружающую среду с испражнениями и отделяемым дыхательных путей.
Инкубационный период составляет от 2 до 10 суток.
Клиническая картина.
Болезнь начинается остро с повышения температуры тела до 38-39оС, головной боли, боли в мышцах. Возможны тошнота и рвота, частый жидкий стул. Иногда присоединяются катаральные явления (ринит, фарингит, ларингит), а также герпетические высыпания на миндалинах. Проявления энтеровирусных инфекций многообразны, в особо тяжелых формах возможно развитие серозных менингитов и поражений сердца.
Лечение.
Госпитализация проводится по клиническим показаниям. В частности, при наличии менингеального синдрома и других поражениях нервной системы. Проводят противовоспалительную и дегидратационную терапию.
Профилактика:
Раннее выявление заболевших
Изоляция заболевших на 2 недели
В очаге инфекции — дезинфекция
Детям до 3 лет, имевшим контакт с больными, вводится нормальный человеческий иммуноглобулин, в нос закапывается лейкоцитарный интерферон в течение 7 дней.
Инфекции, вызванные простейшими.
Лямблиоз.
Возбудитель инфекции — Lamblia intestinalis, относится к простейшим.
Источник инфекции — больной человек или цистоноситель. Источником цист могут быть собаки и другие животные.
Механизм передачи — фекально-оральный (через воду, пищевые продукты, предметы обихода, посуду).
Инкубационный период составляет 10-15 дней.
Клиническая картина .
У больных отмечаются боли в верхней части живота или в области пупка, вздутие живота, урчание, тошнота, запоры, сменяющиеся поносами (испражнения жёлтые, с незначительной примесью слизи), дискинезии желчных путей, атопический дерматит, общая слабость, утомляемость, раздражительность, снижение аппетита, головные боли, головокружение, плохой сон.
Лечение.
Лечение направлено на ликвидацию токсикоза, противопаразитарная терапия, диета.
Профилактика:
Своевременное выявление больных и их лечение
Защита продуктов от загрязнения
Борьба с мухами
Не использовать воду из открытых источников без предварительного кипячения
Мытье фруктов, овощей
Соблюдение правил личной гигиены.
Диагностика острых кишечных инфекций.
Диагноз устанавливается на основании клинических признаков болезни, результатов лабораторного обследования, эпидемиологического анамнеза.
Лечение острых кишечных инфекций.
При подозрении на острую кишечную инфекцию необходимо обратиться к инфекционисту, терапевту или педиатру. При значительных болях в животе у детей необходимо вызвать скорую помощь для исключения хирургической патологии. Дети раннего возраста подлежат обязательной госпитализации.
Симптомы, с которыми необходимо обратиться к врачу незамедлительно:
Жидкий стул чаще 5 раз в сутки
Многократная рвота
Кровь в стуле
Схваткообразные боли в животе
Выраженная слабость и жажда
Наличие сопутствующих хронических инфекций.
Категорически запрещено
Применять болеутоляющие средства. В случае хирургической патологии это затруднит диагностику
Самостоятельно применять противодиарейные средства, так как при большинстве кишечных инфекций токсины скапливаются кишечнике, а применение таких препаратов приведет к их накоплению
Использовать грелку. Это только усилит воспалительный процесс.
Профилактика острых кишечных инфекций.
Профилактика острых кишечных инфекций включает общегигиенические и медицинские мероприятия, проводимые постоянно, вне зависимости от времени года и от уровня заболеваемости.
Необходимо выявить источник инфекции, изолировать его и начать лечение. В помещении, где находился больной, провести дезинфекцию.
Основные меры личной профилактики:
Соблюдать правила личной гигиены: тщательно мыть руки перед приемом и раздачей пищи, после посещения туалета, улицы
Следить за чистотой рук у детей, научить их соблюдать правила личной гигиены
Употреблять для питья кипяченую или бутилированную воду
Выбирать безопасные продукты
Следить за сроками годности продуктов
Тщательно мыть овощи и фрукты перед употреблением под проточной, а для детей — кипяченой водой
Проводить тщательную термическую обработку необходимых продуктов
Употреблять пищу желательно сразу после её приготовления
Готовые продукты хранить на холоде, оберегая их от мух. Не оставлять готовые продукты при комнатной температуре более чем на 2 часа
Правильно хранить продукты в холодильнике: не допускать контакта между сырыми и готовыми продуктами (хранить в разной посуде)
Содержать кухню в чистоте
Не скапливать мусор
Выезжая на отдых, необходимо брать с собой запас чистой питьевой воды. Не употреблять воду из открытых источников
Купаться только в специально отведенных для этой цели местах. При купании в водоемах и бассейнах не допускать попадания воды в рот.
Меры общественной профилактики.
В целях профилактики острых кишечных инфекций осуществляется государственный санитарно-эпидемиологический надзор за соблюдением санитарных правил и норм на объектах производства, хранения, транспортировки и реализации (оптом и в розницу) пищевых продуктов, общественного питания, водоканала, независимо от форм собственности и ведомственной принадлежности; за соблюдением персоналом санитарных правил и норм в организованных коллективах детей и взрослых, в лечебно-профилактических учреждениях, санаториях, домах отдыха, домах престарелых и др.
Проводится обязательная гигиеническая подготовка работников отдельных профессий, производств и организаций, связанных непосредственно с процессом производства, приготовления, хранения, транспортировки и реализации пищевых продуктов, питьевой воды, обучением и воспитанием детей и подростков с выдачей им личных медицинских книжек.
Источник