С чем дифференцируют вирусный гепатит с
Хронический гепатит – это воспалительное заболевание, характеризующееся фиброзными и некротическими изменениями ткани и клеток печени без нарушения структуры долек и признаков портальной гипертензии. В большинстве случаев пациенты жалуются на дискомфорт в области правого подреберья, тошноту, рвоту, нарушение аппетита и стула, слабость, снижение работоспособности, похудение, желтушность, зуд кожи. Диагностические мероприятия заключаются в проведении биохимического анализа крови, УЗИ органов брюшной полости, биопсии печени. Терапия направлена на нейтрализацию причины патологии, улучшение состояния пациента и достижение стойкой ремиссии.
Общие сведения
Хронический гепатит – это воспалительное поражение паренхимы и стромы печени, развивающееся под действием различных причин и продолжающееся больше 6 месяцев. Патология представляет серьезную социально-экономическую и клиническую проблему в связи с неуклонным ростом заболеваемости. По данным статистики, в мире зафиксировано 400 млн. больных хроническим гепатитом В и 170 млн. пациентов с хроническим гепатитом С, при этом ежегодно добавляется более 50 млн. впервые выявленных гепатитов В и 100-200 млн. гепатитов С. Все хронические гепатиты занимают примерно 70% в общей структуре патологических процессов печени. Болезнь встречается с частотой 50-60 случаев на 100 000 населения, заболеваемости в большей степени подвержены мужчины.
За последние 20-25 лет накоплено немало важных сведений о хроническом гепатите, стал понятен механизм его развития, поэтому разработаны более эффективные способы терапии, которые постоянно совершенствуются. Изучением вопроса занимаются врачи инфекционисты, терапевты, гастроэнтерологи и другие специалисты. Исход и эффективность терапии напрямую зависят от формы гепатита, общего состояния и возраста пациента.
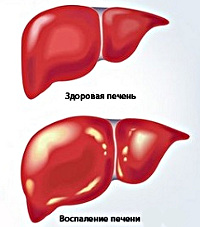
Хронический гепатит
Причины
Причиной хронического гепатита чаще всего является ранее перенесенный вирусный гепатит В, С, Д, иногда А. Каждый возбудитель по-разному воздействует на печень: вирус гепатита В не вызывает разрушения гепатоцитов, механизм развития патологии связан с иммунной реакцией на микроорганизм, который активно размножается в клетках печени и других тканях. Вирусы гепатита С и Д оказывают непосредственное токсическое воздействие на гепатоциты, вызывая их гибель.
Второй распространенной причиной патологии считается интоксикация организма, вызванная воздействием алкоголя, лекарственных препаратов (антибиотики, гормональные средства, противотуберкулезные медикаменты и т. п.), тяжелых металлов и химикатов. Токсины и их метаболиты, накапливаясь в клетках печени, вызывают сбой в их работе, накопление желчи, жиров и обменные нарушения, которые приводят к некрозу гепатоцитов. Помимо этого, метаболиты являются антигенами, на которые активно реагирует иммунная система. Также хронический гепатит может сформироваться в результате аутоиммунных процессов, которые связаны с неполноценностью Т-супрессоров и образованием токсичных для клеток Т-лимфоцитов.
Факторы риска
Спровоцировать развитие патологии может:
- нерациональное питание;
- злоупотребление алкоголем;
- неправильный образ жизни;
- инфекционные заболевания;
- малярия;
- эндокардит;
- различные болезни печени, которые вызывают метаболические нарушения в гепатоцитах.
Патогенез
Патогенез различных форм хронического гепатита связан с повреждением ткани и клеток печени, формированием иммунного ответа, включением агрессивных аутоиммунных механизмов, которые способствуют развитию хронического воспаления и поддерживают его в течение длительного времени.
Классификация
Хронический гепатит классифицируется по нескольким критериям: этиологии, степени активности патологии, данным биопсии. По причинам возникновения выделяют хронический вирусный гепатит В, С, Д, А, лекарственный, аутоиммунный и криптогенный (неясной этиологии). Степень активности патологических процессов может быть различной:
- минимальной — АСТ и АЛТ выше нормы в 3 раза, увеличении тимоловой пробы до 5 Ед, росте гамма-глобулинов до 30%;
- умеренной — концентрация АЛТ и АСТ повышаются в 3-10 раз, тимоловая проба 8 Ед, гамма-глобулины 30-35%;
- выраженной — АСТ и АЛТ выше нормы более чем в 10 раз, тимоловая проба больше 8 Ед, гамма-глобулины больше 35%.
На основе гистологического исследования и биопсии выделяют 4 стадии хронического гепатита:
- 0 стадия – фиброз отсутствует
- 1 стадия — незначительный перипортальный фиброз (разрастание соединительной ткани вокруг клеток печени и желчных протоков)
- 2 стадия — умеренный фиброз с порто-портальными септами: соединительная ткань, разрастаясь, образует перегородки (септы), которые объединяют соседние портальные тракты, сформированные ветвями воротной вены, печеночной артерии, желчными протоками, лимфатическими сосудами и нервами. Портальные тракты располагаются на углах печеночной дольки, которая имеет форму шестиугольника
- 3 стадия – сильный фиброз с порто-портальными септами
- 4 стадия — признаки нарушения архитектоники: значительное разрастание соединительной ткани с изменением структуры печени.
Симптомы хронического гепатита
Общие проявления
Симптомы хронического гепатита вариабельны и зависят от формы патологии. Признаки при малоактивном (персистирующем) процессе слабо выражены либо совсем отсутствуют. Общее состояние пациента не меняется, но ухудшение вероятно после злоупотребления алкоголем, интоксикации, витаминной недостаточности. Возможны незначительные боли в области правого подреберья. Во время осмотра обнаруживается умеренное увеличение печени.
Клинические признаки при активной (прогрессирующей) форме хронического гепатита ярко выражены и проявляются в полном объеме. У большинства больных регистрируется диспепсический синдром (метеоризм, тошнота, рвота, нарушение аппетита, вздутие живота, изменение стула), астеновегетативный синдром (резкая слабость, утомляемость, снижение работоспособности, похудение, бессонница, головные боли), синдром печеночной недостаточности (желтуха, лихорадка, появление жидкости в брюшной полости, кровоточивость тканей), длительные или периодические боли в области живота справа.
На фоне хронического гепатита увеличиваются размеры селезенки и регионарные лимфатические узлы. Из-за нарушения оттока желчи развивается желтуха, зуд. Также на кожных покровах можно обнаружить сосудистые звездочки. Во время осмотра выявляется увеличение размеров печени (диффузное либо захватывающее одну долю). Печень плотная, болезненная при пальпации.
Хронические вирусные гепатиты
Хронический вирусный гепатит Д протекает особенно тяжело, для него характерна ярко выраженная печеночная недостаточность. Большинство пациентов жалуются на желтуху, зуд кожных покровов. Помимо печеночных признаков, диагностируются внепеченочные: поражение почек, мышц, суставов, легких и пр.
Особенность хронического гепатита С – длительное персистирующее течение. Более 90% острых гепатитов С завершаются хронизацией. У пациентов отмечается астенический синдром и незначительное увеличение печени. Течение патологии волнообразное, через несколько десятков лет она заканчивается циррозом в 20-40% случаев.
Хронические неинфекционные гепатиты
Аутоиммунный гепатит встречается у женщин от 30 лет и старше. Для патологии характерна слабость, повышенная утомляемость, желтушность кожи и слизистых, болезненность в правом боку. У 25 % больных патология имитирует острый гепатит с диспепсическим и астеновегетативным синдромом, лихорадкой. Внепеченочные признаки встречаются у каждого второго пациента, они связаны с поражением легких, почек, сосудов, сердца, щитовидной железы и других тканей и органов.
Лекарственный хронический гепатит характеризуется множественными признаками, отсутствием специфических симптомов, иногда патология маскируется под острый процесс или механическую желтуху.
Диагностика
Диагностика хронического гепатита должна быть своевременной. Все процедуры проводятся в отделении гастроэнтерологии. Окончательный диагноз ставят на основании клинической картины, инструментального и лабораторного обследования: анализа крови на маркеры, УЗИ органов брюшной полости, реогепатографии (исследование кровоснабжения печени), биопсии печени.
Лабораторные исследования
Анализ крови позволяет определять форму патологии благодаря обнаружению специфических маркеров – это частицы вируса (антигены) и антитела, которые образуются в результате борьбы с микроорганизмом. Для вирусного гепатита А и Е характерны маркеры только одного типа — anti-HAV IgM или anti-HЕV IgM.
При вирусном гепатите В можно обнаружить несколько групп маркеров, их количество и соотношение указывают на стадию патологии и прогноз: поверхностный антиген В (HBsAg), антитела к ядерному антигену Anti-HBc, Anti-HBclgM, НВеАg, Anti-HBe (он появляется только после завершения процесса), Anti-HBs (формируется при адаптации иммунитета к микроорганизму). Вирус гепатита Д идентифицируется на основании Anti-HDIgM, суммарных Anti-HD и РНК этого вируса. Главный маркер гепатита С — Anti-HCV, второй – РНК вируса гепатита С.
Функции печени оцениваются на основании биохимического анализа, а точнее, определении концентрации АЛТ и АСТ (аминотрансферазы), билирубина (желчного пигмента), щелочной фосфатазы. На фоне хронического гепатита их количество резко увеличивается. Поражение клеток печени приводит к резкому снижению концентрации альбуминов в крови и значительному увеличению глобулинов.
Инструментальная диагностика
УЗИ органов брюшной полости – безболезненный и безопасный способ диагностики. Он позволяет определить размеры внутренних органов, а также выявить произошедшие изменения. Самый точный метод исследования – биопсия печени, она позволяет определить форму и стадию патологии, а также подобрать наиболее эффективный метод терапии. На сновании результатов можно судить о степени распространенности процесса и тяжести, а также о вероятном исходе.
Лечение хронического гепатита
Лечение преследует цель устранения причины возникновения патологии, купирования симптомов и улучшения общего состояния. Терапия должна быть комплексной. Большинству пациентов назначают базисный курс, направленный на снижение нагрузки на печень. Всем больным с хроническим гепатитом необходимо сократить физические нагрузки, им показан малоактивный образ жизни, полупостельный режим, минимальное количество лекарственных препаратов, а также полноценная диета, обогащенная белками, витаминами, минералами (диета № 5). Необходимо исключить жирные, жареные, копченые, консервированные продукты, пряности, крепкие напитки (чай и кофе), а также алкоголь.
Медикаментозная терапия
При возникновении запоров показаны мягкие слабительные средства, для улучшения пищеварения – ферментные препараты без содержания желчи. Для защиты клеток печени и ускорения процессов восстановления назначают гепатопротекторы. Их следует принимать до 2-3 месяцев, желательно повторять курс приема таких лекарств несколько раз в год. При выраженном астеновегетативном синдроме используют поливитамины, природные адаптогены. Нередко применяют витамины в инъекциях: В1, В6, В12.
Интерферонотерапия
Вирусные хронические гепатиты плохо поддаются терапии, большую роль играют иммуномодуляторы, которые косвенно воздействуют на микроорганизмы, активизируя иммунитет пациента. Использовать самостоятельно эти медикаменты запрещено, так как они обладают противопоказаниями и особенностями.
Особое место среди таких препаратов занимают интерфероны. Их назначают в виде внутримышечных или подкожных инъекций до 3 раз в неделю; при этом возможно повышение температуры тела, поэтому перед инъекцией необходим прием жаропонижающих средств. Положительный результат после лечения интерфероном наблюдается в 25 % случаев хронических гепатитов. В детском возрасте эта группа препаратов используется в виде ректальных свечей. Если позволяет состояние пациента, проводят интенсивную терапию: применяют препараты интерферона и противовирусные средства в больших дозировках, например, комбинируют интерферон вместе с рибавирином и ремантадином (особенно при гепатите С).
Постоянный поиск новых лекарственных препаратов привел к разработке пегилированных интерферонов, в которых молекула интерферона соединена с полиэтиленгликолем. Благодаря этому лекарство может дольше находиться в организме и длительно бороться с вирусами. Такие медикаменты высокоэффективны, они позволяют сократить частоту их приема и продлить период ремиссии хронического гепатита.
Дезинтоксикационная терапия
Если хронический гепатит вызван интоксикацией, то следует провести дезинтоксикационную терапию, а также исключить проникновение токсинов в кровь (отменить лекарственный препарат, алкоголь, уйти с химического производства и т. п.).
Терапия аутоиммунного гепатита
Аутоиммунный хронический гепатит лечится глюкокортикоидами в комбинации с азатиоприном. Гормональные средства принимают внутрь, после наступления эффекта их дозу понижают до минимально допустимой. При отсутствии результатов назначают пересадку печени.
Профилактика и прогноз
Прогноз хронического гепатита зависит от вида болезни. Лекарственные формы практически полностью излечиваются, аутоиммунные также хорошо поддаются терапии, вирусные редко разрешаются, чаще всего они трансформируются в цирроз печени. Совмещение нескольких возбудителей, например, вируса гепатита В и Д, вызывает развитие наиболее тяжелой формы заболевания, которая быстро прогрессирует. Отсутствие адекватной терапии в 70% случаев приводит к циррозу печени.
Больные и носители вирусов гепатита не представляют большой опасности для окружающих, так как заражение воздушно-капельным и бытовым путем исключается. Заразиться можно только после контакта с кровью или другими биологическими жидкостями. Чтобы снизить риск развития патологии, нужно использовать барьерную контрацепцию во время полового акта, не брать чужие предметы гигиены. Для экстренной профилактики гепатита В в первые сутки после возможного заражения применяют человеческий иммуноглобулин. Также показана вакцинация против гепатита В. Специфическая профилактика других форм этой патологии не разработана.
Источник
 Вирусный гепатит F – это острое воспалительное заболевание печени, вызываемое HFV-вирусом, который поражает паренхиму органа и постепенно приводит к печеночно-клеточной недостаточности.
Вирусный гепатит F – это острое воспалительное заболевание печени, вызываемое HFV-вирусом, который поражает паренхиму органа и постепенно приводит к печеночно-клеточной недостаточности.
Вирус гепатита F был открыт недавно, благодаря усовершенствованной серологической диагностике. В связи с этим информация относительно данного заболевания очень поверхностна.
Вирусный гепатит F распространен повсеместно, но точных статистический данных по встречаемости заболевания, как в целом, так и в отдельных регионах пока нет. Достоверно известно, что увеличению случаев заболевания способствуют неблагоприятные жилищно-бытовые условия, военные действия со скоплением большого количества военных и беженцев, чрезвычайные ситуации в регионах и в первую очередь наводнения или цунами. Чаще болеют мужчины в возрасте от 25 до 48 лет.
Прогноз для человека неблагоприятный. Данный процесс протекает хронически с частыми обострениями, которые со временем приводят к печеночной недостаточности и летальному исходу.
Причины возникновения
 Возбудителем заболевания является ДНК-содержащий HFV-вирус, который по своей структуре напоминает аденовирусную инфекцию.
Возбудителем заболевания является ДНК-содержащий HFV-вирус, который по своей структуре напоминает аденовирусную инфекцию.
Источником распространения заболевания является больной человек или носитель вируса (лица, которые могут инфицировать окружающих, но при этом сами не заболевают).
Для вирусного гепатита F характерными являются 2 пути передачи возбудителя:
- Основной путь – фекально-оральный, который осуществляется через загрязненную вирусом питьевую воду, не мытые руки, овощи, фрукты. Загрязнение воды и окружающей среды происходит при недостаточной очистке сточных вод или при смешивании питьевой воды с канализацией.
- Гематогенный путь, который реализуется по средствам переливания инфицированной донорской крови, через недостаточно очищенный или не стерильный медицинский инструментарий, при беременности от инфицированной матери к плоду.
К группе риска по развитию данного заболевания относятся:
- врачи;
- средний медицинский персонал;
- санитары;
- военные;
- работники службы МЧС;
- наркоманы;
- ВИЧ-инфицированные и больные СПИДом (синдром приобретенного иммунодефицита).
Классификация
В зависимости от степени тяжести процесса выделяют:
- Вирусный гепатит F легкой степени;
- Вирусный гепатит F средней степени тяжести;
- Вирусный гепатит F тяжелый.
В зависимости от пути передачи инфекции вирусный гепатит F бывает:
- Фекально-оральный;
- Гемотрансфузионный;
- Вертикальный (передача инфекции от беременной матери к плоду, в период внутриутробного развития).
Симптомы вирусного гепатита F
Данные об инкубационном периоде заболевания неточные, многие авторы считают, что вирусный гепатит F по своей симптоматической картине напоминает гепатит А. Из этого можно предположить, что инкубационный период составляет 14 – 28 дней с момента инфицирования.
В данном периоде больных беспокоит:
- общее недомогание;
- слабость;
- повышенная утомляемость;
- нередко озноб, увеличенное потоотделение;
- снижение работоспособности;
- депрессия;
- незначительное повышение температуры тела до 37,00С.
Затем следует период развернутых клинических проявлений:
- головная боль;
- головокружение;
- кровоточивость десен;
- тошнота;
- редко – рвота кишечным содержимым;
- боли в области правого подреберья;
- вздутие кишечника;
- расстройство стула;
- желтуха (пожелтение кожных покровов и видимых слизистых оболочек);
- увеличение размеров печени.
После периода развернутых клинических проявлений (обострение) следует период ремиссии, и вирусный гепатит F перетекает в хронический процесс.
Диагностика
Лабораторные методы исследования
При данных методах исследования можно выявить воспалительный процесс в паренхиме печени:
- общий анализ крови, в котором наблюдается повышение лейкоцитов, более 9 – 11*109/л и увеличение СОЭ (скорости оседания эритроцитов) более 15 мм/ч.
- общий анализ мочи, в котором наблюдается появление следов белка (в норме белок в моче — отрицательный) и плоского эпителия более 10 – 15 в поле зрения.
- печеночные пробы:
Показатель | Нормальное значение | Значение при гепатите F |
|---|---|---|
Общий белок | 64 – 83 г/л | 50 – 60 г/л |
Общий билирубин | 8,6 – 20,5 мкмоль/л | 20,5 – 47,0 мкм/л |
Прямой билирубин | 8,6 мкмоль/л | Более 30 мкмоль/л |
АЛТ (аланинаминотрансфераза) | 5 – 30 МЕ/л | Более 40 МЕ/л |
АСТ (аспартатаминотрансфераза) | 7 – 40 МЕ/л | 40 – 90 МЕ/л |
Щелочная фосфатаза | 50 – 120 МЕ/л | Более 120 МЕ/л |
ЛДГ (лактатдегидрогеназа) | 0,8 – 4,0 пирувата/мл-ч | Более 4,0 пирувата/мл-ч |
Альбумин | 35 – 50 г/л | 20 – 45 г/л |
Тимоловая проба | 1 – 4 ед. | 4 – 6 ед. |
Серологические методы исследования
 Данные методы являются специфическими и позволяют установить возбудителя инфекции:
Данные методы являются специфическими и позволяют установить возбудителя инфекции:
- ИФА (иммуноферментный анализ);
- ПЦР (полимеразная цепная реакция).
Лечение вирусного гепатита F
Медикаментозное лечение
- Интерферон по 2 – 3 млн МЕ 3 раза в неделю, утром, натощак;
-
 Детоксикационная терапия:
Детоксикационная терапия: - раствор Реосорбилакта 200,0 внутривенно капельно 1 раз в сутки;
- раствор Реополиглюкина 200,0 – 400,0 мл внутривенно капельно 1 раз в сутки.
- Энтеросорбенты:
- Энтеросгель по 1 столовой ложке 3 раза в сутки между приемами пищи;
- Смекта по 1 пакетику 3 раза в сутки натощак;
- Дуфалак по 30 – 40 мг (в зависимости от массы тела) 1 раза в сутки за 15 – 20 минут до еды.
- Ферменты:
- Пангрол по 20 000 3 раза в сутки вместе с приемом пищи;
- Креон 25 000 ЕД 3 раза в сутки вместе с приемом пищи.
- Спазмолитики при боли:
- Мебеверин по 1 таблетке 2 – 3 раза в сутки.
- Желчегонные препараты: Алохол, Лив52, Холосас ежедневно 3 раза в сутки;
- Общеукрепляющая терапия:
- Поливитамины с минералами (например, Витрум) в течение 3х месяцев.
Длительность приема препаратов и их доза решается в индивидуальном порядке вашим лечащим врачом.
Народное лечение
-
 Взять по 10 грамм семян тмина, фенхеля (укропа), кору крушины и листьев мяты, а также по 20 грамм травы золототысячника и тысячелистника. Получившийся сбор измельчить, используя блендер. 1 столовую ложку приготовленной смеси заливают 1 литром кипятка, настаивают 3 – 4 часа в темном, теплом месте и процеживаю. Настой храниться в холодильнике. Принимать по 50 мл (1/4 стакана) 3 раза в день перед приемом пищи.
Взять по 10 грамм семян тмина, фенхеля (укропа), кору крушины и листьев мяты, а также по 20 грамм травы золототысячника и тысячелистника. Получившийся сбор измельчить, используя блендер. 1 столовую ложку приготовленной смеси заливают 1 литром кипятка, настаивают 3 – 4 часа в темном, теплом месте и процеживаю. Настой храниться в холодильнике. Принимать по 50 мл (1/4 стакана) 3 раза в день перед приемом пищи. - Взять несколько корнеплодов черной редьки, очистить от шкурки и натереть на мелкой терке, затем выжать из нее сок, используя марлю или сито. К 1 литру сока добавляют 400 мг меда и хорошо перемешивают. Принимать по 2 столовые ложки натощак 2 раза в день (утром и вечером).
- 1 кг овса хорошо промыть и залить 10 литрами проточной воды. Кипятить на большем огне пока в кастрюле не останется 2 – 2,5 литра воды. Затем овес снять с огня, процедить через сито, добавить 100 гр. сливочного масла и 1 кг меда. Полученную смесь поставить на огонь, дать покипеть 15 минут и остудить при комнатной температуре. Принимать по 1 столовой ложке 3 раза в день за 1 час до приема пищи.
Диета, облегчающая течение заболевания
При вирусном гепатите F, для того чтобы не перегружать печень, требуется придерживаться очень строгой диеты.
Продукты и блюда, разрешенные к употреблению:
- овощные супы с добавлением круп;
- каши, исключая пшенную, пшеничную и ячневую;
- тушеное в собственном соку или отварное мясо курицы, говядины, телятины;
- рыба не жирных сортов;
- тушеные или отварные овощи;
-
 кисло-молочные продукты – кефир, творог малой жирности;
кисло-молочные продукты – кефир, творог малой жирности; - белый, подсушенный хлеб;
- фрукты (бананы, яблоки, запеченные в духовке или приготовленные на водяной бане);
- компоты, морсы, не крепкий чай зеленый или черный;
- кисель, желе домашнего приготовления.
Продукты и блюда, которые запрещены:
- борщ, окрошка, щи, солянка и прочие первые блюда на мясных бульонах с использованием острых или кислых специй и продуктов;
- жареное жирное мясо птицы, свинина, сало, баранина;
- жареная картошка, макаронные изделия;
- свежие овощи;
- консервы, консервация, соленья;
- копченые продукты, сосиски, колбасы;
- яйца;
- цельное молоко, сметана, сливки;
- майонез, кетчуп, горчица и пр. соусы;
- шоколад, сдобное тесто, торты;
- цитрусовые;
- алкоголь, газированные сладкие напитки, кофе, какао.
Осложнения
- острый холецистит (воспаление желчного пузыря);
- калькулезный холецистит (образование камней в желчном пузыре);
- холангит (воспаление желчевыводящих протоков);
- печеночно-клеточная недостаточность;
- печеночная кома;
- летальный исход.
Профилактика
- соблюдение правил личной гигиены;
- активный образ жизни;
- рациональное питание;
- занятие спортом;
- обеспечение населения очищенной питьевой водой;
- улучшение жилищно-бытовых условий в регионах с низким санитарно-гигиеническими уровнем;
- ежегодная серологическая диагностика лиц, которые относятся к группе риска.
Источник


