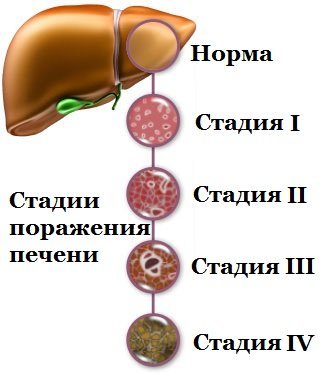
Синдром печеночной недостаточности при циррозе печени
Печеночная недостаточность – острый или хронический синдром, развивающийся при нарушении одной или нескольких функций печени, сопровождающийся метаболическими расстройствами, интоксикацией, нарушениями деятельности ЦНС и развитием печеночной комы. Заболевание протекает с явлениями печеночноклеточной недостаточности (желтухой, геморрагическим, диспепсическим, отечно-асцитическим синдромами, лихорадкой, похуданием) и печеночной энцефалопатии (эмоциональной лабильностью, апатией, нарушениями речи, тремором рук, атаксией). Крайней степенью печеночной недостаточности служит развитие печеночной комы. Печеночную недостаточность выявляют на основании биохимических показателей крови, ЭЭГ, гепатосцинтиграфии. Лечение печеночной недостаточности направлено на устранение интоксикации, нормализацию электролитных нарушений, восстановление кислотно-щелочного равновесия.
Общие сведения
Печеночная недостаточность развивается при массивных дистрофических, фиброзных или некротических изменениях паренхимы печени различной этиологии. В гастроэнтерологии и гепатологии выделяют острое и хроническое течение печеночной недостаточности. Ведущим патогенетическим звеном печеночной недостаточности служит нарушение дезинтоксикационной функции органа, в связи с чем токсические продукты метаболизма (аммиак, γ-аминомасляная кислота, фенолы, меркаптан, жирные кислоты и др.) вызывают поражение ЦНС. Характерно развитие электролитных нарушений (гипокалиемии), метаболического ацидоза. Летальность при печеночной недостаточности достигает 50-80%.

Печеночная недостаточность
Классификация печеночной недостаточности
По клиническому течению различают острую и хроническую печеночную недостаточность. Развитие острой печеночной недостаточности происходит не позднее 2-х месяцев от момента поражения печени. Чаще всего причиной острой недостаточности выступают фульминантные (молниеносные) формы вирусного гепатита, алкогольного, лекарственного или другого токсического поражения печени. Хроническая печеночная недостаточность обусловлена прогрессированием хронических заболеваний печени (опухолей, фиброза, цирроза и др.).
Печеночная недостаточность может развиваться по эндогенному, экзогенному или смешанному механизму. В основе эндогенной недостаточности лежит гибель гепатоцитов и выключение из функционирования свыше 80% печеночной паренхимы, что обычно наблюдается при острых вирусных гепатитах, токсическом поражении печени. Развитие экзогенной печеночной недостаточности связано с нарушением печеночного кровотока, что приводит к поступлению крови, насыщенной токсическими веществами, из воротной вены сразу в общий круг, минуя печень. Экзогенный механизм чаще имеет место при шунтирующих вмешательствах по поводу портальной гипертензии и циррозе печени. Смешанная печеночная недостаточность возникает при наличии обоих патогенетических механизмов – эндогенного и экзогенного.
В развитии печеночной недостаточности выделяют три стадии: начальную (компенсированную), выраженную (декомпенсированную), терминальную дистрофическую и печеночную кому. В свою очередь, печеночная кома также разворачивается последовательно и включает фазы прекомы, угрожающей комы и клинически выраженной комы.
Причины печеночной недостаточности
В возникновении печеночной недостаточности ведущую роль играют инфекционные поражения печени вирусами, бактериями, паразитами. Наиболее частой причиной печеночной недостаточности выступают вирусные гепатиты: гепатит В (47% случаев), гепатит А (5%), гепатиты С, D и Е. На фоне вирусных гепатитов печеночная недостаточность чаще развивается у пациентов старше 40 лет, имеющих заболевания печени, злоупотребляющих алкоголем и наркотическими веществами. Реже возникновение печеночной недостаточности связано с инфицированием вирусами Эпштейна-Барра, простого герпеса, аденовирусом, цитомегаловирусом и др.
Следующими по частоте этиологическими факторами печеночной недостаточности являются медикаменты и токсины. Так, массивное поражение печеночной паренхимы может вызывать передозировка парацетамола, анальгетиков, седативных препаратов, диуретиков. Сильнейшими токсинами, вызывающими явления печеночной недостаточности, служат яд бледной поганки (аманитоксин), микотоксин грибков рода аспергилл (афлатоксин), химические соединения (четыреххлористый углерод, желтый фосфор и др.).
В ряде случаев печеночная недостаточность может быть обусловлена гипоперфузией печени, возникающей в связи с веноокклюзионной болезнью, хронической сердечной недостаточностью (ХСН), синдромом Бадда-Киари, профузным кровотечением. Печеночная недостаточность может развиваться при массивной инфильтрации печени опухолевыми клетками лимфомы, метастазировании рака легких, рака поджелудочной железы.
К редким причинам печеночной недостаточности относят острую жировую дистрофию печени, аутоиммунный гепатит, эритропоэтическую протопорфирию, галактоземию, тирозинемию и др. В ряде случаев развитие печеночной недостаточности бывает связано с операционными вмешательствами (портокавальным шунтированием, трансъюгулярным внутрипеченочным портосистемным шунтированием, резекцией печени) или тупой травмой печени.
Факторами, провоцирующими срыв компенсаторных механизмов и развитие печеночной недостаточности, могут выступать нарушения электролитного баланса (гипокалиемия), рвота, понос, интеркуррентные инфекции, злоупотребление алкоголем, желудочно-кишечные кровотечения, лапароцентез, избыточное употребление белковой пищи и др.
Симптомы печеночной недостаточности
Клиническая картина печеночной недостаточности включает синдромы печеночноклеточной недостаточности, печеночной энцефалопатии и печеночную кому. В стадии печеночноклеточной недостаточности появляется и прогрессирует желтуха, телеангиоэктазии, отеки, асцит, явления геморрагического диатеза, диспепсия, боли в животе, лихорадка, похудание. При хронической печеночной недостаточности развиваются эндокринные нарушения, сопровождающиеся снижением либидо, бесплодием, тестикулярной атрофией, гинекомастией, алопецией, атрофией матки и молочных желез. Нарушение процессов метаболизма в печени характеризуется появлением печеночного запаха изо рта. Лабораторные тесты на данной стадии печеночной недостаточности выявляют нарастание уровня билирубина, аммиака и фенолов в сыворотке крови, гипохолестеринемию.
В стадии печеночной энцефалопатии отмечаются психические нарушения: неустойчивость эмоционального состояния, встревоженность, апатия, нарушение сна, ориентировки, возможны возбуждение и агрессия. Нервно-мышечные расстройства проявляются невнятностью речи, нарушениями письма, «хлопающим» тремором пальцев рук (астериксисом), нарушением координации движений (атаксией), повышением рефлексов.
Терминальной стадией печеночной недостаточности служит печеночная кома. В фазу прекомы появляются сонливость, вялость, спутанность сознания, кратковременное возбуждение, мышечные подергивания, судороги, тремор, ригидность скелетной мускулатуры, патологические рефлексы, неконтролируемое мочеиспускание. Могут отмечаться кровоточивость десен, носовые кровотечения, геморрагии из пищеварительного тракта. Печеночная кома протекает с отсутствием сознания и реакции на болевые раздражители, угасанием рефлексов. Лицо пациента приобретает маскообразное выражение, зрачки расширяются и не реагируют на свет, снижается АД, появляется патологическое дыхание (Куссмауля, Чейна-Стокса). Как правило, в данной стадии печеночной недостаточности наступает гибель больных.
Диагностика печеночной недостаточности
При сборе анамнеза у пациентов с подозрением на печеночную недостаточность выясняют факты злоупотребления алкоголем, перенесенных вирусных гепатитов, имеющихся болезней обмена веществ, хронических заболеваний печени, злокачественных опухолей, приема лекарственных препаратов.
Исследование клинического анализа крови позволяет выявить анемию, лейкоцитоз. По данным коагулограммы определяются признаки коагулопатии: снижение ПТИ, тромбицитопения. У пациентов с печеночной недостаточностью необходимо динамическое исследование биохимических проб: трансаминаз, щелочной фосфотазы, гамма-глутамилтрансферазы, билирубина, альбумина, натрия, калия, креатинина, КОС.
При диагностике печеночной недостаточности учитывают данные УЗИ органов брюшной полости: с помощью эхографии оценивают размеры печени, состояние паренхимы и сосудов портальной системы, исключаются опухолевые процессы в брюшной полости. С помощью гепатосцинтиграфии диагностируются диффузные поражения печени (гепатиты, цирроз, жировой гепатоз), опухоли печени, оценивается скорость билиарной секреции. При необходимости обследование при печеночной недостаточности дополняется МРТ и МСКТ брюшной полости.
Электроэнцефалография служит главным способом выявления печеночной энцефалопатии и прогноза печеночной недостаточности. При развитии печеночной комы на ЭЭГ регистрируется замедление и уменьшение амплитуды волн ритмической активности Морфологические данные биопсии печени различаются в зависимости от заболевания, приведшего к печеночной недостаточности. Печеночную энцефалопатию дифференцируют с субдуральной гематомой, инсультом, абсцессом и опухолями головного мозга, энцефалитом, менингитом.
Лечение печеночной недостаточности
При печеночной недостаточности назначается диета со строгим ограничением или исключением белка; на стадии прекомы обеспечивается зондовое или парентеральное питание.
Лечение печеночной недостаточности включает мероприятия по дезинтоксикации, улучшению микроциркуляции, нормализации электролитных нарушений и кислотно-щелочного равновесия. С этой целью внутривенно вводят большие объемы 5% р-ра глюкозы, кокарбоксилазу, панангин, витамины В6, B12, эссенциале, липоевую кислоту. Для устранения аммиачной интоксикации и связывания образующегося в организме аммиака назначают раствор глутаминовой кислоты или орницетила.
Для уменьшения всасывания токсических веществ проводится очищение кишечника с помощью слабительных и клизм; назначают короткие курсы антибиотиков широкого спектра и лактулозы, подавляющие процессы гниения в кишечнике.
При развитии печеночноклеточной комы показано введение преднизолона; с целью борьбы с гипоксией целесообразно проведение кислородных ингаляций, гипербарической оксигенации.
Для комплексной терапии печеночной недостаточности применяется гемосорбция, плазмаферез, гемодиализ, УФО крови.
Прогноз и профилактика печеночной недостаточности
При своевременном интенсивном лечении печеночной недостаточности нарушения функции печени обратимы, прогноз благоприятный. Печеночная энцефалопатия в 80-90% переходит в терминальную стадию печеночной недостаточности – печеночную кому. При глубокой коме чаще всего наступает летальный исход.
Для предупреждения печеночной недостаточности необходима своевременная терапия заболеваний печени, исключение гепатотоксических воздействий, лекарственных передозировок, алкогольных отравлений.
Источник
Цирроз печени – это состояние, при котором поражаются печеночные клетки вследствие аутоиммунного, токсического или вирусного воздействия на организм. Заболевание встречается повсеместно, проявляется желтушным синдромом, а также признаками повреждения ткани печени на УЗИ или МРТ, КТ. Самой частой причиной цирроза является гепатит С или алкоголизм. При этих патологиях печень начинает разрушаться еще задолго до появления симптоматики.
Цирроз имеет обширную клиническую картину в виде комплексов симптомов, которые условно объединяются в синдромы. Такая группировка помогает поставить точный диагноз, назначить необходимое лечение, а также правильно оказать первую медицинскую помощь. Цель статьи: ознакомить читателя с проявлениями синдромов при циррозе, выяснить их значимость для диагностики.
Патогенетические механизмы и классификация
Для успешной терапии патологии важно понимать механизмы ее развития:
Чаще всего болезнь возникает чаще по причине вирусного поражения клеточных структур печени. Главными возбудителями, тропными к печеночной ткани, считаются вирусы гепатита А, В, С. При попадании вирусной частицы в кровь возбудитель мигрирует к печеночной ткани.
Для репликации возбудителю необходим готовый генетический материал гепатоцитов. Встраиваясь в геном печеночных структур, возбудитель создает новую РНК или ДНК, собирает вирусную частицу внутри клетки, а затем выходит из нее. После этого гепатоцит погибает.
Цирроз как следствие гепатита
При аутоиммунном механизме развития цирроза гепатоциты повреждаются вследствие нарушения работы иммунной системы. Т-лимфоциты ошибочно принимают собственные клетки печени за чужеродные, что приводит к запуску воспалительной реакции.
В очаг воспаления попадают цитокины, киллеры, макрофаги, разрушающие гепатоциты. Ткань печени постепенно замещается соединительной или жировой тканью. Без лечения у больного быстро развиваются симптомы печеночной недостаточности.
- Алкогольный цирроз возникает на фоне длительного токсического влияния этилового спирта на гепатоциты. Этиловый спирт нарушает захват билирубина клетками печени. Это приводит к желтушному синдрому, а также нарушению метаболизма любых соединений, попадающих в организм. Клетки печени перерождаются в жировую ткань. Для разрушения органа необходим длительный промежуток времени.
При циррозе можно обнаружить разнообразные симптомокомплексы, основные из которых описаны в таблице (Табл. 1).
Таблица 1 – Синдромы при циррозе
| Название синдрома | Специфические проявления |
|---|---|
| Астеновегетативный | Утомляемость, низкая производительность труда, плохое настроение, депрессия. |
| Цитолиз | Гипертермия, желтушность кожного покрова и склер, потеря веса, специфический запах изо рта, эритема на ладонях, сосудистые образования. |
| Иммуновоспалительный | Гипертермия, суставные боли, воспаление сосудистого русла кожи и легких, увеличение размеров селезенки, лимфатических узлов, миалгии. |
| Холестаз | Зуд кожного покрова, желтушность, появление пигментированных участков кожи, повышение температуры тела, темная моча, светлый кал (иногда). |
| Диспепсический | Метеоризм, неприятные ощущения в области желудка, отрыжка, тошнота, плохой аппетит, экстремально низкий вес, запоры. |
| Геморрагический | Кровотечения из носа, прямой кишки, десен, кровоизлияния на коже. |
| Портально-гипертензионный | Выпот в брюшной полости, увеличение селезенки, портокавальные анастомозы (пищеварительного тракта, коже живота («голова медузы»)) иногда сопровождаются кровопотерей. Увеличение селезенки проявляются – анемией, снижением лейкоцитов, тромбоцитов. |
| Печеночно-клеточная недостаточность | Энцефалопатия: депрессивный настрой, резкие смены настроения, изменение поведения, нарушение качества и режима сна, летаргический сон, сопор, тремор рук, коматозное состояние, отсутствие или ослабление рефлексов. |
| Гепаторенальный | Уменьшение или отсутствие мочи, увеличение объема выпота в брюшной полости, гипотония. |
Особенности развития гепаторенального симптомокомплекса
Гепаторенальный симптомокомплекс (ГРС) формируется на фоне печеночной недостаточности, расширения венозной сети печени. При циррозе увеличен уровень глюкагона крови, усиливается работа калиевых каналов, что приводит к расширению венозной системы печени. Давление начинает падать, развивается сильная гипотония.
Почки запускают работу ренин-ангиотензиновой системы, предназначенной для сохранения кровотока в почках. В результате работы этой системы почечные сосуды сильно сужаются для поддержания должного давления в канальцах, осуществления фильтрации крови в почках. При этом сохраняется минимальный диурез.
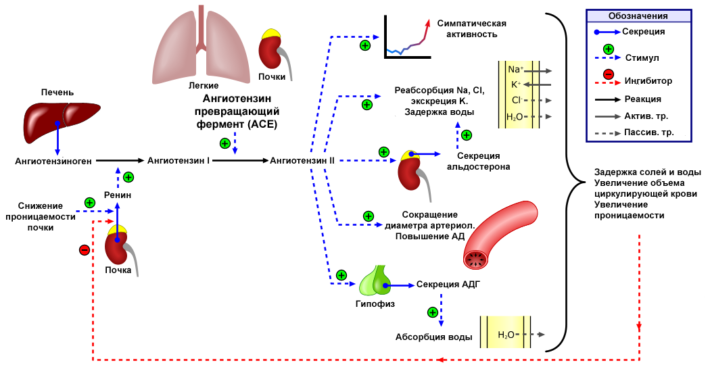
Ренин-ангиотензиновая система
Если состояние больного сильно ухудшается, ренин-ангиотензиновая система все равно пытается сохранить кровоток в почках на фоне шокового состояния и очень низкого давления. В результате рефлекторно максимально сужаются сосуды, развивается почечная недостаточность.
У пациентов снижается диурез или вовсе прекращается образование мочи. Уровень креатинина и натрия крови повышается. При биохимическом исследовании у пациента увеличены АЛТ, АСТ, билирубин. Физикально синдром выражается в виде асцита. За счет этих показателей больному ставят диагноз «гепаторенального синдрома».
Выделяют 2 разновидности течения синдрома:
- Характеризуется более быстрым прогрессированием болезни (на протяжении 2 и менее недель). Показатель креатинина увеличивается вдвое, фильтрация в почках уменьшается на 50 %.
- Проявляется постепенно при развитии асцита.
Возможно молниеносное развитие 1 типа ГРС. Он может быть спровоцирован медицинскими манипуляциями, перитонитом, кровотечением, быстрым удалением жидкости из брюшной полости при асците.
Для понимания того, как развивается синдром, можно рассмотреть следующий клинический случай.
Больной 50 лет поступил в стационар с жалобами на желтушность кожного покрова, увеличение живота. В анализах крови отмечается увеличение показателей печеночных трансаминаз в 10 раз, билирубина – вдвое. При ультразвуковом обследовании обнаружили цирроз печени, большое количество жидкости, отечность ног, боли в области почек. Больному поставлен диагноз: цирроз печени. Асцит. Из анамнеза известно, что пациент страдает алкоголизмом на протяжении 20 лет.
Для облегчения состояния больного жидкость была удалена при помощи торакоцентеза, сразу было выведено 2 литра выпота. После процедуры больному стало хуже. Давление сильно упало, повысился креатинин крови. Диурез прекратился. Пациенту поставили диагноз гепаторенального синдрома на фоне цирроза печени.
Больному оказана первая помощь по восстановлению объема циркулирующей крови, назначен Допамин, который в дальнейшем сменили Терлипрессином. После купирования острого состояния пациенту назначены гепатопротекторы. На фоне лечения нормализовались показатели печеночных ферментов, снизился билирубин.
Синдром цитолиза
Данный синдром является следствием интенсивного разрушения гепатоцитов. Симптомокомплекс цитолиза может возникать при вирусном поражении клеток печени, аутоиммунных заболеваниях, алкогольной интоксикации на фоне имеющегося цирротического повреждения печеночной ткани. Клетки печени подвергаются некрозу, нарушается их оболочка, содержимое цитоплазмы начинает попадать в кровь.
Лабораторные исследования (биохимический анализ) подтверждают, что при синдроме цитолиза у пациента увеличиваются показатели печеночных ферментов (АЛТ, АСТ) в 10 и более раз, также повышаются показатели билирубина, щелочной фосфатазы. Однако наиболее показательными признаками цитолитического синдрома являются именно высокие значения АЛТ, АСТ.

Клиническая картина при синдроме цитолиза
Симптоматика является специфической и даже при визуальном осмотре позволяет диагностировать развитие синдрома. Клинические признаки у пациента, как правило, следующие:
- яркий желтушный цвет кожных покровов и слизистых;
- тяжесть в правом подреберье;
- увеличение размеров печени;
- печеночная эритема на коже ладоней;
- специфический запах изо рта;
- зуд кожи;
- появление сосудистого рисунка на кожном покрове (звездочки).
Рассмотрим клинический случай цитолиза для понимания механизма возникновения синдрома. Пациент, 34 года, страдает вирусным гепатитом С, поступил в стационар с жалобами на желтушный синдром, обострение гепатита С. У больного на УЗИ выявлены признаки цирроза печени, нарушение эхогенности ткани органа.
Лабораторно: увеличены АЛТ, АСТ в 10 раз, увеличение прямого билирубина вдвое, щелочная фосфатаза также повышена. Физикально: у пациента имеется желтушность кожи и склер, печень выступает на 3 см из-под реберного края, стул немного светлее нормы, моча цвета пива. На возвышенностях ладоней видна эритема.
Пациенту прописан Эссенциале внутривенно курсом на 10 суток. Затем больного перевели на таблетированные формы Эссенциале. Лактулоза была назначена для быстрого выведения билирубина из кишечника. На фоне терапии купирован желтушный синдром, нормализовались показатели АЛТ, АСТ, снизился билирубин.
Печеночно-клеточная дисфункция
Симптомокомплекс печеночно-клеточной дисфункции является осложнением цирротического поражения печени. Клетки органа начинают отмирать, что приводит к его дисфункции. Гепатоциты не способны захватывать билирубин, поэтому он за короткий промежуток времени может сильно возрасти. Избыток билирубина токсичен для организма, особенно к нему чувствительны клетки головного мозга.
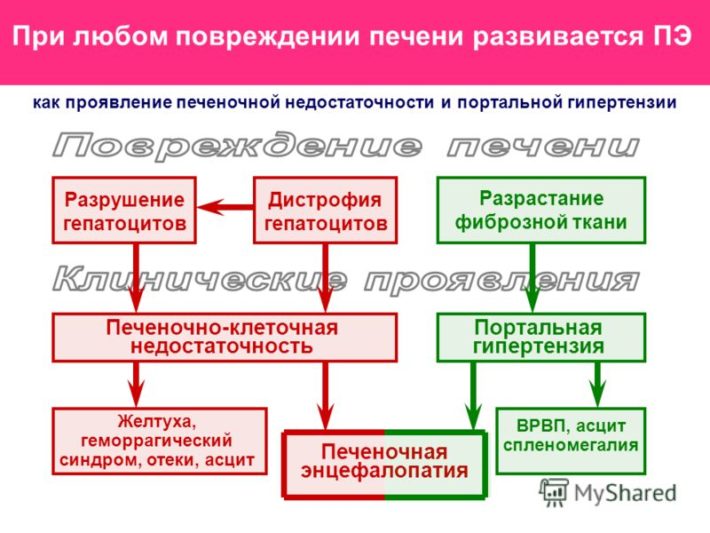
Клинические проявления повреждения печени
Сильный желтушный синдром способен привести к печеночной коме (энцефалопатии). У пациента может наблюдаться заторможенность реакции, снижение внимания, плохой сон. В тяжелых случаях человек впадает в сопор или кому. Рефлексы пациента снижены или отсутствуют. Показатель общего билирубина способен возрасти до 50 мкмоль/л и выше, альбумины снижаются до 27 г/л и ниже, протромбиновый индекс уменьшается в 2 и более раза. На стадии субкомпенсации и декомпенсации появляется асцит.
Таблица 2 – Стадии печеночно-клеточной недостаточности
| Стадия | Лабораторные данные |
|---|---|
| Компенсаторная |
|
| Субкомпенсаторная |
|
| Декомпенсаторная |
|
| Норма |
|
Пациент 27 лет с циррозом, асцитом поступил в стационар с жалобами на дискомфорт в правом подреберье, желтуху, заторможенность. Больному было проведено УЗИ печени, выявлены признаки цирроза. Из анамнеза известно, что у пациента имеется гепатит С. Лабораторно: увеличен билирубин до 48 мкмоль/л, альбумины снижены до 30 г/л, ПТИ уменьшен до 58 %. Больной заторможен, практически не реагирует на окружающих.
Желтушный синдром выражен ярко, склеры желтушные. Имеются признаки асцита: перкуторно обнаружен выпот в животе, уровни ее изменяются при смене положения пациента. По прошествии нескольких часов больной впал в кому. Билирубин на стадии декомпенсации составлял 60 ммоль/л.
Пациенту было назначена инфузионная терапия, гепатопротекторы внутривенно. Во время лечения к больному вернулось сознание, показатели билирубина снизились, альбумины повысились до нормы, ПТИ приблизился к 85%.
Другие синдромы
Кроме описанных выше синдромов, при циррозе могут развиваться и другие нарушения, в частности холестаз, портальная гипертензия, геморрагические проявления. Рассмотрим подробнее особенности этих синдромов.
Холестаза
Синдром застоя желчи формируется при закупорке или спазме желчных протоков. При этом желчные кислоты и билирубин под давлением попадают в кровь, просачиваясь через стенки протоков. Развивается тяжелый желтушный синдром.
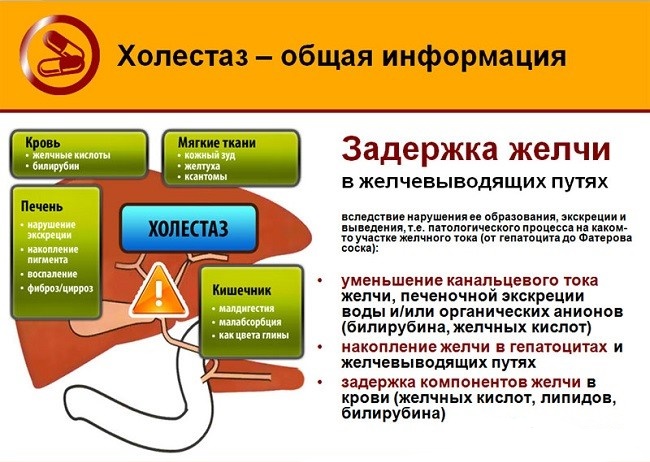
Холестаз
У пациента наблюдается увеличение прямого билирубина крови, обнаруживается билирубин в моче. При осмотре больного склеры и кожный покров имеет желтушный цвет, кал обесцвечивается, моча имеет темный оттенок. При несвоевременной помощи возможно появление билирубиновой комы.
Пациент 45 лет поступил с диагнозом холестатического синдрома на фоне цирроза печени и панкреатита. Пациент жалуется на опоясывающие боли. У больного на УЗИ обнаружено увеличение головки поджелудочной железы, сдавление желчного протока, цирротическое повреждение печени. Лабораторно: увеличение непрямого билирубина, повышение амилазы, АЛТ и АСТ увеличены в 6 раз.
Больному назначены гепатопротекторы из группы эссенциальных фосфолипидов (Эссенциале), урсодезоксихолевой кислоты (Урсосан). Для купирования болевого синдрома назначен Трамадол. Больному показано введение альбуминов для лечения панкреатита. Прописана диетотерапия в целях снижения нагрузки на щитовидную железу, а также печень. На фоне лечения ушел болевой синдром, уменьшилась интенсивность желтухи, был купирован синдром холестаза.
Портально-гипертензионный
Симптомокомплекс портальной гипертензии развивается после токсического, вирусного или алкогольного воздействия на уже поврежденную печеночную ткань. Заболевание проявляется расширением печеночных вен, анастомозов в области пищеварительного тракта, подкожных вен живота (голова медузы).
https://www.youtube.com/watch?v=30-mmtszTOg
Часто при таком состоянии у больного возможны кровотечения из прямой кишки, пищевода, желудка, так как расширенная венозная сеть быстро повреждается. Многие больные вовремя не могут распознать наличие кровотечения в пищеварительном тракте самостоятельно. На фоне портальной гипертензии появляется анемия, увеличение селезенки. В биохимическом анализе крови повышаются показатели печеночных трансаминаз, билирубина, щелочной фосфатазы.
Геморрагический
Этот синдром тесно связан с портальной гипертензией, так как нарушается функция селезенки. Образование эритроцитов, гемоглобина, тромбоцитов снижается. Анемия прогрессирует на фоне постоянных кровотечений и кровоподтеков. У пациента кровоточат десны, появляются гематомы на коже. Больные жалуются на кровь в кале или рвоту кровяным содержимым.
Клинический пример портальной гипертензии. Больной 48 лет страдает циррозом печени, алкоголизмом. После употребления большого количества алкоголя больного стало беспокоить увеличение живота, усиление венозного рисунка на животе. Отмечались кал, рвота с кровью.
При лабораторном обследовании наблюдается повышение ферментов (АЛТ, АСТ), билирубина. При клиническом анализе отмечается снижение гемоглобина, тромбоцитов. Во время проведения ультразвукового исследования у пациента обнаружено расширение воротной вены печени, признаки цирроза, увеличение селезенки.
Больному назначены эссенциальные фосфолипиды в терапевтических дозировках (1,8 г) внутривенно, а также кровоостанавливающая терапия для купирования кровотечений. Во время лечения у пациента прекратились кровотечения, а также улучшились показатели общего анализа крови, биохимии. По УЗИ размеры селезенки уменьшились, печеночная вена стала нормальных размеров.
Знание особенностей синдромов при циррозе помогает определиться с тактикой лечения, поставить точный диагноз, оценить состояние больного без анализов (при первичной диагностике). Симптомокомплексы отражают функцию печени. Высокая интенсивность их проявления является показанием для пересадки печени, что также важно для постановки в очередь для получения донорского органа.
Наиболее опасными считаются гепаторенальный, геморрагический, а также портально-гипертензионный симптомокомплексы. При их появлении при циррозе следует срочно обратиться к лечащему специалисту, так как промедление может привести к необратимым изменениям в печеночной ткани, почках, селезенке. Своевременная диагностика и терапия болезни поможет сохранить функцию органов.
Смотрите также:
Поставьте оценку статье!
Загрузка…

Эксперт проекта (терапевт, ревматолог )
Образование:
- 2009 — 2014 г., Донецкий национальный медицинский университет им. М. Горького
- 2014 — 2017 г., Запорожский государственный медицинский университет (ЗДМУ)
- 2017 — наст.вр., Прохожу интернатуру по специальности акушерство и гинекология
Внимание! Вся информация на сайте размещена с целью ознакомления. Не занимайтесь самолечением. При первых признаках заболевания — обращайтесь к врачу за консультацией.
У вас остались вопросы после прочтения статьи? Или вы увидели ошибку в статье, напишите эксперту проекта.
Источник