Специфическая и не специфическая профилактика вирусных гепатитов
Введение и статистика.
Ежегодно увеличивается регистрируемое
количество пациентов с хронической патологией печени, вызываемой вирусными
гепатитами, в частности вирусами гепатита B и C (ВГВ и ВГС)
(Рис.1). Вирусные гепатиты остаются основной причиной хронических заболеваний
печени.
До сих пор сохраняется большая доля заражений вирусным гепатитом С,
связанных с медицинскими манипуляциями. Отечественными авторами отмечаются
случаи хронической инфекции микст-гепатитами, например, высокие уровни
инфицирования отмечены в Республике Тыва, в том числе среди медицинских
работников [1,3,4,5,8].
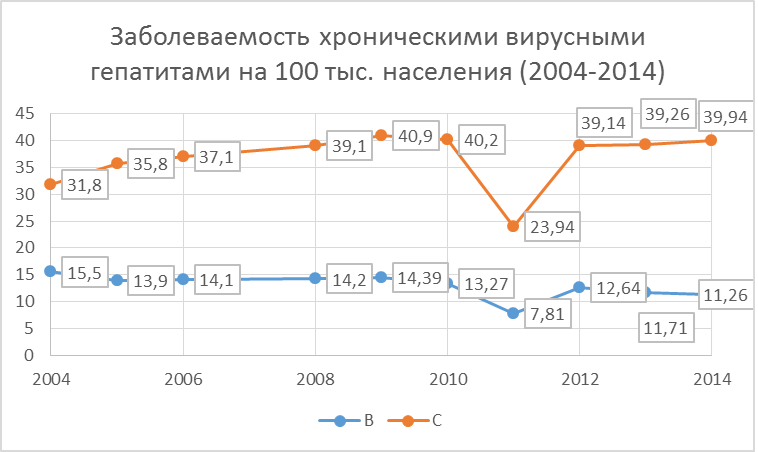
Рис.
1 Заболеваемость хроническими вирусными гепатитами В и С на 100 тыс. нас. среди
совокупного населения в России в период с 2004 по 2014 год.
Уровень заболеваемости острыми вирусными
гепатитами в России снизился за последние 10 лет, в частности вирусным гепатитом
А (ВГА) – в 2 раза и достиг уровня 7,27 на 100 тыс. нас., ВГВ – в 10 раз (1,27
на 100 тыс. нас.), а ВГС – в 3 раза (1,55 на 100 тыс. нас.) (Рис.2) [1].
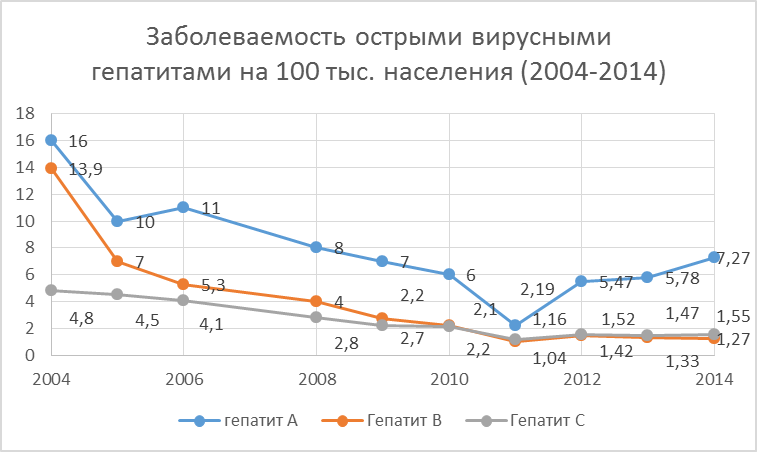
Рис.
2 Заболеваемость острыми вирусными гепатитами А, В, С на 100 тыс. нас. среди
совокупного населения в России в период с 2004 по 2014 гг.
Причины этого снижения могут быть различными.
Так немаловажную роль в снижении уровня заболеваемости ВГА и ВГВ играет вакцинация.
Вакцина против ВГВ была включена в Национальный календарь профилактических
прививок в 1997 году. Вакцина против ВГА включена в календарь профилактических
прививок по эпидемическим показаниям, однако, ряд территорий включило
вакцинацию против гепатита А в региональные календари профилактических прививок
(в том числе в Москве, Свердловской области). В Росси в обязательной вакцинации
против ВГА подлежат лица, подверженные профессиональному риску заражения: врачи,
персонал по уходу за больными, работники сферы обслуживания населения, занятые
на предприятиях пищевой промышленности, в организациях общественного питания, а
также обслуживающие водопроводные и канализационные сооружения, оборудование и
сети, кроме того — лица, выезжающие в неблагополучные регионы и страны, где
регистрируется вспышечная заболеваемость [4, 9, 10, 13, 15, 16].
Необходимо также отметить
роль неспецифической профилактики вирусных гепатитов на уровне организаций,
осуществляющих медицинскую деятельность.Важной составляющей развития эпидемического
процесса остается фактор передачи вирусов гепатита В и С – переливание крови,
неправильно обработанный инструментарий, и другие факторы артифициальной
передачи. В настоящее время наблюдается положительный эффект
скрининга донорской крови на HbsAg и
антитела к ВГС. Тем не менее остаются актуальными проблемы, связанные с
отсутствием или неправильным использованием и утилизацией одноразового
инструментария, нарушением правил техники безопасности, как следствие низкого
уровня информированности медицинских работников и населения [3,4,5,7,9,10,11].
Гепатит А остается актуальной и широко
распространенной инфекцией в РФ, несмотря на снижение количества случаев
заболевания. В настоящее время заболеваемость ВГА связана, чаще всего, со
вспышками водного или пищевого характера. Большая часть случаев ВГА не
регистрируется, так как протекает в безжелтушной форме. Нередки случаи
гепатитов сочетанной этиологии.
Увеличивается значимость гепатита E, так как
регистрируются вспышки заболеваемости в не эндемичных странах, доказана
возможность заражения от животных, существуют случаи хронизации инфекции у лиц
с иммунодефицитными состояниями. У беременных женщин ВГА протекает со большим
количеством летальных исходов. Общая картина распространенности ВГЕ в РФ, к
сожалению, отсутствует, так как он не представляется социально-значимой для РФ
проблемой, какой он является для стран тропического пояса [3,4].
Сохраняются недостаточная оснащенность
медицинских учреждений ЦСО, недостаточная обеспеченность современными
средствами дезинфекции, предстерилизационной очистки и стерилизации. Имеются
существенные недостатки в стерилизации эндоскопов, стоматологического
инструментария [3,7].
Высокий уровень заболеваемости вирусными
гепатитами, их хрониогенный потенциал с возможным исходом в цирроз и рак
печени, частое поражение лиц трудоспособного возраста определяют огромную
медикосоциальную значимость проблемы гепатотропных инфекций для
здравоохранения.
Данные
о выживаемости ВГЧ во внешней среде
Вирусы гепатита характеризуются
различной устойчивостью к факторам внешней среды, в том числе к средствам и
методам обеззараживания в условиях ЛПУ.
Так, ВГВ обладает высокой устойчивостью
к высушиванию и остается вирулентным более недели при 25 °C и относительной
влажности воздуха 42% во внешней среде. Но при 98 °C вирулентность полностью
исчезает в течение 2 минут, а для полной инактивации достаточно одной минуты
кипячения. Также полная инактивация достигается воздействием 70-80% спиртовых
растворов, 1% раствора гипохлорита калия. Вирус не проявляет классовой
устойчивости к дезинфицирующим средствам. Устойчивость ВГС с учетом
биологических особенностей в окружающей среде классифицирована недостаточно. В
его отношении считают эффективными все распространенные дезинфицирующие
средства с доказанной вирулицидной активностью. Вирусы парентеральных гепатитов
отнесены к 3 классу – низкой устойчивости в Федеральных клинических
рекомендациях по выбору химических средств дезинфекции и стерилизации для
использования в медицинских организациях 2014 года [1,17].
Вирус гепатита А демонстрирует высокую
термоустойчивость и стабильность в отношении дезинфицирующих средств.
Эффективным методом инактивации вируса считается воздействие 85-90°C в течение
1,5 минут. Наибольшей активностью в отношении ВГА обладают моно препараты,
основой которых являются альдегиды, кислородсодержащие соединения и галогены.
Спирты, фенолы, поверхностно активные соединения и бигуанидины обладают
вирулицидной активностью, но не столь выраженной. Различные комплексы
действующих веществ, в том числе на основе различных ЧАС в целом ряде
исследований показали свою эффективность в отношении различных вирусов, в том
числе ВГА. Эксперименты in vitro показали, что ВГА обладает более высокой устойчивостью
ко многим дезинфектантам, в том числе к препаратам на основе четвертичных
аммониевых соединений, по сравнению с полиовирусом, являющимся стандартным
тест-вирусом для оценки вирулицидной активности дезинфицирующих препаратов в отношении
безоболочечных вирусов. Однако в вышеупомянутых ФКР в полиовирус и вирус ГА
отнесены к одному классу устойчивости (класс 2 — средняя устойчивость) [1,2,14,17].
Неспецифическая профилактика парентеральных
вирусных гепатитов в рамках ЛПО
Профилактические мероприятия проводятся
исходя из положения, что каждый пациент расценивается как потенциальный источник
гемоконтактных инфекций. При плановом поступлении на стационарное лечение все пациенты
на догоспитальном этапе подлежат профилактическому обследованию, в том числе на
наличие маркеров гепатитов B и C. Пациенты, находящиеся на хроническом
гемодиализе, должны быть привиты против гепатита B [10,11,12].
Важными составляющими профилактики ВГВ и
ВГС являются инактивация остаточной инфекционности в продуктах донорской крови
с использованием различных химических агентов, дезинфекция и стерилизация, в
первую очередь, медицинского оборудования многоразового использования,
максимальное применение одноразового медицинского инструментария, тщательное и
правильное мытье рук, использование соответствующих защитных приспособлений
(перчатки, маски, халаты, очки, влагонепроницаемая одежда и т.д.), правильная
утилизация использованного материала. Данные мероприятия призваны снизить
вероятность инфицирования ВГВ и ВГС в результате медицинских манипуляций
[7,8,13].
Работу с кровью осуществляют в
медицинских перчатках. При повреждении кожных покровов необходимо немедленно
обработать перчатки кожным антисептиком и снять их, выдавить кровь из места
повреждения; затем под проточной водой тщательно вымыть руки с мылом,
обработать их 70% спиртом и смазать повреждение 5% раствором йода. При
загрязнении рук кровью следует немедленно обработать их в течение не менее чем
30 секунд тампоном, смоченным кожным антисептиком, разрешенным к применению,
вымыть их двукратно теплой проточной водой с мылом и насухо вытереть
индивидуальным полотенцем (салфеткой). При попадании крови на слизистые глаз их
следует сразу же промыть водой или 1% раствором борной кислоты; слизистую носа
-обработать 1% раствором протаргола; слизистую рта – прополоскать 70% раствором
спирта или 0.05% раствором марганцевого кислого калия или 1% раствором борной
кислоты [7,8,11,12].
Обработка рук антисептиком должна
производиться до и после проведения манипуляций. Для получения эффективного
результата обработки рук достаточно 30 сек и 2-3 мл качественного средства с
содержанием изопропилового спирта не меньше 60%, если он используется в
качестве действующего средства. Для композиционных средств концентрация смесей
разных спиртов должна достигать 60-70% [2].
После любой процедуры проводят
тщательное двукратное мытье рук в теплой проточной воде с мылом. Руки вытирают
индивидуальным полотенцем или салфеткой одноразового пользования [7,8,13].
Разборку, мойку и прополаскивание
медицинского инструментария, использованных пипеток, лабораторной посуды,
приборов и аппаратов, соприкасавшихся с кровью и сывороткой людей, проводят в
резиновых перчатках после предварительной дезинфекции любым дезинфицирующим
средством, обладающим подтвержденным вирулицидным действием [7,8,11,12,13].
Поверхности рабочих столов в конце
каждого рабочего дня и в случае загрязнения кровью следует обрабатывать
рабочими растворами дезсредств с подтвержденной вирулицидной активностью. При
загрязнении кровью или сывороткой процедуры выполняют дважды: немедленно и с
интервалом в 15 мин [7,8,11,12,13].
Особое внимание следует уделить
реализации мер профилактики парентеральных вирусных гепатитов в отделениях и
центрах гемодиализа. Должна производиться тщательная обработка аппаратов
«искусственная почка» согласно рекомендациям производителя, обязательная замена
перчаток после каждой манипуляции, уборка диализных залов с применением
дезинфицирующих растворов после каждого сеанса гемодиализа, своевременное
удаление из помещений и правильная утилизация использованного инструментария,
предоставление отдельных помещений для переодевания инфицированным и
неинфицированным пациентам. Целесообразно введение широкой программы вакцинации
против ВГВ среди пациентов гемодиализных центров [6,7,8,11,12,13].
Неспецифическая профилактика энтеральных
вирусных гепатитов.
Учитывая фекально-оральный механизм
передачи ВГА, при проведении текущей дезинфекции в очагах ВГА проводят
мероприятия, направленные на обеззараживание выделений больного, его столовой
посуды, игрушек, нательного и постельного белья, полотенец, а также предметов
ухода за больным. Раковины и стены возле них подлежат орошению дезрастворами.
После каждого осмотра больного ВГА, соприкосновения с его выделениями,
загрязненным бельем тщательно моют руки, используя рекомендованные для этой
цели дезсредства. При заключительной дезинфекции, проводимой после удаления из
очага ВГА источника инфекции, учитывая возможность длительного сохранения
жизнеспособности ВГА, обеззараживанию подлежат помещения, где он находился,
экскременты, рвотные массы, нательное и постельное белье, предметы бытовой
обстановки и другие контаминированные объекты [5,7,9,10,13].
Профилактические меры по борьбе с ВГЕ
носят общегигиенический и санитарный характер. К ним относят: защиту источников
водоснабжения от возможного загрязнения ВГЕ; усовершенствование системы
водоснабжения и канализации; обеспечение населения доброкачественной водой в
достаточных количествах; усовершенствование системы общественного питания;
строгое выполнение противоэпидемических мероприятий в организованных
коллективах; разъяснение лицам, выезжающим в эндемичные по ВГЕ регионы, правил
поведения, соблюдение которых направлено на снижение риска заражения; повышение
санитарной культуры населения [5,7,13].
Вывод
За счет низкого уровня охвата прививками
в отношении ВГА и ВГБ и отсутствия разработанной вакцины против гепатита Е, С значительную
роль играют методы неспецифической профилактики. Важной составляющей
эпидемического процесса вирусных гепатитов остаются случаи инфекции, связанные
с оказанием медицинской помощи (ИСМП). Для снижения рисков инфицирования в ЛПО
на сегодняшний день комплекс дезинфекционных мероприятий остается одним из
ведущих путей профилактики. В отношении вирусных гепатитов могут мыть использованы
любые дезинфицирующие средства, зарегистрированные в установленном порядке на
территории РФ или таможенного союза и обладающие подтвержденной испытаниями
вирулицидной активностью с обязательным указанием экспозиции и концентрации в
отношении объекта вирусной этиологии. Отдельное внимание следует уделять
гигиене рук персонала, дезинфекции многоразовых инструментов, медицинского
оборудования, качеству текущей и заключительной дезинфекции и утилизации
одноразового инструментария и медицинских отходов.
Список литературы
1) Форма
№ 2 «Сведения об инфекционных и паразитарных заболеваниях», Федеральной службы
по надзору в сфере защиты прав потребителей и благополучия человека.
2) Ершова
О.Н., «Гигиена рук в клинической практике.» Журнал «Hi Med», 5 (19) июнь-июль
2013
3) Основы
противовирусной дезинфекции / Пер. с нем.; Предисл. проф. Н.Н. Носика. — М.:
ООО «Самарово», Издательство «Летний сад», 2014. — 526 с.
4) Михайлов
М.И., К.К. Кюрегян Молекулярно-биологические основы контроля вирусных
гепатитов. /К.К. Кюрегян, М.И. Михайлов. — М.: Издательство Икар, 2013. — 336
с.: ил.
5) Михайлов
М. И., Шахгильдян И. В., Онищенко Г. Г. Энтеральные вирусные гепатиты
(этиология, эпидемиология, диагностика, профилактика). — М.: ФГОУ «ВУНМЦ
Россздрава» 2007. — 352 с.
6) Михайлов
М. И., Шахгильдян И. В., Онищенко Г. Г. Парентеральные вирусные гепатиты
(эпидемиология, диагностика, профилактика). — М.: ГОУ ВУНМЦ МЗ РФ, 2003. – 384
с.
7) Частная
эпидемиология. Том 2 Руководство для врачей, в 2 томах. Под ред. Б.Л.
Черкасского. —М.: «ИНТЕРСЭН», 2002, 260 с.
8) Инфекционная
безопасность в ЛПУ : учебное пособие / автор-сост. Е.Ю. Шкатова [и др.] —
Ростов н/Д: Феникс, 2008. — 235 с.
9) «МУ
3.1.2837-11. 3.1 «Профилактика инфекционных болезней. Кишечные инфекции.
Эпидемиологический надзор и профилактика вирусного гепатита A. Методические
указания»
10) СП
3.1.2825-10. «Профилактика вирусного гепатита A. Санитарно-эпидемиологические
правила»
11) СП
3.1.1.2341-08. «Профилактика вирусного гепатита B. Санитарно-эпидемиологические
правила»
12) СП
3.1.3112-13 «Профилактика вирусного гепатита C»
13) Приказ
Минздрава СССР от 12 июля 1989 г. N 408 «О мерах по снижению
заболеваемости вирусными гепатитами в стране»
14) Приказ
Министерства здравоохранения РФ от 21.03.2014 г. № 125н «Об утверждении
национального календаря профилактических прививок и календаря профилактических
прививок по эпидемическим показаниям»
15) Приказ
Департамента здравоохранения г. Москвы от 4 июля 2014 г. N 614 «Об
утверждении регионального календаря профилактических прививок и календаря
профилактических прививок по эпидемическим показаниям»
16) Приказ
МЗ СО от 05.05.2015 года №599-п «Об утверждении сводного плана
профилактических прививок населения Свердловской области в 2015 году».
17) Федеральные
клинические рекомендации по выбору химических средств дезинфекции и
стерилизации для использования в медицинских организациях – М., 2015. – 58 с.
Источник
Деркач С.В.
преподаватель инфекционных болезней БГМК
Вирусные гепатиты относятся к категории наиболее опасных и распространенных инфекционных заболеваний. Парентеральные вирусные гепатиты (ПВГ) отличаются тяжелыми и хроническими формами.
В настоящее время проблема ПВГ усугубляется тем, что достаточно широко распространено сочетание ПВГ с ВИЧ-инфекцией, что связано с общими путями передачи этих заболеваний. А так как в организме этих больных развивается иммунодефицит, то это способствует высокой вероятности развития хронических ВГ, цирроза печени и гепатоцеллюлярной карциномы.
Профилактика вирусных гепатитов должна проводиться комплексно, т.е. касаться источников вируса, путей и факторов его передачи и, прежде всего, восприимчивого к инфекции населения.
Классификация вирусов
В настоящее время известно 9 вирусов, вызывающих вирусные гепатиты: вирусы А, В, С, Д, Е, F, G, TTV, SEN и другие не установленные:
-
Энтеральные: ВГА, ВГЕ — группа кишечных инфекций. -
Парентеральные: ВГВ, ВГС, ВГД и др. — гр. кровяных инфекций;
Эпидемиология энтеральных вирусных гепатитов
Источник инфекции – больные с любыми формами инфекционного процесса (желтушная, безжелтушная, субклиническая), на стадии продромальных явлений, в начале острого периода заболевания, редко — в фазе реконвалесценции. Наиболее опасны для окружающих больные в преджелтушном периоде и больные стертыми формами заболевания.
Механизм передачи инфекции — фекально — оральный
Пути: пищевой, водный, контактно-бытовой.
Пищевой путь – реализуется через грязные руки, ягоды, овощи, сырое молоко, моллюски, продукты, подвергшиеся недостаточно эффективной термической обработке и контаминированные в процессе кулинарной обработки.
Водный путь — при употреблении инфицированной питьевой воды, при купании в загрязненных водоемах.
Контактно — бытовой путь— реализуется, как правило, в семейных очагах.
Распространению инфекции способствуют:
— перенаселенность;
— несоблюдение правил гигиены;
— антисанитарные условия.
К группе риска относятся:
— дети, посещающие детские учреждения,
— туристы,
— военнослужащие,
— медицинский персонал.
Неспецифическая профилактика энтеральных вирусных гепатитов:
-
здоровый образ жизни; -
обеспечение населения качественной питьевой водой и доброкачественными продуктами питания; -
чистота и благоустройство населенных пунктов; -
соблюдение людьми правил личной гигиены; -
санитарная грамотность населения.
Меры профилактики в отношении источников энтеральных вирусных гепатитов (активное и раннее выявление) имеют вспомогательное значение. Они наиболее важны в коллективах детей, среди работников организаций общественного питания, торговли пищевыми продуктами и других организаций.
Лица, подозреваемые как источник инфекции, подвергаются углубленному клинико — лабораторному обследованию.
Специфическая профилактика вирусного гепатита А
В комплекс мер по профилактике гепатита A входит как пассивная (введение иммуноглобулина человеческого нормального), так и активная иммунизация — вакцинация.
Для активной иммунизации против гепатита A применяются инактивированные вакцины отечественного и зарубежного производства, которые вводят дважды с интервалом в 6 — 12 месяцев.
Вакцинация показана прежде всего детям, проживающим на территориях с высоким уровнем заболеваемости этой инфекцией (возрастные группы определяются данными эпиданализа), медицинским работникам, воспитателям и персоналу детских дошкольных учреждений, работникам сферы обслуживания населения и, прежде всего, занятым в организациях общественного питания, водопроводных и канализационных сооружениях. Прививки также показаны лицам, выезжающим в гиперэндемичные по гепатиту A регионы и страны (туристы, лица, работающие по контракту, военнослужащие), а также контактным лицам в очагах по эпидпоказаниям.
Эпидемиология парентеральных вирусных гепатитов
Источник инфекции:
1) больной человек (острой и хронической формой);
2) вирусоноситель
Факторы передачи инфекции:
наибольшую эпидемиологическую значимость имеют следующие биологические жидкости человека: кровь, сперма, вагинальный секрет.
Пути передачи инфекции:
— половой;
— вертикальный;
— парентеральный
Половой путь
В настоящее время отмечается резкая активация полового пути передачи вирусов парентеральных гепатитов, что позволяет отнести их к инфекциям, передаваемым половым путем.
Риск заражения возрастает:
-
при наличии сопутствующих венерических заболеваний; -
при половых контактах во время менструации; -
с увеличением количества половых партнеров и
частоты сексуальных контактов
Вертикальный
Передача вируса может реализовываться:
-
пренатально (трансплацентарно) — 5-10% случаев. -
интранатально (во время родов) — 90-95% -
постнанатально (непосредственно после рождения ребенка) — редко.
Парентеральный
В последние годы отмечается резкий рост числа больных ПВГ, инфицирование которых произошло при внутривенном введении наркотических средств, и резко уменьшился при трансфузиях крови. Это объясняется повсеместным переходом к определению HBsAg у всех категорий доноров и ужесточением показаний к переливанию крови и ее компонентов. Случаи внутрибольничного инфицирования изредка встречаются и в настоящее время.
Наблюдается внутрисемейное распространение ГВ — “кровно-контактный” путь:
— при использовании общих инструментов для проведения косметических процедур (маникюр, педикюр и др.);
— применение предметов, контаминированных кровью инфицированного человека (приборы для бритья, общие зубные щетки и др.);
— при соприкосновении раневых поверхностей больного и здорового человека.
Неспецифическая профилактика парентеральных вирусных гепатитов:
-
здоровый образ жизни; -
использование высокочувствительных методов индикации маркеров вирусных гепатитов у доноров органов, тканей и биологических жидкостей; -
соблюдение правил дезинфекции, стерилизации медицинского и лабораторного инструментария и оборудования; -
широкое использование медицинского и лабораторного инструментария одноразового пользования; -
повышение санитарной грамотности населения:
— никогда не использовать инъекционные наркотики, а если нельзя отказаться от них и выйти из зависимости, никогда ни с кем не делить иглы, шприцы, растворы и любые подобные приспособления, и не пользоваться чужими;
— никогда ни с кем не делиться и не пользоваться чужими бритвенными станками, маникюрными приборами, эпиляторами, зубными щетками, серьгами и любыми предметами, где может оказаться кровь. Свои предметы гигиены держите отдельно от предметов других людей, с которыми Вы живете;
— хорошо подумать, прежде чем пойти и сделать татуировку или пирсинг, и смотреть – куда и к кому Вы идете. Татуировки или пирсинг должны производиться только стерильным оборудованием. При татуировке убедитесь, что для каждого клиента используются новая игла и отдельная баночка туши. Пирсинг должен проводиться новой иглой. Требуйте, чтобы упаковка вскрывалась при Вас.
— защищенный секс (использование презервативов) при наличии у одного из партнеров носительства вирусных гепатитов;
-
Если Вы – медицинский работник, то Вам следует всегда применять следующие профилактические мероприятия:
— применение форм и методов работы, отвечающих правилам техники безопасности и самым высоким современным стандартам;
— строгое выполнение универсальных мер профилактики;
— использование соответствующих индивидуальных защитных приспособлений.
Любой пациент должен рассматриваться как потенциальный источник парентеральных вирусных гепатитов или других возбудителей, передающихся через кровь.
Специфическая профилактика гепатита В проводится с использованием рекомбинантных дрожжевых вакцин, которые, согласно рекомендациям ВОЗ, вводятся лицам с повышенным риском заражения гепатитом В:
— медицинским работникам, профессионально связанным с кровью;
— выпускникам медицинских учебных заведений;
— больным с хроническими заболеваниями печени;
— некоторым категориям нефрологических, гематологических, кардиохирургических и других больных;
— близким членам семей больных хроническим гепатитом В;
— новорожденным от матерей-HBsAg-носителей. Им одновременно с вакциной может вводиться специфический иммуноглобулин в первые часы после рождения.
В качестве средств экстренной профилактики для лиц, подвергшихся риску заражения вирусом гепатита В, могут использоваться специфический иммуноглобулин или вакцина, применяемая по ускоренной схеме.
Разрабатывается рекомбинантная вакцина против гепатита С.
Список использованных источников:
-
мз рб меТОДИЧЕСКИЕ РЕКОМЕНДАЦИИ «ПРОФИЛАКТИКА ПРОФЕССИОНАЛЬНЫХ ЗАБОЛЕВАНИЙ (ВИРУСНОГО ГЕПАТИТА И ТУБЕРКУЛЕЗА) У МЕДИЦИНСКИХ РАБОТНИКОВ», МИНСК, 2001Г. -
Санитарные правила»Профилактика вирусных гепатитов» СП 3.1.958-00. -
Проект приказа «О МЕРАХ ПО СНИЖЕНИЮ ЗАБОЛЕВАЕМОСТИ ВИРУСНЫМИ ГЕПАТИТАМИ В РЕСПУБЛИКЕ БЕЛАРУСЬ». -
https://www gepatit .com/a/protect.php https://www.gepatit.by/test25.html
В целях предупреждения возникновения и распространения вирусных гепатитов необходимо своевременно и в полном объеме проводить комплексные организационные, лечебно — профилактические, гигиенические и противоэпидемические мероприятия.
Для профилактики внутрибольничного заражения парентеральными вирусными гепатитами первостепенное значение имеют меры, направленные на предупреждение заражения вирусами гепатитов B, D, C и G при использовании изделий медицинского назначения: в т.ч. инструментов, загрязненных кровью и другими биологическими жидкостями, а также при переливании крови и/или ее компонентов.
В связи с особенностями современной эпидемической обстановки с ГB главную роль в предупреждении этой инфекции играет специфическая профилактика.
Анализируется качество и эффективность профилактических (качество питьевой воды, санитарно — противоэпидемический режим на объектах надзора, специфическая профилактика и др.) и противоэпидемических мероприятий (полнота и своевременность выявления больных, качество специфической диагностики, доля зарегистрированных безжелтушных форм ГA, полнота госпитализации, очаговость ГA в семьях и коллективах и др.).
5.1.4. Меры профилактики в отношении источников ВГA (активное и раннее выявление) имеют вспомогательное значение. Они наиболее важны в коллективах детей, среди работников организаций общественного питания, торговли пищевыми продуктами и других организаций.
Лица, подозреваемые как источник инфекции, подвергаются углубленному клинико — лабораторному обследованию (с определением активности аланин — аминотрансферазы и обследованию на наличие маркеров ГA, прежде всего выявление анти-ВГA IgM в крови).
5.1.5. В комплекс мер по профилактике ГA входит как пассивная (введение иммуноглобулина человеческого нормального), так и активная иммунизация — вакцинация.
5.1.6. Для активной иммунизации против ГA применяются инактивированные вакцины отечественного и зарубежного производства, которые вводят дважды с интервалом в 6 — 12 месяцев.
Вакцинация показана прежде всего детям, проживающим на территориях с высоким уровнем заболеваемости этой инфекцией (возрастные группы определяются данными эпиданализа), медицинским работникам, воспитателям и персоналу детских дошкольных учреждений, работникам сферы обслуживания населения и, прежде всего, занятым в организациях общественного питания, водопроводных и канализационных сооружениях. Прививки также показаны лицам, выезжающим в гиперэндемичные по гепатиту A регионы и страны (туристы, лица, работающие по контракту, военнослужащие), а также контактным лицам в очагах по эпидпоказаниям.
Экстренную иммуноглобулинопрофилактику (ИГП) проводят препаратом с высоким титром антител по решению эпидемиолога и согласованию с врачом учреждения. Контингент, подлежащий ИГП, определяют с учетом конкретной эпидемической ситуации, времени, прошедшего от регистрации случая ГA и от предшествовавших введений этого препарата, перенесения в прошлом ГA, состояния здоровья контактных детского учреждения, стационара, санатория и других коллективов. Беременные, находившиеся в контакте с больным ГA, получают титрованный иммуноглобулин, за исключением женщин, иммунных к ГA.
В учреждениях службы крови должны строго соблюдаться режимы дезинфекции, предстерилизационной очистки и стерилизации изделий медицинского назначения в соответствии с требованиями, предъявляемыми к дезинфекции, предстерилизационной очистке и стерилизации изделий медицинского назначения.
6.1.9. Персонал учреждений службы крови, медицинские работники, имеющие по роду свой профессиональной деятельности контакт с кровью и ее компонентами при выполнении лечебно — диагностических парентеральных и других манипуляций, обследуются на наличие HBsAg и анти-ВГC при поступлении на работу и далее не реже одного раза в год.
6.1.10. В учреждениях бытового обслуживания (парикмахерские, маникюрные кабинеты и др.) должны подвергаться обеззараживанию, очистке и стерилизации все инструменты и предметы, которые могут быть возможным фактором передачи вируса. К обработке этих предметов и использованию растворов предъявляют такие же требования, как и в медицинских учреждениях.
8. Вакцинопрофилактика гепатита B
8.1. Вакцину против гепатита B можно сочетать со всеми вакцинами Национального календаря прививок.
8.2. Вакцинации проводят с согласия граждан, родителей или иных законных представителей несовершеннолетних и граждан, признанных недееспособными в порядке, установленном законодательством Российской Федерации, следующим контингентам:
8.2.1. Детям первого года жизни. В первую очередь новорожденные, родившиеся у матерей — носителей вируса или больных ГB в III триместре беременности.
8.2.2. Детям, в семьях которых есть носитель вируса или больной хроническим вирусным гепатитом.
8.2.3. Детям, находящимся в домах ребенка и интернатах.
8.2.4. Детям, регулярно получающим кровь и ее препараты, а также находящимся на хроническом гемодиализе.
8.2.5. Подросткам в возрасте 12 — 14 лет.
8.2.6. Больным, получающим повторные гемотрансфузии или находящимся на хроническом гемодиализе.
8.2.7. Членам семей в окружении больных хроническим ГB и носителей вируса.
8.2.8. Больным наркоманией, употребляющим наркотики инъекционным путем.
8.2.9. Лицам, у которых произошел контакт с материалом, инфицированным вирусом ГB (применение специфического иммуноглобулина совместно с введением вакцин повышает протективный эффект).
8.3. В соответствии с перечнем работ, утвержденным Постановлением Правительства Российской Федерации от 15.07.99 N 825, выполнение которых связано с высоким риском заболевания инфекционными болезнями, обязательной вакцинации подлежат:
8.3.1. Медицинские работники, в первую очередь те, кто имеет контакт с кровью больных.
8.3.2. Лица, занятые в производстве иммунобиологических препаратов из донорской и плацентарной крови.
8.3.3. Студенты медицинских институтов и учащиеся средних медицинских учебных заведений (в первую очередь — выпускники).
8.4. Вакцинация против гепатита B рекомендуется всем гражданам, не имеющим медицинских противопоказаний к проведению прививки.
Поделитесь с Вашими друзьями:
Источник