Стандарты цирроз печени 2015
Каждый из показателей оценивают в баллах (1,2 или 3). Интерпретация осуществляется по следующим критериям:
Асцит — это скопление жидкости в брюшной полости, которое, как правило, проявляется чувством вздутия, тяжести, полноты, иногда распиранием в животе. Визуально может определяться увеличение живота. Достаточно просто диагностируется при УЗИ и КТ органов брюшной полости.
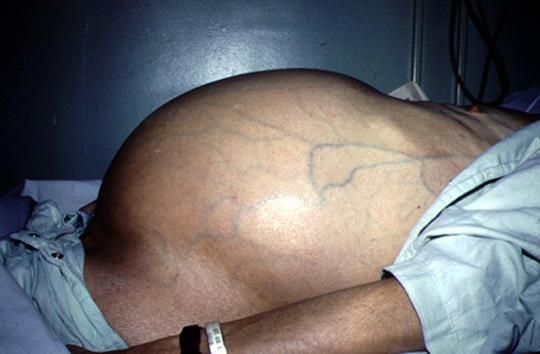
Средний и большой асцит (белее 4 л жидкости) проявляется увеличением массы тела на 5-6 кг. Первично диагностированный асцит требует выполнения пункции брюшной полости для исследования жидкости на микрофлору, определения уровня pH, микроскопического, цитологического и серологического анализа.
Спонтанный бактериальный перитонит (СБП) — осложнение асцита,возникающего при ЦП, которое проявляется в большинстве случаев положительными перитонельными синдромами и лихорадкой. При таком осложнении часто не удаётся выявить первичный инфекционный очаг.
Предполагается, что в развитии СБП важную роль играет условно-патогенная микробная флора кишечника: при возникновении лимфостаза (отёка конечностей) условно-патогенные кишечные бактерии проникают в брюшную полость и активизируются. Из асцитической жидкости чаще высевается кишечная палочка и другие грамотрицательные кишечные микроорганизмы, реже — стрептококки и пневмококки.
Энцефалопатия — осложнение, возникающее из-за печёночной депрессии в результате печёночно-клеточной и портально-печёночной недостаточности. Оба вида энцефалопатии требуют дифференциальной диагностики с передозировками лекарственных средств (в частности, седативных и наркотических средств), острыми цереброваскулярными заболеваниями (включая субдуральную гематому) и острым отравлением алкоголем с определением уровня этилового спирта в крови.
Гепаторенальный синдром — тяжёлая функциональная острая почечная недостаточность у пациентов, имеющих выраженную печёночную недостаточность, которая возникает в результате острого или хронического заболевания печени, чаще всего цирроза.
Диагностика гепаторенального синдрома основана на критериях International Ascites Club (1996 год). К большим критериям относятся:
- хроническое или острое заболевание печени с печёночной недостаточностью и портальной гипертензией;
- низкая клубочковая фильтрация — креатинин сыворотки более 225 мкмоль/л или скорость клубочковой фильтрации менее 40 мл/мин в течении суток при отсутствии противоотёчной терапии;
- отсутствие шока, текущей бактериальной инфекции мочевыводящих путей или нефротоксической терапии;
- отсутствие стойкого улучшения почечной функции при прекращении противоотёчной терапии диуретиками и в/в введении 1,5 л жидкости;
- протеинурия (> 500 мг/сутки) и отсутствие признаков обструкции мочевыводящих путей или заболеваний почек по данным УЗИ.
К методам диагностики ЦП относятся сбор анамнеза, лабораторные и инструментальные исследования, а также проводится дифференциальная диагностика.
Сбор анамнеза
При расспросе пациента уделяется особое внимание наличию в прошлом желтухи, зуда, острых, хронических или наследственных заболеваний печени, употреблению наркотиков, алкоголя, переливаниям препаратов крови и т. д.
Лабораторные исследования
Клинический анализ крови необходим для определения состояния клеток печени. У людей ЦП отмечается тромбоцитопения и тенденция к снижению количества лейкоцитов и нейтрофилов в крови при гиперспленизме. СОЭ часто увеличена. Анемия любой степени тяжести может свидетельствовать о недавно перенесённом кровотечении.
Биохимический анализ крови зависит от причины и выраженности цирроза. При подозрении на заболевание в сыворотке крови определяют уровень активности аминотрансфераз (АЛТ, АСТ), общего и прямого билирубина. Для оценки белково-синтетической функции печени используют протромбиновый индекс, устанавливают количество аммиака и уровень АФП и другое.
Специфические лабораторные тесты для установления причины цирроза предполагают определение наличия аутоантител и проводение серологической диагностики гепатотропных вирусов (HBsAg, HBeAg, Anti-HBc, anti-HCV).
При функциональном обследовании у 80-90% пациентов выявляется повышенная активность аминотрансфераз (обычно в 2-6 раз больше нормы), при аутоиммунных поражениях печени показатели могут быть выше.
Важное значение имеют гамма-глобулин сыворотки (повышен у 90% пациентов с ЦП), сулемовая проба (положительна у 85% пациентов), уровень билирубина (повышен в 2-5 раз у 80-90% пациентов) и содержание аммиака (увеличено у 80-85% людей с ЦП).
Сывороточные маркеры фиброза пока не позволяют точно определить стадию фиброза. Однако Французскими учёными был изобретён тест «ФиброМакс» – метод неинвазивной (без биопсии) структурной оценки состояния ткани печени. Он состоит из нескольких лабораторных исследований, результаты которых используются для расчёта пяти основных показателей состояния ткани печени:
- стадия фиброза по шкале METAVIR (Fibro test);
- степень некровоспалительной реакции (Acti test);
- степень стеатоза и жирового перерождения ткани печени (Steato test);
- диагностика неалкогольного стеатогепатита (Nash test);
- диагностика алкогольного повреждения печени с определением его активности (Ash test).
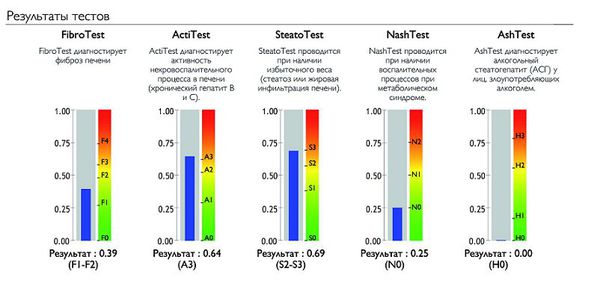
«ФиброМакс» является альтернативой биопсии печени. Он позволяет комплексно оценить изменения, вызванные заболеванием печени.[9][10][11]
Инструментальная диагностика
Ультразвуковое исследование органов брюшной полости (УЗИ) — высокоинформативный метод диагностики ЦП, который позволяет поставить предварительный диагноз. С его помощью можно выявить увеличение плотности печени, узловатую деформацию контуров, расширение внутрипечёночных ветвей воротной и селезёночной вен, а также размеры селезёнки. При высокоактивном ЦП с помощью УЗИ и УЗДГ выявляются чёткие изменения у 80% обследованных, при малоактивных формах ЦП — у 40-60%.
Компьютерная томография (КТ) по диагностической информативности превосходит УЗИ, поэтому она обязательно проводится в сомнительных случаях и при подозрении на онкологические заболевания.
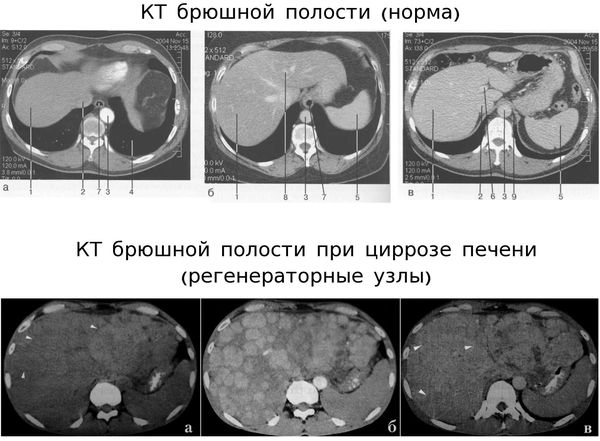
Магнитно-резонансная томография (МРТ) не обладает преимуществами по сравнению с КТ, но такую разновидность МРТ, как магнитно-резонансная холецистопанкреатография, необходимо проводить людям с первичным билиарным циррозом.
УЗДГ (допплерографию) проводят преимущественно для диагностики и оценки выраженности портальной гипертензии.
УЗ-эластография (эластометрия) представляет неинвазивное определение эластичности печени, взаимосвязанное со стадией фиброза по шкале METAVIR.
Видиоэзофагогастродуоденосскопия (ВЭГДС) в 60-70% случаев позволяет выявить узловое расширение вен пищевода (иногда вен кардиального отдела желудка), а в 15-20% — признаки разных стадий язвенной болезни.
Биопсия печени — это морфологическое инвазивное исследование, обладающее высокой информативностью и специфичностью. Оно является золотым стандартом в диагностике ЦП и других заболеваний печени.[17]
Дифференциальная диагностика
Дифференциальная диагностика ЦП проводится с нецирротическими причинами увеличения печени, асцита, портальной гипертензии и энцефалопатии.
При высокоактивных формах ЦП важно дифференцировать заболевание от острого (вирусного, алкогольного или лекарственного) гепатита. Для этого широко используются маркеры вирусов гепатита, ПЦР и иммунология.
Так же дифференциальную диагностику цирроза печени проводят с:
- обструкцией желчевыводящих путей;
- токсическими воздействиями различных веществ, тяжёлых металлов и лекарств;
- аутоиммунным гепатитом;
- первичным и вторичным билиарным циррозом;
- первичным склерозирующим холангитом;
- опухолью или метестазами в печени;
- неалкогольной жировой болезнью печени;
- врождённые патологии (наследованный гемохроматоз, болезнь Вильсона — Коновалова, недостаточность альфа 1 антитрипсина).
Для диагностики, профилактики и поиска оптимального лечения прибегают к помощи дополнительных специалистов: офтальмолога, кардиолога, психиатра, генетика и трансплантолга (для определения возможности и необходимости пересадки печени).[12][13][14]
Диета
Лечебные мероприятия начинаются с рациональной диеты. Она должна быть высококалорийной и высокобелковой (за исключением тяжёлых форм печёночной энцефалопатии), при асците — низкосолевой, с потреблением белка в определённом количестве (из расчёта на 1,5 г/кг массы тела и до 40 ккал/кг в день).
В качестве нутритивной поддержки рекомендуется дополнительные приёмы пищи в виде энтерального питания смесями, обогащёнными пищевыми волокнами, с низким содержанием ароматических аминокислот.
Этиотропное лечение
Этиотропная терапия предполагает лечение основного заболевания, на фоне которого развился цирроз:
- при вирусных гепатитах — противовирусная терапия аналогами нуклеозидов;
- при алкогольном стеатогепатите — исключение приёма алкоголя;
- при лекарственных стеатогепатитах в результате одновременного назначения множества лекарств — ограничение гепатотоксичных и нефротоксичных лекарственных препаратов с сохранением лекарства только по жизненным показаниям;
- при гемохроматозе — отмена препаратов железа.
Патогенетическая терапия
Лечение проводится в зависимости от механизмов развития ЦП, лечения обострений и наличия у пациента хронических заболеваний.
У пациентов с алкогольным циррозом печени (АЦП) возникает дефицит витаминов группы В. Поэтому в этих случаях необходимо принимать 100 мг тиамина, 30 мг пиридоксина и 1 мг фолиевой кислоты в сутки. Для восстановления нарушенной структуры мембран гепатитов используют эссенциальные фосфолипиды, разведённые с кровью пациента по 10 мл на 500 мг в сутки в течение не более 14 дней. Также можно использовать препараты селимарина («Силибинин», «Легалон») и адеметионина («Гептор», «Гептрал») по 800 мг в сутки в/в струйно, метионин и липовую кислоту.
При стойком холестазе и нехватке жирорастворимых витаминов в отсутствии признаков острой печёночной недостаточности в/в водят ретинол (витамин А), эргокальциферол (витамин D), токоферол (витамин Е), викасол (витамин К) и препараты кальция. Для купирования холестаза, развившегося на фоне АЦП, часто назначают препараты урсодезоксихолевой кислоты («Урсосан», «Урсофальк», «Урдокса», «Урсо 100»).
При аутоиммунном гепатите (АИГ) показана иммуносупрессивная и противовоспалительная терапия глюкокортикостероидами (преднизолон, метилпреднизолон). Приём азатиоприна позволяет снизить дозировку глюкокортикостеройдов. Вместо азатиоприна могут быть использованы 6-меркаптопурин, циклоспорин А, циклофосфамид, микофенолата мофетил.
| Суточная доза препаратов | |
|---|---|
| Преднизолон: 60 мг — 1-я неделя; 40 мг — 2-я неделя; 30 мг — 3-я и 4-я неделя; 20 мг — поддерживающая дозировка. | Преднизолон: 30 мг — 1-я неделя; 20 мг — 2-я неделя; 15 мг — 3-я и 4-я неделя; 10 мг — поддерживающая дозировка. Азатиоприн: 50 мг — постоянно. |
Источник
Цирроз печени – терминальная стадия многих печеночных патологий. Особое место среди них занимают вирусные гепатиты и алкогольное поражение печени.
 Цирроз печени – это заключительная стадия многих хронических заболеваний этого органа.
Цирроз печени – это заключительная стадия многих хронических заболеваний этого органа.
Патология представляет собой диффузный процесс, проявляющийся фиброзом и изменением нормальной структуры печени с образованием узлов.
Прогноз жизни при циррозе печени главным образом зависит от его осложнений, основные из которых – это:
- печеночная энцефалопатия;
- кровотечение из варикозно расширенных вен желудка и пищевода;
- асцит (иногда – с инфицированием асцитической жидкости);
- гепаторенальный синдром;
- гипонатриемия разведения.
↯
Больше статей в журнале
«Заместитель главного врача»
Активировать доступ
Рассмотрим подробно цирроз печени, клинические рекомендации по его диагностике, лечению и профилактике.
Цирроз печени: клинические рекомендации
Лечением цирроза печени на начальном этапе занимается участковый врач-терапевт. Его обязанность – опираясь на достижения современной доказательной медицины, подобрать адекватную тактику лечения заболевания и его осложнений.
Это позволит больному дождаться пересадки печени и продлить жизнь.
Клинические рекомендации по циррозу печени 2019 года предполагают, что тактика ведения больного при данном заболевании складывается из двух компонентов:
- Лечение основной патологии, приведшей к расстройству функции печени.
- Своевременное выявление и коррекцию осложнений.
Кроме того, нужно помнить, что поражение печени (особенно это касается лиц с алкогольной зависимостью) часто связано с поражением многих других органов и систем организма -сердца, сосудов, почек, поджелудочной железы, головного мозга, вегетативной нервной системы.
Это необходимо учитывать при проведении диагностики и назначении лечения.
Пациентам с циррозом вирусного происхождения при компенсации печеночных функций может быть показана противовирусная терапия, но при этом важно учесть все потенциальные риски и побочные эффекты, а также ожидаемую пользу такого лечения.
✔ Диагностика цирроза печени, список мероприятий в Системе Консилиум
 Скачать документ
Скачать документ
Лечение ЦП вирусной этиологии
Клинические рекомендации по лечению цирроза печени вирусной этиологии гласят, что повышенный уровень фермента АЛТ не должен влиять на принятие решения о назначении пациенту противовирусных средств, так как он даже при декомпенсации заболевания может оставаться нормальным.
Больным циррозом печени класса А по школе Чайлд-Пью могут быть назначены препараты интерферонов, однако нужно учитывать риски развития у них осложнений инфекционного характера и декомпенсации печеночной функции.
Рекомендуется назначать пациентам аналогинуклеоти-(зи)-дов:
- тенофавир;
- энтекавир;
- ламивудин;
- телбивудин.
Людям с нарушением печеночной функции (цирроз печени класса В и С по шкале Чайлд-Пью) также назначаются аналогинуклеоти-(зи)-дов.
Также, как и у больных хроническим гепатитом В, проводится мониторинг состояния больного, контролируются лабораторные показатели (клинический и биохимический анализы крови, спектр вирусных маркеров).
При развитии лекарственной резистентности лечение корректируется на основании алгоритмов, разработанных для терапии вирусного гепатита В.
Исследование уровня ДНК вируса в первый год лечения проводится не реже одного раза в 3 месяца.
Лечение цирроза печени – очень долгий процесс, требующий от врача тщательного контроля состояния больного для того, чтобы вовремя выявить развитие осложнений, обострения патологии или лекарственной устойчивости.
Клинические исследования показывают, что длительное и адекватное подавление ДНК вируса гепатита В способно стабилизировать состояние пациента, предупредить прогрессирование процесса и развитие декомпенсации печеночной функции, а также может послужить толчком к обратному развитию фиброза или даже цирроза печени.
И все же, несмотря на ремиссию на фоне приема аналоговнуклеоти-(зи)-дов, больные с ЦП должны наблюдаться на предмет развития у них гепатоцеллюлярной карциномы.
Прекращение противовирусной терапии показано в следующих случаях:
- HBeAg-негативным пациентам — в случае клиренса HBsAg и образования анти-HBs и проведения после этого консолидирующей терапии в течение 1 года.
- HBeAg-позитивным пациентам при достижении сероконверсии по Е-антигену (образование анти-НВе) или клиренса HBsAg и образования анти-HBs, и проведения после этого консолидирующей терапии в течение 1 года.
Пациентам с декомпенсацией печеночной функции показана пересадка печени. Таким больным проводится противовирусное лечение (энтекавир, тенофавир), а препараты интерферона им противопоказаны.
Последние клинические исследования показали безопасность энтекавира и тенофавира для пациентов с декомпенсацией.
Более того, печеночная функция у них способна улучшиться через 3-6 месяцев приема препарата, что в ряде случаев позволяет отказаться от трансплантации. Терапия при этом носит пожизненный характер.
У таких больных по-прежнему велик риск развития гепатоцеллюлярной карциномы, что требует постоянного наблюдения.
Если функции печени не восстанавливаются, необходима операция по пересадке этого органа. ДНК вируса гепатита В на момент вмешательства не должна определяться, а лечение аналогами нуклеоти-(зи)-дов необходимо продолжать – это существенно снижает риск инфицирования трансплантата.
! Лечение цирроза печени из расчета 120 дней в Системе Консилиум
 Скачать документ
Скачать документ
Пациенты с циррозом в исходе гепатитов D и C
Противовирусная терапия у больных с циррозом печени в исходе хронического гепатита D проводится при определяемом уровне HDVRNA.
Больным с циррозом класса А по школе Чайлд-Пью назначается пегилированный или стандартный интерферон по схемам, разработанным для лечения хронического гепатита D при условии тщательного контроля побочных реакций.
Пациентам с циррозом класса В и С интерфероны запрещены. Больные циррозом С-класса по школе Чайлд-Пью включаются в листы ожидания на трансплантацию печени.
Согласно клиническим рекомендациям по циррозу, оценка эффективности лечения проводится не раньше чем через 24-48 недель и основывается на наличии или отсутствии РНК вируса гепатита D в крови или ее уровня в крови.
Терапия проводится как минимум 1 год, но есть данные, что при более длительном лечении (2 года и более) возрастает шанс достижения устойчивого вирусологического ответа. Оптимальная длительность лечения не установлена.
Примерно у 40% пациентов наступает стойкий вирусологический ответ и одновременно улучшается гистологическая картина печени.
Однако нельзя точно сказать, как долго должно регистрироваться отсутствие РНК вируса в крови после отмены лечения, чтобы можно было подтвердить устойчивый вирусологический ответ.
Аналогинуклеоти-(зи)-дов не оказывают никакого влияния на вирус гепатита D, однако они могут быть назначены пациентам с активной репликацией вируса гепатита В — с постоянным или флюктуирующим уровнем вирусной нагрузки выше 2000 ME/мл.
Противовирусная терапия пациентам с циррозом в исходе вирусного гепатита С показана при наличии определяемого уровня HCV RNA в сыворотке крови. У больных с циррозом печени класса А по шкале Чайлд-Пью проводится лечение тройной схемой, разработанной для терапии хронического гепатита С.
Устойчивый вирусологический ответ в этом случае сопровождается достоверным снижением риска развития декомпенсации функции печени и гепатоцеллюлярной карциномы, а также ростом вероятности обратного развития фиброза.
При проведении противовирусной терапии такие пациенты должны подвергаться более тщательному наблюдению.
✫ Питательные смеси для больного ЦП, перечень в Системе Консилиум
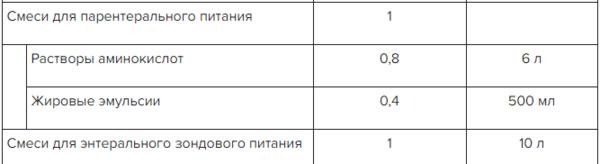 Скачать документ
Скачать документ
В случае риска развития цитопений по индивидуальным показаниям у них могут быть использованы факторы роста — гранулоцитарный колониестимулирующий фактор роста для увеличения числа нейтрофилов, эритропоэтин в случае развития анемии, тромбоцитарный фактор роста в случае развития тромбоцитопении.
Скрининг гепатоцеллюлярной карциномы у лиц с циррозом печени проводится 1 раз в полгода и включает в себя анализ уровня АФП и ультразвуковое исследование печени.
Данное исследование проводится даже в тех случаях, когда противовирусная терапия оказалась успешной и стойкий вирусологический ответ получен.
Противовирусное лечение с использованием пегилированного интерферона запрещена больным циррозом с количеством баллов 7 и более по шкале Чайлд-Пью в связи с риском развития декомпенсации печеночной функции.
Пациентам с циррозом класса В по шкале Чайлд-Пью препараты интерферона назначаются исключительно по индивидуальным показаниям, с учетом всех рисков побочных реакций.
Таким больным рекомендовано назначать противовирусное лечение в безинтерфероновом режиме.
В статье вы найдете только несколько готовых образцов и шаблонов.
В Системе «Консилиум» их более 5000.
Успеете скачать всё, что нужно, по демодоступу за 3 дня?
Активировать
Алкогольное поражение печени
Согласно клиническим рекомендациям по циррозу, больным с алкогольным поражением печени назначается S-аденозилметионин.
Доказано, что его применение при алкогольном циррозе класса А и В по шкале Чайлд-Пью в течение 2 лет обусловливает достоверно более низкую летальность или потребность в трансплантации печени.
Можно предположить, что положительное действие S-аденозилметионина связано с его мембранопротективным и антиоксидантным действием, а также с подавлением продукции провоспалительных цитокинов.
Дополнительно он оказывает антидепрессивное действие, кроме того, у него отсутствуют серьезные побочные эффекты.
У лиц с алкогольным ЦП преобладают симптомы хронического панкреатита (боль в животе, вздутие, стеаторея и др.).
В этих случаях рекомендуется назначать препараты панкреатина в капсулах, покрытых кислотоустойчивой оболочкой. Это позволяет в достаточно короткие сроки снять симптомы панкреатита и существенно повысить качество жизни больного.
Терапия первичного билиарного цирроза и первичного склерозирующего холангита предполагает длительный прием препаратов на основе урсодезоксихолевой кислоты, что улучшает биохимические показатели и снижает выраженность симптомов заболевания, однако никак не влияет на длительность жизни данной категории пациентов.

Печеночная энцефалопатия
Печеночная энцефалопатия представляет собой комплекс потенциально обратимых нервнопсихических расстройств, развивающихся в результате печеночной недостаточности и/или портосистемного шунтирования крови.
Выделяют два механизма ее развития:
- Выраженное снижение детоксицирующей функции печени.
- Формирование функциональных или органических шунтов между системами портального и общего кровообращения, что ведет к попаданию кишечных токсинов в головной мозг.
Минимальная печеночная энцефалопатия занимает особое место во врачебной практике- она сложна для диагностики, отличается отсутствием субъективных и объективных симптомов, а также отсутствием изменений при регистрации спонтанной ЭЭГ.
Однако своевременное выявление этой формы крайне важно по следующим причинам:
- Частота минимальной ПЭ достигает 32-85 % независимо от причины печеночной патологии.
- Минимальная ПЭ опасна неадекватной реакцией пациента в экстремальных условиях, например, при вождении автомобиля или на тяжелом производстве, что связано с высоким риском аварийных ситуаций.
Хроническая персистирующая печеночная энцефалопатия – довольно редкое явление, наблюдается, как правило, у лиц с выраженными портосистемными коллатералями, в том числе созданными в результате оперативного лечения.
Помимо типичной психоневрологической симптоматики, у таких больных наблюдаются постепенно проявляющиеся симптомы миелопатии. Эти нарушения неизлечимы и ведут к церебральной атрофии и слабоумию.
Клинические рекомендации по циррозу печени требуют, чтобы пациенты с этим заболеванием и хронической рецидивирующей печеночной энцефалопатией помещались в стационар.
Оценка прогноза их жизни требует верного определения стадии ПЭ, поскольку данный показатель входит в систему оценки тяжести цирроза – классификацию Чайлд-Пью.
Важный момент — после появления клинической симптоматики ПЭ в течение года выживает 42% больных, а в течение 3 лет — всего 23%.
Триггерные факторы печеночной энцефалопатии
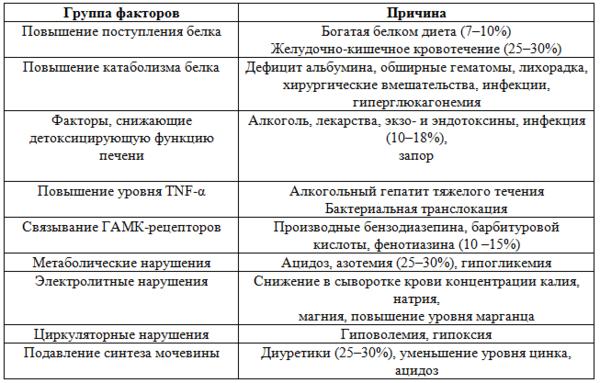
Стадии печеночной энцефалопатии
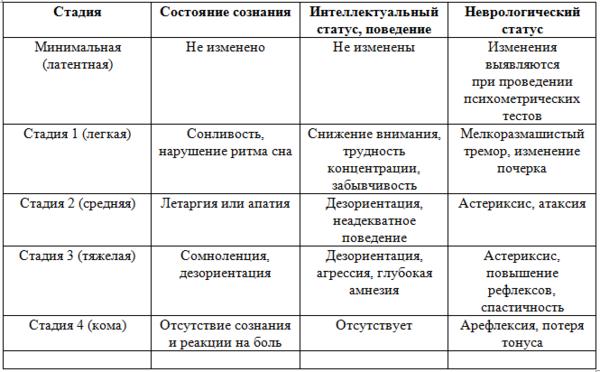
Материал проверен экспертами Актион Медицина
Источник

